Abstract
目的
探究单侧唇裂伴牙槽突裂大龄患者牙槽突裂隙程度与唇裂术后继发鼻畸形的关系,并比较单纯植骨对于改善继发鼻畸形的意义。
方法
选取27例单侧唇裂术后继发鼻畸形伴牙槽突裂患者,年龄16~30岁,其中13例行牙槽突裂植骨治疗,收集所有患者术前螺旋CT、植骨患者术后即刻及植骨成骨患者(n=10)术后6个月螺旋CT数据,利用Mimics软件进行三维重建测量,评估牙槽突裂宽度、高度、体积与鼻畸形的相关性及植骨前后鼻畸形的差异。
结果
随着牙槽突裂隙宽度的增加,双侧鼻翼基底宽度的差异越明显(P<0.05);随着牙槽突裂隙深度的增加,鼻翼基底倾斜角增大(P<0.05);与单纯牙槽突裂植骨术前相比,术后即刻鼻畸形的差异无统计学意义,术后6个月鼻翼基底倾斜角减小(P<0.05)。
结论
牙槽突裂与单侧唇裂术后鼻畸形尤其是鼻底畸形存在密切关系,单纯植骨能在一定程度改善鼻底畸形。
Keywords: 牙槽突裂, 继发鼻畸形, 三维重建, 牙槽骨平衡
Abstract
Objective
This study aimed to explore the relationship between alveolar cleft and secondary nasal deformity post unilateral cleft lip repair in adults.
Methods
A total of 27 patients aged 16–30 years old with unilateral secondary nasal deformity and alveolar cleft were included, 13 of whom underwent bone grafting. Spiral CT data of all preoperative and postoperative patients who had alveolar bone grafting were collected. Then, Mimics software was used for three-dimensional reconstruction to evaluate the correlation between the width, height, and volume of the alveolar cleft and those of the nasal deformity. The difference in nasal deformity before and after alveolar bone grafting was also explored.
Results
The width of the alveolar cleft was positively correlated with the difference in bilateral nostril floor width (P<0.05). As the effective depth of the alveolar cleft increased, the sub-alare inclination angle largened (P<0.05). However, no significant difference was found in the nasal deformity between before and after alveolar bone grafting.
Conclusion
Alveolar cleft is closely related to secondary nasal deformities post unilateral cleft lip repair, especially nasal floor deformities. Alveolar bone grafting benefits adult patients for the improvement of secondary nasal deformities post unilateral cleft lip repair.
Keywords: alveolar cleft, secondary nasal deformity, three-dimensional reconstruction, alveolar bone balance
唇裂作为一种常见的颌面部先天性发育畸形,术后常继发明显的鼻畸形[1]。唇裂术后继发的鼻畸形涉及到多个方面,包括鼻尖及鼻孔的不对称、鼻小柱的偏斜,患侧鼻翼的塌陷,鼻底的低平或者凹陷等[2]–[3]。严重的鼻畸形常常对患者的日常生活造成困扰,影响患者的身心健康[4]–[5]。长期以来,学者们为提高唇裂的治疗效果,尝试了大量的术式改良和辅助治疗方法[6]–[7],但是仍不能避免术后继发的鼻畸形。而造成这一现象的重要原因在于,区别于其他鼻畸形,唇裂患者常常伴有牙槽突裂,存在骨缺损和肌肉的异位附着,引起裂隙两侧骨和肌肉的不平衡,导致力的不平衡[8],从而使唇裂鼻畸形治疗的长期效果不稳定,容易复发。
因此,有学者开始提出牙槽突裂在唇裂继发鼻畸形中的重要作用。有研究[9]报道,在唇裂治疗之前,鼻部畸形的严重程度与牙槽突裂之间存在明显的相关性。此外,混合牙列期植骨在一定程度上能改善鼻底对称性[10]。然而,没有更多的研究来确定长期未行牙槽突裂整复对后续鼻畸形的影响。在本研究中,笔者利用螺旋CT三维重建技术,探讨成人患者的牙槽突裂与鼻畸形之间的关系;同时通过比较患者术前、术后即刻、术后半年鼻畸形的差异,进一步明确牙槽突裂骨移植对鼻畸形特别是鼻底畸形的影响。
1. 材料和方法
1.1. 研究对象
选择2020—2021年于四川大学华西口腔医院就诊并诊断为单侧唇裂术后鼻畸形及牙槽突裂(伴或不伴腭裂)的患者27例纳入研究。纳入标准:1)1岁内完成唇裂整复,若合并腭裂2岁内完成腭裂修复;2)年龄16~30岁,平均20岁,这一年龄的上颌骨和面部轮廓稳定;3)所有患者均无面部外伤,未行继发鼻唇畸形修复或其他影响面部外形的手术。
1.2. 数据收集
所有患者术前均行螺旋CT检查,以评估牙槽突裂的缺损,经过评估制定适当的治疗方案,所有患者对治疗方案均知情同意。其中13例患者选择在四川大学华西口腔医院行牙槽突裂植骨治疗,植骨方式采用髂骨松质骨填充牙槽裂隙,并取下颌骨皮质骨块植入牙槽突裂唇侧,用钛钉钛板固定。收集所有植骨患者术后即刻CT 数据,患者术后均愈合良好,术后3个月拆除钛钉钛板,术后6个月复查CT,以裂隙内骨组织体积与牙槽突裂体积比大于70%为成骨,13例植骨患者中有3例发生了骨吸收,剩余10例成骨效果好,纳入本研究后续进行三维重建分析。
1.3. 三维重建
螺旋CT均采用Philips Brilliance MX 16排机采集,CT数据均以DICOM格式保存,并导入软件Mimics Medical 21.00中创建颅面骨和软组织的3D模型,在软件中对阈值工具的默认预设进行微调,生成初步蒙版图像,随后使用区域增长工具进行优化,从而获得更精确的颅面骨和软组织蒙版图像。在此基础上,完成骨和软组织的三维重建。
1.4. 牙槽突裂指标测量
对27例术前患者的牙槽突裂程度进行定量分析,在重建的上颌骨三维模型上找到前鼻棘点,利用定位函数确定通过前鼻棘点的横平面。在此平面上,测量牙槽突裂的宽度(裂隙两侧骨断端之间的线性距离,单位mm)、牙槽突裂的有效深度(裂隙前缘到切孔前缘的垂直距离,单位mm)和牙槽突裂的体积(单位mm3)(图1)。
图 1. 牙槽突裂测量指标.
Fig 1 The indexs of cleft alveolar
左:牙槽突裂隙宽度及深度测量示意图,红线为前鼻棘点平面,蓝色线段分别示意牙槽突裂宽度及深度;右:牙槽突裂隙体积示意图。
1.5. 鼻畸形指标测量
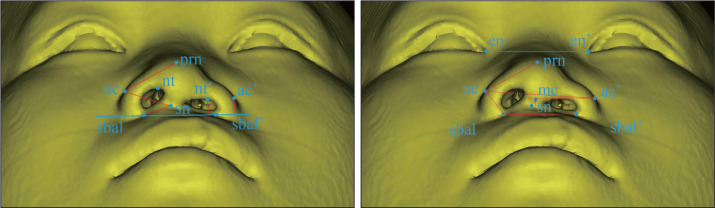
既往研究[11]显示,螺旋CT重建具有足够的准确性,可用于评价患者的畸形程度。选取标记点:鼻小柱基点(sn),鼻翼基底点(sbal),鼻翼曲点(ac),鼻尖点(Prn),鼻孔顶点(nt),鼻小柱中点(mc),内眦点(en)。
测量鼻外形包括以下9个鼻部指标(图2)。1)鼻翼基底宽度:鼻小柱基点与两侧鼻翼基底点分别连线的长度。2)鼻孔高度:鼻孔顶点到双侧鼻翼基底点连线的垂直距离。3)鼻孔宽度:鼻小柱基点与两侧鼻翼曲点分别连线的长度。4)鼻翼高度:鼻翼曲点到两侧鼻翼基底点的垂直距离。5)鼻翼长度:鼻尖点与鼻翼曲点连线的长度。6)鼻翼角:鼻尖点到鼻翼曲点连线与鼻翼曲点到鼻翼基底点连线的夹角。7)鼻小柱倾斜角:鼻小柱中点到鼻小柱基点连线与双侧内毗连线垂线的夹角。8)鼻翼倾斜角:双侧鼻翼曲点连线与双侧内毗连线的夹角。9)鼻翼基底倾斜角:双侧鼻翼基底点连线与双侧内毗连线的夹角(长度单位为mm,角度单位为°)。其中,鼻翼基底宽度、鼻孔高度、鼻孔宽度、鼻翼高度、鼻翼长度和鼻翼角以双侧的差值作为统计指标。
图 2. 鼻畸形测量指标.
Fig 2 The indexs of nasal deformity
左:鼻翼长度(prn-ac),鼻孔宽度(sn-ac),鼻翼基底宽度(sn-sbal),鼻孔高度(nt与两侧sbal、sbal’连线的垂直距离),鼻翼高度(ac与两侧sbal、sbal’连线的垂直距离);右:鼻翼角(prn-ac与ac-sbal的夹角),鼻小柱倾斜角(mc-sn与en-en垂线的夹角),鼻翼倾斜角(ac-ac’与en-en’的夹角),鼻翼基底倾斜角(sbal-sbal’与en-en’的夹角)。
1.6. 数据分析
采用SPSS 23.0进行统计分析,将3个牙槽突裂指标和9个鼻畸形指标之间分别进行线性回归分析,以探究两者之间的关系。对于接受牙槽突裂手术的患者,分别将术后即刻及10例植骨成骨患者的术后6个月鼻畸形指标与植骨术前鼻畸形指标进行配对t检验。P<0.05为差异有统计学意义。
2. 结果
2.1. 牙槽突裂与鼻畸形各指标的相关性分析
共进行27组线性回归分析,其中2个具有统计学意义,残差方差齐,呈近似正态分布,线性回归方程成立,其余数据集无统计学意义。结果表明:1)随着牙槽突裂隙宽度的增加,双侧鼻翼基底宽度的差异越明显,其线性回归相关系数a为0.467,拟合优度指标R2为0.301(P=0.003),R2越接近1两者之间越相关;2)随着牙槽突裂隙深度的增加,鼻翼基底倾斜角增大,其相关系数为1.303,R2为0.317(P=0.002);3)牙槽突裂体积与鼻畸形程度相关性无统计学意义(表1、图3)。
表 1. 牙槽突裂与鼻畸形测量各指标的线性回归分析.
Tab 1 Relationship between nasal deformity and alveolar cleft
| 项目 | 牙槽突裂宽度 |
牙槽突裂深度 |
牙槽突裂体积 |
||||||
| a值 | P值 | R2值 | a值 | P值 | R2值 | a值 | P值 | R2值 | |
| 鼻翼基底宽度 | 0.467 | 0.003 | 0.301 | 0.211 | 0.621 | 0.010 | 1.371 | 0.110 | 0.099 |
| 鼻孔宽度 | 0.005 | 0.960 | 0 | −0.140 | 0.573 | 0.013 | −0.214 | 0.677 | 0.007 |
| 鼻翼长度 | 0.260 | 0.118 | 0.095 | −0.154 | 0.716 | 0.005 | 0.564 | 0.518 | 0.017 |
| 鼻孔高度 | −0.100 | 0.811 | 0.002 | −0.088 | 0.387 | 0.030 | −0.024 | 0.909 | 0.001 |
| 鼻翼高度 | −0.046 | 0.652 | 0.008 | −0.085 | 0.737 | 0.005 | 0.748 | 0.143 | 0.084 |
| 鼻小柱倾斜角 | 0.811 | 0.145 | 0.083 | −0.299 | 0.832 | 0.002 | 3.521 | 0.220 | 0.059 |
| 鼻翼倾斜角 | 0.140 | 0.327 | 0.038 | 0.436 | 0.217 | 0.060 | 1.215 | 0.092 | 0.109 |
| 鼻翼基底倾斜角 | 0.276 | 0.133 | 0.088 | 1.303 | 0.002 | 0.317 | 0.121 | 0.900 | 0.001 |
| 鼻翼角 | 0.221 | 0.547 | 0.015 | 0.416 | 0.649 | 0.008 | 2.325 | 0.212 | 0.062 |
图 3. 鼻畸形与牙槽裂线性回归分析的散点图.
Fig 3 Scatter plots for linear regression between nasal deformity and alveolar cleft
左:鼻翼基底宽度与牙槽突裂宽度的线性回归分析;右:鼻翼基底倾斜角与牙槽突裂深度的线性回归分析。
2.2. 牙槽突裂植骨术前与术后即刻鼻畸形的比较
13例牙槽突裂植骨患者植骨术前和术后即刻鼻畸形指标比较结果显示,植骨术前及术后即刻的差异无统计学意义(表2)。
表 2. 牙槽突裂植骨前及植骨术后即刻鼻畸形测量指标的差异.
Tab 2 The difference of nasal deformity between pre- and post- cleft alveolar bone grafting
| 测量指标 | 术前平均值 | 术后平均值 | P值 |
| 鼻翼基底宽度/mm | 4.076 | 3.661 | 0.424 |
| 鼻孔宽度/mm | 1.919 | 2.370 | 0.365 |
| 鼻翼长度/mm | 3.215 | 3.241 | 0.960 |
| 鼻孔高度/mm | 2.086 | 1.953 | 0.537 |
| 鼻翼高度/mm | 1.929 | 2.102 | 0.639 |
| 鼻小柱倾斜角/° | 12.496 | 10.788 | 0.370 |
| 鼻翼倾斜角/° | 4.037 | 4.275 | 0.716 |
| 鼻翼基底倾斜角/° | 3.610 | 5.121 | 0.054 |
| 鼻翼角/° | 9.566 | 13.424 | 0.087 |
2.3. 牙槽突裂植骨术前与术后半年鼻畸形的比较
10例牙槽突裂植骨患者植骨术前和术后6个月鼻畸形指标比较结果示,鼻翼基底倾斜角在单纯牙槽突裂植骨手术前后差异有统计学意义(P=0.030),植骨术后鼻翼基底倾斜角减小(表3)。
表 3. 牙槽突裂植骨前及植骨术后6个月鼻畸形测量指标的差异.
Tab 3 The difference of nasal deformity between before and 6 months after alveolar bone grafting
| 测量指标 | 术前平均值 | 术后平均值 | P值 |
| 鼻翼基底宽度/mm | 3.598 | 4.650 | 0.498 |
| 鼻孔宽度/mm | 1.665 | 1.817 | 0.763 |
| 鼻翼长度/mm | 3.226 | 4.446 | 0.319 |
| 鼻孔高度/mm | 2.278 | 2.039 | 0.569 |
| 鼻翼高度/mm | 1.673 | 1.171 | 0.193 |
| 鼻小柱倾斜角/° | 13.619 | 13.503 | 0.556 |
| 鼻翼倾斜角/° | 3.525 | 3.598 | 0.931 |
| 鼻翼基底倾斜角/° | 3.827 | 2.257 | 0.030 |
| 鼻翼角/° | 12.674 | 10.472 | 0.347 |
3. 讨论
对于单侧唇裂术后鼻部畸形的矫正,目前仍主要采用传统的局部重新定位重建的整形思维。通过V-Y推进重新定位鼻翼基部;软骨间缝合固定用于抬高患侧鼻孔;自体软骨或假体移植用于支撑鼻小柱和鼻尖等[12]。虽然这些手术都显示出良好的短期术后效果,但即使有鼻夹等术后辅助,也很难长时间维持[13],这促使学者们考虑唇裂患者尤其是伴有牙槽突裂患者的术后鼻畸形与常规鼻整形手术的区别。从解剖学角度来看,与正常人相比,单侧唇裂患者肌肉、牙槽骨不连续,肌肉附着异常,双侧不对称[8],[14]。这种肌肉和骨的不平衡及长期肌肉异位附着,会导致两侧张力的不平衡,造成单侧唇裂手术后鼻唇畸形复发率高,术后效果难以长时间保持。相比之下,双侧唇裂患者术后效果更容易保持稳定,这也进一步证实裂隙两侧的骨、肌肉对称和平衡的重要性[15]–[16]。
由于一些社会经济因素,以及唇腭裂序列治疗地区发展不平衡,一部分患者在尖牙萌出前错过了牙槽骨植骨,或者植骨后吸收,所以牙槽突裂一直保留到成年。成年相对稳定的颌骨,鼻唇形态为研究牙槽突裂与鼻唇形态提供良好的模型。本研究显示牙槽突裂对于唇裂术后继发的鼻畸形,尤其是鼻底畸形的发生有重要作用。因此,未行牙槽突裂植骨会让导致鼻底畸形的变量持续存在,鼻畸形的复发就很难避免。在此基础上,研究重点就放在了重建牙槽突骨平衡上。虽然已有研究表明牙槽骨移植可以改善鼻畸形,但两者之间的具体关系还有待进一步探究,特别是大年龄皮质骨移植对鼻畸形的影响尚未见报道。在本研究中,通过分析27例成人患者的特征,结果显示,随着牙槽突裂宽度和深度的增大,鼻畸形更加明显,尤其是鼻底畸形,这与之前的研究报道相似。单纯牙槽突裂植骨虽不能改善术后即刻鼻畸形,但在植骨术后6个月,鼻翼基底倾斜角会减小。该差异可能是由于术后即刻鼻唇肿胀反应的干扰。鼻翼基底倾斜角的减小说明牙槽突裂植骨长远来看在一定程度上能够改善患者鼻底畸形,但仍不能实现两侧鼻底的对称,对其他鼻畸形的改善也没有积极作用。这表明单纯植骨尽管可以改善鼻基底支持条件,但需要同时通过鼻周肌肉的调整和鼻软骨的重新定位才有助于鼻畸形的矫治和稳定性的提高,需要大样本深入研究进一步确认。
本研究通过对成年患者螺旋CT数据牙槽突裂和唇裂继发鼻畸形的三维重建和测量,进一步验证了在单侧唇裂患者中,牙槽突裂与唇裂术后继发鼻畸形尤其是鼻底畸形具有显著相关性;创新性地发现单纯植骨仅对鼻底畸形有一定程度改善,但不能缓解其余鼻畸形。因此,本研究再次证明牙槽突植骨对减轻鼻畸形程度重要的作用,也提示单纯植骨对改善鼻畸形的局限性。
Funding Statement
[基金项目] 四川大学华西口腔医院临床研究项目(LCYJ2019-10,LCYJ2019-12,LCYJ2022-YF-4)
Supported by: The Clinical Research Project of West China Hospital of Stomatology, Sichuan University (LCYJ2019-10, LCYJ2019-12, LCYJ2022-YF-4).
Footnotes
利益冲突声明:作者声明本文无利益冲突。
References
- 1.Pawar SS, Wang TD. Secondary cleft rhinoplasty[J] JAMA Facial Plast Surg. 2014;16(1):58–63. doi: 10.1001/jamafacial.2013.1562. [DOI] [PubMed] [Google Scholar]
- 2.van Zijl FVWJ, Versnel S, van der Poel EF, et al. Use of routine prospective functional and aesthetic patient satisfaction measurements in secondary cleft lip rhinoplasty[J] JAMA Facial Plast Surg. 2018;20(6):488–494. doi: 10.1001/jamafacial.2018.0876. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 3.安 阳, 李 东. 单侧唇裂修复术后继发鼻畸形治疗的研究进展[J] 中国美容整形外科杂志. 2017;28(9):569–571. [Google Scholar]; An Y, Li D. Research progress in the treatment of secondary nasal deformity after unilateral cleft lip repair[J] Chin J Aesthetic Plast Surg. 2017;28(9):569–571. [Google Scholar]
- 4.石 冰, 傅 豫川, 尹 宁北, et al. 唇腭裂序列治疗与关键技术的应用[J] 华西口腔医学杂志. 2017;35(1):8–17. doi: 10.7518/hxkq.2017.01.002. [DOI] [PMC free article] [PubMed] [Google Scholar]; Shi B, Fu YC, Yin NB, et al. Application of team approach and key techniques of cleft lip and palate[J] West China J Stomatol. 2017;35(1):8–17. doi: 10.7518/hxkq.2017.01.002. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 5.Roosenboom J, Hellings PW, Picavet VA, et al. Secondary cleft rhinoplasty: impact on self-esteem and quality of life[J] Plast Reconstr Surg. 2014;134(6):1285–1292. doi: 10.1097/PRS.0000000000000727. [DOI] [PubMed] [Google Scholar]
- 6.Hennocq Q, Person H, Hachani M, et al. Quality of life and nasal splints after primary cleft lip and nose repair: prospective assessment of information and tolerance[J] J Craniomaxillofac Surg. 2018;46(10):1783–1789. doi: 10.1016/j.jcms.2018.07.022. [DOI] [PubMed] [Google Scholar]
- 7.石 冰. 单侧唇裂的个体化整复[J] 国际口腔医学杂志. 2015;42(5):497–502. [Google Scholar]; Shi B. Individualized surgical management of unilateral cleft lip repair[J] Int J Stomatol. 2015;42(5):497–502. [Google Scholar]
- 8.石 冰. 中国人唇裂鼻畸形整复的思路与术式设计[J] 华西口腔医学杂志. 2012;30(2):111–114, 118. [PubMed] [Google Scholar]; Shi B. The thinking and design techniques for Chinese cleft lip nasal deformity[J] West China J Stomatol. 2012;30(2):111–114, 118. [PubMed] [Google Scholar]
- 9.Murakami N, Sato N, Morioka D, et al. Association between three-dimensional measurements of the unilateral cleft lip nasal deformity and maxillary alveolar morphology: a retrospective study[J] J Plast Reconstr Aesthet Surg. 2019;72(8):1411–1417. doi: 10.1016/j.bjps.2019.04.009. [DOI] [PubMed] [Google Scholar]
- 10.Li J, Shi B, Liu K, et al. A photogrammetric study of the effects of alveolar bone graft on nose symmetry among unilateral cleft patients[J] J Plast Reconstr Aesthet Surg. 2011;64(11):1436–1443. doi: 10.1016/j.bjps.2011.06.022. [DOI] [PubMed] [Google Scholar]
- 11.Wang X, Wang Q, Sun Y, et al. Three-dimensional computed tomography scan analysis of secondary labial deformities in patients with unilateral cleft lip/cleft palate after revisional surgery[J] Ann Plast Surg. 2021;86(3S Suppl 2):S273–S281. doi: 10.1097/SAP.0000000000002647. [DOI] [PubMed] [Google Scholar]
- 12.Rohrich RJ, Benkler M, Avashia YJ, et al. Secondary rhinoplasty for unilateral cleft nasal deformity[J] Plast Reconstr Surg. 2021;148(1):133–143. doi: 10.1097/PRS.0000000000008060. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 13.Xu Y, Li J, Zhao S, et al. Four-dimensional changes of nasolabial positions in unilateral cleft lip and palate[J] J Craniofac Surg. 2013;24(2):473–478. doi: 10.1097/SCS.0b013e318275ee3b. [DOI] [PubMed] [Google Scholar]
- 14.王 治熙, 张 奎启, 韩 辉, et al. 唇裂患者口轮匝肌的解剖学观察[J] 中华口腔医学杂志. 1994;29(1):41–43. [Google Scholar]; Wang ZX, Zhang KQ, Han H, et al. Anatomical observation of orbicularis oris muscle in patients with cleft lip[J] Chin J Stomatol. 1994;29(1):41–43. [PubMed] [Google Scholar]
- 15.李 承浩, 石 冰. 重建唇裂鼻唇对称性理论与技术的进展[J] 中华医学美学美容杂志. 2019;25(6):530–531. [Google Scholar]; Li CH, Shi B. Advances in theory and techniques for the reconstruction of nasolabial symmetry for cleft lip[J] Chin J Med Aesthetic Cosmetol Surg. 2019;25(6):530–531. [Google Scholar]
- 16.Chen Y, Li C. Symmetrical reconstruction of the orbicularis oris in correction of secondary unilateral cleft lip deformity[J] Facial Plast Surg Aesthet Med. 2023;25(1):74–76. doi: 10.1089/fpsam.2021.0380. [DOI] [PubMed] [Google Scholar]