Abstract
目的
分析脑卒中并发静脉血栓栓塞症的发生情况及危险因素。
方法
选取2018年1月–2021年6月在我院接受治疗的2709例脑卒中患者。统计脑卒中并发静脉血栓栓塞症的发生情况,采用logistic回归分析影响脑卒中并发静脉血栓栓塞症的危险因素。
结果
2709例脑卒中患者中有390例发生静脉血栓栓塞症,静脉血栓栓塞症的发生率为14.39%,其中深静脉血栓形成(deep venous thrombosis, DVT)383例(14.14%),肺血栓栓塞症(pulmonary thromboembolism, PTE)4例(0.15%),DVT合并PTE 3例(0.11%)。非条件多因素logistic回归模型分析结果显示,年龄>60岁、合并高血压、合并糖尿病、入院后卧床时间≥3 d、D-二聚体(D-dimer, D-D)≥0.95 mg/mL、三酰甘油(triglyceride, TG)≥1.83 mmol/L、BI评分≤9分、Padua评分>4分是脑卒中并发静脉血栓栓塞症的独立危险因素(P<0.05),进行抗凝治疗为保护性因素(P<0.05)。
结论
脑卒中并发静脉血栓栓塞症与年龄、合并高血压、合并糖尿病、卧床时间、D-D、TG、BI评分、Padua评分及有无抗凝治疗存在一定关联,应加强符合相关危险因素的干预以有效降低脑卒中并发静脉血栓栓塞症的风险。
Keywords: 脑卒中, 静脉血栓栓塞症, 风险, BI评分, D-二聚体
Abstract
Objective
To investigate the occurrence and the risk factors of stroke complicated by venous thromboembolism.
Methods
A total of 2709 stroke patients who received treatment at our hospital between January 2018 and June 2021 were selected. The incidence of stroke complicated by venous thromboembolism was analyzed and the risk factors of stroke complicated by venous thromboembolism were investigated by logistic regression.
Results
Among the 2709 stroke patients, 390 had venous thromboembolism, resulting in 14.39% incidence of venous thromboembolism. Among them, 383 patients (14.14%) had deep venous thrombosis (DVT), 4 patients (0.15%) had pulmonary thromboembolism (PTE), and 3 cases (0.11%) had DVT combined with PTE. According to the analysis of unconditional multivariate logistic regression model, age>60 years, concomitant hypertension, concomitant diabetes, bedrest time after admission≥3 days, D-dimer (D-D)≥0.95 mg/mL, triglyceride (TG)≥1.83 mmol/L, Barthel Index (BI) score≤9 points, and Padua score>4 points after admission were independent risk factors for stroke complicated by venous thromboembolism (P<0.05), while anticoagulation therapy was a protective factor (P<0.05).
Conclusion
Stroke complicated by venous thromboembolism is associated, to some degree, with age, concomitant hypertension, concomitant diabetes, bedrest time, D-D, TG, BI score, Padua score, and whether anticoagulant therapy is administered or not. Interventions in line with relevant risk factors should be strengthened to effectively reduce the risk of stroke complicated by venous thromboembolism.
Keywords: Stroke, Venous thromboembolism, Risk, Barthel Index score, D-dimer
脑卒中也称为脑血管意外,是指脑动脉系统内病变引起的血管闭塞、痉挛或破裂,造成急性发展的脑局部循环障碍和以偏瘫为主的肢体功能损害[1]。在临床上根据不同发病性质可分为缺血性脑卒中及出血性脑卒中,两种性质的脑卒中皆起病突然,且会迅速出现局限性乃至弥散性的脑功能缺损[2]。近年来,随着我国人口老龄化的步伐加快,脑卒中的发病率也逐年提高[3]。而静脉血栓栓塞症为脑卒中后较常见且严重的一种并发症,其包括深静脉血栓形成(deep venous thrombosis, DVT)和肺血栓栓塞症(pulmonary thromboembolism, PTE)两种[4]。据研究指出,脑卒中并发静脉血栓栓塞症会严重影响预后,增加患者死亡率[5]。既往临床上大多术前或术后采用抗凝药物预防术后DVT形成,关于具体分析脑卒中后相关危险因素的全面研究较少[6], 本研究就脑卒中并发静脉血栓栓塞症的发生情况及危险因素进行具体分析,旨在为临床针对性预防和治疗提供参考依据,以期减少静脉血栓栓塞症的发生,现将结果报道如下。
1. 对象与方法
1.1. 研究对象
回顾性收集2018年1月–2021年6月在我院接受治疗的脑卒中患者的临床资料。纳入标准:①患者均符合《中国急性缺血性脑卒中诊治指南2014》[7]中关于脑卒中的诊断标准;②均经影像学检查确诊,且年龄≥18岁者;③临床资料完整者;④患者家属经谈话后签署知情同意书;⑤均为初次发作脑卒中;⑥发病至入院时间为72 h以内;⑦无其他严重疾病患者。排除标准:①为短暂性脑缺血者;②存在心、肝、肾等脏器严重功能不全者;③存在凝血功能障碍者;④临床资料不完整者;⑤存在静脉血栓栓塞症家族史者。本研究经首都医科大学附属北京世纪坛医院伦理委员会审查批准。
根据纳入排除标准最终纳入2709例脑卒中患者,其中男1687例,女1022例,年龄27~89岁,平均年龄为(65.47±11.27)岁。根据脑卒中患者住院3周内有无发生静脉血栓栓塞症分为A组(发生静脉血栓栓塞症)和B组(未发生静脉血栓栓塞症)。
1.2. 方法
1.2.1. 记录患者基本情况
包括性别、吸烟、饮酒、体质量指数(body mass index, BMI)、入院后卧床时间、抗凝治疗等资料。
1.2.2. 实验室检查与功能检查
于患者入院第2天抽取空腹静脉血检测同型半胱氨酸(homocysteine, Hcy)、D-二聚体(D-dimer, D-D)、三酰甘油(triglyceride, TG)、总胆固醇(total cholesterol, TC)、纤维蛋白原(fibrinogen, FIB)水平;并于入院当天采用Barthel(BI)指数评估日常生活活动能力[8],采用Padua评估量表评估患者DVT 发生的风险性[9]。
1.2.3. 静脉血栓栓塞症诊断方法
①PTE的诊断参照欧洲心脏病学会(European Society of Cardiology, ESC)《急性肺栓塞诊断和治疗指南》[10],DVT的诊断参照我国《深静脉血栓形成的诊断和治疗指南(第三版)》[11]。②当患者临床表现提示或者高度可疑患者可能存在PTE时,立即予以肺动脉CT成像(CT pulmonary artery imaging, CTPA)或通气灌注显像以明确诊断。③对于无明显症状的患者,于患者脑卒中发病后2~3 d内进行双下肢静脉彩色多普勒超声检查以明确DVT诊断。
1.2.4. 统计学方法
计量数据以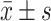 表示,采用t检验;计数资料以率和构成比描述,采用χ2检验;采用多元logistic回归模型分析影响脑卒中并发静脉血栓栓塞症的危险因素。P<0.05为差异有统计学意义。
表示,采用t检验;计数资料以率和构成比描述,采用χ2检验;采用多元logistic回归模型分析影响脑卒中并发静脉血栓栓塞症的危险因素。P<0.05为差异有统计学意义。
2. 结果
2.1. 脑卒中患者并发静脉血栓栓塞症的发生情况
2709例脑卒中患者发生静脉血栓栓塞症的为390例,静脉血栓栓塞症的发生率为14.39%,其中DVT为383例(14.14%),PTE为4例(0.15%),DVT合并PTE为3例(0.11%)。
2.2. 影响脑卒中并发静脉血栓栓塞症的单因素分析
年龄、合并高血压、糖尿病、入院后卧床时间、抗凝治疗、D-D、TG、BI评分、Padua评分是影响脑卒中并发静脉血栓栓塞症的因素(P<0.05)。见表1。
表 1. Analysis of single factors affecting stroke complicated by venous thromboembolism.
影响脑卒中并发静脉血栓栓塞症的单因素分析
| Factor | A group (n=390) |
B group (n=2319) |
P |
| BMI: body mass index; Hcy: homocysteine; D-D: D-dimer; TG: triglyceride; TC: total cholesterol; FIB: fibrinogen; BI: Barthel index. A group had venous thromboembolism; B group did not have venous thromboembolism. | |||
| Sex/case (%) | 0.562 | ||
| Male | 248 (63.59) | 1439 (62.05) | |
| Female | 142 (36.41) | 880 (37.95) | |
| Age/case (%) | <0.001 | ||
| ≤60 yr. | 156 (40.00) | 1280 (55.20) | |
| >60 yr. | 234 (60.00) | 1039 (44.80) | |
| Smoking/case (%) | 0.150 | ||
| Yes | 152 (38.97) | 994 (42.86) | |
| No | 238 (61.03) | 1325 (57.14) | |
| Drinking/case (%) | 0.457 | ||
| Yes | 164 (42.05) | 1022 (44.07) | |
| No | 226 (57.95) | 1297 (55.93) | |
| Hypertension/case (%) | <0.001 | ||
| Yes | 146 (37.44) | 584 (25.18) | |
| No | 244 (62.56) | 1735 (74.82) | |
| Diabetes/case (%) | <0.001 | ||
| Yes | 129 (33.08) | 462 (19.92) | |
| No | 261 (66.92) | 1857 (80.08) | |
| BMI/(kg/m2) | 24.11±3.12 | 23.81±3.35 | 0.099 |
| Bedrest time after admission/case (%) | 0.000 | ||
| ≥3 d | 213 (54.62) | 955 (41.18) | |
| <3 d | 177 (45.38) | 1364 (58.82) | |
| Anticoagulant therapy/case (%) | 0.000 | ||
| Yes | 178 (45.64) | 1349 (58.17) | |
| No | 212 (54.36) | 970 (41.83) | |
| Hcy/(μmol/L) | 18.92±3.35 | 19.20±3.10 | 0.103 |
| D-D/(mg/mL) | 1.89±0.61 | 0.85±0.24 | 0.000 |
| TG/(mmol/L) | 2.35±0.42 | 1.95±0.57 | 0.000 |
| TC/(mmol/L) | 4.02±0.94 | 3.92±1.20 | 0.117 |
| FIB/(g/L) | 3.98±1.14 | 4.06±0.84 | 0.100 |
| BI score | 42.57±9.85 | 64.19±10.62 | 0.000 |
| Padua score | 6.23±1.42 | 4.56±1.19 | 0.000 |
2.3. 影响脑卒中并发静脉血栓栓塞症的多因素分析
经非条件多因素logistic回归模型分析得,年龄>60岁、合并高血压、合并糖尿病、入院后卧床时间≥3 d、D-D≥0.95 mg/mL、TG≥1.83 mmol/L、BI评分≤9分、Padua评分>4分是影响脑卒中并发静脉血栓栓塞症的独立危险因素(P<0.05);进行抗凝治疗为保护性因素(P<0.05)。见表2、表3。
表 2. Value assignment for the variables of logistic regression analysis.
logistic回归分析变量赋值表
| Factor | Assignment description |
| Age/yr. | ≤60=0, >60=1 |
| Hypertension | No=0, Yes=1 |
| Diabetes | No=0, Yes=1 |
| Bedrest time after admission/d | <3=0, ≥3=1 |
| Anticoagulant therapy | Yes=0, No=1 |
| D-D/(mg/mL) | <0.95=0, ≥0.95=1 |
| TG/(mmol/L) | <1.83=0, ≥1.83=1 |
| BI score | >9=0, ≤9=1 |
| Padua score | ≤4=0, >4=1 |
表 3. Multivariate analysis of factors affecting stroke complicated by venous thromboembolism.
影响脑卒中并发静脉血栓栓塞症的多因素分析
| Variable | β | SE | Wald χ2 | P | OR | 95% CI |
| β: regression coefficient; SE: standard error; OR: odds ratio; CI: confidence interval. | ||||||
| Age | 0.794 | 0.267 | 5.989 | 0.014 | 2.212 | 1.311-3.733 |
| Hypertension | 0.819 | 0.324 | 8.077 | 0.004 | 2.268 | 1.202-4.280 |
| Diabetes | 0.836 | 0.337 | 10.070 | 0.002 | 2.307 | 1.192-4.466 |
| Bedrest time after admission | 0.814 | 0.397 | 6.229 | 0.013 | 2.257 | 1.037-4.914 |
| Anticoagulant therapy | 0.767 | 0.342 | 5.134 | 0.024 | 2.153 | 1.102-4.209 |
| D-D | 0.851 | 0.409 | 10.828 | 0.000 | 2.342 | 1.051-5.221 |
| TG | 0.687 | 0.218 | 4.977 | 0.026 | 1.988 | 1.297-3.047 |
| BI score | 0.708 | 0.315 | 6.500 | 0.011 | 2.030 | 1.095-3.764 |
| Padua score | 0.885 | 0.312 | 13.781 | 0.000 | 2.423 | 1.315-4.466 |
3. 讨论
静脉血栓栓塞症是脑卒中患者常见的并发症之一,常是由于血液在患者深静脉内异常凝结产生栓子,致使静脉回流受阻。且脑卒中患者大多为无症状静脉血栓症,早期易漏诊,严重影响患者预后[12]。相关数据显示:有50%及以上的脑卒中患者在并发静脉血栓栓塞症早期时无明显症状,且好发于长期不活动的瘫痪肢体侧,致使临床较难辨别[13-14]。
据ZHENG等[15]研究指出,脑卒中患者早期并发静脉血栓栓塞症是导致患者3个月内预后不良及死亡的重要独立危险因素,可使患者的死亡率显著增加。而当深静脉血栓脱落后,随血液游走,可阻塞肺动脉及其分支,引起PTE,这也是静脉血栓栓塞症最为严重的一种表现形式[16]。分析相关病例资料可知:绝大多数PTE患者表现为呼吸急促、胸痛,严重者甚至出现咯血、晕厥及死亡,严重影响患者生命安全[17]。相关资料显示,由于静脉血栓栓塞症的特点及治疗特殊性,早期明确该疾病的相关诱因及高危因素并及时进行有效干预,是改善患者静脉血液循环,降低静脉血栓栓塞症发生风险的最佳措施[18]。
本研究选取了于我院接收的脑卒中患者2709例,通过统计分析得出,患者静脉血栓栓塞症的发生率为14.39%,由此可见,脑卒中并发静脉血栓栓塞症的发生率处于较高水平,这与既往研究结果相似[19]。本研究对脑卒中并发静脉血栓栓塞症的相关影响因素进行了分析,结果显示,年龄>60岁、合并高血压、合并糖尿病、入院后卧床时间≥3 d、D-D≥0.95 mg/mL、TG≥1.83 mmol/L、BI评分≤9分、Padua评分>4分是影响脑卒中并发静脉血栓栓塞症的独立危险因素。分析其中原因可能为:随着患者年龄的增大,患者机体血液循环逐渐欠佳,而长时间高血压、高血糖会导致患者血液长期处于高凝状态,从而加大DVT发生风险;长时间的卧床会导致患者静脉血流滞缓,凝血因子堆积,致使静脉扩张,血管内皮损伤,血液处于高凝状态,从而加大长期卧床脑卒中患者静脉血栓栓塞症的发生风险[20]。另一方面,长期卧床会使患者腿部静脉剪切速率以及流率长时间处于一种低速状态,从而引起患者血黏度的增加,导致静脉血栓的发生、发展。因此对于高龄的脑卒中患者而言,需加强日常活动并可对患者应用机械装置等,以减少局部瘀血,增加局部纤溶作用,如进行一定物理治疗(主动被动的踝泵运动)、血栓泵的应用等,以此预防静脉血栓栓塞症的发生。D-D是反映纤维蛋白溶解功能的标志物,D-D水平升高提示纤溶酶作用于纤维蛋白形成特异的降解产物增加,是判断血栓形成的重要指标,也是脑卒中后并发静脉血栓栓塞症的独立危险因素[21]。因此,当脑卒中患者D-D水平≥0.95 mg/mL时,需高度怀疑静脉血栓栓塞症发生的可能性,并及时予以防治,如适当给患者应用抗凝药物。长时间的TG升高会导致血管功能的改变,降低血管内皮依赖性舒张功能及血管内皮抗氧化能力,从而增加静脉血栓栓塞症的发生风险。对于TG升高的患者而言,需适量减少热量的摄入,并增加可溶性纤维的摄入,使机体能量的支出摄入处于均衡状态。故针对此类患者可加大其健康教育,改变患者不良生活习惯,并针对性地建立档案库,进行定期随访等。BI评分降低可导致凝血因子的堆积,致使凝血系统的激活,进一步促进机体的高凝状态,此外,还会引起静脉的扩张,从而致使血管内皮的受损,促进静脉血栓栓塞症的发生。Padua评分是临床用于预测评估VTE最常用的工具,且经过多年的研究及验证,评分越高则说明发生VTE的风险越高[22]。此外,本研究发现,进行抗凝治疗为预防脑卒中并发静脉血栓栓塞症的保护因素,其可有效降低静脉血栓栓塞症的发生风险,这与既往[23]研究结果相似。用药期间,应动态观察用药效果和实验室检查,注意评估有无发生出血不良反应。
但本研究由于样本量较少,随访时间有限,故针对相关危险因素是否可以进行有效干预及何种干预未进一步深入探讨,后续可加大样本量及延长研究时间,针对危险因素探讨更佳的预防干预模式来降低脑卒中后静脉血栓栓塞症发生率,改善患者预后。
综上所述,脑卒中并发静脉血栓栓塞症与年龄、是否合并高血压或糖尿病、卧床时间、D-D、TG、BI评分、Padua评分及有无抗凝治疗存在一定关联,应加强符合相关危险因素的干预以有效降低脑卒中并发静脉血栓栓塞症的风险。
* * *
利益冲突 所有作者均声明不存在利益冲突
Funding Statement
2018年和2020年首都医科大学附属北京世纪坛医院科研课题项目(No. 2018-q39、No. 2020-q22)资助
Contributor Information
菁 何 (Jing HE), Email: hejing@bjsjth.cn.
巍 李 (Wei LI), Email: liwei467256@163.com.
References
- 1.徐丽, 毛居旦·阿不力孜, 杨丽 缺血性脑卒中患者血清miR-17-5p、miR-27b-3p水平及其对中重度颅内外动脉狭窄预测价值. 临床误诊误治. 2021;34(7):95–100. doi: 10.3969/j.issn.1002-3429.2021.07.020. [DOI] [Google Scholar]
- 2.CHEN J, LI S Clinical Study of Neurology Nursing on Cerebral Apoplexy Rehabilitation. Transl Neurosci. 2019;10:164–167. doi: 10.1515/tnsci-2019-0029. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 3.史悦, 高小夏, 谈笑, 等 中文版认知障碍简要测试量表与简易精神状态检查量表在脑卒中患者认知评估中的比较分析. 重庆医科大学学报. 2021;46(11):1310–1314. doi: 10.13406/j.cnki.cyxb.002918. [DOI] [Google Scholar]
- 4.DAI L, ZUO Q, CHEN F, et al The association and influencing factors between antipsychotics exposure and the risk of VTE and PE: a systematic review and meta-analysis. Curr Drug Targets. 2020;21(9):930–942. doi: 10.2174/1389450121666200422084414. [DOI] [PubMed] [Google Scholar]
- 5.周游, 王雪晶, 丁雪冰, 等 血脑屏障破坏对急性缺血性脑卒中血管内治疗预后的影响. 中国神经精神疾病杂志. 2021;47(1):18–22. doi: 10.3969/j.issn.1002-0152.2021.01.003. [DOI] [Google Scholar]
- 6.PARAPPILLY B P, FIELD T S, MORTENSON W B, et al Determinants influencing the prestroke health behaviors and cardiovascular disease risk of stroke patients: a cross-sectional study. J Stroke Cerebrovasc Dis. 2019;28(6):1509–1518. doi: 10.1016/j.jstrokecerebrovasdis.2019.03.015. [DOI] [PubMed] [Google Scholar]
- 7.中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组 中国急性缺血性脑卒中诊治指南2014. 中华神经科杂志. 2015;48(4):146–156. doi: 10.3760/cma.j.issn.1006-7876.2015.04.002. [DOI] [Google Scholar]
- 8.HU X, LI B, WANG X Scalp acupuncture therapy combined with exercise can improve the ability of stroke patients to participate in daily activities. Complement Ther Clin Pract. 2021;43:101343. doi: 10.1016/j.ctcp.2021.101343. [DOI] [PubMed] [Google Scholar]
- 9.MADSEN T E, HOWARD G, KLEINDORFER D O, et al Sex differences in hypertension and stroke risk in the REGARDS Study. Hypertension. 2019;74(4):749–755. doi: 10.1161/HYPERTENSIONAHA.119.12729. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 10.梁峰, 胡大一, 沈珠军, 等 2014年欧洲心脏学会急性肺栓塞诊断治疗指南解读. 中华心脏与心律电子杂志. 2014;2(3):21–26. doi: 10.3877/cma.j.issn.2095-6568.2014.3.0010. [DOI] [Google Scholar]
- 11.李晓强, 张福先, 王深明 深静脉血栓形成的诊断和治疗指南(第三版) 中国血管外科杂志(电子版) 2017;9(4):250–257. [Google Scholar]
- 12.TERAMOTO S, TAHARA S, KONDO A, et al Key factors related to internal carotid artery stenosis associated with pituitary apoplexy. World Neurosurg. 2021;149:e447–e454. doi: 10.1016/j.wneu.2021.02.005. [DOI] [PubMed] [Google Scholar]
- 13.张月, 许方蕾, 任鹏娜, 等 急性缺血性脑卒中合并心房颤动患者运动恐惧现状及其影响因素分析. 重庆医科大学学报. 2022;47(7):821–827. doi: 10.13406/j.cnki.cyxb.003070. [DOI] [Google Scholar]
- 14.WEI W, LI S, SAN F, et al Retrospective analysis of prognosis and risk factors of patients with stroke by TOAST. Medicine. 2018;97(15):e0412. doi: 10.1159/000351507. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 15.ZHENG S, YAO B Impact of risk factors for recurrence after the first ischemic stroke in adults: a systematic review and meta-analysis. J Clin Neurosci. 2019;60:24–30. doi: 10.1016/j.jocn.2018.10.026. [DOI] [PubMed] [Google Scholar]
- 16.陈慧娇, 孙晓红, 张喆, 等 出血性卒中患者下肢深静脉血栓形成风险预测模型的构建与验证. 中华神经外科杂志. 2021;37(3):255–259. doi: 10.3760/cma.j.cn112050-20201014-00537. [DOI] [Google Scholar]
- 17.卢祥婷, 李娅, 王忠平, 等 云南省高海拔地区急性肺栓塞患者的临床特征分析. 中华心血管病杂志. 2022;50(1):36–42. doi: 10.3760/cma.j.cn112148-20211203-01045. [DOI] [Google Scholar]
- 18.胡喜莲 急性缺血性脑卒中病人下肢深静脉血栓形成预测模型的建立与分析. 中西医结合心脑血管病杂志. 2020;18(16):2585–2589. doi: 10.12102/j.issn.1672-1349.2020.16.006. [DOI] [Google Scholar]
- 19.JIANG C, LAN D, DU X, et al Prevalence of modifiable risk factors and relation to stroke and death in patients with atrial fibrillation: a report from the China Atrial Fibrillation Registry Study. J Cardiovasc Electrophysiol. 2019;30(12):2759–2766. doi: 10.1111/jce.14231. [DOI] [PubMed] [Google Scholar]
- 20.LAVIN P, PATRYLO M, HOLLAR M, et al stroke risk and risk factors in patients with central retinal artery occlusion. Am J Ophthalmol. 2018;196:96–100. doi: 10.1016/j.ajo.2018.08.027. [DOI] [PubMed] [Google Scholar]
- 21.张元莉, 路彩霞, 董素敏, 等 血浆D-D、vWF水平对AMI并发静脉血栓栓塞症的预测价值. 心血管康复医学杂志. 2022;31(5):533–537. doi: 10.3969/j.issn.1008-00740.2022.05.01. [DOI] [Google Scholar]
- 22.BERBERICH A, SCHNEIDER C, HERWEH C, et al Risk factors associated with progressive lacunar strokes and benefit from dual antiplatelet therapy. Eur J Neurol. 2020;27(5):817–824. doi: 10.1111/ene.14159. [DOI] [PubMed] [Google Scholar]
- 23.MCGIFFIN T, CLARK D A, EDMUNDSON A, et al Surgical management and long‐term functional outcomes after anastomotic leak in patients undergoing minimally invasive restorative rectal resection and without a diverting ileostomy. ANZ J Surg. 2022;92(4):806–812. doi: 10.1111/ans.17475. [DOI] [PubMed] [Google Scholar]


