RESUMEN
En el presente artículo se identifican rasgos distintivos y esenciales en las transformaciones del sistema de salud cubano que han permitido la erradicación y disminución de las tasas de incidencia de algunas enfermedades transmisibles a niveles inferiores a 0,1 por 100 000 habitantes. Los resultados obtenidos son consecuencia de la importancia otorgada a la prevención y control de estas enfermedades, así como a los riesgos y daños potenciales. La estructura y funcionamiento del subsistema de higiene y epidemiología y sus interrelaciones con el resto del sistema a partir de los diferentes modelos de prestación de servicios han constituido escenarios de integración permanentes para la toma de decisiones. Se eliminaron enfermedades como la poliomielitis, paludismo, difteria, tosferina, rubéola, parotiditis, meningitis posparotiditis, sarampión, fiebre amarilla, cólera, formas graves de la tuberculosis, rabia humana transmitida por caninos, leishmaniasis, enfermedad de Chagas, la transmisión vertical del virus de inmunodeficiencia humana, sífilis congénita y formas clínicas como el tétanos neonatal y el síndrome de rubéola congénita. Se hace énfasis en algunas enfermedades transmisibles y, en especial, en la respuesta social desarrollada contra la tuberculosis, la lepra, el sida y las enfermedades transmitidas por vectores. Se demuestra que el contexto sanitario actual revela aún desafíos para la sostenibilidad de los logros alcanzados en el país. Garantizar el mantenimiento de la cobertura universal con acceso de la población cubana a los servicios de salud será siempre un principio de la salud pública cubana.
Palabras clave: Prevención y control, estrategias, enfermedades transmisibles, Cuba
ABSTRACT
This article presents distinctive and essential features in the transformations of the Cuban health system that have allowed the eradication and reduction of the incidence rates of some communicable diseases at levels lower than 0.1 per 100 000 inhabitants. The results obtained are a consequence of the importance given to the prevention and control, as well as to the risks and potential damages, of these diseases. The structure and functioning of the hygiene and epidemiology subsystem and its interrelations with the rest of the system, based on the different models of service provision, have been permanent integration scenarios for decision making. Diseases such as poliomyelitis, malaria, diphtheria, whooping cough, rubella, mumps, post-mumps meningitis, measles, yellow fever, cholera, severe forms of tuberculosis, human rabies transmitted by canines, leishmaniasis, Chagas disease, vertical transmission of HIV, congenital syphilis and clinical forms such as neonatal tetanus and congenital rubella syndrome were eliminated. Some communicable diseases are analyzed in more detail and, in particular, the social response developed against tuberculosis, leprosy, AIDS and vector-borne diseases. However, the current health context presents challenges for the sustainability of the achievements made in the country. Assuring the maintenance of universal coverage with access of the Cuban population to health services will always be a principle of Cuban public health.
Keywords: Prevention and control, strategies, communicable diseases, Cuba
RESUMO
No presente artigo se identificam características específicas e essenciais nas transformações do sistema de saúde cubano que permitiram a erradicação e redução das taxas de incidência de algumas doenças transmissíveis a níveis inferiores a 0,1 por 100 000 habitantes. Os resultados obtidos são uma conseqüência da importância dada à prevenção e controle dessas doenças, bem como aos riscos e danos potenciais. A estrutura e o funcionamento do subsistema de higiene e epidemiologia e suas inter-relações com o resto do sistema, com base nos diferentes modelos de prestação de serviços, constituíram cenários de integração permanente para a tomada de decisões. Foram eliminadas doenças como a poliomielite, malária, difteria, coqueluche, rubéola, parotidite, meningite pós-parotidite, sarampo, febre amarela, cólera, formas graves de tuberculose, raiva humana transmitida por cães, leishmaniose, doença de Chagas, a transmissão vertical do vírus da imunodeficiência humana, sífilis congênita e formas clínicas como o tétano neonatal e a síndrome da rubéola congênita. É dada ênfase a algumas doenças transmissíveis e, em particular, à resposta social desenvolvida contra a tuberculose, a hanseniasis, a AIDS e as doenças transmitidas por vetores. Mostra-se que o atual contexto de saúde revela desafios para a sustentabilidade das realizações no país. Garantir a manutenção da cobertura universal com acesso da população cubana aos serviços de saúde sempre será um princípio da saúde pública cubana.
Palabras-chave: Prevenção e controle, estratégias sanitárias, doenças transmissíveis, Cuba
La capacidad de respuesta del Sistema Nacional de Salud (SNS) cubano en la prevención y control de las enfermedades transmisibles tiene como antecedentes históricos las transformaciones ocurridas en el escenario político, económico y social a partir de 1959 (1).
Existen evidencias científicas que sustentan el conocimiento acumulado en la prevención y control de estas enfermedades, y permiten integrarlo al desarrollo de la salud pública cubana, así como a la incorporación paulatina de la sociedad civil en sus diferentes etapas (1–3).
La lucha antiepidémica ha permitido controlar las enfermedades transmisibles pero, además, ha fortalecido los sistemas de vigilancia epidemiológica, los programas sanitarios y servicios de salud, y ha desarrollado la ciencia y la tecnología cubana en el campo de la fabricación de medicamentos y vacunas (4).
Al estudiar causas y condicionantes de las enfermedades trasmisibles con apoyo de instituciones y expertos extranjeros, se evidenciaron deficiencias en los conocimientos, brechas en los sistemas de vigilancia y otros determinantes sociales, que hicieron imprescindible formar recursos humanos capacitados para solucionarlas (4).
Para alcanzar los actuales indicadores de salud en enfermedades trasmisibles mediante la reducción de las deficiencias y el aprovechamiento de oportunidades, se requirieron casi seis décadas de labor intencionada y permanente del SNS. Se eliminaron enfermedades prevenibles por vacunas y, además, el paludismo, la leishmaniasis, la enfermedad de Chagas, la transmisión vertical del virus de la inmunodeficiencia humana (VIH), la sífilis congénita, el tétanos neonatal y el síndrome de rubéola congénita. Asimismo, dejaron de ser problemas de salud pública el tétanos del adulto, la meningitis por Haemophilus influenzae de tipo B, la meningitis meningocócica por serogrupos A, B y C, la hepatitis B y la fiebre tifoidea. La influenza y la neumonía son las únicas enfermedades infecciosas presentes dentro de las diez primeras causas de muerte del país, con una tasa global de mortalidad de 60,6 por 100 000 habitantes. Al concluir el año 2016, la tasa general de mortalidad por enfermedades transmisibles fue de 9,5 por 100 000 habitantes (5).
El objetivo de este artículo es exponer algunas particularidades del sistema de salud cubano que han permitido, a partir de 1959, el control o la eliminación de enfermedades como tuberculosis, lepra, VIH/sida y las enfermedades transmitidas por vectores.
Desarrollo
El cumplimiento de las metas sanitarias que colocan a Cuba en un lugar destacado dentro del área de las Américas ha sido producto de eliminar barreras para el acceso a los servicios de salud, financiar un sistema de salud único e integral que garantiza coberturas y asegura salud universal a la población (6–8, 10).
Entre las acciones encaminadas a controlar las enfermedades trasmisibles, resultó relevante la creación, en 1962, de un viceministerio de Higiene y Epidemiología con estructuras homólogas en provincias y municipios y funciones particulares según las necesidades locales (3). Los higienistas y epidemiólogos insertados en los centros o unidades municipales de Higiene y Epidemiología aseguraron el cumplimiento de todas las etapas de los programas nacionales de prevención y control desde las comunidades y municipios (3, 6, 9).
En foros sobre epidemiología se establecieron normativas y bases para los primeros programas de promoción de salud, prevención y control de enfermedades transmisibles a partir del diseño y ejecución de los primeros programas sanitarios (3). Las estructuras de atención primaria de salud y sus modelos de prestación de servicios brindaron escenarios favorables para introducirlos y aplicarlos en el contexto local (3, 4, 6).
Una prioridad del sistema de salud en el control de estas enfermedades fue crear servicios especializados de alta tecnología para la vigilancia epidemiológica en función de programas como el de atención maternoinfantil (transmisión vertical de enfermedades infecciosas y seroprotección vacunal, entre otras) y el de certificación de sangre y órganos. Un ejemplo es el Sistema cubano de Inmunoensayo Ultramicro Analítico (SUMA)para el diagnóstico de infección por VIH, hepatitis B y C, dengue, enfermedad de Chagas y la lepra, implementado a nivel local en todos los municipios del país (11).
Logros, sostenibilidad y retos para el control de algunas enfermedades transmisibles
Lepra
El censo de 1961 mostró una prevalencia de lepra de 5,7 por 10 000 habitantes (12, 13). En 1962 se introdujo el primer Programa Nacional de Control de la Lepra (PNCL), que incluía la pesquisa activa de enfermos, exámenes a los contactos y la modificación del tratamiento. Diez años después, se actualizaron, mediante la aplicación de los avances del conocimiento científico, las estrategias regionales establecidas en el país y el perfeccionamiento del sistema de salud. Las acciones se dirigieron a la descentralización de los servicios hacia los policlínicos comunitarios (12, 13) que eran las instituciones de salud del primer nivel de atención.
En este período (1962–1972), desaparecieron los leprosarios (12), y el hospital dermatológico Guillermo Hernández Fernández-Baquero, situado en el municipio Boyeros, La Habana, quedó como la única institución dedicada a la investigación y rehabilitación de enfermos y fue dotado de tecnologías modernas para el diagnóstico y tratamiento no farmacológico de la enfermedad. Esto lo convirtió en el centro de referencia nacional para la lepra y otras enfermedades dermatológicas.
Siguiendo las recomendaciones de la Organización Mundial de la Salud (OMS), se introdujeron nuevas modificaciones en el programa que posibilitaron disminuir la prevalencia y facilitaron la curación de los enfermos (12, 13).
Luego de 31 años de aplicado el primer programa, la estrategia con enfoque estratificado tuvo como impacto un descenso de la tasa de prevalencia a 0,79 por 10 000 habitantes, siete años antes que la meta propuesta por la OMS para el año 2000 (12, 13). Una vez reducida la duración del tratamiento para los casos multibacilares, continuó el descenso de la tasa de prevalencia nacional y se eliminó la lepra como problema de salud en todas las provincias del país, meta propuesta por la OMS a los países de la región para el año 2015 (13).
Los últimos objetivos del programa se proponen reducir la morbilidad de la enfermedad, lograr un diagnóstico temprano, un tratamiento oportuno y prevenir el desarrollo de discapacidades (13).
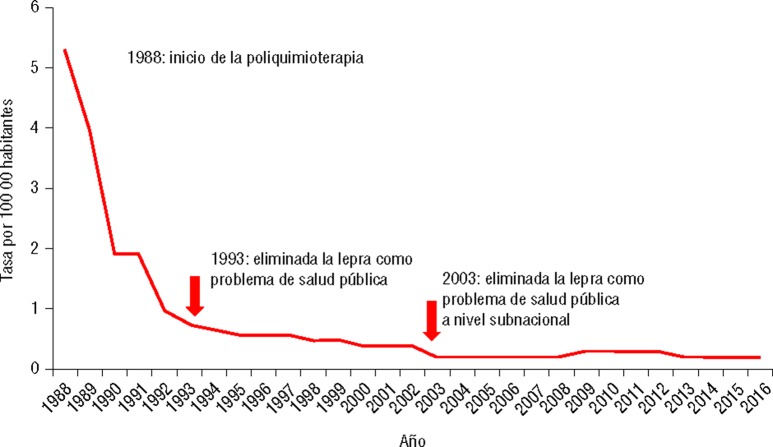
En la actualidad, la tasa de prevalencia se mantiene estacionaria desde 2003 y oscila entre 0,2 y 0,3 por 10 000 habitantes (13) (figura 1).
FIGURA 1. Tasas de prevalencia de lepra en Cuba, 1988–2016.
Fuente: Datos proporcionados por la Dirección Nacional de Registros Médicos y Estadísticas del Ministerio de Salud Pública de Cuba.
Si bien existe una tendencia a la disminución de la tasa de detección, aún se diagnostican casos nuevos. Los retos se dirigen a fortalecer la vigilancia y la oportunidad de las acciones en poblaciones de riesgo, fomentar la notificación negativa mediante el desarrollo de los registros de sospechosos de lepra, detectar de forma temprana los casos y discapacidades, desarrollar estrategias para promover entornos incluyentes, capacitar de forma continua al personal que participa en la vigilancia integrada, a pacientes y familiares, potenciar el uso de técnicas avanzadas de diagnóstico, desarrollar la estratificación de riesgo como herramienta de trabajo permanente, revitalizar el papel de la enfermera encuestadora en el PNCL y promover investigaciones en servicios y sistemas de salud.
Tuberculosis.
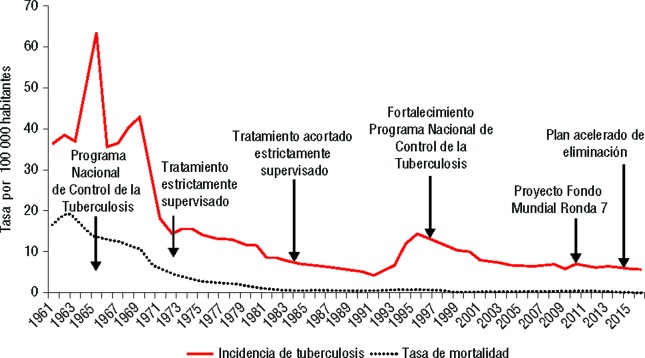
Hasta 1959, solo se realizaba pesquisa pasiva de tuberculosis (TB) en la población que acudía en forma espontánea a los dispensarios antituberculosos, sin enfoque epidemiológico. En 1958, la tasa de incidencia fue 18,8 por 100 000 habitantes (14, 15).
En 1963, se estableció el primer programa, aún con tratamiento sanatorial y dispensarial. Desde 1971, con el programa integrado en todos los servicios de salud, se estableció el tratamiento ambulatorio controlado. Esta estrategia produjo un descenso sostenido en la incidencia hasta 1991 (4,7 por 100 000 habitantes). Se consideró factible lograr la eliminación de la tuberculosis en el país como problema de salud pública (16).
Cuba atravesó durante los años 90 una profunda crisis económica, con un incremento de los casos notificados de tuberculosis, lo que invirtió la tendencia a disminuir y alcanzó una tasa de 14,7 por 100 000 habitantes en 1994 (16, 17).
En 1996, comienza un descenso sostenido hasta la actualidad, con tasas entre 6 y 7 por 100 000 habitantes desde 2001, las más bajas en menores de 15 años de edad (5) y 1,0% de cepas de Mycobacterium tuberculosis resistentes a múltiples fármacos (18). Al cierre del año 2016, la tasa de incidencia por TB fue de 5,7 por 100 000 habitantes (5) (figura 2).
FIGURA 2. Morbilidad y mortalidad por tuberculosis e intervenciones realizadas en Cuba, 1960–2016.
Fuente: Datos proporcionados por la Dirección Nacional de Registros Médicos y Estadísticas del Ministerio de Salud Pública de Cuba.
La mortalidad descendió desde 1902 (230,9 por 100 000 habitantes) y se mantuvo con tasas inferiores a 1 por 100 000 habitantes desde 1981 hasta los años de la crisis económica, cuando ascendió a 1 por 100 000 habitantes en 1994 (19). En el año 2016, la tasa reportada fue 0,3 por 100 000 habitantes y se ubicó en el lugar 35 en el listado de causas de muerte del país y en el sexto lugar entre las enfermedades infecciosas (5).
Los progresos son evidentes; antes de 2015 se alcanzaron las metas de la Estrategia Fin a la TB de reducir a la mitad las cifras del año 1990, la prevalencia de TB y la tasa de mortalidad (19).
El programa de control y eliminación de la tuberculosis se basa en fortificar la estrategia de intervención integral intersectorial. Tiene como principales componentes: la combinación de detección pasiva y activa en la atención primaria y secundaria de salud, con prioridad para los grupos vulnerables conocidos por el médico y la enfermera de familia, optimizar los procesos de tratamiento de los enfermos, robustecer la investigación de casos diagnosticados y sus contactos, aplicar en forma extensiva el control de calidad en la detección de casos, el tratamiento y el control de foco, consolidar la investigación operacional evaluativa en el nivel municipal y asegurar la participación intersectorial en el control de la tuberculosis (20). El reto es lograr que esta estrategia se sistematice en todos los niveles del sistema de salud, hasta alcanzar una tasa de incidencia ≤ 1 por 100 000 habitantes.
Siguiendo la nueva estrategia y metas para la prevención de la tuberculosis y su atención y control hasta 2030, aprobada por la 67° Asamblea Mundial de la Salud en el 2014 (21) y el Marco Estratégico para la eliminación de la tuberculosis en los países de baja incidencia (22, 23), se elaboró un plan estratégico nacional que permitirá acelerar acciones hacia la preeliminación en 2035 y la eliminación en 2050.
VIH/sida.
Desde 1983, la dirección del país y el Ministerio de Salud Pública iniciaron acciones para controlar la epidemia. Una de las primeras medidas tomadas fue prohibir la importación de hemoderivados desde países de Europa occidental y Estados Unidos de América y la creación del sanatorio de Santiago de las Vegas como medida de emergencia y transitoria para contener la transmisión de la infección, con el establecimiento de estrategias educativas para promover conductas responsables de protección. En 1986, se implementó el Programa Nacional de Prevención y Control, que incluía como estrategias pioneras el tamizaje de las donaciones de sangre y el desarrollo de medios diagnósticos para la pesquisa de personas seropositivas. Diez años después, se integró al programa de infecciones de transmisión sexual (ITS).
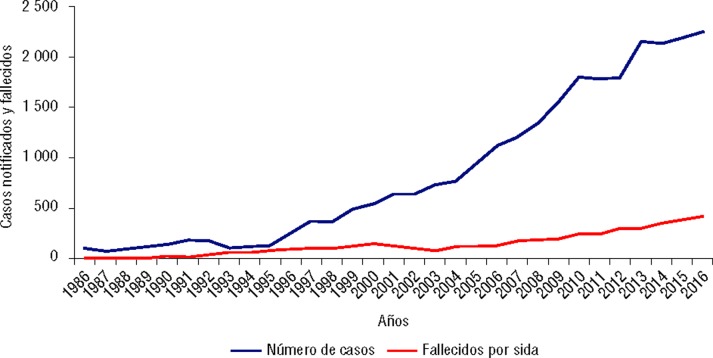
Al igual que en otros países de la región, la epidemia cubana es urbana, de crecimiento lento y sostenido, concentrada en hombres (80,8%) y de transmisión predominante sexual (99,2%). Entre 1986 y 2016, se han notificado 26 360 pacientes (5), de ellos 82,5% viven hoy en día con VIH. Los hombres que tienen sexo con hombres (HSH) representan 89,9% de los casos masculinos. Han fallecido 4 603 personas (18%) (figura 3) y, de ellas, 90,3% por sida.
FIGURA 3. Casos notificados y fallecidos por VIH/sida en Cuba, 1986–2016.
Fuente: Registro informatizado de VIH/sida, Ministerio de Salud Pública. La Habana, 2016.
La prevención y el control se conciben en planes estratégicos nacionales quinquenales que sustentan y articulan las políticas y estrategias para reducir inequidades sociales y mitigar el impacto individual y poblacional (24). Las actualizaciones se realizan según la estratificación epidemiológica, la evidencia científica, las buenas prácticas, las lecciones aprendidas y los compromisos nacionales e internacionales (25).
Para cumplir estos planes, es indispensable el trabajo multisectorial con la comunidad, la investigación en todos los niveles de atención médica, la evaluación de programas, servicios y tecnologías, la comunicación social y formativa en la población general, la educación de la sexualidad, los derechos y los aspectos legales (25).
El Centro Nacional de Prevención de las ITS-VIH/sida, creado en 1998, conduce las estrategias de información, educación y comunicación social a partir de investigaciones realizadas por la Oficina Nacional de Estadísticas e Información (ONEI) (26). Estos estudios favorecen el monitoreo de comportamientos de riesgos en la población general, con acciones preventivas participativas en el centro de trabajo y de estudios, satisfacción de la población, estimación de necesidades de servicios y constituyen evidencias de cómo transformar la investigación en acción.
Debe destacarse el financiamiento estatal para fortalecer capacidades humanas y tecnológicas, búsqueda de casos, aseguramiento de la calidad de la sangre, creación de la red de laboratorios incluido el Laboratorio Nacional de Referencia donde se confirma la positividad del diagnóstico de la red de laboratorios nacionales, centros de atención integral al paciente VIH/sida, donde se le brinda atención especializada.
El estado garantiza la producción segura de hemoderivados, tratamiento antirretroviral gratuito al 100% de los pacientes que lo necesiten, compra de condones, lubricantes, pruebas diagnósticas y otras. A las acciones nacionales, se suma la colaboración de agencias, organismos y organizaciones internacionales entre ellos el Fondo Mundial de Lucha contra el sida, la tuberculosis y el paludismo (ONUSIDA), OMS/OPS, Medicuba-Suiza y Fondos-Bélgica.
Ha sido esencial la participación de sectores gubernamentales, la sociedad civil organizada (cuadro 1) en subgrupos de personas viviendo con VIH (PVIH), HSH y organizaciones no gubernamentales (ONG). El Grupo Operativo para el Enfrentamiento y Lucha contra el Sida (GOPELS) controla el cumplimiento de los planes intersectoriales con participación comunitaria (25).
CUADRO 1. Respuesta de la sociedad civil en el enfrentamiento al VIH/sida en Cuba, 1986–2016.
| Sociedades civiles | Acciones |
|---|---|
| Centro de Estudios de la Juventud | Investigaciones sociales en jóvenes, tributan resultados a organizaciones juveniles y asesoran políticas de juventud |
| Federación de Mujeres Cubanas | Agrupadas con perspectiva de género. Se reconoce estatus consultivo en el Consejo Económico y Social de la Organización de las Naciones Unidas |
| Proyecto HSH | En sitios de encuentros de HSH, distribuyen material educativo. Contribuyen al debate público sobre la orientación sexual, vulnerabilidad de “minorías sexuales”, el estigma, la discriminación y el silencio. |
| Proyecto HSH travestisa | Empoderamiento de esta población en red ampliada, con personas que practican sexo transaccional y sus parejas. Promotoras y facilitadoras vinculadas a espectáculos transformistas. Reducción de estigmatización de homosexualidad y de diversas identidades de género. Estimulan el diálogo social y político en torno a los derechos sexuales. |
| Adolescentes y jóvenes agrupados en forma voluntaria en organizaciones juveniles en centros educacionales | En atención primaria: más de 7 000 círculos de adolescentes; se convierten en multiplicadores y facilitadores de acciones preventivas con otros adolescentes. Realizan sensibilización familiar a partir de la influencia determinante de sus aspiraciones y elecciones. Contribuyen al incremento del número de jóvenes que conocen su condición serológica y usan los servicios de salud mediante el movimiento “Hazte la Prueba”. |
| Programa Vida y Salud Comunitaria del Consejo de Iglesias de Cuba | Desarrollan acciones como la sensibilización y capacitación a líderes, laicos, pastores y pastoras, formación de promotores y promotoras de salud desde la comunidad eclesial, prevención y educación primaria en las iglesias y comunidad, atención comunitaria domiciliaria, liturgias especiales en respuesta al Día Mundial de Respuesta al VIH, campamentos de verano con niños y niñas hijos de personas que viven con VIH. |
En la actualidad, Red-Trans Cuba.
HSH: hombres que tienen sexo con hombres; VIH, virus de la inmunodeficiencia humana.
Fuente: cuadro de elaboración propia por los autores a partir de resultados publicados.
En el ámbito social, debe destacarse el acceso gratuito a servicios preventivos, diagnósticos y atención integral descentralizada en la atención primaria de salud, movilización social con proyectos socioculturales, apoyo alimentario a PVIH, elaboración y actualización de cuerpos legales vigentes y estrategias dirigidas a PVIH y HSH (27–29).
Los retos para la sostenibilidad son el fortalecimiento de la respuesta local con modelos participativos en los que las poblaciones clave diseñen, implementen y evalúen las estrategias; la promoción de actitudes de búsqueda de atención y conocimiento del estado serológico, la consejería preprueba y posprueba para VIH con énfasis en las poblaciones claves, municipios priorizados y consejos populares más afectados; la descentralización de la confirmación del diagnóstico; la adaptación de las guías nacionales de antirretrovirales a las actuales recomendaciones de la OMS y sostener los resultados alcanzados en la eliminación de la trasmisión maternoinfantil (30).
Enfermedades transmitidas por vectores
En el año 2016, Cuba notificó 187 pacientes confirmados de zika, 1 836 con dengue (serotipos 2 y 3, con una tasa de incidencia de 16,32 por 100 000 habitantes) y 29 casos de dengue grave. Se diagnosticaron 71 casos importados de paludismo. No ocurrieron casos de chikungunya (31). Estas enfermedades no son endémicas en Cuba y se notifican por brotes ocurridos fundamentalmente en meses lluviosos.
En el nivel nacional, la determinación de infección por virus del dengue mediante detección de anticuerpos en pacientes febriles en la comunidad permite el aislamiento y evitar el contacto con el vector para disminuir la transmisión. El objetivo fundamental del Programa de Control Sanitario Internacional (CSI), creado en 1980, es reducir el riesgo de introducción en el país de agentes biológicos, sus reservorios, vectores u hospederos intermediarios de las enfermedades sujetas a CSI, así como de otras enfermedades exóticas de interés nacional (32, 33).
La vigilancia activa en fronteras (puertos, marinas, aeropuertos nacionales y en países o áreas endémicas de enfermedades exóticas) se realiza desde 1982 y está fundamentada en el cumplimiento de la reglamentación jurídica (34) y la oficialización de los centros de control en la fuente. En ellos se realiza quimioprofilaxis y tratamiento radical antipalúdico presuntivo al 100% de los cubanos y extranjeros procedentes de áreas o países endémicos.
Los viajeros cubanos procedentes de áreas o países endémicos realizan la Declaración de Sanidad al arribo y reciben la Tarjeta de Vigilancia Epidemiológica. Son objeto de seguimiento en su área de residencia por parte de especialistas que laboran en la atención primaria de salud, quienes realizan la pesquisa activa de enfermedades exóticas en los viajeros (34).
Durante la implementación del Reglamento Sanitario Internacional (2005), en Cuba fue necesaria la revisión y adaptación del marco legal. Se habilitó el Centro Nacional de Enlace subordinado al Centro de Dirección Ministerial donde se confecciona el boletín sobre la Situación Epidemiológica Internacional (35, 36). Este permite actualizar, alertar y proporcionar los fundamentos científicos para la toma de decisiones sobre los eventos de salud pública que constituyen mayor riesgo para el país.
Un ejemplo reciente fue la respuesta nacional ante la epidemia por la enfermedad del virus del zika. En diciembre de 2015, el Ministerio de Salud Pública emitió una alerta epidemiológica antes de que la enfermedad fuera declarada, en febrero de 2016, como emergencia de salud pública internacional. Se implementó un plan de acción considerando la compleja situación epidemiológica en la región de las Américas por la circulación del virus. Las medidas reforzaron la vigilancia de viajeros internacionales y la disminución de los índices de infestación por mosquitos del género Aedes (A. aegypti y A. albopictus) hasta niveles que no permitieran la transmisión.
Se instalaron escáneres de temperatura corporal y termómetros digitales en puertos, marinas y aeropuertos. Se organizaron grupos de trabajo multidisciplinarios para actualizar la situación internacional. Se crearon las capacidades diagnósticas en los laboratorios, se continuaron los estudios sobre consecuencias de la enfermedad en embarazadas y recién nacidos y se realizó el análisis estratificado de indicadores entomológicos y epidemiológicos. El 16 de marzo de 2016 se diagnosticó el primer caso autóctono en Cuba (31).
Un eslabón fundamental en la oportunidad del sistema para el diagnóstico de casos fue la participación comunitaria y la interrelación entre los diferentes sectores en las actividades de promoción, prevención y control de los índices de infestación.
A pesar de ello, en Cuba existen factores que condicionan la probabilidad de introducción y propagación de enfermedades de transmisión vectorial; por ejemplo, condiciones higiénicas y ambientales favorables, el clima, el incremento de la colaboración internacional en salud y del número de turistas y estudiantes extranjeros procedentes de áreas con transmisión.
La preparación oportuna del sistema ha sido posible debido a la experiencia acumulada en las luchas antiepidémicas y el conocimiento sobre los riesgos que incrementan la probabilidad de su introducción y propagación. Un ejemplo de ello fue la preparación ante la pandemia por virus influenza A H1N1. La infraestructura lograda fue reforzada con el rol activo de Cuba en la lucha contra el virus del ébola en África mediante el envío de 256 profesionales de la salud a Sierra Leona, Guinea y Liberia. Se brindó asesoramiento a los gobiernos de diferentes países. Se realizaron reuniones técnicas organizadas por Cuba con la participación de especialistas de 34 países de América, incluidos los Estados Unidos de América, se creó el Centro de Entrenamiento contra el Ébola en el Instituto de Medicina Tropical Pedro Kourí y se entrenó a 294 456 trabajadores de la salud y estudiantes cubanos para la prevención, diagnóstico y tratamiento (37).
La alerta epidemiológica sobre la epidemia de fiebre amarilla en Angola es otro ejemplo que demostró que la evaluación y gestión de riesgos es fundamental en el control de las enfermedades de transmisión vectorial (38). Es obligatoria la presentación del certificado de salud para los estudiantes que arriben al país, inmunización contra la fiebre amarilla de los viajeros hacia la República Popular de Angola y los que regresan de este destino deben presentar la certificación de vacunación contra la enfermedad (36).
La sostenibilidad del programa cubano de Control Sanitario Internacional está sustentada en la no reintroducción del paludismo autóctono eliminado desde 1967, primer reconocimiento universal otorgado a Cuba en su lucha contra esta enfermedad, el certificado de erradicación fue otorgado en 1973 por la OMS/OPS.
Los retos se orientan a incrementar la calidad de las acciones de vigilancia y control relacionadas con las enfermedades de transmisión vectorial y hacia el perfeccionamiento de una participación intersectorial consciente y sistemática.
CONSIDERACIONES FINALES
La efectividad de los programas específicos, el desarrollo tecnológico alcanzado, la experiencia en la lucha antiepidémica y la participación intersectorial y comunitaria de la sociedad civil han sido elementos clave en los resultados obtenidos en la prevención y control de enfermedades transmisibles.
Los principales desafíos del sistema radican en el control de las enfermedades transmitidas por vectores y el desarrollo, fortalecimiento y consolidación de investigaciones enfocadas al análisis de las determinantes sociales para la reorientación de las políticas nacionales de salud.
Los principios que caracterizan a la salud pública cubana y que permiten mostrar sus resultados en la promoción, prevención y control de enfermedades transmisibles y que dejan lecciones aprendidas que pueden guiar las acciones de otros países de la región son las coberturas y el acceso equitativos a servicios integrales de salud, centradas en las necesidades de personas y grupos más vulnerables, la gratuidad de esos servicios, la implementación de políticas, planes y legislaciones afines, la financiación estatal y las alianzas con organismos internacionales (cuadro 2).
CUADRO 2. Lecciones aprendidas en el enfrentamiento a las enfermedades infecciosas en Cuba, 1959–2017.
| Dificultades | Soluciones |
|---|---|
| Sociales, económicas y políticas: corrupción política y económica del gobierno, dificultades en los accesos y coberturas a servicios básicos, privatización de servicios de salud, deficiente trabajo intersectorial |
|
| Culturales: analfabetismo, deficiente educación sanitaria, tradiciones, creencias, mitos y tabúes sobre salud, deficiente uso de los medios de comunicación masiva |
|
| Sanitarias: atención de salud predominantemente curativa, carencia de recursos humanos del sector salud, carencia de medicamentos y vacunas, coberturas y accesos poblacionales a los servicios de salud deficientes, limitaciones en las capacidades diagnósticas para el control de enfermedades transmisibles, desarrollo deficiente de la investigación científica y su vínculo con la biotecnología, ausencia de la participación activa de la población y los sectores en la prevención de enfermedades y la promoción de salud. No existe un modelo de lucha antiepidémica. |
|
SUMA, Sistema cubano de Inmunoensayo Ultramicro Analítico.
Fuente: cuadro de elaboración propia por los autores a partir de resultados publicados.
RECOMENDACIONES
Cuando se desea acortar la duración de las epidemias mediante el aporte de sostenibilidad a los resultados, deben aprovecharse oportunidades y priorizar recursos más allá del sector salud, con mando centralizado y voluntad política gubernamental para solucionarlas.
Para identificar regularidades del trabajo epidemiológico mediante la eliminación de errores y evitando su repetición y sorpresas, se requiere sistematizar un modelo de lucha antiepidémica que deviene en aprendizaje y enseñanzas para terceros.
Los objetivos en el corto, mediano y largo plazos en la prevención y control de enfermedades trasmisibles pueden alcanzarse e incrementar el impacto poblacional si se implementan y evalúan programas sanitarios específicos basados en el estudio epidemiológico del comportamiento de las enfermedades.
Implementando y perfeccionando los sistemas de vigilancia en salud se incrementan las oportunidades diagnósticas de las enfermedades de acuerdo con la cobertura y accesibilidad de los servicios y se garantiza la recogida, procesamiento y salida de los datos estadísticos.
Las nuevas alternativas para la promoción de salud, prevención y control de enfermedades trasmisibles se aseguran mediante la obtención de nuevos conocimientos, su acumulación, actualización y aplicación al desarrollo tecnológico.
Para alcanzar mejores resultados deben ejecutarse las acciones sanitarias con el sector salud como líder técnico acompañado de la participación activa de sectores sociales, comunidad civil organizada y organizaciones políticas.
Footnotes
Forma de citar Verdasquera Corcho D, Ramos Valle I, Borroto Gutiérrez S, Rumbaut Castillo R, Pérez Ávila LJ, Alfonso Berrio L et al. Capacidad de respuesta y desafíos del sistema de salud cubano frente a las enfermedades transmisibles. Rev Panam Salud Publica. 2018;42:e30. https://doi.org/10.26633/RPSP.2018.30
Declaración. Las opiniones expresadas en este manuscrito son responsabilidad de los autores y no reflejan necesariamente los criterios ni la política de la Revista Panamericana de Salud Pública/Pan American Journal of Public Health o de la Organización Panamericana de la Salud.
REFERENCIAS
- 1.Rojas Ochoa F. La integración del sistema de salud único. [(Acceso: abril 3 de 2017).];Revista Especial “La OPS/OMS reconoce los logros de la salud pública cubana”. 2009 :12–12. Disponible en: http://www.paho.org/cub/index.php?option=com_docman&view=download&category_slug=documentacion-tecnica&alias=208-revista-especial-por-los-100-anos-del-minsap-2009&Itemid=226. [Google Scholar]
- 2.Delgado García G. Revista Especial “La OPS/OMS reconoce los logros de la salud pública cubana”. 2009. [Acceso el 3 de abril de 2017.]. pp. 6–6. Disponible en: http://www.paho.org/cub/index.php?option=com_docman&view=download&category_slug=documentacion-tecnica&alias=208-revista-especial-por-los-100-anos-del-minsap-2009&Itemid=226.
- 3.del Puerto Quintana C, Ferrer Gracia H, Toledo Curbelo G. Higiene y Epidemiología: apuntes para la historia. La Habana: Palacio de Las Convenciones; 2002. [Google Scholar]
- 4.De la Torre E, López Pardo C, Márquez M, Gutiérrez Muñiz JA, Rojas Ochoa F. Modelo de lucha anti epidémica. En: Salud para todos sí es posible. La Habana: Sociedad Cubana de Salud Pública; 2005. [Acceso el 2 de setiembre de 2017.]. pp. 95–161. Disponible en: http://www.paho.org/cub/index.php?option=com_docman&view=download&category_slug=antecedentes&alias=816-de-latorre-salud-para-todos-indice&Itemid=226. [Google Scholar]
- 5.Ministerio de Salud Pública (MINSAP). Dirección de Registros Médicos y Estadísticas de Salud. Anuario Estadístico de Salud 2016. La Habana: MINSAP; 2016. [Acceso el 12 de abril de 2017.]. Disponible en: http://bvscuba.sld.cu/anuario-estadistico-de-cuba/ [Google Scholar]
- 6.Martínez Calvo S. El enfoque epidemiológico del sistema de salud en Cuba. Revista Especial “La OPS/OMS reconoce los logros de la salud pública cubana”. 2009. [(Acceso: diciembre 1 de 2017).]. pp. 41–41. Disponible en: http://www.paho.org/cub/index.php?option=com_docman&view=download&category_slug=documentacion-tecnica&alias=208-revista-especial-por-los-100-anos-del-minsap-2009&Itemid=226.
- 7.Rojas Ochoa F. El camino cubano hacia la cobertura universal 1960–2010. [Acceso el 22 de enero de 2018.];Rev Cubana Salud Publica. 2015 41(S1) Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-34662015000500003&lng=es. [Google Scholar]
- 8.Álvarez Sintes R, Barcos Pina I. Formación y perfeccionamiento de recursos humanos en el sistema de salud cubano para cobertura sanitaria universal. [Acceso el 12 de abril de 2017.];Rev Cubana Salud Publica. 2015 41(S1) Disponible en: http://www.revsaludpublica.sld.cu/index.php/spu/article/view/633/511. [Google Scholar]
- 9.Spiegel JM, Yassi A. Lessons from the margins of globalization: appreciating the Cuban health paradox. [Acceso el 12 de abril de 2017.];J Public Health Policy. 2004 25(1):85–110. doi: 10.1057/palgrave.jphp.3190007. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/15134135. [DOI] [PubMed] [Google Scholar]
- 10.Organización Panamericana de la Salud/Organización Mundial de la Salud (OPS/OMS) Cuba. Centro de Inmunoensayo (CIE). Centro de Investigación, desarrollo, producción y comercialización. [Acceso el 26 de setiembre de 2017.]. Disponible en: http://www.paho.org/cub/index.php?option=com_content&view=article&id=223:centro-inmunoensayo-cie&Itemid=528.
- 11.Beldarraín-Chaple E. Overview of leprosy control in Cuba. [Acceso el 12 de abril de 2017];MEDICC Review. 2017 19(1):23–30. doi: 10.37757/MR2017.V19.N1.5. Disponible en: http://www.medicc.org/mediccreview/index.php?issue=42&id=575&a=va. [DOI] [PubMed] [Google Scholar]
- 12.Ministerio de Salud Pública de Cuba (MINSAP). Lepra: normas técnicas para el control y tratamiento. La Habana: MINSAP; 2015. Disponible en: http://files.sld.cu/higienepidemiologia/files/2015/07/programa-lepra-2008-vigente.pdf. [Google Scholar]
- 13.Aldereguía G. La lucha antituberculosa en Cuba: crítica histórica y examen político del problema y endemia. En: Ministerio de Salud Pública. Estudios sobre tuberculosis pulmonar. La Habana: Ministerio de Salud Pública; 1962. pp. 23–23. [Google Scholar]
- 14.Rodríguez R. Quince años de la tuberculosis en Cuba. Rev Cubana Hig Epidem. 1980;18:206–209. [Google Scholar]
- 15.González E, Armas L, Alonso A. Tuberculosis in the Republic of Cuba: its possible elimination. Tuberc and Lung Dis. 1994;75:188–194. doi: 10.1016/0962-8479(94)90006-X. [DOI] [PubMed] [Google Scholar]
- 16.González E, González A, Armas L, Llanes MJ, Marrero A, Suárez L, et al. Tendencia de la incidencia de tuberculosis en Cuba: lecciones aprendidas en 1991–1994 y su transcendencia en 2004–2012. Rev Cubana Med Trop. 2015;67(1):122–138. [Google Scholar]
- 17.Lemus D, Echemendía M, Díaz R, Llop A, Llanes MJ. Vigilancia de la resistencia a los medicamentos antituberculosos en Cuba, 2010–2011. Biomédica. 2014;34(S1):108–113. doi: 10.1590/S0120-41572014000500013. [DOI] [PubMed] [Google Scholar]
- 18.González E, Borroto S, Armas L, Díaz C, López E. Mortalidad por tuberculosis en Cuba, 1902–1997. Rev Cubana Med Trop. 2003;55(1):5–13. [PubMed] [Google Scholar]
- 19.Ministerio de Salud Pública de Cuba (MINSAP). Dirección Nacional de Epidemiología. Programa Nacional y Normas de procedimientos para la prevención y control de la tuberculosis. La Habana: MINSAP; 2013. [Acceso el 12 de abril de 2017.]. Disponible en: http://www.sld.cu/galerias/pdf/sitios/tuberculosis/programa_2015.pdf. [Google Scholar]
- 20.World Health Organization (WHO). The stop TB strategy. Building on and enhancing DOTS to meet the TB-related Millennium Development Goals. Geneva: WHO; 2006. [Google Scholar]
- 21.World Health Assembly (WHA). Global strategy and targets for tuberculosis prevention, care and control after 2015 (WHA67.1, Agenda item 12.1) Geneva: WoHA; 2014. [Acceso el 12 de abril de 2017.]. Disponible en: http://apps.who.int/gb/ebwha/pdf_files/WHA67/A67_R1-en.pdf. [Google Scholar]
- 22.World Health Organization (WHO). Towards tuberculosis elimination: an action framework for low incidence countries. Geneva: WHO; 2014. [PubMed] [Google Scholar]
- 24.Ministerio de Salud Pública de Cuba (MINSAP). Plan estratégico nacional para la prevención y el control de las ITS y el VIH/sida/ 2014–2018. La Habana: MINSAP; 2013. [Acceso el 19 de abril de 2017.]. pp. 33–37. Disponible en: http://files.sld.cu/sida/files/2014/03/pen-primera-parte.pdf. [Google Scholar]
- 25.Rojo Pérez N, Sanabria Ramos G, Valenti Pérez C, Louro Bernal I, Pérez Piñero JS, Llanusa Ruiz S, et al. Evaluación de la Estrategia Multisectorial Integrada para la Prevención y Control del Problema de Salud Pública VIH/sida en Cuba, 2004–2013. [Acceso el 19 de abril de 2017];Revista Anales de la Academia de Ciencias de Cuba. 2015 5(3):1–7. Disponible en: http://www.revistaccuba.cu/index.php/acc/article/viewFile/428/358. [Google Scholar]
- 26.Oficina Nacional de Estadísticas e Información (ONEI). Encuesta sobre indicadores de prevención de infección por el VIH/sida 2013. Publicación de resultados [internet] La Habana: ONEI; 2015. [Acceso el 19 de abril de 2017.]. Disponible en: http://www.one.cu/publicaciones/cepde/EncuestaPrevencionSida/Informe%20de%20Resultado%20Encuesta%20de%20Indicadores%202013.pdf. [Google Scholar]
- 27.Ministerio de Trabajo y Seguridad Social de Cuba . Centro Nacional de Formación y desarrollo de Cuadros. Compendio de normas jurídicas para especialistas que atienden el VIH/sida. La Habana: 2008. [Google Scholar]
- 28.Rojo Pérez N, Torres Rojo Y, Gómez Hernández F, Guillard Limonta NR. Creación cultural en la prevención social de la epidemia de VIH/sida en Cuba. [Acceso el 22 de enero de 2018];Revista Sexología y Sociedad. 2014 20(1) Disponible en: http://revsexologiaysociedad.sld.cu/index.php/sexologiaysociedad/article/view/467. [Google Scholar]
- 29.Martínez González JE, Santisteban Mustelier Z, Santoya Arévalo AA, Milanés Céspedes YM. Proyecto socio-cultural “Cruzada por la vida”: el movimiento del voluntariado granmense en la prevención del VIH/sida. [Acceso el 19 de abril de 2017];Experiencias de 10 años de trabajo. Revista Médica Multimed. 2013 17(1) Disponible en: http://www.multimedgrm.sld.cu/articulos/2013/v17-1/14.html. [Google Scholar]
- 30.Organización Panamericana de la Salud/Organización Mundial de la Salud (OPS/OMS). La OMS valida la eliminación de Cuba de la transmisión de madre a hijo del VIH y de la sífilis. [Acceso el 3 de octubre de 2017.]. Disponible en: http://www.paho.org/hq/index.php?option=com_content&view=article&id=11078%3A2015-cuba-eliminates-mother-hiv-syphilis&Itemid=1926&lang=es.
- 31.Organización Panamericana de la Salud/Organización Mundial de la Salud (OPS/OMS). Informe anual de casos de dengue, 2016. Número de casos reportados de dengue y dengue grave en las Américas, por país. [Acceso el 9 de julio de 2017.]. Disponible en: http://www2.paho.org/hq/index.php?option=com_topics&view=readall&cid=3274&Itemid=40734&lang=es.
- 32.Consejo de Ministros de la República de Cuba. Reglamento de las disposiciones e infracciones sobre control Sanitario Internacional. [Acceso el 19 de abril de 2017];Gaceta Oficial de la República de Cuba. 1982 80(38) Disponible en: http://www.medioambiente.cu/legislacion/D-104.htm. [Google Scholar]
- 33.Ministerio de Salud Pública de Cuba (MINSAP). Dirección Nacional de Epidemiologia. Actualización del Programa Nacional de Control Sanitario Internacional [Internet] La Habana: MINSAP; 1998. [Acceso el 23 de marzo de 2017.]. Disponible en: http://files.sld.cu/vigilancia/files/2015/06/programa-csi-cuba.pdf. [Google Scholar]
- 34.Ministerio de Salud Pública de Cuba (MINSAP). Regulaciones para el control sanitario internacional [internet] La Habana: MINSAP; 2016. [Acceso el 19 de abril de 2017.]. Disponible en: http://files.sld.cu/higienepidemiologia/files/2016/03/regulaciones-para-el-control-sanitario-internacional-reducido.pdf. [Google Scholar]
- 35.Gorry C. Cuba se enfrenta al Zika: todos a una. [Acceso el 19 de abril de 2017.];MEDICC Rev. 2016 18(1–2) Disponible en: http://www.medicc.org/mediccreview/index.php. [Google Scholar]
- 36.Gala A, Toledo ME, Arias Y, Díaz González M, Álvarez Valdez AM, Estévez G, et al. Implementación del Reglamento Sanitario Internacional en Cuba: evaluación de capacidades básicas del sector salud en provincias seleccionadas. Rev Panam Salud Pública. 2012;32(3):207–216. doi: 10.1590/s1020-49892012000900006. Disponible en: http://www.scielosp.org/pdf/rpsp/v32n3/v32n3a06.pdf. [DOI] [PubMed] [Google Scholar]
- 37.Gail Reed Meet Cuban Ebola Fighters: Interview with Félix Báez and Jorge Pérez. A MEDICC Review exclusive. MEDICC Review. 17(1):6–10. doi: 10.37757/MR2015.V17.N1.2. [DOI] [PubMed] [Google Scholar]
- 38.Heymann DL, editor. El control de las enfermedades transmisibles. 19a ed. 635 Washington, D.C.: Organización Panamericana de la Salud; 2011. [Google Scholar]