Die Immunkompetenz der Bevölkerung gegenüber SARS-CoV-2-Viren ist durch Impfungen und durchgemachte Infektionen spürbar gestiegen. Gleichzeitig unterliegt der Erreger durch Mutationen ständigen Veränderungen und zuletzt einer eher reduzierten Virulenz. Studien zur Wirksamkeit von präventiven und therapeutischen Maßnahmen müssen deshalb fortlaufend neu bewertet werden. Dieser Beitrag fasst die aktuelle epidemiologische Situation und Empfehlungen zu Prävention und Therapie von SARS-CoV-2-Infektionen zusammen.
Epidemiologie
Die Situation der COVID-19-Pandemie hat sich in den letzten zwei Jahren wiederkehrend und zuletzt deutlich verändert, weshalb die ersten Bundesländer kürzlich die Isolationspflicht SARS-CoV-2-Infizierter aufgehoben haben. Hintergrund ist eine durch Impfungen und durchgemachte Infektionen gesteigerte Immunkompetenz: Mindestens 76,3% der deutschen Bevölkerung sind grundimmunisiert (Stand 03.01.23, Bundesministerium für Gesundheit). Eine Zwischenanalyse des Immunbridge- Projektes zeigte, dass bei 95% der deutschen Bevölkerung Antikörper gegen das SARS-CoV-2 S-Antigen bestehen [1].
Die Anzahl akut respiratorischer Erkrankungen war zum Jahresende 2022 hoch und lag mit 10,8% in Kalenderwoche 50 deutlich über vorpandemischen Raten [2]. Als häufigste Erreger wurden allerdings Influenza und Respiratorische Synzytial Viren (RSV) nachgewiesen, der Anteil an SARS-CoV-2 lag nur noch bei 5% [3].
Auch die Inzidenz schwerer akuter respiratorischer Infektionen (SARI) ist in der aktuellen Saison 2022/2023 höher als in vorpandemischen Zeiten, wobei sich der Anteil wegen COVID-19 hospitalisierter SARI im Gegensatz zu vorherigen Infektionswellen der Pandemie rückläufig zeigt [4]. Die Fallsterblichkeit von COVID-19 in Deutschland ist von 4,5% im Juli 2020 auf zuletzt deutlich unter 0,5% gesunken [5].
Das Alter zeigt sich zunehmend als wichtigster Risikofaktor für einen schweren COVID-19-Verlauf. Der Subtyp BA.5 der Omikron-Varianten hat andere Varianten nahezu vollständig verdrängt (88,6% in KW 49, 2022) und war damit die dominierende Variante der 6. COVID-19-Welle, die ihren Gipfel im Oktober 2022 erreicht hat. Zuletzt zeigen sich aber bereits steigende Anteile anderer Sublinien, insbesondere BQ.1.1, sodass auch in der aktuellen Saison mit weiteren Veränderungen der zirkulierenden und vorherrschenden Varianten gerechnet werden muss [4].
Impfung
Eine aktive Immunisierung gegen COVID-19 bleibt die wichtigste präventive Maßnahme. Der Schutz durch die von der Ständigen Impfkommission (STIKO) empfohlenen Impfstoffe vor einer symptomatischen Infektion liegt bei 63-95%, vor einer schweren Erkrankung bei 75-100% [6].
Die Impfempfehlungen müssen mit zunehmendem Wissen zur Wirksamkeit und Zulassung angepasster Impfstoffe fortlaufend aktualisiert und auf den individuellen Impfstatus bzw. die Abfolge von Kontakten abgestimmt werden. Gemäß der zu Redaktionsschluss letzten vorliegenden, 24. Aktualisierung besteht eine generelle Impfempfehlung (Grundimmunisierung und eine Auffrischungsimpfung) für Personen ab 12 Jahren. Zwei Auffrischungsimpfungen hingegen sollen u. a. Personen ab 60 Jahren, Bewohner in Pflegeeinrichtungen, Personal in Pflege- und medizinischen Einrichtungen sowie Personen mit Vorerkrankungen oder Immundefizienz erhalten, um einen verbesserten Schutz vor schwerem Verlauf und/oder Infektion in vulnerablen Gruppen zu erreichen. Auffrischungsimpfungen sollen bevorzugt mit den seit Oktober 2022 zur Verfügung stehenden Omikron-adaptierten bivalenten mRNA-Impfstoffen (Wildtyp/Omicron BA.4/5) durchgeführt werden, bei medizinischer Kontraindikation für einen COVID-19-mRNA-Impfstoff wird der monovalente Impfstoff Nuvaxovid empfohlen.
Aktuelle Daten haben gezeigt, dass mit vermehrten Kontakten mit dem SARS-CoV-2-Spike-Protein der Schutz vor einer symptomatischen Omikron-Infektion gesteigert werden kann und bei Immunkompetenten derzeit nach dreimaligem Kontakt (Impfung bzw. Kombination aus Infektion und Impfung) solide ist.
Prä-Expositionsprophylaxe
Bei Patienten mit einer angeborenen oder erworbenen Störung des Immunsystems kommt es häufiger zu einem serologischen Impfversagen, gleichzeitig besteht ein hohes Risiko für schwere COVID-19-Verläufe, weshalb hier intensivierte Impfschemata empfohlen sind. Für relevant immundefiziente Personen sind, insbesondere bei fehlendem oder ungenügendem Impfansprechen, spezifische Therapeutika von Relevanz. Neutralisierende monoklonale Antikörper (nMAK) binden über das Spike-Protein an das Virus und verhindern damit die Aufnahme in die Zelle. Für Risikopatienten konnte mit einer "passiven Immunisierung" im Sinne einer präventiven Gabe als Prä-Expositionsprophylaxe (PrEP) ein schützender Effekt mit Reduktion der Infektionswahrscheinlichkeit und symptomatischer COVID-19-Infektion nachgewiesen werden [7].
Allerdings zeigt sich aufgrund der Virusevolution, die primär am Spike-Protein stattfindet, in vitro ein ausgeprägter Wirkungsverlust vieler zugelassener Präparate gegenüber Omikron-Varianten. In Deutschland steht als zugelassener und zuletzt gegenüber der bekannten Omikron-Subvarianten wirksamer nMAB aktuell nur Tixagevimab/Cilgavimab zur Verfügung. Die STIKO empfiehlt den Einsatz des Präparates für Risikogruppen, die nicht oder nur unzureichend durch eine aktive Impfung geschützt werden können (s. Tab. 1) [6]. Allerdings zeigt sich für die zuletzt zunehmende Variante BQ1.1 auch keine ausreichende in vitro Wirkung für Tixagevimab/Cilgavimab, so dass die Wirksamkeit regelmäßig evaluiert werden muss.
| Präparat | Anwendungsempfehlung | Applikation | Besonderheiten | |
|---|---|---|---|---|
| antivirale Therapie |
Tixagevimab/ Cilgavimab (Evusheld®) |
PrEP: - Immundefiziente, bei denen das Ausbleiben einer schützenden Immunantwort auch nach mehreren Impfstoffdosen zu erwarten ist - Personen mit nachgewiesener fehlender Serokonversion nach Immunisierung und hohem Risiko für schweren Verlauf - Bei KI für zugelassene Impfstoffe und Risikofaktoren für schweren Verlauf Therapie: - als in Kombination mit anderen antiviralen Substanzen nach Fachberatung - < 5-7 d nach Symptombeginn oder bei Seronegativität und maximal LF-Sauerstofftherapie |
PrEP: - 300mg/300mg einmalig - ggf. erneute Dosis nach 6 Monaten Therapie: - 300 mg/300 mg einmalig - jeweils als separate i.m. Applikationen; zur i. v. Gabe bei Thrombozytopenie existieren pharkamokinetische Daten (off label) |
PrEP: - empfohlene Dosis zur Prävention aktuell noch off lable (zugelassen 150 mg/150 mg) - bei ambulanter Verabreichung Nutzung eines KV16 Kassenrezeptes zu Lasten des Kostenträgers |
|
Nirmatrelvir (PF-07321332)/ Ritonavir (PaxlovidTM) |
- ≤ 5 d nach Symptombeginn bei Risikofaktoren für schweren Verlauf, insbesondere ab 60-65 Jahren und/oder bei inkomplettem Impfschutz |
300 mg/100 mg bid, p.o. Dauer: 5d |
- Dosisreduktion von Nirmaltrevir bei eingeschränkter Nierenfunktion - sorgfältige Prüfung von Medikamenteninteraktionen (v. a. des Cytochrom-Systems) |
|
|
Remdesivir (Veklury®) |
- möglichst ≤ 7 d nach Symptombeginn bei Risikofaktoren für schweren Verlauf |
d1: 200 mg qd, i.v . ab d2: 100 mg qd, i. v. ohne Sauerstoffbedarf: 3 d mit Sauerstoffbedarf: 5-10 d |
||
|
Molnupiravir (Lagevrio®) |
- wenn keine alternative antivirale Therapie möglich, ≤ 5 d nach Symptombeginn und bei Risikofaktoren für schweren Verlauf, insbesondere ab 60-65 Jahren und/oder bei inkomplettem Impfschutz |
800 mg bid, p.o. Dauer: 5 d |
- noch keine Zulassung, Bundesregierung übernimmt Produkthaftung - potenziell teratogen |
|
| antiinflammatorische Therapie | Dexamethason | - bei LF-/HF-Sauerstofftherapie und (NIV-)Beatmung |
6 mg qd, i. v./p. o. Dauer: 10 d |
- Monitoring von Sekundärinfektionen empfohlen |
|
Tocilizumab (RoActemra®) |
- bei progredient schwerer Erkrankung mit Anzeichen für Hyperinflammation und schnell zunehmendem Sauerstoffbedarf bis max. 48 h nach Beginn NIV/HF-Therapie oder 24 h nach Intubation |
> 90 kg: 800 mg i. v. ≤ 90 kg: 600 mg i. v. ≤ 65 kg: 400 mg i. v. ≤ 40 kg: 8 mg/kg einmalig i. v., ggf. einmalige Wiederholung nach 12-24h |
- wegen Immunsuppression nicht in Kombination mit Januskinaseinhibitoren empfohlen - supprimiert Anstieg von CRP und PCT über mehrere Wochen |
|
|
Baricitinib (Olumiant®) |
- Bei LF/HF-Sauerstofftherapie oder NIV unter Beachtung der Kontraindikationen |
4 mg qd, p. o. bis Beendigung der Sauerstofftherapie, max. 14 d |
- wegen Immunsuppression nicht in Kombination mit IL-6 Antagonisten empfohlen - Dosisreduktion bei Nieren- und Leberfunktionsstörung und >75 Jahre - bei COVID-19 off lable |
Die Tabelle ist eine Selektion der gängigsten Therapeutika und erhebt keinen Anspruch auf Vollständigkeit (Stand 27.11.2022). Die jeweiligen Fachinformationen und Kontraindikationen sind zu beachten. bid= zweimal täglich; KI = Kontraindikation; LF= Low-Flow; HF = High-Flow; NIV = nicht-invasive Beatmung; PrEP = Prä-Expositionsprophylaxe; qd = einmal täglich.
Medikamentöse Therapieoptionen in der Frühphase der Erkrankung
Seit Pandemiebeginn werden zahlreiche Substanzen auf Wirksamkeit bei COVID-19 geprüft, wobei auch Repurposing eine wichtige Rolle spielt. Viele Studienergebnisse lassen sich aufgrund der dynamischen Veränderung der Varianten und der Immunkompetenz jedoch nur schwer auf die aktuelle Situation übertragen. Therapieempfehlungen schließen daher auch in vitro Studien und Real World Daten ein. Für die stationäre Therapie von Patienten mit COVID-19 steht eine im September 2022 aktualisierte S3-Leitlinie zur Verfügung [8]. Die bei der Leitlinienerstellung federführenden Fachgesellschaften haben zudem eine interaktive Online-Entscheidungshilfe erarbeitet (QR-Code 1).

In der Frühphase der Erkankung, d. h. innerhalb der ersten Woche nach Symptombeginn, können bei Erwachsenen mit Risikofaktoren für einen schweren COVID-19-Verlauf spezifische antivirale Therapien eingesetzt werden (Abb. 1). Die empfohlenen Wirkstoffe zeigten sich in den Zulassungsstudien bei Patienten mit Risikofaktoren für einen schweren Verlauf hocheffektiv zur Verhinderung schwerer Verläufe bzw. Tod, wobei die Studien bei Ungeimpften und vor der Omikron-Welle durchgeführt wurden [9, 10, 11].
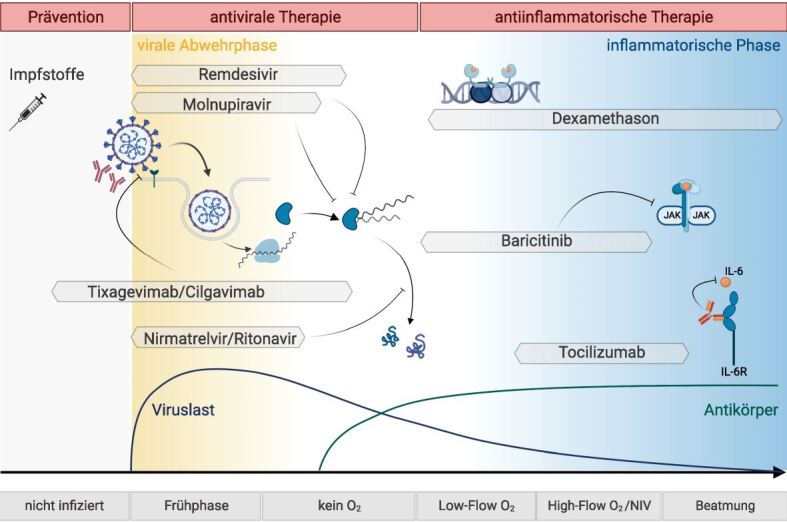
Die meisten Daten liegen für das orale Kombinationspräparat Nirmatrelvir/Ritonavir (Einsatz innerhalb fünf Tagen nach Symptombeginn) vor. Nirmatrelvir hemmt als Proteaseinhibitor die Virusreplikation, der Wirkspiegel wird durch den CYP3A4-Inhibitor Ritonavir erhöht. Besondere Vorsicht ist daher bei gleichzeitiger Anwendung von CYP3A4-Induktoren oder über CYP3A4-metabolisierten Substanzen geboten, wozu beispielsweise Statine, orale Antikoagulantien oder Immunsuppressiva gehören. Zur Prüfung von Wechselwirkungen stehen verschiedene Optionen der Arzneimitteltherapiesicherheit zur Verfügung, beispielsweise die Liverpool COVID-19 Drug Interaction Checker-Datenbank (QR-Code 2).

Zu beachten ist außerdem, dass die Dosis bei eingeschränkter Nierenfunktion reduziert werden muss, bzw. ab GFR < 30 ml/min kontraindiziert ist. Der nachgewiesene Nutzen bei Geimpften und Omikron-Infizierten wurde bislang nur in Real World Studiendaten gezeigt. In einer großen Studie aus Israel konnte jedoch für Patienten ≥ 65 Jahre unabhängig vom Immunisierungsstatus eine signifikante Reduktion für Hospitalisierung nachgewiesen werden [12], so dass das Präparat insbesondere bei Personen ab 65 und/oder mit inkomplettem Impfschutz in aktuellen Leitlinien empfohlen wird [8].
Ein COVID-19-Rebound kann nach einer Behandlung mit Nirmatrelvir/Ritonavir in bis zu 2% auftreten, allerdings war die Häufigkeit in einer Nachuntersuchung der EPIC-HR-Studie in den beiden Studienarmen (Nirmatrelvir/Ritonavir vs. Placebo) vergleichbar [13], sodass der Rebound nicht zwingend im Zusammenhang mit einer Therapie zu sehen ist.
Als weitere antivirale Substanz steht Remdesivir (< 7 Tage nach Symptombeginn) zur Verfügung, welches jedoch intravenös als Kurzinfusion appliziert werden muss und bei einer GFR < 30ml/min nicht angewendet werden sollte [8]. Die Wirksamkeit bei Omikron-Infektionen beschränkt sich bislang ebenfalls auf in vitro Daten. Aufgrund einer etwas schwächeren Wirksamkeitsevidenz wird Molnupiravir (< 5 Tage nach Symptombeginn) in aktuellen Leitlinien nachrangig als Alternative empfohlen. Das Präparat wird oral eingenommen und ist Prodrug eines synthetischen mutagenen Nukleosid-Analogons. Im Vergleich zu Nirmatrelvir/Ritonavir bestehen deutlich weniger Medikamenteninteraktionen, jedoch gibt es im Tiermodell Hinweise auf eine teratogene Wirkung, weshalb der Einsatz im gebärfähigen Alter besonderer Aufklärung bedarf [8].
Vorläufige Ergebnisse der PANORAMIC-Studie zeigen, dass Molnupiravir zwar keinen Effekt auf Hospitalisierung/Tod in Geimpften zeigt, jedoch die Genesungszeit verkürzt und die Viruslast verringert [14]. In ausgewählten Fällen kann nach entsprechender Fachberatung und bei vermuteter Wirksamkeit eine Kombinationstherapie mit einem Virostatikum und einem nMAK erwogen werden [8]. Tixagevimab/Cilgavimab ist seit September 2022 für die Therapie zugelassen und zeigt gegen BA.5 Wirksamkeit [15].
Medikamentöse Therapieoptionen in der Spätphase der Erkrankung
In der Spätphase einer schweren COVID-19-Erkrankung steht pathophysiologisch eine überschießende Immunreaktion im Vordergrund, weshalb hier immunmodulatorische Substanzen Anwendung finden. Bei allen Patienten mit Sauerstoffbedarf bis hin zur Notwendigkeit invasiver Beatmung besteht eine starke Empfehlung zum Einsatz von Dexamethason, wobei sich mit zunehmender Krankheitsschwere ein besserer Effekt zeigt [8, 16, 17].
Bei rasch progredienter COVID-19 mit schneller Zunahme des Sauerstoffbedarfs, sowie bestehenden Hinweisen für eine systemische Inflammation (z. B. deutliche CRP-Erhöhung), sollte Tocilizumab verabreicht werden [8]. Patienten mit Low-Flow-, High-Flow-Sauerstofftherapie oder nicht-invasiver Beatmung ohne Progredienz und mit fehlenden Hinweisen für eine Hyperinflammation, sollten unter Beachtung der Kontraindikationen Baricitinib erhalten, wobei die Therapie bei COVID-19 off lable erfolgt [8].

Autorin und Autoren:
Dr. med. Johanna Erber
Technische Universität München, Fakultät für Medizin, Klinikum rechts der Isar, Klinik und Poliklinik für Innere Medizin II, Ismaninger Str. 22, D-81675 München
PD Dr. med. Jochen Schneider
Technische Universität München, Fakultät für Medizin, Klinikum rechts der Isar, Klinik und Poliklinik für Innere Medizin II, Ismaninger Str. 22, D-81675 München, jochen.schneider@mri.tum.de
Dr. med. Rainer Kaiser
Ludwig-Maximilians- Universität München, LMU Klinikum, Medizinische Klinik und Poliklinik I, Marchioninistr. 15, D-81377 München
PD Dr. med. Christoph Spinner
Technische Universität München, Fakultät für Medizin, Klinikum rechts der Isar, Klinik und Poliklinik für Innere Medizin II, Ismaninger Str. 22, D-81675 München
Fazit für die Praxis.
Aufgrund steigender Immunität der Bevölkerung und dynamischer Pathogenität der SARS-CoV-2-Varianten muss der Nutzen und die Verhältnismäßigkeit COVID-19-spezifischer Therapien regelmäßig reevaluiert werden.
Die Wirksamkeit neutralisierender monoklonaler Antikörper ist vom Spike-Protein abhängig, weshalb viele Präparate ihre Wirksamkeit bei den immunevasiven Omikron- Varianten verloren haben oder zumindest reduziert sind.
Replikationshemmende antivirale Substanzen sind variantenübergreifend wirksam und können unter der Beachtung der Kontraindikationen und medikamentösen Wechselwirkungen eingesetzt werden.
Supplementary Information
Interessenkonflikt
Die Autorin und die Autoren geben bzgl. des Artikels keinerlei Interessenkonflikte an.
Associated Data
This section collects any data citations, data availability statements, or supplementary materials included in this article.


