Abstract
Objectives This study aims to analyze the safety of a simultaneous bilateral total knee arthroplasty (SBTKA) and to investigate patients' satisfaction with the procedure performed concomitantly.
Methods In a prospective study, we evaluated 45 patients undergoing SBTKA performed by two surgical teams. The mean age of the patients was 66.9 years; 33 subjects were female (73.3%) and 12 (26.6%) were male. We followed a protocol of intra- and postoperatively measures to ensure the safety of this procedure. We evaluated the surgery time and blood loss by hematocrit (Ht) and hemoglobin (Hb) levels on the first postoperative day, the percentage of patients who received a transfusion of packed red blood cells, and the number of required units. We also recorded perioperative complications, and, at the end of 3 months, we asked patients about their preference between the simultaneous or staged procedure.
Results The mean surgery time was 169 minutes. In the postoperative period, there was an average decrease of 28.2% in Htc and 27.0% in Hgb. A total of 16 patients (35.5%) received a transfusion of packed red blood cells (mean, 1.75 units per patient requiring a transfusion). There were 12 minor complications (26.6%) and 2 major complications (4.4%); furthermore, no patient had a clinical diagnosis of deep vein thrombosis, and there were no deaths.
Conclusions: The SBTKA procedure may be considered safe if performed in selected patients and with a care protocol to prevent complications. This type of procedure was unanimously approved by patients.
Keywords: arthroplasty, replacement, knee; patient satisfaction; knee
Introduction
Osteoarthritis features an abnormal remodeling of joint tissues triggered by inflammatory mediators. 1 Recently, a metanalysis included 88 studies and 10,081,952 participants. The authors estimated that, in 2020, there were 654.1 million subjects over 40 years old with knee arthrosis and that the global prevalence of the disease was 16%. Additionally, these authors reported an incidence of 203 cases per 10,000 people/year and a higher frequency among females. They also highlighted the impact of osteoarthritis on global health. 2
Total knee arthroplasty (TKA) is usually recommended for patients over 60 years old with severe arthrosis in more than one compartment to improve pain and function. However, Wallace et al. 3 reported that 42% of people from the postindustrial cycle had bilateral knee osteoarthritis. If both knees of a patient are affected, TKA can be performed in stages or simultaneously. Warren et al. 4 analyzed information from a national database and concluded that patients undergoing simultaneous bilateral TKA (SBTKA) were at increased risk for every complication compared to unilateral TKA regardless of their health status.
Nevertheless, many surgical procedures reported as simultaneous are actually consecutive, that is to say, the surgery is performed by a single surgeon under the same anesthesia, initially on one knee and then on the contralateral side. 5 6 7 Consecutive procedures virtually double the surgery and anesthesia times, and such doubling has consequences. Furthermore, some authors used spinal anesthesia, 5 whereas others preferred epidural 7 or general anesthesia; 6 some used a pneumatic tourniquet, 6 7 and others did not. 5
The technique of TKA with two surgical teams working simultaneously allows the performance of both procedures in the time equivalent to one surgery and under the same amount of anesthesia. Additionally, the patient undergoes only one hospitalization and anesthesia, which can reduce costs, 8 9 10 11 12 and a single physical therapy rehabilitation protocol. This study aimed to evaluate the safety of SBTKA performed by two surgical teams based on clinical parameters, laboratory tests, and any reported complications, as well as to determine patients' satisfaction with the simultaneous procedure.
Material and Methods
The Ethics Committee from our institution authorized this research under the number 36680920.6.0000.5373. Included patients signed an informed consent form. In a prospective study, we evaluated 45 subjects who underwent bilateral TKA performed simultaneously by two teams between April 2014 and October 2021. Of the 45 patients, 33 were women (73.3%), and 12 (26.6%) were men. Their mean age was 66.9 years old, ranging from 48 to 81, with a standard deviation (SD) value of ± 6.3.
This study included patients with gonarthrosis grades IV and V, as per the Keyes et al. 13 classification. We informed the patients that each knee would be operated on by a surgeon and that the team's senior surgeon would supervise the contralateral procedure. All subjects underwent the following standardized preoperative tests: electrocardiogram, echocardiogram, anteroposterior chest x-ray, complete blood count, coagulation profile, blood sugar levels in fasting, A1c hemoglobin (Hb) levels, blood nitrogen urea, creatinine, aspartate aminotransferase (AST), alanine aminotransferase (ALT), sodium, potassium, and 25-OH vitamin D levels, protein electrophoresis, ABO and Rh typing, and urinalysis. The maximum allowed blood sugar level for surgery was 137 mg/dL; 14 for A1c Hb, the maximum allowed level was 7%. 7 The ABO and Rh blood typing assessed the risk of class-related thromboembolism. 15 Immediately after the initial visit, we advised smokers to stop smoking, as the risk of infections in arthroplasty is 1.8 times greater in this population. 16 However, we are not certain if they followed our recommendation.
Preoperatively, a cardiologist and an anesthesiologist evaluated all patients to assess their surgical risk per the American Society of Anesthesiologists (ASA) criteria. Healthy patients were ASA I; those with controlled mild systemic diseases were ASA II; and subjects with systemic disease and functional limitation were ASA III.
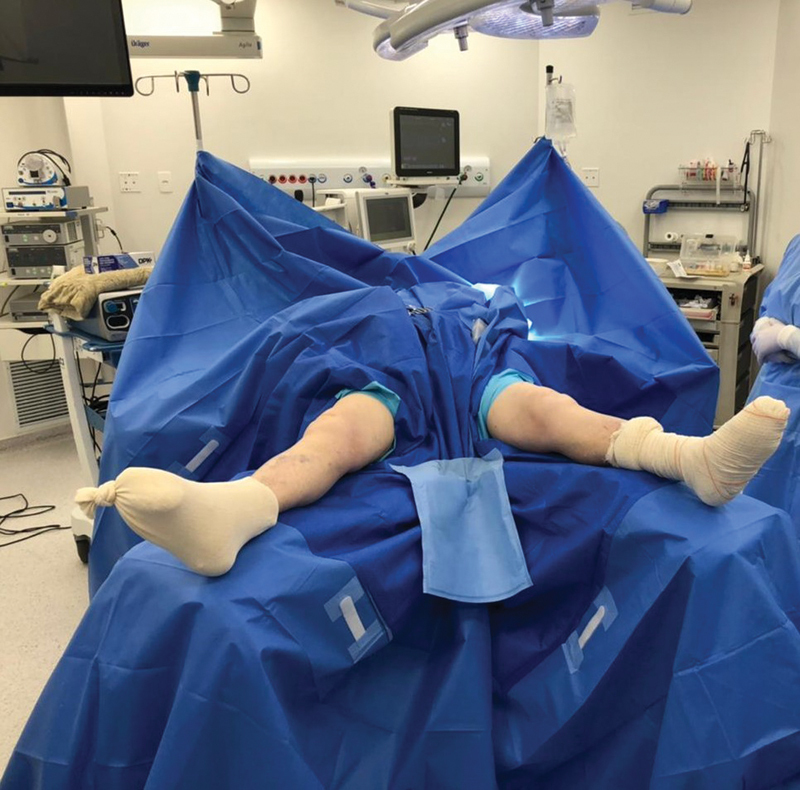
All patients received 2 g of intravascular cefazolin as prophylactic antibiotic therapy immediately before surgery. Anesthesia was spinal. The surgical team was composed of two surgeons, two assistants, and two scrub nurses, who performed all procedures using two sets of instruments. We placed the patients in a supine position at the operating table, with the lower limbs in 45° abduction, to ensure a better space for the surgical teams ( Fig. 1 ). We did not use a pneumatic tourniquet.
Fig. 1.
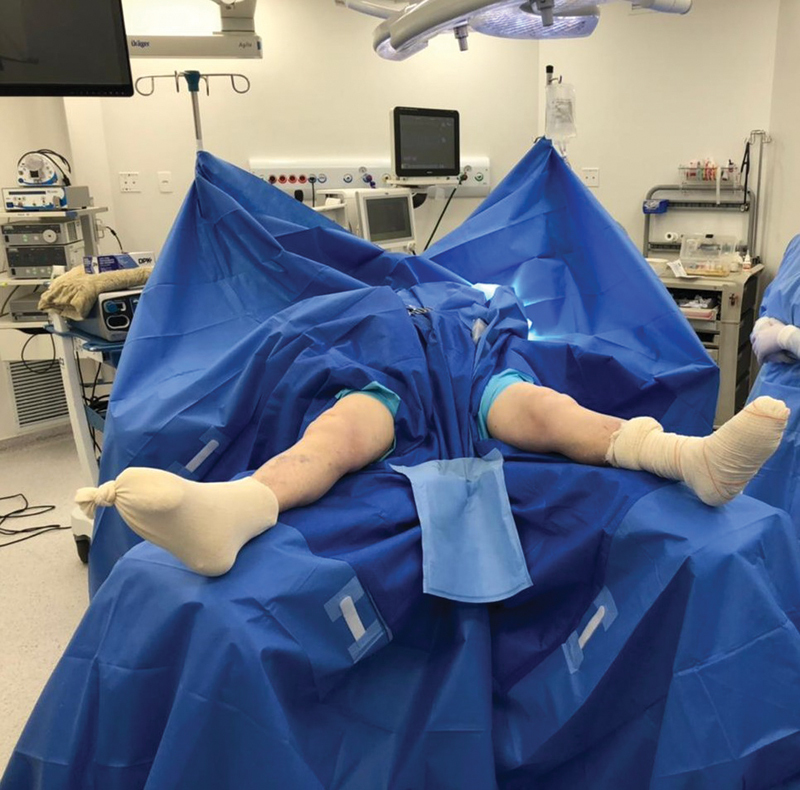
Patient positioning at the operating room. Subject in supine position with lower extremities in 45° abduction.
Patients received 1 g tranexamic acid at the beginning and end of the procedure. Before cementation, we injected a solution containing bupivacaine, morphine, epinephrine, ketorolac, and methylprednisolone into the posterior, medial, and lateral joint capsule, and the medial and lateral subcutaneous tissue of each knee. Additionally, we used 1.0 g of powdered vancomycin on each joint. Surgery time was the interval from the incision beginning to the last skin suture. No patient required a suction drain or urinary catheter.
The day after surgery, hematocrit (Ht) and Hb levels were measured, and a Hb value lower than 8 g/dL was a criterion for transfusion. 17 We recommended early movement and use of compression stockings for approximately 21 days as mechanical prophylaxis; as well as 300 mg of acetyl salicylic acid every 12 hours for 15 days as pharmacological prophylaxis against deep vein thrombosis (DVT). 18 Pharmacological prophylaxis continued for 3 months at a 100 mg/day dose; we also prescribed a gastric protective agent for 30 days. Immediate deambulation was allowed with a walker and full support under the supervision of a physical therapist. Routine hospital discharge occurred in 3 days. Assessment of immediate results considered the following parameters: age, gender, surgery time, Ht and Hb levels before surgery and on the first day after the procedure, need for blood transfusion and administered amount, admission to the intensive care unit (ICU) or not, perioperative complications, and length of hospital stay. All patients were reassessed 2 weeks after surgery for suture removal and to check for potential effusions, erythema, healing problems, and rehabilitation progress. Clinical signs, including erythema, calf stiffness, and pain during ankle dorsiflexion, determined the presence or absence of DVT.
Routinely, all subjects had a new clinical evaluation at 1, 2, and 3 months after surgery. Then, we asked all patients what they would choose if they could go back in time: if they'd have surgery on both knees simultaneously or on one knee at a time.
Statistical Analysis
The Shapiro-Wilks test assessed data normality. The Student t-test determined whether the postoperative drop in Ht and Hb levels were related to the gender of the patients. The Pearson correlation coefficient defined a potential correlation between the postoperative decrease in Ht and Hb levels with the surgery duration and patient's age. The significance level was 5% for all tests.
Results
Among the study's population, 43 patients were ASA II (95.5%), 1 patient was ASA I (2.2%), and 1 was ASA III (2.2%). The mean surgery time was 169 minutes (range, 105–270, SD ± 35.8 minutes). The mean preoperative Hb level was 13.7 mg/dL (range, 11.6–16.1, SD ± 1.2 mg/dL); the day after the procedure, this level was 10.0 mg/dL (range, 8.1–13.2, SD ± 1.2 mg/dL), indicating a mean drop of 27.0%. The mean pre- and postoperative Ht levels were 41.8% (range, 32.8–47.0, SD ± 3.3%) and 30.0% (range, 23–39.1, SD ± 4.2%), respectively, indicating a mean decrease of 28.2%. The Ht levels of 1 of the 45 patients (2.2%) were not determined before or after surgery. Also, 16 patients (35.5%) received a transfusion of packed red blood cells, an average of 1.75 units per patient requiring a transfusion.
The mean length of stay was 3.3 days (minimum of 3 and maximum of 5 days, SD ± 0.5 day). A single patient went to the ICU. Regarding minor perioperative complications, 1 patient had a whole-body allergy (2.5%), 5 subjects (11.1%) presented postoperative erythema that could indicate a superficial infection. These patients received broad-spectrum antibiotic agents with a 100% resolution rate. Six patients (13.3%) required manual expression of the hematoma. All patients received broad-spectrum antibiotic agents with a 100% resolution rate.
Major complications included a patient with a type B (partial) right medial femoral condyle fracture according to the AO classification. The fracture occurred during the cementation impaction of the prosthesis due to osteoporotic bone. Its treatment involved two 6.5 mm cancellous screws. Another patient, who was 70 years old and ASA III due to a previous acute myocardial infarction, presented symptoms of hypovolemia during the postoperative period. she remained in the ICU for 3 days, where she received three units of packed red blood cells for clinical stabilization.
No patient had clinical signs of DVT, and there were no signs of deep infection. No one died during this period. There was no statistically significant difference between genders regarding the postoperative drop in Ht ( p = 0.88) and Hb levels ( p = 0.131) ( Table 1 ). Additionally, there was no significant correlation between surgery duration and the postoperative decrease in Ht (r = 0.21; p = 0.166) and Hb levels (r = 0.07; p = 0.65), nor between patients' age and the postoperative decline in Ht (r = −0.115; p = 0.454) and Hb levels (r = −0.042; p = 0.786) ( Table 2 ). Finally, 3 months after the procedures, when asked, all patients reported that they would opt for its simultaneous performance.
Table 1. Postoperative hematocrit and hemoglobin levels reduction according to gender.
| Variable | N | Gender | Min | Max | Mean | SD | p |
|---|---|---|---|---|---|---|---|
| Hb drop | 12 | M | 0.9 | 7.9 | 3.84 | 2.19 | 0.88 |
| 33 | F | 1.2 | 6.0 | 3.74 | 1.24 | ||
| Ht drop | 12 | M | 6.8 | 22.0 | 13.31 | 4.56 | 0.131 |
| 32 | F | 2.6 | 18.0 | 11.16 | 3.96 |
Abbreviations: Hb, hemoglobin; Ht, hematocrit; Min, minimum value; Max, maximum value; N, number of patients; SD, standard deviation. Source: Research institution.
Table 2. Postoperative hematocrit and hemoglobin levels drop regarding surgery time and patients' age.
| Ht drop | Hb drop | ||
|---|---|---|---|
| Surgery time | r | 0.07 | 0.21 |
| p | 0.65 | 0.166 | |
| n | 44 | 45 | |
| Age | r | -0.042 | -0.115 |
| p | 0.786 | 0.454 | |
| n | 44 | 45 |
Abbreviations: Hb, hemoglobin; Ht, hematocrit; r, ratio coefficient value; n, number of patients. Source : Research institution.
Discussion
The main finding of our study is that SBTKA performed by two teams in a single surgical time, with single anesthesia, can be considered a safe procedure provided protective measures are implemented. Moreover, all patients preferred an SBTKA compared to a staged procedure.
We selected spinal anesthesia because it associates with a reduced general complications rate and requires fewer healthcare resources. 19 We did not use a tourniquet on lower limbs to reduce the risk of venous thromboembolism 20 and the hemodynamic changes resulting from a partial blockage to the blood flow in two extremities.
The administration of tranexamic acid in bilateral TKA reportedly results in lower blood transfusion rates with no increase in the risk of thromboembolic events. 21 Chalmers et al. 7 demonstrated that using a suction drain in TKA doubles the risk of transfusion and do not recommend it. These measures aim to reduce the need for blood replacement. In patients undergoing total hip and knee arthroplasty, the probability of developing superficial and deep wound infections is significantly higher among those receiving blood transfusions compared to those who do not. 22
Post-TKA pain increases postoperative morbidity, complicates physical therapy, and decreases patient satisfaction and recovery. Therefore, we administer intraarticular injections 23 at the end of the procedure to reduce pain, improve movement and, as a result, minimize the probability of DVT development.
We used intraarticular vancomycin powder to reduce the risk of periprosthetic infections. 24 Subjects undergoing spinal anesthesia may not require a urinary catheter. 25 Acetylsalicylic acid administration at a dose of 100 mg/day occurred for 3 months to prevent infarction since ischemic heart disease is the main cause of death in the first 90 days after arthroplasty. Additionally, we prescribed a gastric protective agent for 30 days because digestive disorders can result in death after arthroplasties. 26
Putnis et al. 5 reported that the risk of major complications is associated with an ASA classification ≥ III. In fact, in our study, the only case with complications requiring ICU admission was an ASA III patient. We found few articles regarding bilateral TKAs performed in a truly simultaneous way.
For Haddad et al., 8 SBTKA seems a safe procedure, with no increased surgical risks. These authors observed one peroneal nerve palsy, a deep infection, and 21 clinical complications. They recommended careful patient selection and avoiding the procedure in older patients with significant comorbidities.
On the other hand, García et al. reported that the group undergoing consecutive bilateral TKA (CBTKA) had better outcomes with no increased surgical risk or major complications. They observed the occurrence of thrombophlebitis and superficial infection. 9 However, their sample had only 18 patients. Blood loss was very similar between simultaneous and consecutive procedures (667 and 645 cm 3 , respectively). Costs and surgery and anesthesia times were lower in SBTKAs, and their only disadvantage was pain.
For Wyles et al., 10 SBTKA can be a lower-cost option with fewer complications. Additionally, the use of the operating room was more efficient compared to CBTKA. There were no revision procedures or deaths 3 months after surgery. Within this period, there was a single perioperative clinical complication (1.2%). Gill et al. 12 published a study based on medical data from the Australian arthroplasties registry obtained from 11/1/2008 to 6/30/2016; they concluded that SBTKA may be superior to the staged procedure, since patients reported less joint pain and better function, with similar complication profiles. However, they observed that superficial infections were twice as common in the staged group.
In another article, Gill et al. 27 evaluated data from the Australian Orthopedic Association National Joint Replacement Registry from 9/1/1999 to 12/31/2018. These authors said that the revision rate was lower in patients undergoing SBTKA compared to CBTKA (6.4 vs. 6.9%, respectively), and that deaths within 30 days were infrequent (0.21% in SBTKA and 0.13% in CBTKA).
Uzer et al. 28 reported that SBTKA with two surgeons is a safe method, having lower complication rates compared with CBTKA, and that experienced teams can perform it safely. They observed a 3.2% complication rate, including a peroneal nerve palsy, an acute renal failure, a superficial infection, and a change in mental status. They recommended peri- and postoperative care to decrease the risk of bleeding, particularly in patients undergoing SBTKA.
Table 3 compares our materials and results with those from other authors. In general, samples were similar regarding age, the predominance of female patients, ASA classification, Hb level drop, percentage of transfused patients, and length of hospital stay. Our surgical time was longer probably because we measured it from the incision to suture completion.
Table 3. Simultaneous bilateral total knee arthroplasty data according to different authors.
| Number of cases | Mean age (years) | Females (%) | ASA Classification | Anesthesia | Surgery time (minutes) | Hb drop (%) | Transfusion (%) | Length of stay (days) | ICU patients (%) | |
|---|---|---|---|---|---|---|---|---|---|---|
| Haddad et al., 2015 | 69 | 65.8 | 68 | I – 3 II – 48 III –18 |
General | 141 | 29.5 | 36 | 9 | 4.34 |
| García et al., 2017 | 18 | 71 | 66 | NI | NI | NI | NI | NI | NI | NI |
| Wyles et al., 2019 | 42 | 61 | 57 | III and IV – 19% | NI | 101 | NI | NI | 3 | NI |
| Gill et al., 2020 | 122 | 70.6 | 62.3 | I – 7 II – 81 III and IV – 33 |
NI | 135 | NI | 53 | 5 | NI |
| Uzer et al., 2020 | 121 | 68 | 89 | I – 14 II – 85 III – 24 |
General | 120 | NI | NI | 3 | NI |
| Our data, 2022 | 45 | 66.9 | 73.3 | I – 1 II – 43 III – 1 |
Spinal | 169 | 27 | 35 | 3.3 | 2.22 |
Abbreviations: ASA, American Society of Anesthesiologists; Hb, hemoglobin; ICU, intensive care unit; NI, not informed. Source: Research institution.
When asked if they would prefer a simultaneous or staged procedure at 3 months after the surgery, 100% of the patients answered that they would opt for the former. Putnis et al. 5 noted that when asking TKA patients if they would like to have the same procedure or a staged surgery, 73% answered definitely yes, and 22% said probably yes in favor of SBTKA.
The lack of a control group is the main limitation of our research. Other weaknesses are the 3-month follow-up and the fact that we did not assess postoperative function. However, our goal was to analyze clinical parameters and laboratory tests in the first trimester after surgery. Another potential limitation would be the lack of direct measurement of blood loss, but we did not use a suction drain; therefore, we determined blood loss based on the decrease in Ht and Hb levels.
Conclusion
The SBTKA procedure can be considered safe in selected patients, when performed concurrently by two trained teams and with a healthcare protocol to prevent complications. Patients in our study unanimously approved this procedure.
Conflito de Interesses Os autores declaram não haver conflito de interesses.
Suporte Financeiro
Esta pesquisa não recebeu nenhum financiamento específico de agências de financiamento dos setores público, comercial ou sem fins lucrativos.
Financial Support
This research received no specific financial support from public, commercial, or non-profit funding agencies.
Trabalho desenvolvido no Departamento de Cirurgia da Faculdade de Ciências Médicas e da Saúde de Sorocaba, Pontifícia Universidade Católica de São Paulo, Sorocaba, SP, Brasil.
This study was developed at the Department of Surgery, Faculdade de Ciências Médicas e da Saúde de Sorocaba, Pontifícia Universidade Católica de São Paulo, Sorocaba, SP, Brazil.
Referências
- 1.Loeser R F, Goldring S R, Scanzello C R, Goldring M B. Osteoarthritis: a disease of the joint as an organ. Arthritis Rheum. 2012;64(06):1697–1707. doi: 10.1002/art.34453. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Cui A, Li H, Wang D, Zhong J, Chen Y, Lu H. Global, regional prevalence, incidence and risk factors of knee osteoarthritis in population-based studies. EClinicalMedicine. 2020;29-30:100587. doi: 10.1016/j.eclinm.2020.100587. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 3.Wallace I J, Worthington S, Felson D T et al. Knee osteoarthritis has doubled in prevalence since the mid-20th century. Proc Natl Acad Sci U S A. 2017;114(35):9332–9336. doi: 10.1073/pnas.1703856114. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 4.Warren J A, Siddiqi A, Krebs V E, Molloy R, Higuera C A, Piuzzi N S. Bilateral Simultaneous Total Knee Arthroplasty May Not Be Safe Even in the Healthiest Patients. J Bone Joint Surg Am. 2021;103(04):303–311. doi: 10.2106/JBJS.20.01046. [DOI] [PubMed] [Google Scholar]
- 5.Putnis S E, Klasan A, Redgment J D, Daniel M S, Parker D A, Coolican M RJ. One-Stage Sequential Bilateral Total Knee Arthroplasty: An Effective Treatment for Advanced Bilateral Knee Osteoarthritis Providing High Patient Satisfaction. J Arthroplasty. 2020;35(02):401–406. doi: 10.1016/j.arth.2019.09.032. [DOI] [PubMed] [Google Scholar]
- 6.Mardani-Kivi M, Leili E K, Torfeh N, Azari Z. Bilateral total knee arthroplasty: Simultaneous versus staging in the same or in twice hospitalization. J Clin Orthop Trauma. 2020;14:59–64. doi: 10.1016/j.jcot.2020.09.023. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 7.Chalmers B P, Mishu M, Chiu Y F et al. Simultaneous Bilateral Primary Total Knee Arthroplasty With TXA and Restrictive Transfusion Protocols: Still a 1 in 5 Risk of Allogeneic Transfusion. J Arthroplasty. 2021;36(04):1318–1321. doi: 10.1016/j.arth.2020.10.042. [DOI] [PubMed] [Google Scholar]
- 8.Haddad B, Khan W, Mehta V, Mbubaegbu C, Qamar A. Bilateral Simultaneous Total Knee Arthroplasty: A Patient-Matched Retrospective Observational Study. Open Orthop J. 2015;9:499–503. doi: 10.2174/1874325001509010499. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 9.García Dobarganes-Barlow F, Negrete-Corona J, Pola-Rodríguez L C. [Bilateral total knee replacement] Acta Ortop Mex. 2017;31(06):269–272. [PubMed] [Google Scholar]
- 10.Wyles C C, Robinson W A, Maradit-Kremers H, Houdek M T, Trousdale R T, Mabry T M. Cost and Patient Outcomes Associated With Bilateral Total Knee Arthroplasty Performed by 2-Surgeon Teams vs a Single Surgeon. J Arthroplasty. 2019;34(04):671–675. doi: 10.1016/j.arth.2018.12.029. [DOI] [PubMed] [Google Scholar]
- 11.Borges J HS, Lobo Júnior P, Dias D M, Silva M FFD, Freitas A, Araújo T. Cost and Safety Evaluation of Simultaneous Bilateral Total Knee Arthroplasty versus Unilateral Knee. Rev Bras Ortop (Sao Paulo) 2019;54(06):709–713. doi: 10.1055/s-0039-1696682. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 12.Gill S D, Hill-Buxton L M, Gwini S M et al. Simultaneous (two-surgeon) versus staged bilateral knee arthroplasty: an observational study of intraoperative and post-operative outcomes. ANZ J Surg. 2020;90(05):826–832. doi: 10.1111/ans.15766. [DOI] [PubMed] [Google Scholar]
- 13.Keyes G W, Carr A J, Miller R K, Goodfellow J W. The radiographic classification of medial gonarthrosis. Correlation with operation methods in 200 knees. Acta Orthop Scand. 1992;63(05):497–501. doi: 10.3109/17453679209154722. [DOI] [PubMed] [Google Scholar]
- 14.Kheir M M, Tan T L, Kheir M, Maltenfort M G, Chen A F. Postoperative Blood Glucose Levels Predict Infection After Total Joint Arthroplasty. J Bone Joint Surg Am. 2018;100(16):1423–1431. doi: 10.2106/JBJS.17.01316. [DOI] [PubMed] [Google Scholar]
- 15.Lima M B, de Oliveira-Filho A B, Campos J F et al. Increased risk of venous thrombosis by AB alleles of the ABO blood group and Factor V Leiden in a Brazilian population. Genet Mol Biol. 2009;32(02):264–267. doi: 10.1590/S1415-47572009000200010. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 16.Gonzalez A I, Luime J J, Uçkay I, Hannouche D, Hoffmeyer P, Lübbeke A. Is There an Association Between Smoking Status and Prosthetic Joint Infection After Primary Total Joint Arthroplasty? J Arthroplasty. 2018;33(07):2218–2224. doi: 10.1016/j.arth.2018.02.069. [DOI] [PubMed] [Google Scholar]
- 17.Carson J L, Guyatt G, Heddle N M et al. Clinical Practice Guidelines From the AABB: Red Blood Cell Transfusion Thresholds and Storage. JAMA. 2016;316(19):2025–2035. doi: 10.1001/jama.2016.9185. [DOI] [PubMed] [Google Scholar]
- 18.Gali J C, Camargo D B. Tromboprofilaxia na artroplastia total do joelho. Rev Bras Ortop. 2019;54(01):1–5. doi: 10.1016/j.rbo.2017.06.025. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 19.Paziuk T M, Luzzi A J, Fleischman A N et al. General vs Spinal Anesthesia for Total Joint Arthroplasty: A Single-Institution Observational Review. J Arthroplasty. 2020;35(04):955–959. doi: 10.1016/j.arth.2019.11.019. [DOI] [PubMed] [Google Scholar]
- 20.Arthur J R, Spangehl M J. Tourniquet Use in Total Knee Arthroplasty. J Knee Surg. 2019;32(08):719–729. doi: 10.1055/s-0039-1681035. [DOI] [PubMed] [Google Scholar]
- 21.Leite C BG, Ranzoni L V, Giglio P N et al. Assessment of the use of tranexamic acid after total knee arthroplasty. Acta Ortop Bras. 2020;28(02):74–77. doi: 10.1590/1413-785220202802228410. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 22.Taneja A, El-Bakoury A, Khong H et al. Association between Allogeneic Blood Transfusion and Wound Infection after Total Hip or Knee Arthroplasty: A Retrospective Case-Control Study. J Bone Jt Infect. 2019;4(02):99–105. doi: 10.7150/jbji.30636. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 23.Dalury D F, Lieberman J R, MacDonald S J. Current and innovative pain management techniques in total knee arthroplasty. J Bone Joint Surg Am. 2011;93(20):1938–1943. doi: 10.2106/JBJS.9320icl. [DOI] [PubMed] [Google Scholar]
- 24.Edelstein A I, Weiner J A, Cook R W et al. Intra-Articular Vancomycin Powder Eliminates Methicillin-Resistant S. aureus in a Rat Model of a Contaminated Intra-Articular Implant. J Bone Joint Surg Am. 2017;99(03):232–238. doi: 10.2106/JBJS.16.00127. [DOI] [PubMed] [Google Scholar]
- 25.Thiengwittayaporn S, Uthaitas P, Hongku N, Tunyasuwanakul R, Limphunudom P, Leelachiewchankul F. Indwelling urinary catheterization was unnecessary in non-drainage total knee arthroplasty: a randomized controlled trial. Arch Orthop Trauma Surg. 2021;141(03):469–476. doi: 10.1007/s00402-020-03677-z. [DOI] [PubMed] [Google Scholar]
- 26.Hunt L P, Ben-Shlomo Y, Whitehouse M R, Porter M L, Blom A W. The Main Cause of Death Following Primary Total Hip and Knee Replacement for Osteoarthritis: A Cohort Study of 26,766 Deaths Following 332,734 Hip Replacements and 29,802 Deaths Following 384,291 Knee Replacements. J Bone Joint Surg Am. 2017;99(07):565–575. doi: 10.2106/JBJS.16.00586. [DOI] [PubMed] [Google Scholar]
- 27.Gill S D, Hatton A, de Steiger R N, Page R S. One-Surgeon vs Two-Surgeon Single-Anesthetic Bilateral Total Knee Arthroplasty: Revision and Mortality Rates From the Australian Orthopedic Association National Joint Replacement Registry. J Arthroplasty. 2020;35(07):1852–1856. doi: 10.1016/j.arth.2020.02.066. [DOI] [PubMed] [Google Scholar]
- 28.Uzer G, Aliyev O, Yıldız F, Güngören N, Elmalı N, Tuncay İ. Safety of one-stage bilateral total knee arthroplasty -one surgeon sequential vs. two surgeons simultaneous: a randomized controlled study. Int Orthop. 2020;44(10):2009–2015. doi: 10.1007/s00264-020-04704-9. [DOI] [PubMed] [Google Scholar]