Introdução
A depressão é uma doença global que acomete cerca de 330 milhões de pessoas, o que corresponde a 4,4% da população mundial, e a coloca como a segunda causa de incapacitação nos EEUU. 1 No Brasil, estima-se que 5,8% da população, ou seja, 11 milhões de pessoas, sofram dessa doença, colocando o país como o primeiro na América Latina, e o segundo das Américas em número de casos. 1 Acrescentam-se os dados divulgados pela Pesquisa Nacional de Saúde (PNS) realizada em 2013 em que se verificou que 78,8% dos brasileiros com sintomas depressivos importantes, não recebiam nenhum tipo de tratamento. 2
Depressão, mulheres e risco cardiovascular
As mulheres, a partir da adolescência, apresentam duas vezes maior propensão a desenvolver depressão quando comparadas aos homens e, quanto mais precoce é o início da doença, mais grave é o prognóstico. Estima-se que cerca de 20 a 25% das mulheres sofrerão pelo menos um episódio de depressão ao longo da vida, com elevada taxa de recorrência da doença, que por sua vez, está associada a risco aumentado de doença cardiovascular (DCV). 3
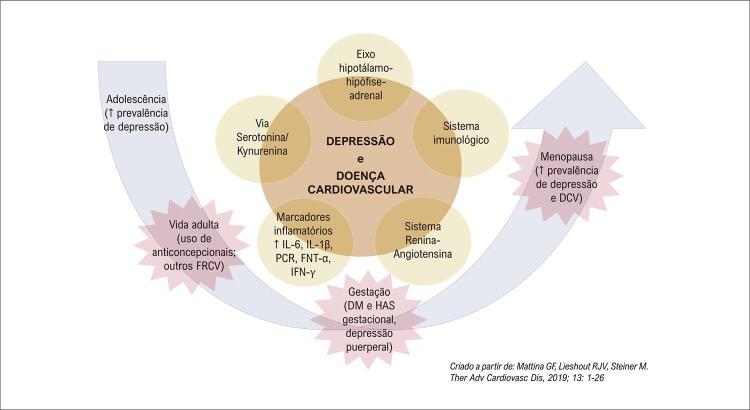
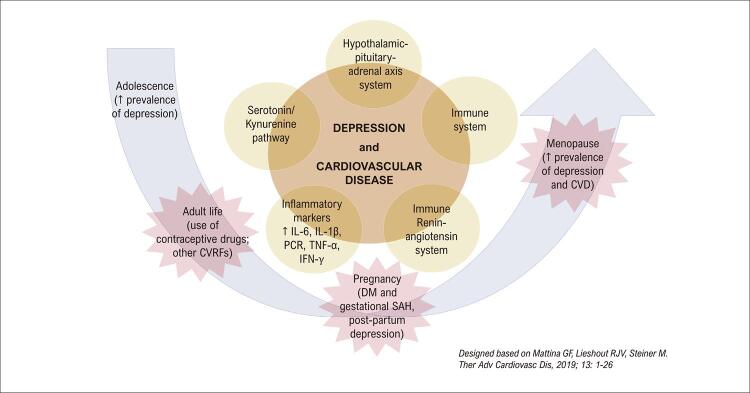
Nesse cenário, o mundo contemporâneo destaca a DCV como a principal causa de morte em ambos os sexos, representando 56% da mortalidade entre as mulheres. 4 Vale destacar que a depressão é identificada com muita frequência entre pacientes que apresentam DCV, além de haver indícios que depressão e DCV apresentam uma relação bidirecional, o que equivale dizer, que ambas são preditivas “entre si”, e em conjunto deflagram eventos cardíacos mais graves ( Figura 1 ). 5 , 6
Figura 1. – Fisiopatologia da depressão e doença cardiovascular.
Há evidências de que depressão e DCV compartilham uma patogenia relacionada ao sistema imunológico, com a hipótese de que a persistência de um estado inflamatório crônico, com maior expressão de citocinas inflamatórias, proteínas de fase aguda e moléculas de adesão, quando associado à desregulação do eixo hipotálamo-pituitário-adrenal, do sistema renina-angiotensina-aldosterona e vias serotonina-kynurenina 7 contribuem para o desenvolvimento de ambas as doenças ( Figura 1 ). 7
As razões da predominância em mulheres ainda não estão esclarecidas, contudo admite-se que além da predisposição genética e de fatores biológicos, psicossociais e familiares, existe uma conexão da depressão com as flutuações hormonais, moduladas pelos níveis de estrogênio e progesterona, particularmente aquelas inerentes ao ciclo gravídico-puerperal e a menopausa ( Figura 1 ). 8
Depressão puerperal
Nesse contexto, vale ressaltar a importância da depressão puerperal, com prevalência no Brasil de cerca de 20,5%, que pode estar subestimada, em razão da falta de diagnóstico e omissão na notificação. 9 É oportuno mencionar uma recente pesquisa que demonstrou uma proporção maior de infarto do miocárdio e acidente vascular cerebral entre mulheres que sofreram de depressão puerperal, tema que merece futuros estudos no rastreamento de um novo preditivo de risco cardiovascular na mulher. 10
O quadro clínico da depressão puerperal, apresentado na tabela 1 não difere do clássico da população em geral e pode ter início na gestação ou em até quatro semanas após o parto. 11 Dentre os sintomas, destacam-se mudanças do humor, perda de interesse pela vida, sentimento de baixa estima e ideação suicida/homicida. Este quadro pode progredir para a psicose (agitação, confusão, delírios), e culminar com o suicídio.
Tabela 1. – Características da depressão do gênero feminino e da depressão puerperal.
| Depressão | Depressão pós-parto | |
|---|---|---|
| Fatores de Risco |
|
|
| Sintomas observados |
|
|
| Ferramenta Diagnóstica |
|
|
| Tratamento |
|
|
| Prognóstico |
|
|
A depressão puerperal prejudica a qualidade de vida, fragiliza o vínculo materno-infantil, favorece a discórdia conjugal e motiva o infanticídio, além do suicídio materno. Nesse aspecto, o fato mais alarmante é que a depressão puerperal é uma complicação psiquiátrica que aumenta em cinco vezes a tentativa de suicídio, e foi incluída como a causa entre 30 e 50% das gestantes que se suicidaram. 12 À vista das razões apresentadas, a perspicácia do profissional médico no diagnóstico da depressão na mulher, é de extrema importância, vez que 10 a 20% das pacientes negam a doença e omitem os sintomas. 13
Depressão e perimenopausa
Ainda no ciclo biológico da mulher, a perimenopausa é uma janela de vulnerabilidade para o desenvolvimento da depressão, mesmo em mulheres sem histórico da doença.
Dentre os fatores de risco para a depressão na perimenopausa destacam-se aqueles relacionados à saúde mental, em particular a ansiedade e transtornos depressivos anteriores, e outras condições como a raça negra, obesidade, eventos trágicos no decorrer da vida e isolamento social. 14 Os “gatilhos” da depressão na perimenopausa encontram-se nas mudanças de carreira ou de relacionamento, na conscientização do envelhecimento, na transformação da aparência física, doença pessoal ou familiar, além da conhecida síndrome do “ninho vazio”.
Os sintomas habituais da depressão são superpostos aos específicos da menopausa, tais como as ondas de calor, suores noturnos, distúrbios do sono e da libido, e alterações cognitivas, que dificultam o diagnóstico da doença. Nesse sentido, a aplicação de questionários convencionais 13 ( Menopause Rating Scale MRS, Menopause Quality of Life Questionnaire- MENQOL, Greene Climacteric Scale, Utian Quality-of-Life Scale ) pode contribuir na interface de sintomas (menopausa, ansiedade e depressão), e direcionar para a abordagem segura e eficaz da doença. 15
Depressão, COVID-19 e mulheres
Uma análise abrangente sobre a interação entre gênero, depressão, DCV e COVID-19, destacou uma prevalência combinada de 25% (95% IC: 18%-33%) de depressão na população geral, resultante dos efeitos da pandemia da COVID-19. Curiosamente, as mulheres parecem ter complicações menos graves em curto prazo, quando comparadas aos homens, porém sofrem de complicações maiores da COVID-19 ao longo do tempo, incluindo a depressão e piora nos hábitos de vida, aumentando o risco cardiovascular. 16
O sexo feminino tem sido o destaque significativo para a piora do estado de saúde mental e sintomas de depressão, provavelmente em razão da maior prevalência de transtornos depressivos e de ansiedade preexistentes, do estresse ambiental constante, e da violência doméstica, que intensificaram durante a pandemia pela COVID-19. Além do mais, as mulheres vivenciam situações de estresse relacionadas ao período reprodutivo, tais como problemas de fertilidade, gravidez, aborto espontâneo, depressão pós-parto e violência por parceiro íntimo.
Nesse cenário, um estudo multicêntrico que teve o objetivo de avaliar a saúde mental de mulheres no período gravídico-puerperal, durante a pandemia da COVID-19, mostrou uma prevalência de 15% de sintomas depressivos maiores entre 3.907 gestantes e de 13% entre 5.134 lactantes. Esse estudo destaca a importância de monitorar a condição mental perinatal durante pandemias e outras crises sociais, para a salvaguarda da saúde materno-infantil. 17
Diagnóstico e tratamento da depressão nas mulheres
A recomendação usual para o diagnóstico da depressão é a aplicação do método conhecido como Patient Health Questionnaire (PHQ)-2 , que inclui duas questões e, diante da suspeita da doença, utiliza-se o chamado Patient Health Questionnaire (PHQ)-9 , que contém nove questões, para a confirmação do diagnóstico. A utilização de ambos os métodos de investigação da depressão na prática clínica tem demonstrado boa sensibilidade, especificidade e valor preditivo negativo. Ambos os métodos estão respectivamente disponíveis nos sites https://bit.ly/2VvPHIG (PHQ-2) e https://bit.ly/2PY3INz (PHQ-9).
Para a investigação da depressão puerperal recomenda-se a aplicação da Escala de Depressão Pós-Natal de Edimburgo (EPDS), considerado bom método de triagem, 13 que compreende um questionário com dez perguntas, pontuadas numa escala de risco, que classifica a doença desde a forma leve àquela de alta gravidade.
No que diz respeito ao tratamento da depressão, o uso de antidepressivos melhora os sintomas da doença, 18 favorece a aderência às demais terapêuticas e demonstra tendência na redução de eventos cardiovasculares maiores, no entanto, sem evidências na redução da mortalidade geral ou cardiovascular. Os melhores resultados do tratamento são potencializados com a psicoterapia, especialmente a terapia cognitivo-comportamental, e a prática de exercícios físicos ( Tabela 1 ).
Os inibidores seletivos de recaptação da serotonina (ISRS) são os antidepressivos considerados como de primeira linha, inclusive no tratamento da depressão puerperal, destacando-se o uso da sertralina, nas mulheres lactantes, pela baixa concentração no leite materno e boa eficácia no tratamento não inferior ao tempo de 6 a 12 meses após o diagnóstico. Nos casos moderados a graves, tem sido indicada a brexanolona, recentemente aprovada pela Food and Drug Administration (FDA) como fármaco bem tolerado, eficaz e específico para depressão puerperal. 18
Quanto aos efeitos do uso prolongado de antidepressivos, um estudo de coorte recente demonstrou que a utilização de ISRS ao longo de dez anos promoveu a redução de 32% do risco de diabetes e de 23% de hipertensão arterial. 19 O estudo também evidenciou aumento do risco de doença coronariana e de mortalidade geral e cardiovascular, particularmente associados ao uso de outros antidepressivos (mirtazapina, venlafaxina, duloxetina, trazodona), 18 chamando a atenção para o fato de que algumas classes de antidepressivos podem oferecer melhores benefícios que outras, no cuidado à saúde cardiovascular.
É oportuno mencionar que a serotonina, conhecida como 5-hidroxitriptamina (5-HT), além de neurotransmissor do sistema nervoso central, também desempenha um papel significativo nos tecidos periféricos. Há crescentes indícios sugerindo que a serotonina interfere nas respostas das células imunes e, contribui para o desenvolvimento da doença cardiovascular e outras doenças consequentes da hiperatividade do sistema imunológico. Admite-se que a serotonina deflagra processos inflamatórios em condições fisiológicas normais e intensifica o estado pró-inflamatório em condições patológicas que envolvem inflamação, como a aterosclerose. 20
Por último, é importante reforçar que a busca de convicções psicológicas positivas, tais como otimismo, senso de propósito, afetos positivos, sentimentos de gratidão e resiliência, e não apenas o controle dos fatores negativos, determinam a redução dos eventos agudos e o melhor controle dos fatores de riscos da DCV em mulheres que sofrem de depressão ( Tabela 1 ). 21 , 22
Conclusões
As crescentes evidências estabelecem a depressão como um fator de risco modificável para a DCV, e diante do reconhecimento da sua alta prevalência entre as mulheres, é imprescindível que o aprimoramento da investigação e o implemento de estratégias efetivas de abordagem das distintas formas de depressão devam ser reforçadas em diretrizes de prevenção da DCV na mulher.
Vinculação acadêmica
Não há vinculação deste estudo a programas de pós-graduação.
Aprovação ética e consentimento informado
Este artigo não contém estudos com humanos ou animais realizados por nenhum dos autores.
Fontes de financiamento: O presente estudo não teve fontes de financiamento externas.
Referências
- 1.2017 https://apps.who.int/iris/bitstream/handle/10665/254610/WHO-MSD-MER-
- 2.Instituto Brasileiro de Geografia e Estatística (IBGE) Pesquisa Nacional de Saúde 2013: percepção do estado da saúde, estilos de vida e doenças crônicas – Brasil, Grandes Regiões e Unidades da Federação . 2014 https://biblioteca.ibge.gov.br/visualizacao/livros/liv91110.pdf
- 3.Bucciarelli V, Caterino AL, Bianco F, Caputi CG, Salerni S, Scionmer S, et al. Depression and cardiovascular disease: the deep blue sea of women´s heart. Trends Cardiovasc Med . 2020;30(3):170–176. doi: 10.1016/j.tcm.2019.05.001. [DOI] [PubMed] [Google Scholar]
- 4.Oliveira GM, Brant LC, Polancczvk CA, Malta DC, Bilol A, Nascimento BR, et al. Estatística Cardiovascular – Brasil 2021. Arq Bras Cardiol . 2022;118(1):115–373. doi: 10.36660/abc.20211012. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 5.Lichtman JH, Froelicher ES, Blumenthal JA, Carney RM, Doering LV, Frasure-Smith N, et al. Depression as a risk factor for poor prognosis among patients with acute coronary syndrome: systematic review and recommendations. A scientific statement from the American Heart Association. Circulation . 2014;129(12):1350–1369. doi: 10.1161/CIR.0000000000000019. [DOI] [PubMed] [Google Scholar]
- 6.Rivera MA, Rivera IR, Avila W, Santos CM, Costa FA, Ferro CR, et al. Depression and cardiovascular disease in women. Int J Cardiovasc Sci . 2022;35(4):537–545. doi: 10.36660/ijcs.20200416. [DOI] [Google Scholar]
- 7.Mingjing S, Xiaodong L, Deguo J, Hongjun T, Yong X, Lina W, et al. Depression and cardiovascular disease: Shared molecular mechanisms and clinical implications. Psychiat Res . 2020;285:112802. doi: 10.1016/j.psychres.2020.112802. [DOI] [PubMed] [Google Scholar]
- 8.Mattina GF, Van Lieshout RJ, Steiner M. Inflammation, depression and cardiovascular disease in women: the role of the immune system across critical reproductive events. Ther Adv Cardiovas Dis . 2019;13(4):1–26. doi: 10.1177/1753944719851950. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 9.Santos IS, Munhoz TN, Blumenberg C, Barcelos R, Bortolotto CC, Matijasevich A, et al. Post-partum depression: a cross-sectional study of women enrolled in a conditional cash transfer program in 30 Brazilian cities. J Affect Disord . 2021;281:510–516. doi: 10.1016/j.jad.2020.12.042. [DOI] [PubMed] [Google Scholar]
- 10.Divangi P, Divangi D, Arnaout R, Albert M, Epel E, Nah G, et al. Abstract 14334, Postpartum depression: A novel predictor of cardiovascular disease risk in women. A14334 Circulation . 2018;138(Suppl 1) abstract. [Google Scholar]
- 11.Smorti M, Ponti L, Pancetti F. A comprehensive analysis of post-partum depression risk factors: the role of socio-demographic, individual, relational, and delivery characteristics. 295 Front Public Health . 2019 Oct 24;7 doi: 10.3389/fpubh.2019.00295. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 12.Chin K, Wendt A, Bennett IA, Bhat A. Suicide and maternal mortality. Current Psychiatry Reports . 2022;24(4):239–275. doi: 10.1007/s11920-022-01334-3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 13.Moraes GP, Lorenzo L, Pontes GA, Montenegro MC, Cantilino A. Screening and diagnosing postpartum depression: when and how? Trends Psychiatry Psychother . 2017;39(1):54–61. doi: 10.1590/2237-6089-2016-0034. [DOI] [PubMed] [Google Scholar]
- 14.Maki PM, Kornstein SG, Joffe H, Bromberger JT, Freeman EW, Athappily G, et al. Guidelines for the evaluation and treatment of perimenopausal depression: summary and recommendations. 20 Menopause . doi: 10.1097/GME.0000000000001174. [DOI] [PubMed] [Google Scholar]
- 15.Martin CM, Larroy CL F. Accuracy of the menopause rating scale and the menopause quality of life questionnaire to discriminate menopausal women with anxiety and depression. Menopause . 2019;26(8):856–862. doi: 10.1097/GME.0000000000001338. [DOI] [PubMed] [Google Scholar]
- 16.Bucciarelli V, Nasi M, Bianco F, Seferovic J, Ivkovic V, Gallina S, et al. Depression pandemic and cardiovascular risk in the COVID-19 era and long COVID syndrome: Gender makes a difference. Trends Cardiovasc Med . 2022;32(1):12–17. doi: 10.1016/j.tcm.2021.09.009. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 17.Ceulemans M, Foulon V, Ngo E, Panchaud A, Winterfeld U, Pomar L, et al. Mental health status of pregnant and breastfeeding women during the COVID-19 pandemic-A multinational cross-sectional study. Acta Obstet Gynecol Scand . 2021;100(7):1219–1229. doi: 10.1111/aogs.14092. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 18.Silva TG, Vasconcelos PF, Moura IG. Uma abordagem atual da utilização de antidepressivos no manejo da depressão pós-parto. SMAD. Rev Eletrônica Saúde Mental Álcool Drog . 2021;17(1):101–108. doi: 10.11606/issn.1806-6976.smad.2021.159781. [DOI] [Google Scholar]
- 19.Bansal N, Hudda M, Payne R, Smith, Kessler, Wiles Antidepressant use and risk of adverse outcomes: population-based cohort study. BJPsychOpen . 2022;8(5):e164. doi: 10.1192/bjo.2022.563. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 20.Imamdin A, Vorst EP. Exploring the role of serotonin as an immune modulatory component in cardiovascular diseases. Int J Mol Sci . 2023;24(2):1549. doi: 10.3390/ijms24021549. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 21.Levine GN, Cohen BE, Mensah Y, Fleury J, Huffman JC, Khalid U, et al. Psychological health, well-being, and the mind-heart-body connection: A scientific statement from the American Heart Association. Circulation . 2021;143(10):e763–e783. doi: 10.1161/CIR.0000000000000947. [DOI] [PubMed] [Google Scholar]
- 22.Del Sueldo M, Rivera MA, Zambrano MB, Zilberman J, Echevveri A, Paniagua M, et al. Guía de práctica clínica de la Sociedad Interamericana de Cardiología sobre prevención primaria de enfermedad cardiovascular en la mujer. Arch Cardiol Mex . 2022;92(Supl 2):1–68. doi: 10.24875/ACM.22000071. [DOI] [PMC free article] [PubMed] [Google Scholar]