Abstract
目的
分析腰大池持续引流联合标准骨瓣减压治疗重型颅脑损伤的应用效果。
方法
回顾性选取2016年3月–2021年3月本院收治重型颅脑损伤患者87例。根据减压方法将其分为两组,其中对照组42例,实施标准骨瓣减压;引流组45例,实施腰大池持续引流联合标准骨瓣减压。主要比较两组患者CT显影消失时间、住院时间、甘露醇用量、术后拔管时间,格拉斯哥昏迷评分(Glasgow Coma Scale, GCS)、预后情况、脑水肿和脑梗死发生率以及并发症;次要比较两组治疗前、持续引流7 d后的颅内压、脑脊液抗核体蛋白SP100以及红细胞数。
结果
引流组CT显影消失时间以及住院时间均短于对照组,甘露醇用量少于对照组,引流组脑水肿发生率、并发症发生率均低于对照组,且预后良好率高于对照组(P<0.05)。两组预后不良率与死亡率差异无统计学意义(P>0.05)。引流组术后拔管时间为(8.24±1.09) d,对照组术后拔管时间为(9.22±1.26) d,差异有统计学意义(t=3.887,P<0.05)。引流组脑梗死发生2例(4.44%),梗死体积为(8.36±1.87) cm3,对照组脑梗死发生9例(21.43%),梗死面积为(8.36±1.87) cm3,差异均有统计学意义(χ2=5.674,t=9.609,P<0.05)。治疗后,两组颅内压和红细胞数量均降低,且引流组颅内压、脑脊液SP100以及红细胞数量低于对照组(P<0.05)。引流组脑脊液SP100治疗后较治疗前降低(P<0.05),对照组治疗前后差异无统计学意义。
结论
重型颅脑损伤术后患者实施腰大池持续引流能有效缩短机体康复所需时间,能显著降低颅内压水平,改善脑水肿与脑梗死水平,对于预后恢复具有较高的安全性。
Keywords: 腰大池持续引流, 标准骨瓣减压, 重型颅脑损伤, 脑水肿, 脑梗死
Abstract
Objective
To analyze the application effect of continuous lumbar cistern fluid drainage combined with decompressive craniectomy in the treatment of severe craniocerebral injury.
Methods
A total of 87 patients with severe craniocerebral injury admitted to our hospital between March 2016 and March 2021 were retrospectively enrolled. They were divided into two groups according to the decompression methods applied, with 42 patients who received standard decompressive craniectomy assigned to the control group and 45 patients who received continuous lumbar cistern fluid drainage combined with standard decompressive craniectomy assigned to the observation group. The primary indicators that were monitored and compared between the two group included the amount of time for patient CT imaging to be clear of subarachnoid hemorrhage, the length-of-stay, the duration of post-operative intubation, the mannitol dose, scores for Glasgow Coma Scale (GCS), prognosis, the incidence of cerebral edema and cerebral infarction, and complications. The secondary indicators that were monitored and compared included intracranial pressure, cerebrospinal fluid antinucleosome protein SP100, and red blood cell count of the two groups before treatment and after continuous drainage for 7 days.
Results
The amount of time for CT imaging to be clear of subarachnoid hemorrhage and the length-of-stay of the observation group were shorter than those of the control group, the mannitol dose of the observation group was lower than that of the control group, the incidence of cerebral edema and the incidence of complications of the observation group were lower than those of the control group, and the rate of patients with good prognosis in the observation group was higher than that in the control group (P<0.05). There was no significant difference in the rate of poor prognosis or mortality between the two groups (P>0.05). The duration of postoperative intubation of the observation group was (8.24±1.09) d, while that of the control group was (9.22±1.26) d, and the difference between the two groups was statistically significant (t=3.887, P<0.05). There were 2 cases (4.44%) of cerebral infarction in the observation group, with the infarct volume being (8.36±1.87) cm3, while there were 9 cases (21.43%) of cerebral infarction in the control group, with the infarct volume being (8.36±1.87) cm3, and there were statistically significant differences in the incidence and volume of cerebral infarction between the two groups (χ2=5.674, t=9.609, P<0.05). After treatment, the intracranial pressure and red blood cell count decreased in both groups and the intracranial pressure, cerebrospinal fluid SP100, and red blood cell count of the observation group were significantly lower than those of the control group (P<0.05). The cerebrospinal fluid SP100 of the observation group decreased after treatment in comparison with the level before treatment (P<0.05), while the pre- and post-treatment levels of the control group did not demonstrate any significant difference.
Conclusion
Continuous lumbar cistern fluid drainage in patients with severe craniocerebral injury effectively shortens the time required for the body to recover, significantly reduces the level of intracranial pressure, improves the levels of cerebral edema and cerebral infarction, and has a high degree of safety for prognosis and recovery.
Keywords: Continuous cistern lumbar fluid drainage, Standard decompressive craniectomy, Severe craniocerebral injury, Cerebral edema, Cerebral infarction
相关资料显示,重型颅脑损伤患者在开颅手术清除血肿、去骨瓣减压及内减压术后的病死率在30%左右,其死亡因素大都与脑组织严重水肿导致的颅内压持续增高有关[1-4]。若不及时去除危险因素,病情进一步恶化,造成继发性脑损害、脑室受压变性以及脑疝的形成,可导致死亡的发生。因此,对于重型颅脑损伤患者应尽早进行相关治疗措施,避免颅内压持续升高,影响患者的生命安全[5-7]。据国内外研究指出,标准骨瓣减压术是治疗重型颅脑损伤的常规操作,对于治疗严重脑挫裂伤、脑水肿等疾病具有明显优势[8]。然而经临床实践发现标准骨瓣减压术后常出现切口缝合不严密、颅内高压未解除等现象,易引发多种并发症,如脑积水、感染等,不利于患者预后恢复[9]。腰穿引流可根据颅内压的变化引流脑脊液,有效地将颅内压控制在正常范围内;但传统腰穿引流由于操作次数较多,患者接受度低。腰大池持续引流通过腰椎穿刺,将引流管置入腰大池面持续引流脑脊液,可有效降低颅内压,提高脑灌注压。但是国内外多数研究主要对比腰大池持续引流与标准骨瓣减压治疗重型颅脑损伤的疗效,鲜少有研究探讨两者联合治疗该病的临床效果及预后效果[10]。本文旨在分析腰大池持续引流联合标准骨瓣减压治疗重型颅脑损伤的应用效果。
1. 对象与方法
1.1. 对象
回顾性分析2016年3月–2021年3月于本院进行重型颅脑损伤87例患者资料。纳入标准:①临床资料完整者;②经头部CT检查存在中线移位或脑组织受压明显,且具备手术指征者;③格拉斯哥昏迷评分(Glasgow Coma Scale, GCS)[11]3~8分者;④能按要求进行随访者;⑤经影像学检查确诊合并为蛛网膜下腔出血者。排除标准:①合并胸腹部骨折性损伤者;②呼吸功能异常者;③血氧饱和度持续下降者;④术前合并梗死病灶者;⑤存在严重颅内压增高的患者。本研究经中国医科大学附属第四医院医学伦理委员会审批通过,批准号ZGYKDXFSDSYY-20160209。
根据减压方法将患者分为两组,其中对照组42例,实施标准骨瓣减压;引流组45例,实施腰大池持续引流联合标准骨瓣减压。
1.2. 方法
1.2.1. 常规处理
两组均在12 h内实施骨瓣减压术,术中清除血肿及失活脑组织,硬脑膜不缝合或减张缝合,术后常规抗感染、呼吸支持、甘露醇降颅内压、维持患者水电解质平衡等。甘露醇用量:颅内压增高脉冲式给药剂量一般推荐0.25 g小剂量给药,100 mL(80 g)的甘露醇可覆盖至体质量80 kg以下的患者,若突发颅内压增高,可使用60 g剂量(共75 mL)。
1.2.2. 分组
对照组在术中放置颅内压探头于患者脑室额角,将导线引出后固定,连接颅内压监测仪器(陕西斯博瑞德电子科技有限公司,规格:82-6631),在仪器上显示的数值即为颅内压值,术后在L4~L5椎间隙穿刺放液,5~15 mL/次,1次/d,直至血性脑脊液变为无色透明液体。
引流组在术后48 h后行腰大池持续引流,帮助患者采取左侧卧位,L3~L4或L4~L5椎间隙穿刺腰大池置管,并在常规腰椎穿刺后测量脑脊液压力。当脑脊液压力小于或等于200 mmH2O(1 mmH2O=0.009 8 kPa)时,拔出穿刺针后更换为专用F14穿刺针,并按原来的方向和深度穿刺。确认在椎管内后,置入腰大池引流管,拔除F14穿刺针,确认是否循环,循环后固定引流管。通过接头与抗虹吸引流袋相接并进行固定后,将其维持在双侧外耳孔水平连线上10~15 cm,然后根据引流情况调整高度(如果出现过度引流,应提高引流管的高度,以减少脑脊液引流),引流量控制在150~300 mL/12 h,引流速度不超过15 mL/h,在持续引流期间,密切监测患者ICP波动情况及引流液的量、性状等,待血性脑脊液变成无色透明液体,且脑脊液红细胞<100×106 L-1后拔除引流管。术后连接一次性压力传感器(上海聚慕医疗有限公司,型号:MMBPTSA20)作为简易颅内压监护仪,使用时,用生理盐水冲洗管道,并清除管道中的空气,使管道中没有气泡,将压力传感器接头和三通阀放置在外耳道的水平面上,把压力传感器连接到监护仪上,并遵循监护仪的说明,在大气条件下,将传感器设置为零。监测器归零后,关闭三通阀和空气通气端口,并盖上无孔保护帽,仪器上显示的值为颅内压值。
1.3. 观察指标
1.3.1. 主要指标
观察比较两组患者CT显影消失时间(蛛网膜下腔的血消失时间)、住院时间、甘露醇用量及术后拔管时间。
观察比较两组患者脑水肿、脑梗死发生情况,分别在患者术后6、24、72、168 h复查CT,由2名经验丰富的影像科医生对检测结果进行判定,评估脑梗死、脑水肿的发生情况。脑梗死头颅CT影像学表现:发病时间超过24 h的脑梗死,在头颅CT上一般表现为低密度灶,而发病时间在24 h之内的急性脑梗死,在头颅CT上则无明显的显影;脑水肿CT一般表现为片状、指套样低密度。
观察比较两组患者并发症发生情况,包括:脑脊液漏、脑积水、颅内感染等。
观察比较两组患者预后情况,在术后6个月进行GCS评估,根据评分分为Ⅰ~Ⅴ级,预后良好为GCS Ⅳ~Ⅴ级,预后不良为Ⅱ~Ⅲ级,Ⅰ级为死亡。统计两组患者预后良好率、预后不良率及死亡率。
1.3.2. 次要指标
观察比较两组患者治疗前(术后第一次腰穿或第一天腰大池引流)、持续引流7 d后的颅内压、脑脊液SP100以及红细胞数量。
1.4. 统计学方法
计量资料以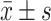 表示,两组组间比较采用两组独立样本的t检验,其中治疗前后差值在两组间比较采用方差分析;同组间治疗前后比较采用配对 t 检验 。计数资料以频数或和频数(百分率)表示,组间比较采用χ2检验;P<0.05为差异有统计学意义。
表示,两组组间比较采用两组独立样本的t检验,其中治疗前后差值在两组间比较采用方差分析;同组间治疗前后比较采用配对 t 检验 。计数资料以频数或和频数(百分率)表示,组间比较采用χ2检验;P<0.05为差异有统计学意义。
2. 结果
2.1. 基线资料比较
两组一般资料比较,年龄、性别比、入院时GCS评分、伤后入院时间、致伤原因、颅内损伤情况差异无统计学意义(P>0.05),见表1。
表 1. Comparison of general data of patients with severe craniocerebral injury between the two groups.
两组重型颅脑损伤患者一般资料的比较
| General data | Control group (n=42) | Observation group (n=45) | t/χ 2 | P |
Age/yr., 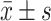
|
37.89±4.27 | 37.57±4.17 | 0.354 | 0.725 |
| (Male/female)/case | 25/17 | 27/18 | 0.002 | 0.964 |
Admission GCS /points, 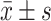
|
5.76±3.17 | 5.51±2.82 | 0.389 | 0.698 |
Post-injury admission time/h, 
|
5.42±3.08 | 5.89±3.27 | 0.688 | 0.492 |
| Cause of injury/case | 0.076 | 0.962 | ||
| Car accident | 28 | 30 | ||
| Fall from heights | 10 | 10 | ||
| Ground-level falls | 4 | 5 | ||
| Intracranial injury/case | 0.198 | 0.977 | ||
| Acute subdural hematoma with cerebral contusion | 12 | 13 | ||
| Acute intracerebral hematoma with cerebral contusion and laceration | 9 | 10 | ||
| Extensive cerebral contusion | 13 | 15 | ||
| Multiple intracranial hematoma | 8 | 7 |
2.2. 两组主要指标
引流组CT显影消失时间以及住院时间均短于对照组,甘露醇用量少于对照组,引流组脑水肿发生率、并发症发生率均低于对照组,且预后良好率高于对照组(P<0.05)。两组预后不良率与死亡率差异无统计学意义(P>0.05)。见表2。
表 2. Comparison of main indicators between the two groups.
两组主要指标对比
| Index | Control group (n=42) | Observation group (n=45) | t/χ 2 | P |
Amount of time for CT imaging to be clear of subarachnoid hemorrhage/d, 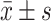
|
8.24±1.74 | 6.35±1.13 | 6.048 | <0.001 |
Length-of-stay/d, 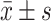
|
42.54±1.75 | 31.33±1.87 | 28.817 | <0.001 |
| Duration of postoperative intubation/d | 9.22±1.26 | 8.24±1.09 | 3.887 | <0.05 |
Mannitol dose/L, 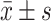
|
6.37±1.07 | 4.65±1.12 | 7.313 | <0.001 |
| Cerebral edema/case | 6.133 | 0.013 | ||
| Mild | 4 | 2 | ||
| Moderate | 5 | 1 | ||
| Severe | 2 | 2 | ||
| Complication/case | − | − | 5.023 | 0.025 |
| Cerebrospinal fluid leakage | 1 | 0 | ||
| Hydrocephalus | 4 | 1 | ||
| Secondary bleeding | 2 | 1 | ||
| Intracranial infection | 3 | 1 | ||
| Prognosis/case | ||||
| Good prognosis | 16 | 27 | 4.170 | 0.041 |
| Poor prognosis | 21 | 15 | 2.488 | 0.115 |
| Death | 5 | 3 | 0.714 | 0.398 |
引流组脑梗死发生2例(4.44%),梗死体积为(8.36±1.87) cm3,对照组脑梗死发生9例(21.43%),梗死面积为(8.36±1.87) cm3,两组脑梗死发生率及梗死体积差异有统计学意义(χ2=5.674,t=9.609,P<0.05)。引流组术后拔管时间为(8.24±1.09) d,对照组术后拔管时间为(9.22±1.26) d,两组术后拔管时间差异有统计学意义(t=3.887,P<0.05)。
2.3. 两组次要指标
治疗后,两组颅内压和红细胞数量均较治疗前降低,且引流组颅内压、脑脊液SP100以及红细胞数量低于对照组(P<0.05)。引流组脑脊液SP100治疗后较治疗前降低(P<0.05),但对照组治疗前后差异无统计学意义。见表3。
表 3. Intracranial pressure, cerebrospinal fluid SP100, and red blood cell count in the two groups after continuous drainage for 7 days ( ).
).
两组持续引流7 d后的颅内压、脑脊液SP100以及红细胞数量(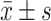 )
)
| Index | Group | n | Before treatment | After treatment | Before treatment-After treatment | t | P |
| 1 mmH2O=0.009 8 kPa. | |||||||
| Intracranial pressur/mmH2O | Control | 42 | 295.34±5.78 | 256.45±4.33 | 38.89±1.45 | 55.888 | <0.001 |
| Observation | 45 | 294.78±5.33 | 201.74±4.25 | 93.04±1.08 | 91.555 | <0.001 | |
| t/F | 0.470 | 59.457 | 6.37 | ||||
| P | 0.639 | <0.001 | 0.018 | ||||
| Cerebrospinal fluid SP100/(μg/L) | Control | 42 | 0.88±0.14 | 0.85±0.13 | 0.03±0.01 | 1.141 | 0.256 |
| Observation | 45 | 0.89±0.15 | 0.41±0.12 | 0.47±0.03 | 18.973 | <0.001 | |
| t/F | 0.320 | 16.416 | 5.67 | ||||
| P | 0.749 | <0.001 | 0.033 | ||||
| RBC/(×1006 L-1) | Control | 42 | 1512.77±6.35 | 874.64±6.15 | 638.13±0.20 | 467.82 | <0.001 |
| Observation | 45 | 1513.15±6.24 | 779.25±6.05 | 733.90±0.19 | 566.440 | <0.001 | |
| t/F | 0.281 | 72.905 | 6.99 | ||||
| P | 0.779 | <0.001 | <0.001 | ||||
3. 讨论
相关文献显示,大骨瓣开颅术能通过清除血肿及部分坏死组织,改善后续血肿所导致的神经系统损伤,特别是积极实施骨瓣减压术,是当前临床救治重型颅脑损伤的主要方法之一[12-14]。但由于手术会造成颅腔完整性被破坏,极易造成患者术后颅内感染,且患者易受自身各方面因素影响,骨瓣减压治疗重型颅脑损伤患者的病死率高达50%左右[15-16]。因此,实施有效的术后引流能够帮助患者清除血性脑脊液,加快循环速度,有利于改善蛛网膜颗粒阻塞来减少下腔黏连闭塞的发生,对于脑水肿的发生存在预防作用。以往腰椎穿刺通常多次进行,以排出血性脑脊液,但由于每次引流量小,引流次数少,会增加患者机体损伤以及颅内感染的发生,患者耐受性差。这进一步说明有效的引流手段对于后续恢复存在重要意义[17]。
中外研究报道显示,连续腰大池引流广泛应用于神经外科,以自发性蛛网膜下腔出血和颅内动脉瘤为例,引流血性脑脊液可缓解脑血管痉挛,避免脑积水的发生,具有降低颅内压,引流炎症物质,刺激脑脊液的分泌的功效[18-19]。现将持续腰大池引流应用于重型颅脑损伤术后中,其优势有以下几点:①能够充分减压,通过腰大池引流,可以持续引流出感染的脑脊液,从而达到治疗颅内感染的目的。②能够调整引流管高度及流速,有效控制颅内压。③能够促进血液回流,减轻脑血管痉挛及大脑凸面静脉的压迫,恢复静脉血回流通畅,减轻术后脑水肿以及脑梗死症状的发生进展[20]。此外,本研究发现,引流组CT显影消失时间以及住院时间均短于对照组,甘露醇用量少于对照组,且引流组脑梗死发生情况、GCS预后评分优于对照组,说明持续腰大池引流能够更有利于帮助排出对于机体不利的蛛网膜下腔积血,有利于改善脑水肿以及脑梗死出现的概率,促进机体早期恢复,故而经治疗后腰大池持续引流联合标准骨瓣减压治疗后患者死亡率显著降低。另一方面,持续腰大池引流术能减轻反复穿刺对患者造成的痛苦以及不适感,同时能加速蛛网膜下腔积血清除,改善脑组织的刺激,进而缓解患者头部不适,减少血红蛋白与活动物质对蛛网膜组织的伤害,从而降低意识障碍、肺部感染以及癫痫等并发症的发生,上述并发症是影响患者生存质量的因素,与陈宏朝等[20]研究相符。本次研究发现引流组并发症发生率低于对照组,笔者推测原因在于持续腰大池引流术可减少甘露醇及其他脱水药物用量,降低使用大量脱水药物造成的酸碱平衡紊乱所导致的急性肾衰竭有关,且阻止颅内血管血栓形成和降低脑梗死风险,促进脑脊液生成、吸收,使血性脑脊液可经自然循环而快速廓清,减低对脑脊膜、脊髓神经造成刺激。重型颅脑损伤可破坏自主神经系统高级中枢结构,引发免疫功能紊乱,其中炎性介质起着重要作用。SP100作为中枢神经系统特异性指标,与颅脑损伤严重程度具有密切联系。本次研究显示重型经持续性腰大池引流后的颅内压、脑脊液SP100以及红细胞数量均明显降低,提示该项引流措施能促进脑脊液的生成,加快血性脑脊液的排出,减轻对脑脊膜、脊髓神经根的刺激,避免加重脑水肿,改善脑缺血状态,为术后早期康复奠定了良好的基础,此乃加快机体早期恢复的重要因素[21-22]。
本研究两组预后良好率差异太过明显,考虑可能与样本含量过小及随访时间较短有关,针对腰大池引流作为重型颅脑损伤患者术后颅内压控制治疗对预后的影响还可进一步加大样本含量、延长研究时间进行更高级别的临床前瞻性随访研究来证实。
综上所述,对重型颅脑损伤术后患者实施腰大池持续引流能有效缩短机体康复所需时间,能显著降低颅内压水平,改善脑水肿与脑梗死水平,对于预后恢复具有较高的安全性。
* * *
作者贡献声明 杜敬华负责提出论文构思及初稿写作,刘国军负责数据审编、正式分析及调查研究,王位坐负责指导和审读与编辑写作。所有作者已经同意将文章提交给本刊,且对将要发表的版本进行最终定稿,并同意对工作的所有方面负责。
利益冲突 所有作者均声明不存在利益冲突
Funding Statement
辽宁省自然基金面上项目(No. 2020-MS-147)资助
Contributor Information
敬华 杜 (Jinghua DU), Email: djh980207@126.com.
位坐 王 (Weizuo WANG), Email: wzwang@cmu.edu.cn.
References
- 1.陈飞翔, 徐超, 张存海 重型颅脑损伤机械通气患者留置鼻肠管进行肠内营养的效果分析. 中华危重病急救医学. 2018;30(1):57–60. doi: 10.3760/cma.j.issn.2095-4352.2018.01.011. [DOI] [PubMed] [Google Scholar]
- 2.高英, 廖利萍, 何琦, 等 血管内低温治疗对重型颅脑损伤标准大骨瓣减压术后患者颅内压及脑血流动力学的影响. 陆军军医大学学报. 2022;44(13):1307–1313. doi: 10.16016/j.2097-0927.202201030. [DOI] [Google Scholar]
- 3.易强, 郑显兰, 翟瑄, 等 75例重型颅脑损伤儿童肢体肌力影响因素临床分析. 重庆医科大学学报. 2018;43(2):187–191. doi: 10.13406/j.cnki.cyxb.001442. [DOI] [Google Scholar]
- 4.牛姗姗, 钟利平, 宋腾飞, 等 低密度征和斑点征预测自发性脑出血早期血肿扩大. 中山大学学报(医学科学版) 2022;43(3):496–503. doi: 10.13471/j.cnki.j.sun.yat-sen.univ(med.sci).2022.0318. [DOI] [Google Scholar]
- 5.高翔, 李明, 龚海姣, 等 3D Slicer软件辅助定位去骨瓣减压术治疗重型颅脑损伤患者的临床效果. 广西医学. 2023;45(5):506–510. doi: 10.11675/j.issn.0253-4304.2023.05.02. [DOI] [Google Scholar]
- 6.李庆, 李卫东, 丁源, 等 标准大骨瓣与常规骨瓣减压术治疗重型颅脑损伤的对照研究. 河北医学. 2020;26(2):311–315. doi: 10.3969/j.issn.1006-6233.2020.02.034. [DOI] [Google Scholar]
- 7.BHATJIWALE M M, BHATJIWALE M G, CHANDORKAR S S Transtentorial brain herniation after lumbar drainage in patient planned for cranioplastic reconstruction: catastrophic play between atmospheric and intracranial pressure. World Neurosurg. 2019;127:366–369. doi: 10.1016/j.wneu.2019.04.090. [DOI] [PubMed] [Google Scholar]
- 8.王忠, 韩志桐, 吴日乐, 等 持续颅内压监测及标准大骨瓣减压术治疗重度颅脑损伤的临床研究. 华南国防医学杂志. 2020;34(2):146–148. doi: 10.13730/j.issn.1009-2595.2020.02.017. [DOI] [Google Scholar]
- 9.许钢 老年急性重型颅脑损伤的治疗. 天津医科大学学报. 2001;7(2):287–288. doi: 10.3969/j.issn.1006-8147.2001.02.055. [DOI] [Google Scholar]
- 10.李欣 腰大池持续引流术联合骨瓣减压控制术治疗重型颅脑损伤患者并发症和预后的影响. 空军医学杂志. 2018;34(2):101–103. doi: 10.3969/j.issn.2095-3402.2018.02.009. [DOI] [Google Scholar]
- 11.龙潮新, 郭铭, 李平安, 等 标准大骨瓣减压联合脑池造瘘引流治疗急性重型颅脑损伤的效果分析. 中国医师杂志. 2021;23(2):265–268. doi: 10.3760/cma.j.cn431274-20200214-00135. [DOI] [Google Scholar]
- 12.黄剑, 陈永生, 蔡学坚, 等 持续腰大池引流治疗重型颅脑损伤术后颅内感染的临床疗效分析. 立体定向和功能性神经外科杂志. 2019;32(5):308–310. [Google Scholar]
- 13.周焱峰, 高广忠, 蒋霖 动脉瘤夹闭术后行持续腰大池外引流58例继发分流依赖性脑积水发生因素分析. 安徽医药. 2019;23(7):1387–1389. doi: 10.3969/j.issn.1009-6469.2019.07.029. [DOI] [Google Scholar]
- 14.林树楷, 李钢, 周奋, 等 动脉瘤性蛛网膜下腔出血术后持续腰大池外引流预后分析. 国际外科学杂志. 2022;49(6):421–427. doi: 10.3760/cma.j.cn115396-20210831-00336. [DOI] [Google Scholar]
- 15.孔军, 林亦海, 贺军华, 等 腰大池持续引流联合利奈唑胺静脉注射治疗高血压脑出血术后颅内感染的效果. 中华医院感染学杂志. 2019;29(12):1816–1010. doi: 10.11816/cn.ni.2019-181824. [DOI] [Google Scholar]
- 16.齐亮, 郑金玉, 韩辉, 等 不同浓度高渗盐水对重型颅脑损伤患者手术后颅内高压的影响. 医学临床研究. 2018;35(4):721–723. doi: 10.3969/j.issn.1671-7171.2018.04.032. [DOI] [Google Scholar]
- 17.杨林, 秦逊, 向琰, 等 腰大池引流加鞘内注射治疗泛耐药鲍曼不动杆菌颅内感染的临床疗效分析. 国际神经病学神经外科学杂志. 2020;47(3):263–267. doi: 10.16636/j.cnki.jinn.2020.03.009. [DOI] [Google Scholar]
- 18.RINGEL B, CARMEL-NEIDERMAN N N, PERI A, et al Continuous lumbar drainage and the postoperative complication rate of open anterior skull base surgery. Laryngoscope. 2018;128(12):2702–2706. doi: 10.1002/lary.27266. [DOI] [PubMed] [Google Scholar]
- 19.高杰, 黄贤键, 苏高健, 等 长时程持续引流治疗重型颅脑损伤去骨瓣减压术后同侧张力性硬膜下积液的临床疗效. 中华神经外科杂志. 2021;37(2):180–185. doi: 10.3760/cma.j.cn112050-20200330-00175. [DOI] [Google Scholar]
- 20.陈宏朝, 张宗杰 腰大池持续外引流术对创伤性蛛网膜下腔出血的效果分析. 山西医药杂志. 2020;49(2):206–208. doi: 10.3969/j.issn.0253-9926.2020.02.034. [DOI] [Google Scholar]
- 21.REN Y, LIU X, YOU C, et al Efficacy of closed continuous lumbar drainage on the treatment of postcraniotomy meningitis: a retrospective analysis of 1062 cases. World Neurosurg. 2017;25(106):925–931. doi: 10.1016/j.wneu.2017.07.073. [DOI] [PubMed] [Google Scholar]
- 22.BERTUCCIO A, MARASCO S, LONGHITANO Y, et al External ventricular drainage: a practical guide for neuro-anesthesiologists. Clin Pract. 2023;13(1):219–229. doi: 10.3390/clinpract13010020. [DOI] [PMC free article] [PubMed] [Google Scholar]


