Abstract
目的
研究骨性Ⅱ类错 伴口呼吸患儿行上颌扩弓联合口面肌功能训练后舌体位置的变化。
伴口呼吸患儿行上颌扩弓联合口面肌功能训练后舌体位置的变化。
方法
选取30例上气道通畅的骨性Ⅱ类错 畸形患儿,根据呼吸方式分为口呼吸组(15例)和鼻呼吸组(15例),分别拍摄鼻呼吸组治疗前锥形束CT(cone-beam CT,CBCT)、口呼吸组上颌扩弓联合口面肌功能治疗前、后的CBCT,使用Invivo5软件对舌体位置进行测量。采用SPSS 27.0软件对鼻呼吸组和口呼吸组数据进行独立样本t检验。对口呼吸组治疗前、后数据进行配对样本t检验。
畸形患儿,根据呼吸方式分为口呼吸组(15例)和鼻呼吸组(15例),分别拍摄鼻呼吸组治疗前锥形束CT(cone-beam CT,CBCT)、口呼吸组上颌扩弓联合口面肌功能治疗前、后的CBCT,使用Invivo5软件对舌体位置进行测量。采用SPSS 27.0软件对鼻呼吸组和口呼吸组数据进行独立样本t检验。对口呼吸组治疗前、后数据进行配对样本t检验。
结果
口呼吸组和鼻呼吸组骨性Ⅱ类错 患儿,舌体距离上腭的位置存在明显的差异(P<0.05)。口呼吸组通过上颌扩弓联合口面肌功能训练后,舌背与上腭之间的距离减小,治疗前后差异有统计学意义(P<0.05)。
患儿,舌体距离上腭的位置存在明显的差异(P<0.05)。口呼吸组通过上颌扩弓联合口面肌功能训练后,舌背与上腭之间的距离减小,治疗前后差异有统计学意义(P<0.05)。
结论
骨性Ⅱ类错 伴口呼吸患儿常存在低舌位,通过上颌扩弓联合口面肌功能训练,有助于改善舌体位置。
伴口呼吸患儿常存在低舌位,通过上颌扩弓联合口面肌功能训练,有助于改善舌体位置。
Keywords: 上颌扩弓, 口面肌功能治疗, 骨性Ⅱ类错(牙合), 舌体位置
Abstract
Objective
This study aimed to investigate the change of the position of the tongue before and after combined treatment of maxillary expansion and orofacial myofunctional therapy in children with mouth-breathing and skeletal class Ⅱmalocclusion.
Methods
A total of 30 children with skeletal class Ⅱ malocclusion and unobstructed upper airway were selected. The 30 children were divided into mouth-breathing group(n=15) and nasal-breathing group(n=15) and CBCT was taken. The images were measured by Invivo5 software. The measurement results of the tongue position of the two groups were analyzed by independent samples t-test. 15 mouth-breathing children with skeletal class Ⅱ malocclusion were selected for maxillary expansion and orofacial myofunctional therapy. CBCT was taken before and after treatment, the measurements were analyzed by paired sample t test with SPSS 27.0 software package.
Results
The measurement of the tongue position of the mouth-breathing and nasal-breathing groups were compared, the differences were statistically significant(P < 0.05). The measurement of the tongue position showed significant difference after the combined treatment of maxillary expansion and orofacial myofunctional therapy in children with mouth-breathing and skeletal class Ⅱmalocclusion(P < 0.05).
Conclusion
Skeletal class Ⅱ malocclusion children with mouth-breathing have low tongue posture. The combined treatment of maxillary expansion and orofacial myofunctional therapy can change the position of the tongue.
Keywords: maxillary expansion, orofacial myofunctional therapy, skeletal class Ⅱ malocclusion, the position of the tongue
呼吸方式的不同,对口颌面系统的生长发育存在一定影响。口呼吸多数情况是因为上气道部分或完全阻塞,引起儿童经口呼吸的一种代偿性改变[1]。恢复正常的上气道结构及鼻呼吸是纠正儿童颜面发育异常的前提和保障,腺样体切除术后,部分患儿仍存在口呼吸习惯。对于上颌狭窄的口呼吸患儿,上颌扩弓联合口颌面肌功能训练是正畸临床治疗该类患者的常用手段[2]。目前关于上颌扩弓联合口面肌功能训练后舌体位置变化的研究尚不多见。因此,本研究选取经腺样体切除术后1年以上颌狭窄的口呼吸患儿为研究对象,明确上颌扩弓和肌功能训练对舌体位置的影响,为临床疗效提供指导。
1. 资料与方法
1.1. 研究对象
选取2020年5月—2022年5月于深圳大学总医院口腔科就诊的骨性Ⅱ类错 患儿30例(ANB角>4.5°),根据呼吸方式的不同分为口呼吸组和鼻呼吸组,其中口呼吸患儿(经耳鼻喉科转诊,行腺样体切除术后1年,上气道通畅,结合问诊和临床检查确诊[3])15例,男7例,女8例;平均年龄(11.00±2.30)岁;临床确诊为上颌骨宽度狭窄,存在口呼吸习惯,采用上颌扩弓及口面肌功能联合治疗。对照组为鼻呼吸患儿15例,其中男6例,女9例;平均年龄(10.00±2.10)岁;临床诊断为上颌骨宽度正常,唇舌肌功能无明显异常。
患儿30例(ANB角>4.5°),根据呼吸方式的不同分为口呼吸组和鼻呼吸组,其中口呼吸患儿(经耳鼻喉科转诊,行腺样体切除术后1年,上气道通畅,结合问诊和临床检查确诊[3])15例,男7例,女8例;平均年龄(11.00±2.30)岁;临床确诊为上颌骨宽度狭窄,存在口呼吸习惯,采用上颌扩弓及口面肌功能联合治疗。对照组为鼻呼吸患儿15例,其中男6例,女9例;平均年龄(10.00±2.10)岁;临床诊断为上颌骨宽度正常,唇舌肌功能无明显异常。
1.2. 纳入及排除标准
纳入标准:①一般情况良好,无主要脏器重大遗传疾病;②无外伤、正畸治疗史;③无鼻咽部疾病,无呼吸系统疾病,无颞下颌关节紊乱病史;④无明显的颅颌面畸形;⑤无过小舌或者巨舌症者;⑥依从性较好。
排除标准:①存在吐舌、异常吞咽等其他不良习惯;②CBCT影像模糊、不清晰;③唇腭裂、家族遗传病史的患儿;④拍摄CBCT时存在口腔黏膜急性炎症。
本研究经深圳大学总医院科研专业伦理委员会批准(No:KYLL-20221219A)。所有研究对象及监护人均签署知情同意书。
1.3. 治疗方法
口呼吸伴上颌骨狭窄的骨性Ⅱ类患儿,因腺样体肥大首诊于耳鼻喉科,已行腺样体切除,术后1年,上气道已通畅仍存在口呼吸习惯,转诊至口腔科行上颌铸造支架式螺旋扩弓器快速扩弓治疗,扩弓量以达到上下颌骨宽度匹配为准。扩弓结束后,维持6个月,拆除上颌支架式螺旋扩弓器。整个治疗过程中,辅助口面肌功能训练,见表 1[4]。由专科护士指导患儿进行循序渐进的训练模式,第1个月进行N点、唇肌和呼吸训练,第2~4个月进行弹舌、唇肌和呼吸训练,第4个月后进行吞咽、唇肌和呼吸训练,具体的矫治效果对比见图 1~2。
表 1.
口面肌功能训练方法
| 练习内容 | 练习时间及频率 | 具体内容 |
| N点训练 | 每次10 s,5次1组,每天3组 | 将舌尖抵在上中切牙后5 mm或发英文字母“N”结束时舌尖的位置,维持10 s,保持小张口,唇肌放松。 |
| 唇肌训练(吹纸训练) | 每次10 s,5次1组,每天3组 | 保持抿住双唇10 s,尽量不要露出唇红。面前放一张纸巾,用力发“泼”音,用发“泼”音的气流力量将纸吹起。 |
| 呼吸训练(左右鼻孔交替呼吸) | 每次10 s,5次1组,每天3组 | 闭上嘴,伸出双手食指,右手食指压住右侧鼻孔,用左侧鼻孔深吸气。憋住10 s,换左手食指压住左侧鼻孔,用右侧鼻孔将气呼出,之后交换鼻孔。 |
| 弹舌训练 | 每组20次,每天3组 | 将舌吸到上腭,迅速离开上腭发出类似马蹄“哒哒”声。训练舌前部和中部肌肉,帮助舌上抬。 |
| 吞咽训练(咧嘴弹舌吞咽训练) | 每组15次,每天3组 | 大笑状,后牙轻咬,嘴唇离开牙齿,弹舌发出响声(口底部不发声,下巴不动,牙齿保持咬合)后吞咽。 |
图 1.
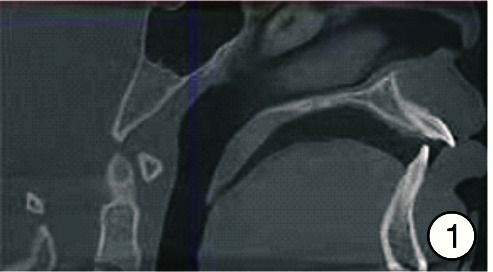
口呼吸组治疗前CBCT舌体位置图
图 2.

口呼吸组治疗后CBCT舌体位置图
1.4. CBCT扫描
参与研究的患儿于深圳大学总医院口腔科治疗前、治疗后行CBCT扫描。受试者均采用端坐体位,眶耳平面与地面平行,静坐5 min后,于平静呼吸下行影像学检查,拍摄过程中轻咬于牙尖交错位,保持口唇舌放松,拍摄过程中禁止吞咽及发声。本研究采用iCAT锥形束CT机拍摄并进行三维重建。
1.5. 研究方法
提取由深圳大学总医院口腔科拍摄的所纳入样本患儿的CBCT图像,以DICOM格式导入Invivo 5软件,自动生成矢状面、横断面、冠状面影像,选取正中矢状面影像进行舌体位置的定点、分析、测量。选由同一人在一段连续时间内用Invivo 5软件对CBCT片进行测量,测量2次,取平均值。代表CBCT矢状位舌背表面与上腭之间距离的测量指标见图 3~4。
图 3.

鼻呼吸组舌体位置测量方法
图 4.

口呼吸组舌体位置测量方法
舌体位置测量指标和标志点:①舌尖点(T):舌体前2/3可游离活动部分的最前点;②软腭最下后点(P):软腭最后最下点。
参照Kravanja等[5]和Primozic等[6]的测量方法,选取CBCT正中矢状位影像,沿腭部高密度影像描绘腭部,以舌尖为起点、舌根为终点,沿舌体高密度影像描绘舌背轮廓,以舌尖点T与软腭最下后点P连线中点O作为轴点,将舌体基准平面逆时针旋转30°、50°、70°、90°、110°、130°和150°,分别测量旋转平面与舌背和腭部交点之间的距离,记为T1、T2、T3、T4、T5、T6、T7。T1~T3代表舌体前部与上腭的距离,T4~T5代表舌体中部与上腭的距离,T6~T7代表舌体后部与上腭的距离。
1.6. 统计学分析
使用SPSS 27.0软件进行数据分析和处理。采用独立样本t检验比较鼻呼吸组和口呼吸组患儿舌体的位置差异,以配对样本t检验比较口呼吸组治疗前后舌体位置的变化。P<0.05为差异有统计学意义。
2. 结果
2.1. 鼻呼吸组和口呼吸组舌体位置差异
鼻呼吸组舌背与上腭之间的距离几乎为零,口呼吸组舌背与上腭间存在明显的间隙,2组间舌背与上腭之间的距离差异有统计学意义(P<0.05),见表 2。
表 2.
鼻呼吸组和口呼吸组舌体位置比较 mm,X±S
| 测量项目 | 鼻呼吸组(15例) | 口呼吸组(15例) | P |
| T1 | 0.00±0.00 | 5.70±3.49 | 0.010 |
| T2 | 0.00±0.00 | 7.59±4.70 | 0.011 |
| T3 | 0.00±0.00 | 6.59±4.30 | 0.013 |
| T4 | 0.00±0.00 | 5.99±3.30 | 0.007 |
| T5 | 0.00±0.00 | 4.50±3.15 | 0.017 |
| T6 | 0.06±0.00 | 2.47±2.11 | 0.035 |
| T7 | 0.04±0.00 | 1.51±1.24 | 0.031 |
2.2. 口呼吸组治疗前后舌体位置差异
通过上颌扩弓联合口面肌功能训练后,口呼吸组患儿的舌背与上腭之间的距离明显减小,治疗前后差异有统计学意义(P<0.05),见表 3。
表 3.
矫治前后舌体位置比较 mm,X±S
| 测量项目 | 治疗前(D1) | 治疗后(D2) | D1-D2 | P |
| T1 | 5.71±3.49 | 0.68±1.05 | 5.03±3.49 | 0.021 |
| T2 | 7.59±4.70 | 0.80±1.28 | 4.79±5.15 | 0.023 |
| T3 | 4.59±4.30 | 0.83±1.30 | 5.74±4.51 | 0.024 |
| T4 | 5.99±3.29 | 1.01±1.60 | 4.98±3.54 | 0.019 |
| T5 | 4.50±3.15 | 1.10±1.79 | 3.40±3.35 | 0.045 |
| T6 | 2.48±2.11 | 0.24±0.52 | 2.21±2.05 | 0.046 |
| T7 | 1.50±1.23 | 0.00±0.00 | 0.00±0.00 | 0.031 |
3. 讨论
近期法国报道的一项针对11岁儿童的流行病学调查提示:错 畸形与异常的口腔功能关系密切,其中低舌位与口呼吸是预测错
畸形与异常的口腔功能关系密切,其中低舌位与口呼吸是预测错 畸形的重要风险因素[7]。舌姿势位及呼吸方式与错
畸形的重要风险因素[7]。舌姿势位及呼吸方式与错 类型存在密切关系。舌姿势位一般是指人在自然头位、息止颌位时,舌体自然放松的姿势位置。舌作为口腔中心强大的肌肉组织,对其周围的牙槽嵴和牙体组织,可以产生轻微而持续的力,对口颌面发育有着重要的影响[8]。临床上口呼吸患者多伴有低位舌,常导致上牙弓及基骨宽度的狭窄,表现为腭盖高拱,倒V形牙弓,牙列拥挤,下颌后缩,后牙反
类型存在密切关系。舌姿势位一般是指人在自然头位、息止颌位时,舌体自然放松的姿势位置。舌作为口腔中心强大的肌肉组织,对其周围的牙槽嵴和牙体组织,可以产生轻微而持续的力,对口颌面发育有着重要的影响[8]。临床上口呼吸患者多伴有低位舌,常导致上牙弓及基骨宽度的狭窄,表现为腭盖高拱,倒V形牙弓,牙列拥挤,下颌后缩,后牙反 及前牙开
及前牙开 等[1]。
等[1]。
在临床上我们发现部分行扁桃体、腺样体切除术后的患儿,可以恢复正常的鼻呼吸模式,但部分患儿因长期口呼吸导致神经肌肉发生改建,仍保留了口呼吸模式[9]。对于口呼吸伴有上颌横向发育不足的骨性Ⅱ类错 患儿,经耳鼻喉科去除了上气道阻塞相关的病因后,恢复了上气道通畅,仍需要接受适当的正畸治疗,主要的治疗目标为:破除口呼吸不良习惯,训练正常鼻呼吸习惯,改善牙颌面畸形。对于上颌横向宽度发育不足的青少年患者,常规采用快速扩弓治疗。扩弓即通过
患儿,经耳鼻喉科去除了上气道阻塞相关的病因后,恢复了上气道通畅,仍需要接受适当的正畸治疗,主要的治疗目标为:破除口呼吸不良习惯,训练正常鼻呼吸习惯,改善牙颌面畸形。对于上颌横向宽度发育不足的青少年患者,常规采用快速扩弓治疗。扩弓即通过 垫式或支架式扩弓器加力,扩大腭中缝以获得足够间隙排齐牙列,同时也扩大狭窄的鼻腔基底,增加鼻腔空间,减小鼻腔阻力,改善鼻呼吸[10]。近年来,有文献报道口面肌功能训练可以改善舌体及舌骨位置[8],但基于CBCT研究扩弓联合口面肌功能治疗前后舌体位置变化的文章较少。CBCT作为目前正畸临床诊断常用的一种三维分析工具,其在正畸临床诊断分析研究中有着重要意义[11]。
垫式或支架式扩弓器加力,扩大腭中缝以获得足够间隙排齐牙列,同时也扩大狭窄的鼻腔基底,增加鼻腔空间,减小鼻腔阻力,改善鼻呼吸[10]。近年来,有文献报道口面肌功能训练可以改善舌体及舌骨位置[8],但基于CBCT研究扩弓联合口面肌功能治疗前后舌体位置变化的文章较少。CBCT作为目前正畸临床诊断常用的一种三维分析工具,其在正畸临床诊断分析研究中有着重要意义[11]。
参照Kravanja等[5]和Primozic等[6]的舌体研究方法,我们在CBCT影像上建立舌体位置研究模型,研究了鼻呼吸和口呼吸患儿舌体距离上腭的位置差异,以及口呼吸患儿扩弓联合口面肌功能训练治疗前后,舌体与上腭距离的变化。其中T1、T2、T3、T4、T5越大,代表舌体越低位;T6、T7越大,代表舌体越前伸位。正常鼻呼吸上颌宽度正常患儿的矢状位CBCT中,舌体与上腭间不存在明显间隙。有研究正常闭口姿势的儿童,休息位时舌体处于与上牙槽骨接触的卷舌状态。而口呼吸的患儿舌处于向前下方的较低位置,脱离了与上颌硬腭的接触,导致上颌骨横向发育不足[1]。口呼吸伴上颌骨弓狭窄的骨性Ⅱ类错 患者多表现为低位舌(T1~T7较大)。临床通过扩弓治疗恢复正常的牙弓宽度,同时联合口面肌功能训练后,对比矫治前后T1~T7的变化,发现T1~T7矫治前后差值存在显著差异。有研究报道,为了使舌舒适的休息并进行吞咽功能,上颌牙弓宽度必须与舌体宽度一致[12]。本研究结果显示对于口呼吸伴上牙弓狭窄的骨性Ⅱ类错
患者多表现为低位舌(T1~T7较大)。临床通过扩弓治疗恢复正常的牙弓宽度,同时联合口面肌功能训练后,对比矫治前后T1~T7的变化,发现T1~T7矫治前后差值存在显著差异。有研究报道,为了使舌舒适的休息并进行吞咽功能,上颌牙弓宽度必须与舌体宽度一致[12]。本研究结果显示对于口呼吸伴上牙弓狭窄的骨性Ⅱ类错 患儿,上颌扩弓联合口面肌功能治疗,具有显著的临床疗效。在临床上对于该类患儿口面肌功能训练主要包括:N点训练、弹舌训练、吞咽训练、呼吸训练、唇肌训练等。在上颌扩弓期间,专人指导督促患儿循序进行口面肌功能训练,对于患儿扩弓效果及口颌面系统的稳定有着积极意义。口面肌功能训练的有效性主要取决于患儿神经系统的可塑性,通过口面肌功能训练可以促使患儿周围神经肌肉的平衡稳定,同时结合正畸医生对患儿口颌面系统的正畸及矫形治疗,对于口颌面系统的平衡稳定具有积极意义[13]。部分口呼吸伴上颌横向发育不足的患儿,单纯通过上颌横向扩弓,若口面肌功能训练不良,扩弓效果较难维持,容易复发。
患儿,上颌扩弓联合口面肌功能治疗,具有显著的临床疗效。在临床上对于该类患儿口面肌功能训练主要包括:N点训练、弹舌训练、吞咽训练、呼吸训练、唇肌训练等。在上颌扩弓期间,专人指导督促患儿循序进行口面肌功能训练,对于患儿扩弓效果及口颌面系统的稳定有着积极意义。口面肌功能训练的有效性主要取决于患儿神经系统的可塑性,通过口面肌功能训练可以促使患儿周围神经肌肉的平衡稳定,同时结合正畸医生对患儿口颌面系统的正畸及矫形治疗,对于口颌面系统的平衡稳定具有积极意义[13]。部分口呼吸伴上颌横向发育不足的患儿,单纯通过上颌横向扩弓,若口面肌功能训练不良,扩弓效果较难维持,容易复发。
本研究结果提示口呼吸伴上颌狭窄的骨性Ⅱ类错 畸形患儿,应首先去除引起上气道阻塞的病因,保持气道通畅,接下来由正畸专科早期采取有效地治疗手段,例如上颌扩弓治疗,协调上下牙弓宽度,同时注重口颌面肌肉功能训练,及时破除异常的不良习惯,对于维持口颌面系统的协调稳定具有积极的意义。此外,本研究收集病例数较少,仅评估了治疗前后舌体位置的变化,未考虑到垂直骨面型对舌体位置的影响,有待丰富评价指标后继续深入研究。我们也相信借助CBCT对上颌扩弓联合口面肌功能训练治疗前后的疗效进行观察,将为治疗骨性Ⅱ类伴口呼吸的错
畸形患儿,应首先去除引起上气道阻塞的病因,保持气道通畅,接下来由正畸专科早期采取有效地治疗手段,例如上颌扩弓治疗,协调上下牙弓宽度,同时注重口颌面肌肉功能训练,及时破除异常的不良习惯,对于维持口颌面系统的协调稳定具有积极的意义。此外,本研究收集病例数较少,仅评估了治疗前后舌体位置的变化,未考虑到垂直骨面型对舌体位置的影响,有待丰富评价指标后继续深入研究。我们也相信借助CBCT对上颌扩弓联合口面肌功能训练治疗前后的疗效进行观察,将为治疗骨性Ⅱ类伴口呼吸的错 患儿提供一定的参考依据,
患儿提供一定的参考依据,
综上所述,上颌扩弓联合口面肌功能训练治疗,对于维持患儿口颌面系统的稳定具有积极意义,为预防、阻断和治疗口呼吸相关的牙颌面发育畸形,开辟新方向。
Funding Statement
广东省医学科学技术研究基金(No:20201125225840234);深圳市高校稳定支持计划面上项目(No:20220808170713001)
Footnotes
利益冲突 所有作者均声明不存在利益冲突
References
- 1.严 冬, 车 晓霞. 口呼吸对颅面生长发育影响的研究进展. 北京口腔医学. 2016;24(2):113–115. [Google Scholar]
-
2.贺 红, 赵 婷婷. 儿童错
 畸形的早期矫治. 口腔医学研究. 2020;36(12):1083–1086. [Google Scholar]
畸形的早期矫治. 口腔医学研究. 2020;36(12):1083–1086. [Google Scholar] - 3.曾 祥龙, 高 雪梅. 儿童口呼吸的诊断与处理. 中华口腔医学杂志. 2020;55(1):6–6. [Google Scholar]
- 4.史 真. 口面肌功能治疗临床诊疗手册. 北京: 人民卫生出版社; 2016. pp. 62–68. [Google Scholar]
- 5.Kravanja SL, Hocevar-Boltezar I, Music MM, et al. Threedimensional ultrasound evaluation of tongue posture and its impact on articulation disorders in preschool children with anterior open bite. Radiol Oncol. 2018;52(3):250–256. doi: 10.2478/raon-2018-0032. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.Primozic J, Farcnik F, Perinetti G, et al. The association of tongue posture with the dentoalveolar maxillary and mandibular morphology in Class Ⅲ malocclusion: a controlled study. Eur J Orthod. 2013;35(3):388–393. doi: 10.1093/ejo/cjs015. [DOI] [PubMed] [Google Scholar]
- 7.Borsa L, Estève D, Charavet C, et al. Malocclusions and oral dysfunctions: A comprehensive epidemiological study on 359 schoolchildren in France. Clin Exp Dent Res. 2023;9(2):332–340. doi: 10.1002/cre2.719. [DOI] [PMC free article] [PubMed] [Google Scholar]
-
8.牟 鸿恩, 钱 玉芬. 基于锥形束CT分析骨性Ⅱ类错
 畸形患者舌体舌骨位置及形态特征的研究. 中国实用口腔科杂志. 2020;13(8):483–489. [Google Scholar]
畸形患者舌体舌骨位置及形态特征的研究. 中国实用口腔科杂志. 2020;13(8):483–489. [Google Scholar] - 9.臧 艳姿, 娄 颖, 李 靖, et al. 口面肌功能训练联合肌功能矫治器在儿童OSA术后康复治疗中的应用. 临床耳鼻咽喉头颈外科杂志. 2022;36(6):457–462. doi: 10.13201/j.issn.2096-7993.2022.06.010. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 10.卢 晓峰, 朱 敏. 腺样体和扁桃体肥大-张口呼吸-腺样体面容的序列治疗. 临床耳鼻咽喉头颈外科杂志. 2016;30(6):451–454. doi: 10.13201/j.issn.1001-1781.2016.06.008. [DOI] [PubMed] [Google Scholar]
- 11.杨 咪, 卢 彩莲, 王 小琴. 口呼吸青少年儿童上气道形态与舌骨位置的特征研究. 中国实用口腔科杂志. 2022;15(4):411-415, 419. [Google Scholar]
-
12.郭 靖晗, 於 丽明, 李 远远, et al. 上颌扩弓联合双
 垫矫治器治疗对牙颌畸形口呼吸儿童上气道的影响. 上海口腔医学. 2021;30(6):634–638. [Google Scholar]
垫矫治器治疗对牙颌畸形口呼吸儿童上气道的影响. 上海口腔医学. 2021;30(6):634–638. [Google Scholar] - 13.de Felício CM, da Silva Dias FV, Trawitzki LVV. Obstructive sleep apnea: focus on myofunctional therapy. Nat Sci Sleep. 2018;10:271–286. doi: 10.2147/NSS.S141132. [DOI] [PMC free article] [PubMed] [Google Scholar]


