Estimador Editor; Bacillus licheniformis es un bacilo anaerobio facultativo, grampositivo, formador de esporas en aerobiosis y con interés biotecnológico; es estable en condiciones atmosféricas adversas como calor y humedad.
Presenta resistencia a la secreción gástrica usándose en ocasiones como modulador de la microbiota intestinal; sin embargo, algunos probióticos que contienen Bacillus spp. se consideran inseguros por la producción de toxinas y el riesgo de transferir genes de resistencia a los antibióticos [1]. Cabe destacar que los estudios clínicos sobre el microbioma utilizando cepas probióticas de Bacillus spp. son limitados [1].
Las cepas de Bacillus spp. están muy extendidas en la naturaleza [1] y sus esporas permanecen viables durante años.
B. licheniformis produce un polímero de glutamato, que participa en la formación de una biopelícula [2], lo que refuerza su poder contaminante incluso en la industria alimentaria [3]. Igualmente, a B. licheniformis se le atribuye motilidad que facilita la invasión de barreras celulares humanas y no humanas [4].
Se reconoce cada vez más B. licheniformis como un patógeno humano capaz de causar bacteriemia, incluso persistente, por la posibilidad de permanencia en los tejidos de endosporas latentes que germinan periódicamente [5]. Existen contribuciones como la de Yuste y colaboradores quienes reportaron un caso de un absceso cutáneo por una espina vegetal en una niña inmunocompetente [2], y también Ameur et al. [6] publicaron el cuadro de una mujer con infección cutánea por B. licheniformis que introdujo una astilla de mimbre [7]. En inmunocompetentes puede existir inoculación directa en catéteres venosos centrales y válvulas protésicas [2]. Chuan Zhong et al. describieron una bacteriemia causada por la inyección accidental de B. licheniformis en catéter venoso central [7]. Se ha aislado también en casos de peritonitis, intoxicación alimentaria, infecciones oculares [8,9] y sinusitis maxilar [10].
Describimos el caso de un varón de 62 años, sin antecedentes personales de interés, derivado desde Atención Primaria a la consulta de Dermatología por presentar un nódulo indurado, eritematovioláceo y abscesificado con exudado purulento en la región interna del muslo izquierdo de un mes de evolución, tratado con antibioticoterapia oral empírica (amoxicilinaclavulánico) y tratamiento tópico (curas con mupirocina, beta-metasona/gentamicina), sin mejoría clínica. Como antecedente epidemiológico de importancia el paciente habitualmente trabajaba en un huerto. Atendido por Dermatología, se suspendió antibioticoterapia y se realizó previa limpieza de la piel con solución fisiológica estéril una toma de muestra de exudado cutáneo para cultivo bacteriano y de hongos, utilizando escobillón flocado con medio de transporte tipo Amies.
La siembra se realizó en el Servicio de Microbiología en medios de cultivo agar sangre, agar chocolate, agar brucella y caldo tioglicolato con resazurina en condiciones de aerobiosis y anaerobiosis; y medio de Sabouraud. Se aíslan, a las 48 h de incubación, en placa de agar sangre colonias de igual morfotipo, rizoides y betahemolíticas. En tinción de Gram se observan bacilos grampositivos. Se procede a la identificación del microorganismo mediante MALDI-TOF VITEK®MS: Bacillus licheniformis (score 99,9%).
La sensibilidad antibiótica se determinó en medio de cultivo MHF Biomerieux®, McFarland 0.5, interpretado según criterios EUCAST 2022, mediante técnica de difusión en gradiente utilizando tiras de E-test Biomerieux® e incubación posterior en atmósfera aerobia a 35 ± 1ºC, 18 ± 2 horas. El antibiograma mostró sensibilidad a imipenem (CMI 0,094 mg/L), ciprofloxacino (I) (CMI 0,064 mg/L), vancomicina (CMI 1 mg/L), linezolid (CMI 0,25 mg/L); asimismo presentó resistencia a clindamicina (CMI 16 mg/L) y a eritromicina (CMI 26 mg/L). El cultivo de anaerobios y hongos resultó negativo.
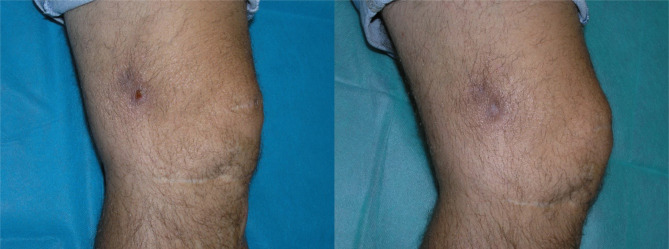
Se pautó tratamiento antibiótico con ciprofloxacino vía oral a altas dosis 750 mg cada 12 horas durante 1 semana, con mejoría clínica evidente y posterior curación de la lesión; la evolución ha sido igualmente favorable en la revisión a los 3 meses post curación con cicatriz hipopigmentada y plana (Figura 1). En vista de seguimiento satisfactorio no se realizaron pruebas diagnósticas adicionales.
Figura 1.
Lesión antes (imagen izquierda) y después (imagen derecha) del tratamiento con ciprofloxacino.
En general Bacillus spp. es sensible a aminoglucósidos, clindamicina, eritromicina, vancomicina, linezolid y carbapenémicos; como alternativas pueden emplearse quinolonas y doxiciclina. B. licheniformis es fr ecuentemente resistente a betalactámicos por la producción de una penicilinasa [6].
A pesar de que en este caso no se descartó la presencia de micobacterias y que la especie B. licheniformis es ubicua, y, gene-ralmente no patógena, se han descrito casos de infección en seres humanos, principalmente en inmunocomprometidos. Deberíamos tenerla presente como potencial causante de cuadros infecciosos de piel y partes blandas en personas sanas con algún antecedente epidemiológico relacionado (contacto estrecho con suelo o tierra) como es el caso que se expone en esta contribución.
FINANCIACIÓN
Los autores declaran que no han recibido financiación para la realización de este trabajo
CONFLICTO DE INTERESES
Los autores declaran no tener ningún conflicto de intereses.
References
- 1.Lee NK, Kim WS, Paik HD. Bacillus strains as human probiotics: characterization, safety, microbiome, and probiotic carrier. Food Sci Biotechnol. 2019;28(5):1305–1297. DOI: 10.1007/s10068-019-00691-9. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Yuste JR, Cruz S, Fernández-Rivero ME, Mora G. Bacillus licheniformis as a cause of a deep skin abscess in a 5-year-old girl: An exceptional case following a plant thorn injury. Journal of Microbiology, Immunology and Infection. 2016;49:821-819. DOI: 10.1016/j.jmii.2014.08.031. [DOI] [PubMed] [Google Scholar]
- 3.Uraz G, Gündüz ST. Investigation of the presence of biofilm in Bacillus subtilis, Bacillus licheniformis and Bacillus cereus which are isolated from raw milks. Current Opinion in Biotechnology. 2013;24:102-101. DOI: 10.1016/j.copbio.2013.05.309. [DOI] [Google Scholar]
- 4.Celandroni F, Salvetti S, Aissatou Gueye S, Mazzantini D, Lupetti A, Senesi Set al. Identification and Pathogenic Potential of Clinical Bacillus and Paenibacillus Isolates. PLoS ONE. 2016;11(3):e0152831. DOI: 10.1371/journal.pone.0152831. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 5.Hayduska IA, Markova N, Kirina V, Atanassova M. Recurrent Sepsis Due to Bacillus licheniformis. J Glob Infect Dis. 2012;4(1):82-3. DOI: 10.4103/0974-777X.93768. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.Ameur M.A, Dubrous P, Koeck J.L. Bacillus licheniformis: an unusual cause of erysipelosis. Med Mal Infect. 2005;35:418-417. DOI: 10.1016/j.medmal.2005.04.007. [DOI] [PubMed] [Google Scholar]
- 7.Zhong C, Wang F, Zhou H, Liu J, Hu J, Hu J, Chen Y. Bacteremia caused by accidental injection of Bacillus licheniformis microbiota modulator through the central venous catheter. Medicine (Baltimore). 2022;101(4):e28719. DOI: 10.1097/MD.0000000000028719. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 8.Albaker W. Successful Treatment of Bacillus licheniformis Peritonitis in Peritoneal Dialysis Patient with Intraperitoneal Vancomycin: A Case Report. Int Med Case Rep J. 2021;14:218-215. DOI: 10.2147/IMCRJ.S305902. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 9.Thurn JR, Goodman JL. Post-traumatic ophthalmitis due to Bacillus licheniformis. The American Journal of Medicine. 1988;85(5):710-708. DOI: 10.1016/S0002-9343(88)80246-8. [DOI] [PubMed] [Google Scholar]
- 10.Garcia Hejl C, Sanmartin N, Samson T, Soler C, Koeck J-L. Maxillary sinus infection by Bacillus licheniformis: a case report from Djibouti. Med Sante Trop. 2015;25(2):220-1. DOI: 10.1684/mst.2015.0470. [DOI] [PubMed] [Google Scholar]