Zusammenfassung
Die Endoskopie spielt heute nicht nur in der Erkennung von kolorektalen Adenomen und Karzinomen eine entscheidende Rolle, sondern auch in der Behandlung von insbesondere flächigen Adenomen und frühen Karzinomen. In den letzten Jahren hat neben der klassischen Polypektomie und Mukosaresektion flach-erhabener Läsionen mit der Schlinge (EMR), die endoskopische Submukosadissektion (ESD) einen zunehmenden Stellenwert erlangt. Hierbei erfolgt nach Markierung, Unterspritzung und Inzision der Mukosa um die Läsion, die Untertunnelung und das „En-bloc“-Auslösen durch eine transparente Aufsatzkappe und ein feines Diathermiemesser. Gerade bei flächigen Veränderungen mit hohem Rezidivrisiko einer Piecemeal-Resektion durch EMR sowie bei Risikoläsionen ermöglicht die ESD, nahezu größenunabhängig in der Hand des Erfahrenen, einen sicheren Abtrag mit einer histologischen R0-Resektionsrate an Zentren von weit über 90%. Die ESD ermöglicht eine optimale histopathologische Ausbeute und weist ein niedriges Rezidivrisiko von 1–3% auf. Eine weitere Bereicherung des Armamentariums stellt die endoskopische Vollwandresektion mit einem speziellen Applikationssystem dar (FTRD-System). Dieses eignet sich für umschriebene submuköse, suspekte oder narbige Veränderungen bis 2 cm Größe im mittleren und oberen Rektum. Die endoskopische intermuskuläre Dissektion (EID) ermöglicht durch Mitnahme der zirkulären inneren Muskelschicht bei der Resektion die histopathologische Analyse der kompletten Submukosa über Mukosa und obere Submukosaschicht hinaus. Sie bietet bei T1-Karzinomen ein geringeres Risiko der basalen R1-Situation und eine neue Perspektive durch die kurative, organerhaltende endoskopische Therapie bei alleiniger tiefer Submukosainfiltration ohne weitere Risikofaktoren für eine Metastasierung. Indikationen, Technik und Stellenwert der verschiedenen Techniken bei prämaligen und frühmaligen Läsionen im Rektum werden dargestellt.
Schlüsselwörter: Rektumkarzinom, en bloc, endoskopische intermuskuläre Dissektion (EID), endoskopische Submukosadissektion (ESD), T1-Rektumkarzinom, endoskopische Intervention
Abstract
Today, endoscopy plays a decisive role not only in the detection of colorectal adenomas and carcinomas, but also in the treatment of precancerous lesions, in particular flat adenomas and early carcinomas. In recent years, endoscopic submucosal dissection (ESD) has become increasingly important alongside classic polypectomy and mucosal resection after saline injection using a snare (EMR). Using ESD the lesion is marked, injected submucosally using viscous substances and the mucosa incised and tunneled with a transparent cap and a fine diathermy knife. Particularly in the case of widespread and high-risk lesions ESD enables a quasi-surgical “en bloc” resection almost regardless of size, with a histological R0 resection rate of far over 90% in specialized centers. ESD enables an excellent histopathological evaluation and has a low recurrence risk of 1–3%. Endoscopic full-thickness resection using a dedicated device (FTRD system) represents another addition to the armamentarium. It can be used for circumscribed submucosal, suspicious or scarred changes up to 2 cm in the middle and upper rectum. Endoscopic intermuscular dissection (EID) enables histopathological analysis of the complete submucosa beyond the mucosa and upper submucosal layer by including the circular inner muscle layer within the resection specimen. It reduces basal R1 situations and offers a new perspective for T1 carcinomas through curative, organ-preserving endoscopic therapy, especially in the case of deep submucosal infiltration alone, without other risk factors for metastases. Indications, the procedure itself and significance of the various techniques for premalignant and early malignant lesions in the rectum are presented.
Keywords: en bloc, rectal carcinoma/cancer, endoscopic intermuscular dissection (EID), endoscopic submucosal dissection (ESD), T1 rectal cancer, endoscopic intervention
Einleitung
Die Koloskopie ist heute das wichtigste Instrument zur Früherkennung von Darmkrebs 1 2 . In den letzten Jahren hat sich die optische Leistungsfähigkeit flexibler Endoskope enorm entwickelt mit ultrahoher Bildauflösung, Nahfokus und digitaler Chromoendoskopie zur Hervorhebung der Oberflächenstrukturen und des Gefäßmusters ( Abb. 1 a – d ). Künstliche Intelligenzsysteme (KI) ermöglichen heute plattformübergreifend die Detektion vor allem flacher Läsionen über den gesamten Bildbereich und erhöhen auch bei erfahrenen Untersuchern die Adenomdetektionsrate 3 . Die KI arbeitet, anders als der Untersucher, unabhängig von der Ermüdung des Auges über den Tag 4 . Die KI wird in den nächsten Jahren den Goldstandard der Adenomdetektionsrate (ADR) vermutlich weiter nach oben verlagern 5 .
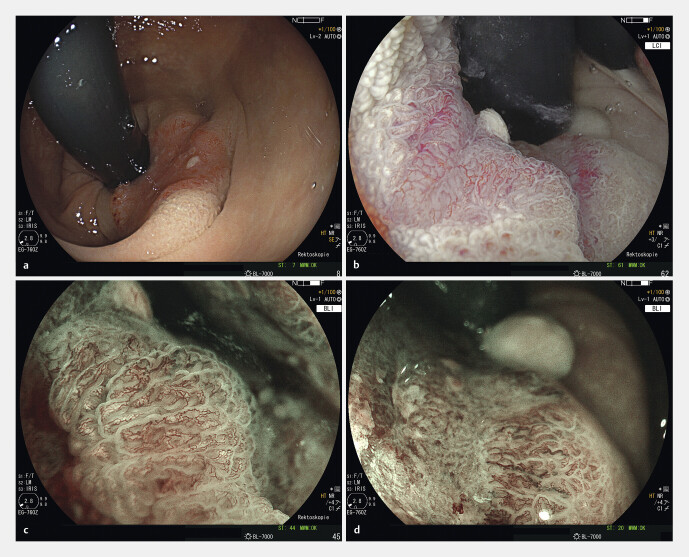
Abb. 1.
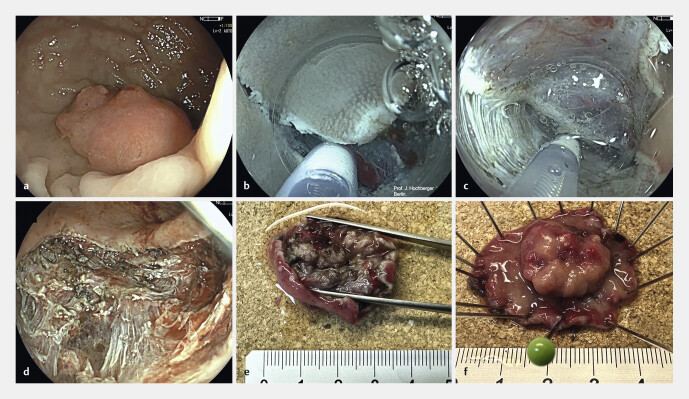
Endoskopisches Bild in Inversion im distalen Rektum. T1-Adenofrühkarzinom am Analkanaloberrand zum distalen Rektum in der Übersicht mit Weißlicht ( a ) und im Zoom-Modus mit digitaler Chromoendoskopie (hochauflösendes und hochflexibles Zoom Gastroskop EG760Z, Fujifilm-Europe, Ratingen). b Befund im Nahfeld unter Verwendung der Linked Color Imaging Technologie (LCI). c Die gleiche Läsion im Nahfeld unter Verwendung der Blue Light Imaging Technologie (BLI) zur Hervorhebung der Gefäßzeichnung. Zusätzlich ist eine z. T. aufgehobene, eingesenkte Oberflächenstruktur (JNET-Klassifikation 2b) erkennbar. d Die gleiche Läsion im Blau-Laser-Modus (Blue Laser Imaging; BLI) im Nahbereich, jeweils mit pathologischer Gefäßzeichnung und z. T. aufgehobener, eingesenkter Oberflächenstruktur (JNET-Klassifikation 2b).
Im Bereich der endoskopischen Resektion schließt heute die endoskopische Submukosadissektion (ESD) die Lücke zwischen Radikalität und minimalinvasivem Charakter von Schlingenresektion und transanaler Chirurgie 6 . Im Folgenden sollen endoskopische Detektion, Charakterisierung und Resektionsmöglichkeiten von Präkanzerosen und oberflächlichen Frühkarzinomen im Rektum beschrieben und erläutert werden.
Prätherapeutische, endoskopische Evaluation der Läsion
Neben dem Auge und optischen Gesamteindruck des erfahrenen Endoskopikers spielen folgende Faktoren eine Rolle in der prätherapeutischen Evaluation der Läsion: Größe und makroskopisches Erscheinungsbild entsprechend der Paris-Klassifikation sowie die japanische Einteilung für Läsionen über 2 cm Größe nach Wachstumsform (Lateral Spreading Tumors) 7 8 9 10 . Burgess et al. untersuchten in einer prospektiven Studie mit 2106 Patienten, die sich wegen flächiger kolorektaler Polypen einer EMR unterzogen, hinsichtlich des Risikos für verborgene Neoplasien 11 . Risikofaktoren waren eine rektosigmoidale Lage, nicht granuläre Oberflächenstruktur und Morphologie der Paris-Klassifikation 0–Is (polypoid breitbasig) und 0–IIa+Is (gemischt flach-erhaben und polypoid) ebenso wie eine zunehmende Größe der Läsion. Während rektosigmoidale Läsionen ein hohes Malignitätsrisiko aufwiesen, zeigten flach-erhabene granuläre Läsionen (Paris 0–IIa) ein geringes Risiko für okkulte Karzinome 11 .
Weiterhin spielt die Oberflächenstruktur im Nahfokus oder unter Vergrößerungsendoskopie bei der Darstellung mit blau-grünem Licht eine wesentliche Rolle (Narrow Band Imaging, NBI bzw. Blue Light Imaging, BLI). Hierzu hat sich die Einteilung nach der sog. JNET-Klassifikation durchgesetzt (Japanese Narrow-Band-Imaging Expert Team) 12 13 14 . Dabei fließen Merkmale ein, wie ein Homogenitätsverlust der Oberflächenstruktur, Neovaskularisation, erweiterte Gefäße und ein nicht strukturiertes Grübchenmuster entsprechend der „Pit Pattern“-Klassifikation nach Kudo, die als Hinweise auf ein potenziell infiltrierendes malignes Wachstum gelten. Abb. 1 a – d zeigt ein oberflächlich invasives T1-Karzinom im distalen Rektum ( Abb. 1 a – d ).
Ein nur relatives Kriterium für die Resektionsmöglichkeit stellt heute die Abhebbarkeit der Läsion nach Unterspritzung dar, die als „Non-Lifting-Sign“ bezeichnet wird, jedoch auch bei submuköser Fibrose ohne Malignität auftreten kann. Eine gute Abhebbarkeit ist hingegen nahezu immer mit einer günstigen technischen Resektionsmöglichkeit vergesellschaftet 6 15 . Es konnte wiederholt gezeigt werden, dass die Einschätzung der endoskopischen „Abtragbarkeit“ eines Polypen ganz wesentlich von der Erfahrung des Endoskopikers abhängt und ein Großteil von „nicht abtragbaren“ Polypen in Zentren dennoch erfolgreich abgetragen werden können 16 .
Bei präinterventionell bekannten Läsionen mit fokalem Karzinomnachweis und ohne Hinweis auf Tiefeninfiltration ist eine „En-bloc“-Resektion, entweder als chirurgische Vollwandresektion oder als endoskopische Submukosadissektion (ESD), neuerdings als endoskopisch-intermuskuläre Dissektion (EID), an einem Zentrum anzustreben 17 .
Welche Resektionstechnik für welche Läsion angewandt werden sollte, hängt vom potenziell zu erwartenden histopathologischen Befund und potenziellen technischen Herausforderungen für die Untersuchung ab. Hierfür ist zunächst die genaue prätherapeutische Einschätzung des Befundes essenziell.
Nicht immer lässt sich die Histologie vor der Resektion korrekt vorhersagen. Insbesondere die tiefe submukosale Infiltration ist nicht immer ausreichend über die Läsionsoberfläche zu bestimmen. Leider helfen hierbei auch endoskopische Ultraschalluntersuchung und MRT bei T1 Karzinomen oftmals nicht entscheidend weiter 6 18 .
Endoskopische Resektionstechniken
Endoskopische Mukosaresektion (EMR)
Die lokale Unterspritzung der Läsion und nachfolgende Abtragung mittels Diathermieschlinge wurde bereits 1973 von Deyhle und Mitarbeitern beschrieben 19 . Mit Einführung der „endoskopischen Mukosaresektion“ (EMR) wurde es möglich, insbesondere flache und flächige Läsionen abzutragen. Bei Läsionsgrößen über 2 cm ist eine komplette Resektion meist nur fraktioniert in mehreren Stücken möglich („Piecemeal-Resektion“). Mit zunehmender Anzahl der Fragmente im Verhältnis zur Größe der Läsion („Sidney Resection Coefficient“) steigt jedoch das Risiko für Lokalrezidive exponentiell an 20 . Vorteil der EMR ist die relativ einfache Erlernbarkeit sowie der umschriebene Zeitaufwand und die geringere Komplikationsrate im Vergleich zur Submukosadissektion (s. u.). Dies wird allerdings mit einer Rezidivrate von 15–40% bei flächigen Veränderungen erkauft. Die Rezidivrate kann mit der Koagulation der Schnittränder mit der Schlingenspitze gesenkt werden 21 22 .
Endoskopische Submukosadissektion (ESD)
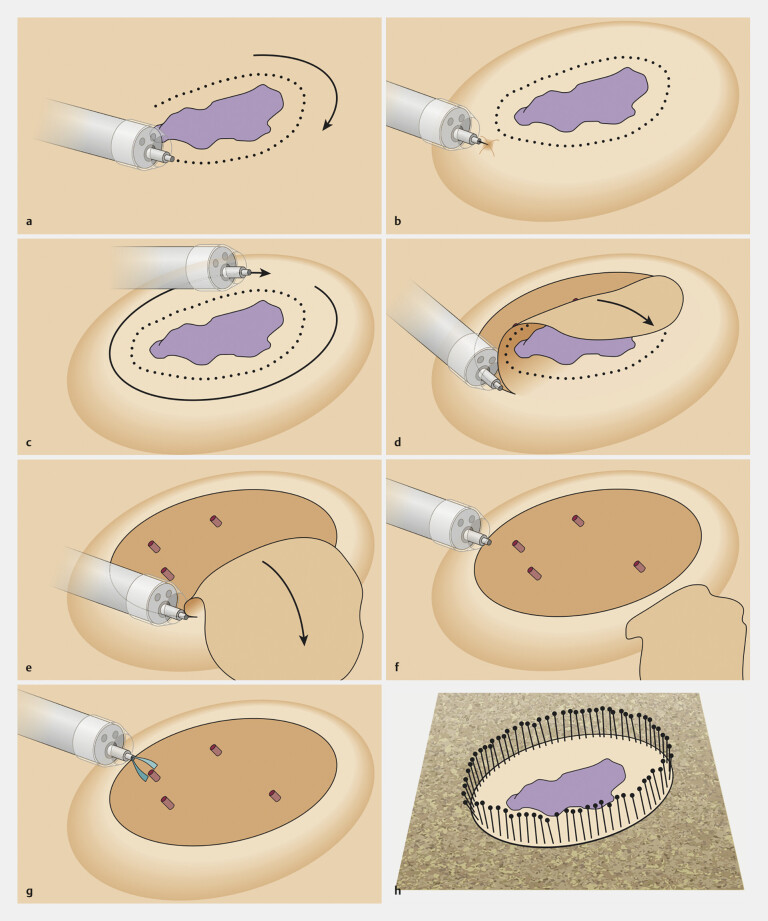
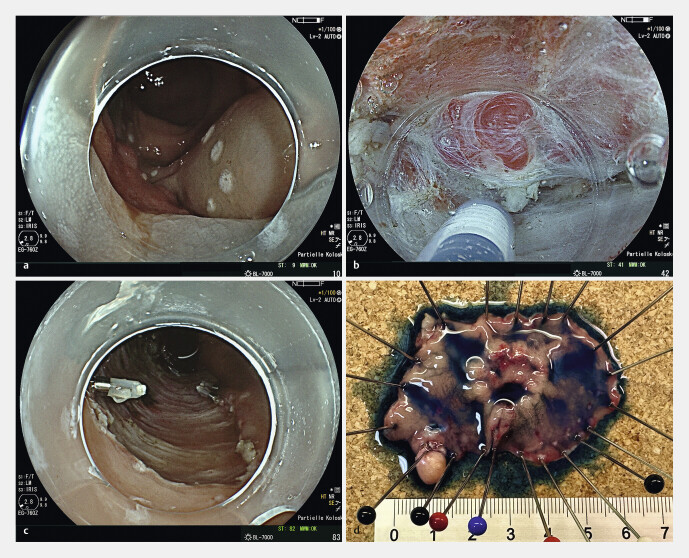
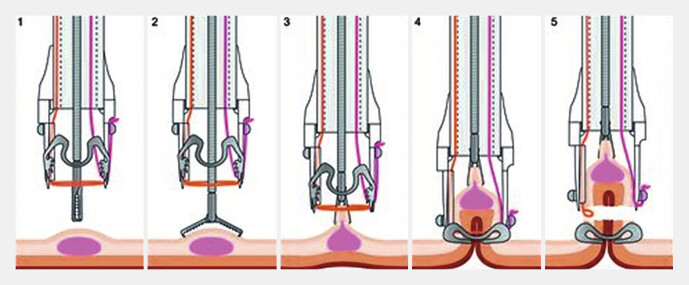
Die endoskopische Submukosadissektion (ESD) ermöglicht die „En-bloc“-Resektion auch flächiger Schleimhautläsionen, die mit einer herkömmlichen Schlingenresektion nur unsicher im Gesunden (R0) abzutragen sind. Darüber hinaus ist eine Resektion bei darunter liegender Narbe, auch nach chirurgischer Vorresektion möglich 6 23 . Hierzu wird die Läsion zunächst im Abstand von 3–5 mm durch feine Koagulationspunkte mit der Spitze eines Diathermiemesserchens zirkulär markiert. Es folgt eine flächige Unterspritzung der Läsion von lateral mit einer viskösen Flüssigkeit, die ein stabiles Polster für die spätere Dissektion im Bereich der Submukosa ermöglicht und damit eine bessere Übersicht und Reduktion des Perforationsrisikos bei der Dissektion gewährleistet. Nach einer zirkulären Inzision wird die Läsion schrittweise im Niveau der Submukosa „en bloc“ ausgelöst. Während des Eingriffs wird das Endoskop mit einer zunächst zylindrischen, dann meist konischen Transparentkappe am Ende bestückt, die Stabilität und ausreichende Sicht bei der Inzision und Gewebedissektion mit dem ESD-Messer ermöglicht. Um im Vergleich zu isotoner Kochsalzlösung ein länger anhaltendes Flüssigkeitspolster zu erzielen, werden überwiegend visköse Flüssigkeiten, wie HAES 6% oder 10%ige Glycerol-Lösung verwendet. Das Schema in Abb. 2 zeigt die verschiedenen Schritte des klassischen Vorgehens bei der ESD 23 24 25 26 . Im Vergleich zu chirurgisch-transanalen Verfahren im Rektum (TEM) weist die ESD eine geringere Dehnungsnotwendigkeit des Analsphinkters auf. Der wesentliche Vorteil der ESD besteht jedoch in einer nahezu größenunabhängigen „En-bloc“-Resektionsmöglichkeit mit einer geringen lokalen Rezidivrate von 1–3% 27 . Hierdurch kann selbst bei mukosalen und oft auch bei submukosalen Karzinomen ein Organerhalt erreicht werden. Abb. 3 a – d zeigt die Entfernung des Befundes aus Abb. 1 in ESD-Technik mit Markierung, Unterspritzung und eingeschränktem Lifting ( Abb. 3 a ), submucosaler Dissektion im Bereich des Haemorrhoidalplexuses ( Abb. 3 b ), Wundgrund ( Abb. 3 c ) und makroskopischem Präparat ( Abb. 3 d ). Der histopathologische Befund ergab ein mäßig differenziertes, mukosales Frühkarzinom im Stadium pT1 bis zur Lamina Muscularis mucosae reichend ohne Infiltration der Submucosa, im Gesunden reseziert (pT1, G2, L0, V0, R0).
Abb. 2.
Ablaufschema der ESD (nach Hochberger et al. 2019 23 ). Quelle: Hochberger J, Biesecker K. Endoskopische Submucosa Dissektion. In: Gottschalk U, Maeting S, Kahl S, Hrsg. Arbeitsplatzbuch Endoskopie. Stuttgart: Thieme; 2019: 233–242. ISBN 978-3-13-240593-6
Abb. 3.
a – d Endoskopische Submukosadissektion des in Abb. 1 gezeigten Frühkarzinoms im distalen Rektum. Der histopathologische Befund ergab ein mukosales Frühkarzinom pT1, G2, L0, V0, R0 bis zur Muscularis mucosae reichend ohne submukosale Infiltration, im Gesunden entfernt.
Abb. 4 zeigt das Resektat nach flächiger Submukosa-Dissektion bei einem Adenomrezidiv im Rektum mit fokal hochgradiger intraepithelialer Neoplasie nach Piecemeal Schlingenresektion im distalen Rektum ( Abb. 4 ).
Abb. 4.
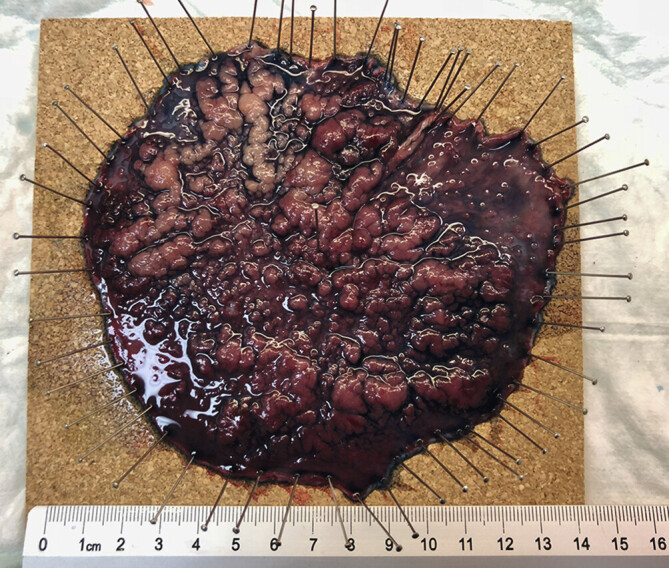
Flächiges ESD-Präparat bei Rezidiv eines Low-Grade-Adenoms im Rektum nach Schlingen-Piecemeal-Resektion, nun mit fokal hochgradiger intraepithelialer Neoplasie (HGIEN), im Gesunden reseziert.
Nachteil der ESD im Vergleich zur EMR sind der erhöhte Zeitaufwand, die höhere Komplikationsrate in Bezug auf Blutung und Perforation sowie die lange Lernkurve 6 25 28 .
Eine zentrale Erfassung von Qualitätsparametern, wie R0-Resektionrate und relevante Komplikationen, wäre wünschenswert. Fleischmann und Kollegen publizierten 2021 eine Analyse von 1000 europäischen Fällen und klassifizierten die Zentren nach ESD-Häufigkeit pro Jahr 29 . Hochvolumenzentren führten mehr als 50 ESDs pro Jahr durch, Zentren mittlerer Größe 20–50 ESDs pro Jahr und Häuser mit niedrigem Fallvolumen weniger als 20 ESDs pro Jahr. So lagen bei Hochvolumenzentren sowohl die „En-bloc-“ als auch die R0- und die kurative Resektionsrate signifikant höher als bei Häusern mit mittleren oder niedrigen Fallvolumina. Tab. 1 gibt die Ergebnisse im Detail wieder. Die Rate an Komplikationen lag insgesamt bei 8,3% (83/1000 ESD-Eingriffe) und auch hier in Hochvolumenhäusern mit 3% signifikant niedriger als in Häusern mit mittlerem (12,9%) und niedrigem Volumen (10,7%) 29 . Am Vivantes Klinikum in Friedrichshain, Berlin, betrug die Zahl der ESDs von 2016–2023 jährlich 80–100 Fälle/Jahr.
Tab. 1 Volumenabhängige Ergebnisqualität bei der endoskopischen Submukosadissektion (ESD) an Hochvolumenzentren, mittelgroßen ESD-Häusern und Abteilungen mit niedrigem ESD-Volumen. Nach Fleischmann et al. 2021 29 .
| Volumen | n ESDs/Jahr | „En-bloc“-Resektionsrate | R0-Resektionsrate | kurative Resektionsrate | Majorkomplikationen |
| Hochvolumen-ESD-Zentren | > 50 | 96,0% | 87,9% | 82,9% | 3% |
| mittelgroße ESD-Zentren | > 20–50 | 93,9% | 77,3% | 69,8% | 12,9% |
| kleine Häuser | ≤ 20 | 86,3% | 68,5% | 61,0% | 10,7% |
Intermuskuläre Dissektion (EID)
Eine Erweiterung der ESD-Technik im distalen Rektum stellt die „endoskopische intermuskuläre Dissektion“ (EID) für Läsionen mit V. a. tiefe submukosale Invasion dar (sm2 nach der Kikuchi-Klassifikation; Abb. 5 ) 27 30 31 32 33 Die Technik wurde von Toyonaga et al. 2018 erstmals für narbige Läsionen oder bei V. a. submukosale Infiltration als „Peranale Endoskopische Myektomie“ (PAEM) vorgestellt 34 . Im Gegensatz zu mukosalen T1-Karzinomen mit einer R0-Resektionsrate von bis zu 92% an Zentren sinkt in Studien die histologische R0-Resektionsrate auf 62–64% im Falle einer tiefen submukosalen Infiltration (s. o.) 35 36 . Eine chirurgische transanale Vollwandresektion (transanale Exzision, TAE; transanale endoskopische Mikrochirurgie, TEM) bezieht zwar alle Schichten ein, sie zerstört jedoch im Falle einer notwendigen nachfolgenden chirurgischen totalen mesorektalen Exzision (TME) die embryologischen Leitstrukturen, insbesondere in Bereichen geringer perirektaler Fettausprägung 37 . Dies führt zu einer erschwerten Dissektion bei der TME und mindert die Qualität des histologischen Präparates bei einer notwendigen chirurgischen Nachresektion (engl. „Completion Surgery“, CS) 38 . Im Gegensatz hierzu wird bei der endoskopischen intermuskulären Dissektion die äußere Längsmuskelschicht erhalten. So wird bei der EID, wie bei einer klassischen ESD-Technik, die Läsion zunächst unterspritzt und umschnitten. Hiernach wird jedoch zusätzlich die Ringmuskulatur inzidiert mit anschließender Dissektion zwischen Ring- und Längsmuskulatur sowie abschließender Auslösung des Präparates samt Teilmuskulatur ( Abb. 5 ). Ziel ist es, dem Pathologen, insbesondere in kritischen Bereichen hinsichtlich Tiefeninfiltration, die gesamte Breite der Submukosaschicht zu präsentieren. Moons et al. publizierten 2022 eine erste niederländische multizentrische Fallserie von 67 Patienten mit V. a. tiefe submukosale Infiltration bei Rektum-Frühkarzinom. Sie erzielten eine technische Erfolgsrate von 96% und eine histologische R0-Resektionsrate von 85% 27 . Die Technik erscheint zweifelsfrei vielversprechend, insbesondere für Läsionen distal der peritonealen Umschlagsfalte. Eigene erste Erfahrungen an 5 Patienten (Stand 10.01.2024) zeigten einen diagnostischen Gewinn in allen Fällen durch die Auswertbarkeit der kompletten Tiefeninfiltration im Bereich der Submukosa. Komplikationen traten bei der im Vergleich zur ESD zunächst noch aufwendigeren Technik bisher nicht auf. Ein Patient mit Tiefeninfiltration in die Muscularis propria wurde elektiv nachreseziert ohne subjektiv erschwerte Operationsbedingungen. Eine entsprechende Publikation ist aktuell in Vorbereitung. Ein Fallbeispiel ist in Abb. 6 a – e gezeigt. Weitere Untersuchungen und Langzeitergebnisse bleiben abzuwarten. Die intermuskuläre Dissektion könnte auch in Hinblick auf neue Immuntherapien für ausgewählte Fälle an Rektumkarzinomen neue Perspektiven bieten und wird hier zu evaluieren sein 39 40 41 .
Abb. 5.
Ablauf der endoskopischen intermuskulären Dissektion (EID). Nach Markierung und Unterspritzung der Läsion erfolgt analog der ESD zunächst eine zirkuläre Inzision der Mukosa, dann eine zusätzliche Inzision der inneren zirkulären Muskelschicht. Es verbleibt lediglich die äußere Längsmuskelschicht. Quelle: Moons LMG, Bastiaansen BAJ, Richir MC et al. Endoscopic intermuscular dissection for deep submucosal invasive cancer in the rectum: a new endoscopic approach. Endoscopy 2022; 54: 993–998. doi: 10.1055/a-1748-8573
Abb. 6.
a – e 2,5 × 2 cm großes Frühkarzinom im mittleren Rektum. Endoskopische intermuskuläre Dissektion zur Ermöglichung der Untersuchung der gesamten Submukosabreite. Der Defekt zeigt Fasern der äußeren Längsmuskelschicht. Die Präparateunterseite zeigt Muskelfasern der zirkulären, inneren Muskelschicht. Der histopathologische Befund ergab ein im Gesunden entferntes, mäßig differenziertes Adenofrühkarzinom mit 2400 µm submukosaler Infiltration (pT1b; G2, L0, V0, PN-, Budd1, R0). Aufgrund der submukosalen Tiefeninfiltration als einzigem Risikofaktor wurde die Situation als „Low Risk“ eingestuft (siehe Text, Abschnitt „Spezielle Situation T1-Karzinome“).
Endoskopische Vollwandresektion (eFTR)
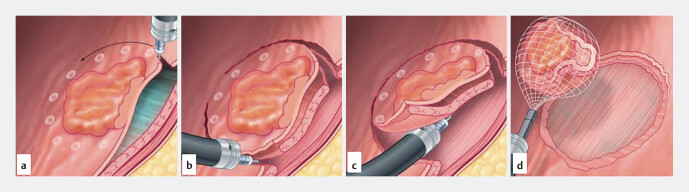
Seit der Markteinführung Ende 2015 erweitert das Ovesco FTRD-System das Spektrum der endoskopischen Therapiemöglichkeiten zur Entfernung von Polypen im Dick- und Enddarm. Die endoskopische Vollwandresektion (eFTR – Endoscopic Full-Thickness Resection) mit dem sog. „Full Thickness Resection Device“ (FTRD) entfernt Polypen einschl. der gesamten darunter liegenden Darmwand ( Abb. 7 ) 15 . Neben suspekten Polypen können grundsätzlich auch umschriebene Polypenrezidive oder -reste in vernarbtem Gewebe entfernt werden.
Abb. 7.
Schematischer Ablauf der Resektion mit einem endoskopischen Vollwand-Resektionssystem (engl. Full Thickness Resection Device, FTRD), wie es im mittleren und oberen Rektum für Befunde bis 2 cm Größe eingesetzt werden kann. Nach Markierung (nicht gezeigt) wird die Läsion, z. B. ein Narbenrezidiv, mit einem Greifer erfasst und so zentriert mit Sog in einen transparenten Zylinderaufsatz des Endoskopes gezogen. Nachfolgend wird ein spezieller Nickel-Titan Makroclip abgefeuert und das Präparat 2–3 mm oberhalb des Clips mit einer integrierten Schlinge und Diathermiestrom reseziert. Quelle: Ovesco Endoscopy AG, Tübingen
Das FTRD-System besteht aus einer Transparentkappe mit Clip ähnlich dem OTSC-Makroclip in Kombination mit einer Diathermieschlinge in einer distalen inneren Rinne in der Kappe. Der erkrankte Darmwandabschnitt wird zunächst mit einer Greifzange plus Sog in die Fixierkappe eingezogen und der OTSC-Makroclip („Bärenfalle“) gelöst. Der Nickel-Titan-Clip klemmt den Befund plus die darunter liegende Darmwand pilzförmig ab. Die Basis dieses Pilzes kann nun basal durch die Schlingen 1,5–2 mm über dem Nickel-Titan-Clip abgetrennt und das Präparat geborgen werden ( Abb. 7 ). Grundsätzlich sind für die endoskopische Vollwandresektion mit dem FTRD-System im Rektum Läsionen bis max. 20 mm geeignet 42 . Einschränkungen des FTRD-Systems liegen im Bereich des distalen Rektums aufgrund der limitierten Mobilität des Gewebes. Küllmer et al. werteten die Ergebnisse nach Vollwandresektion bei 156 kolorektalen T1-Karzinomen aus 43 . Die Resektionsrate lag bei in der Voruntersuchung nach Unterspritzung abhebbaren Läsionen mit 87,5% signifikant über der von Läsionen mit mangelnder Abhebung („Non-Lifting Sign“) mit 60,9%, sodass bei „Non-Lifting-Sign“ in der Voruntersuchung das Verfahren im Rektum in Anbetracht der guten Alternativen nicht eingesetzt werden sollte 43 .
Spezielle Situation bei T1 Karzinomen im Rektum
Zahlreiche Adenokarzinome werden bei suspekten Polypen erst nach der endoskopischen Resektion histopathologisch diagnostiziert. Kolorektale Karzinome, deren Eindringtiefe die Submukosa nicht überschreitet, werden als Frühkarzinome bezeichnet. Zu diesen zählen einerseits die sog. Mukosa- oder intraepithelialen Karzinome (pTis) sowie pT1-Karzinome mit Tiefeninfiltration bis in die Submukosa. Frühkarzinome unterscheiden sich je nach Risikoprofil erheblich in ihrer Prognose.
Grundsätzlich gilt es, zu bedenken, dass bei Karzinomen im Stadium pT1 die lokale „En-bloc-“ Resektion als alleinige therapeutische Maßnahme ausreichend ist, wenn folgende Bedingungen zur Einstufung in eine Niedrigrisikosituation erfüllt sind 44 45 :
Durchmesser < 3 cm
G1/2: gute oder mäßige histologische Differenzierung
L0: keine Infiltration von Lymphgefäßen
V0: keine Infiltration von Blutgefäßen
R0: komplette Resektion
fehlende „versprengte“ Tumorzellen an der Invasionsfront des Karzinoms („Budding“; „Tumorknospung“)
Liegen hingegen Risikofaktoren vor, wie ein schlechter Differenzierungsgrad, eine Lymphgefäßinfiltration, tumorpositive Resektionsränder oder eine Tumorknospung, so spricht man von einem Hochrisiko-T1-Karzinom (engl. „High Risk“). Die tiefe submuköse Invasion (> 1000 µm) als alleiniger Risikofaktor ohne weitere negativ prädiktive Faktoren stellt nach jüngsten Studien nur einen geringen Risikofaktor für die Metastasierung dar 44 .
Das Risiko für eine Lymphknotenmetastasierung liegt nach Chen et al. bei einem High-Risk-T1-Rektumkarzinom bei 20,7% (bei einem Risikofaktor) und bei bis zu 36,4% bei mehreren Risikofaktoren 46 . Wichtigste Risikofaktoren für eine Lymphknotenmetastasierung sind Lymphgefäßinvasion (L1) und schlechte Differenzierung 44 45 . Aus genannten Parametern ergibt sich üblicherweise die Indikation zur sekundären chirurgisch-onkologischen Resektion. Diese sollte klassischerweise innerhalb von 30 Tagen ohne Nachteil für das onkologischen Ergebnis durchgeführt werden 47 .
Im Rektum wird bei der Notwendigkeit einer chirurgischen totalen mesorektalen Exzision (TME) eine Mortalität von 1–1,5% angegeben. Zudem besteht eine im Vergleich zur endoskopischen Therapie erhöhte Morbidität mit potenziellen Folgen wie Kolostoma, Sexualfunktionsstörungen, Urin- und Stuhlkontinenzproblemen 48 49 . Trotz des Risikos für ein Lokalrezidiv, von Lymphknoten- oder von Fernmetastasen profitieren nicht alle Patienten von einer sekundären chirurgisch-onkologischen Resektion 50 . In einer 2023 erschienen Arbeit von Corre et al. unter Einbeziehung von 197 Patienten zeigte sich für die nachoperierten Patienten mit High-Risk-pT1-Karzinomen nach 48 Monaten kein Vorteil in Bezug auf krankheitsfreies Überleben oder Tod 51 . In einer größeren Metaanalyse von Chen et al. unter Einschluss von 2961 Patienten zeigte sich ein Benefit für Patienten in der nachresezierten Gruppe erst nach 10 Jahren Follow-up 46 . Es scheint bei alten, multimorbiden Patienten daher eine individualisierte Entscheidung gerechtfertigt, ob eine sekundäre chirurgisch-onkologische Resektion erfolgen sollte oder nicht.
In der Frage ob eine chirurgisch-operative Therapie auch nach ESD gleich kurativ durchgeführt werden kann, fanden Takamaru et al. an über 800 Patienten mit kolorektalen Hochrisikokarzinomen keinen onkologischen Nachteil für die primäre ESD und ggf. notwendige sekundäre chirurgische Resektion im Vergleich zu einer primären chirurgischen Resektion 52 .
Zusammenfassung
Endoskopische Verfahren ermöglichen heute auch großflächige Resektionen von Adenomen und die kurative Resektion von mukosalen und Niedrig-Risiko-T1-Karzinomen im Rektum. Die endoskopische Submukosadissektion (ESD) hat hierbei zu einer wesentlichen Senkung der Lokalrezidivrate im Vergleich zum stückchenweisen Abtrag durch „Piecemeal“-Resektion führen können. Dies betrifft insbesondere Läsionen im distalen Rektum und anorektalen Übergang, wo die ESD primär eingesetzt werden sollte. Die endoskopische intermuskuläre Dissektion (EID) stellt bei Rektumfrühkarzinomen mit unsicherem oberflächlichem Befall eine neue Perspektive dar, die in multizentrischen Studien an Zentren mit sehr hoher ESD-Frequenz weiter evaluiert werden sollte. Eine endoskopische Resektion stellt hier auch bei High-Risk-pT1-Karzinomen keinen Nachteil dar vor potenzieller sekundärer chirurgischer Resektion. Die primäre endoskopische Resektion an einem Zentrum mit entsprechender Frequenz und Expertise bei komplexen ESD-Resektionen und viszeralchirurgischem Back-up sollte bei unklaren Fällen daher immer angestrebt werden.
Footnotes
Interessenkonflikt Es besteht kein primärer Interessenskonflikt in Bezug auf den Beitrag. Forschungsunterstützung: Erbe, Tübingen: Fujifilm Europe, Ratingen; Medtronic, Meerbusch; Ovesco, Tübingen. Honorare für Vorträge: Falk Foundation, Freiburg; Fujifilm Europe, Ratingen; Ovesco, Tübingen.
Literatur
- 1.Brenner H, Heisser T, Cardoso R et al. Reduction in colorectal cancer incidence by screening endoscopy. Nat Rev Gastroenterol Hepatol. 2024;21:125–133. doi: 10.1038/s41575-023-00847-3. [DOI] [PubMed] [Google Scholar]
- 2.Brenner H, Altenhofen L, Stock C et al. Prevention, early detection, and overdiagnosis of colorectal cancer within 10 years of screening colonoscopy in Germany. Clin Gastroenterol Hepatol. 2015;13:717–723. doi: 10.1016/j.cgh.2014.08.036. [DOI] [PubMed] [Google Scholar]
- 3.Repici A, Spadaccini M, Antonelli G et al. Artificial intelligence and colonoscopy experience: lessons from two randomised trials. Gut. 2022;71:757–765. doi: 10.1136/gutjnl-2021-324471. [DOI] [PubMed] [Google Scholar]
- 4.Rath T. Missed lesions and artificial intelligence during colonoscopy: the tireless working expert in the room. Endoscopy. 2022;54:473–474. doi: 10.1055/a-1669-8814. [DOI] [PubMed] [Google Scholar]
- 5.Messmann H, Bisschops R, Antonelli G et al. Expected value of artificial intelligence in gastrointestinal endoscopy: European Society of Gastrointestinal Endoscopy (ESGE) Position Statement. Endoscopy. 2022;54:1211–1231. doi: 10.1055/a-1950-5694. [DOI] [PubMed] [Google Scholar]
- 6.Pimentel-Nunes P, Libânio D, Bastiaansen BAJ et al. Endoscopic submucosal dissection for superficial gastrointestinal lesions: European Society of Gastrointestinal Endoscopy (ESGE) Guideline – Update 2022. Endoscopy. 2022;54:591–622. doi: 10.1055/a-1811-7025. [DOI] [PubMed] [Google Scholar]
- 7.Yamada M, Saito Y, Sakamoto T et al. Endoscopic predictors of deep submucosal invasion in colorectal laterally spreading tumors. Endoscopy. 2016;48:456–464. doi: 10.1055/s-0042-100453. [DOI] [PubMed] [Google Scholar]
- 8.[Anonym] . The Paris endoscopic classification of superficial neoplastic lesions: esophagus, stomach, and colon: November 30 to December 1, 2002. Gastrointest Endosc. 2003;58(6 Suppl):S3–S43. doi: 10.1016/s0016-5107(03)02159-x. [DOI] [PubMed] [Google Scholar]
- 9.Lambert R. Update on the Paris classification of superficial neoplastic lesions in the digestive tract. Endoscopy. 2005;37:570–578. doi: 10.1055/s-2005-861352. [DOI] [PubMed] [Google Scholar]
- 10.Tanaka S, Kashida H, Saito Y et al. Japan Gastroenterological Endoscopy Society guidelines for colorectal endoscopic submucosal dissection/endoscopic mucosal resection. Dig Endosc. 2020;32:219–239. doi: 10.1111/den.13545. [DOI] [PubMed] [Google Scholar]
- 11.Burgess NG, Hourigan LF, Zanati SA et al. Risk Stratification for Covert Invasive Cancer Among Patients Referred for Colonic Endoscopic Mucosal Resection: A Large Multicenter Cohort. Gastroenterology. 2017;153:732–7420. doi: 10.1053/j.gastro.2017.05.047. [DOI] [PubMed] [Google Scholar]
- 12.Sun LY. [Essential and interpretation of Japanese Society for Cancer of the Colon and Rectum (JSCCR) guidelines 2019 for the treatment of colorectal cancer] Zhonghua Wei Chang Wai Ke Za Zhi. 2019;22:1088–1094. doi: 10.3760/cma.j.issn.1671-0274.2019.11.016. [DOI] [PubMed] [Google Scholar]
- 13.Sano Y, Tanaka S, Kudo SE et al. Narrow-band imaging (NBI) magnifying endoscopic classification of colorectal tumors proposed by the Japan NBI Expert Team. Dig Endosc. 2016;28:526–533. doi: 10.1111/den.12644. [DOI] [PubMed] [Google Scholar]
- 14.Huang SL, Tan WX, Peng Q et al. Blue laser imaging combined with JNET (Japan NBI Expert Team) classification for pathological prediction of colorectal laterally spreading tumors. Surg Endosc. 2021;35:5430–5440. doi: 10.1007/s00464-020-08027-z. [DOI] [PubMed] [Google Scholar]
- 15.Hochberger J, Koehler P, Wedi E . Oxford: Wiley-Blackwell; 2022. Endoscopic Mucosal Resection, Submucosal Dissection, and Full Thickness Resection Techniques; pp. 233–272. [DOI] [Google Scholar]
- 16.Deutsche Krebsgesellschaft ; Deutsche Krebshilfe ; AWMF . S3-Leitlinie Kolorektales Karzinom. Version 2.1. 2019. AWMF-Registernummer: 021/007OL. https://www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/Downloads/Leitlinien/Kolorektales_Karzinom/Version_2/LL_KRK_Langversion_2.1.pdf https://www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/Downloads/Leitlinien/Kolorektales_Karzinom/Version_2/LL_KRK_Langversion_2.1.pdf
- 17.Glynne-Jones R, Wyrwicz L, Tiret E et al. Rectal cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol. 2017;28:iv22–iv40. doi: 10.1093/annonc/mdx224. [DOI] [PubMed] [Google Scholar]
- 18.Detering R, van Oostendorp SE, Meyer VM et al. MRI cT1–2 rectal cancer staging accuracy: a population-based study. Br J Surg. 2020;107:1372–1382. doi: 10.1002/bjs.11590. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 19.Deyhle P, Jenny S, Fumagalli I. [Endoscopic polypectomy in the proximal colon. A diagnostic, therapeutic (and preventive?) intervention] Dtsch Med Wochenschr. 1973;98:219–220. doi: 10.1055/s-0028-1106782. [DOI] [PubMed] [Google Scholar]
- 20.Tate DJ, Sidhu M, Bar-Yishay I et al. Impact of en bloc resection on long-term outcomes after endoscopic mucosal resection: a matched cohort study. Gastrointest Endosc. 2020;91:1155–11630. doi: 10.1016/j.gie.2019.12.025. [DOI] [PubMed] [Google Scholar]
- 21.Bourke MJ, Bhandari P. How I remove polyps larger than 20 mm. Gastrointest Endosc. 2019;90:877–880. doi: 10.1016/j.gie.2019.08.031. [DOI] [PubMed] [Google Scholar]
- 22.Sidhu M, Shahidi N, Gupta S et al. Outcomes of Thermal Ablation of the Mucosal Defect Margin After Endoscopic Mucosal Resection: A Prospective, International, Multicenter Trial of 1000 Large Nonpedunculated Colorectal Polyps. Gastroenterology. 2021;161:163–170000. doi: 10.1053/j.gastro.2021.03.044. [DOI] [PubMed] [Google Scholar]
- 23.Hochberger J, Biesecker K. Stuttgart: Thieme; 2019. Endoskopische Submucosa Dissektion; pp. 233–242. [Google Scholar]
- 24.Hochberger J, Meves V. Stuttgart: Thieme; 2019. Endoskopische Submucosa-Dissektion; pp. 1010–1018. [Google Scholar]
- 25.Libânio D, Pimentel-Nunes P, Bastiaansen B et al. Endoscopic submucosal dissection techniques and technology: European Society of Gastrointestinal Endoscopy (ESGE) Technical Review. Endoscopy. 2023;55:361–389. doi: 10.1055/a-2031-0874. [DOI] [PubMed] [Google Scholar]
- 26.Yamashina T, Nemoto D, Hayashi Y et al. Prospective randomized trial comparing the pocket-creation method and conventional method of colorectal endoscopic submucosal dissection. Gastrointest Endosc. 2020;92:368–379. doi: 10.1016/j.gie.2020.02.034. [DOI] [PubMed] [Google Scholar]
- 27.Moons LMG, Bastiaansen BAJ, Richir MC et al. Endoscopic intermuscular dissection for deep submucosal invasive cancer in the rectum: a new endoscopic approach. Endoscopy. 2022;54:993–998. doi: 10.1055/a-1748-8573. [DOI] [PubMed] [Google Scholar]
- 28.Pimentel-Nunes P, Pioche M, Albeniz E et al. Curriculum for endoscopic submucosal dissection training in Europe: European Society of Gastrointestinal Endoscopy (ESGE) Position Statement. Endoscopy. 2019;51:980–992. doi: 10.1055/a-0996-0912. [DOI] [PubMed] [Google Scholar]
- 29.Fleischmann C, Probst A, Ebigbo A et al. Endoscopic Submucosal Dissection in Europe: Results of 1000 Neoplastic Lesions From the German Endoscopic Submucosal Dissection Registry. Gastroenterology. 2021;161:1168–1178. doi: 10.1053/j.gastro.2021.06.049. [DOI] [PubMed] [Google Scholar]
- 30.Tribonias G, Komeda Y, Leontidis N et al. Endoscopic intermuscular dissection (EID) for removing early rectal cancers and benign fibrotic rectal lesions. Tech Coloproctol. 2023;27:1393–1400. doi: 10.1007/s10151-023-02862-7. [DOI] [PubMed] [Google Scholar]
- 31.Marin FS, Abou Ali E, Belle A et al. "Transanal endoscopic microsurgery" with a flexible colonoscope (F-TEM): a new endoscopic treatment for suspicious deep submucosal invasion T1 rectal carcinoma. Surg Endosc. 2023;37:5714–5718. doi: 10.1007/s00464-023-10141-7. [DOI] [PubMed] [Google Scholar]
- 32.Ichita C, Sasaki A, Kawachi J et al. Endoscopic intermuscular dissection for a lower rectal gastrointestinal stromal tumor. Endoscopy. 2023;55:E258–E259. doi: 10.1055/a-1974-8823. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 33.Longcroft-Wheaton G. Endoscopic intermuscular dissection for deep submucosal invasive cancer in the rectum. Is this the dawn of the endoscopic cancer surgeon? Endoscopy. 2022;54:999–1000. doi: 10.1055/a-1835-2403. [DOI] [PubMed] [Google Scholar]
- 34.Toyonaga T, Ohara Y, Baba S et al. Peranal endoscopic myectomy (PAEM) for rectal lesions with severe fibrosis and exhibiting the muscle-retracting sign. Endoscopy. 2018;50:813–817. doi: 10.1055/a-0602-3905. [DOI] [PubMed] [Google Scholar]
- 35.Watanabe D, Toyonaga T, Ooi M et al. Clinical outcomes of deep invasive submucosal colorectal cancer after ESD. Surg Endosc. 2018;32:2123–2130. doi: 10.1007/s00464-017-5910-5. [DOI] [PubMed] [Google Scholar]
- 36.Yamada M, Saito Y, Takamaru H et al. Long-term clinical outcomes of endoscopic submucosal dissection for colorectal neoplasms in 423 cases: a retrospective study. Endoscopy. 2017;49:233–242. doi: 10.1055/s-0042-124366. [DOI] [PubMed] [Google Scholar]
- 37.Eid Y, Alves A, Lubrano J et al. Does previous transanal excision for early rectal cancer impair surgical outcomes and pathologic findings of completion total mesorectal excision? Results of a systematic review of the literature. J Visc Surg. 2018;155:445–452. doi: 10.1016/j.jviscsurg.2018.03.008. [DOI] [PubMed] [Google Scholar]
- 38.Hompes R, McDonald R, Buskens C et al. Completion surgery following transanal endoscopic microsurgery: assessment of quality and short- and long-term outcome. Colorectal Dis. 2013;15:e576–e581. doi: 10.1111/codi.12381. [DOI] [PubMed] [Google Scholar]
- 39.Emiloju OE, Sinicrope FA. Neoadjuvant Immune Checkpoint Inhibitor Therapy for Localized Deficient Mismatch Repair Colorectal Cancer: A Review. JAMA Oncol. 2023;9:1708–1715. doi: 10.1001/jamaoncol.2023.3323. [DOI] [PubMed] [Google Scholar]
- 40.Ludford K, Ho WJ, Thomas JV et al. Neoadjuvant Pembrolizumab in Localized Microsatellite Instability High/Deficient Mismatch Repair Solid Tumors. J Clin Oncol. 2023;41:2181–2190. doi: 10.1200/jco.22.01351. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 41.Pox C. Checkpointinhibitoren beim kolorektalen Karzinom – eine neue Ära? Inn Med (Heidelb) 2023;64:500–505. doi: 10.1007/s00108-023-01495-0. [DOI] [PubMed] [Google Scholar]
- 42.Schiemer M, Schmidt A. [Current endoscopic resection techniques in the colorectum: possibilities, perspectives, limitations] Dtsch Med Wochenschr. 2023;148:84–93. doi: 10.1055/a-1832-4090. [DOI] [PubMed] [Google Scholar]
- 43.Kuellmer A, Mueller J, Caca K et al. Endoscopic full-thickness resection for early colorectal cancer. Gastrointest Endosc. 2019;89:1180–11890. doi: 10.1016/j.gie.2018.12.025. [DOI] [PubMed] [Google Scholar]
- 44.Zwager LW, Bastiaansen BAJ, Montazeri NSM et al. Deep Submucosal Invasion Is Not an Independent Risk Factor for Lymph Node Metastasis in T1 Colorectal Cancer: A Meta-Analysis. Gastroenterology. 2022;163:174–189. doi: 10.1053/j.gastro.2022.04.010. [DOI] [PubMed] [Google Scholar]
- 45.Bosch SL, Teerenstra S, de Wilt JH et al. Predicting lymph node metastasis in pT1 colorectal cancer: a systematic review of risk factors providing rationale for therapy decisions. Endoscopy. 2013;45:827–834. doi: 10.1055/s-0033-1344238. [DOI] [PubMed] [Google Scholar]
- 46.Chen Y, Jing W, Chen M et al. Long-term outcomes of local resection versus surgical resection for high-risk T1 colorectal cancer: a systematic review and meta-analysis. Gastrointest Endosc. 2023;97:1016–1.03E17. doi: 10.1016/j.gie.2023.02.027. [DOI] [PubMed] [Google Scholar]
- 47.Bentrem DJ, Okabe S, Wong WD et al. T1 adenocarcinoma of the rectum: transanal excision or radical surgery? Ann Surg. 2005;242:472–477. doi: 10.1097/01.sla.0000183355.94322.db. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 48.Tejedor P, Arredondo J, Pellino G et al. Patient Reported Outcomes following Cancer of the Rectum (PROCaRe): protocol of a prospective multicentre international study. Tech Coloproctol. 2023;27:1345–1350. doi: 10.1007/s10151-023-02865-4. [DOI] [PubMed] [Google Scholar]
- 49.Machackova M, Skrovina M, Szikhart M et al. Urogenital dysfunction in patients after miniinvasive restorative low anterior resection with total mesorectal excision. Wideochir Inne Tech Maloinwazyjne. 2022;17:506–514. doi: 10.5114/wiitm.2022.116394. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 50.van der Valk MJM, van der Sande ME, Toebes RE et al. Importance of patient reported and clinical outcomes for patients with locally advanced rectal cancer and their treating physicians. Do clinicians know what patients want? Eur J Surg Oncol. 2020;46:1634–1641. doi: 10.1016/j.ejso.2020.04.014. [DOI] [PubMed] [Google Scholar]
- 51.Corre F, Albouys J, Tran VT et al. Impact of surgery after endoscopically resected high-risk T1 colorectal cancer: results of an emulated target trial. Gastrointest Endosc. 2023 doi: 10.1016/j.gie.2023.09.027. [DOI] [PubMed] [Google Scholar]
- 52.Takamaru H, Saito Y, Sekiguchi M et al. Endoscopic Resection Before Surgery Does Not Affect the Recurrence Rate in Patients With High-Risk T1 Colorectal Cancer. Clin Transl Gastroenterol. 2021;12:e00336. doi: 10.14309/ctg.0000000000000336. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 53.Tate DJ, Argenziano ME, Anderson J et al. Curriculum for training in endoscopic mucosal resection in the colon: European Society of Gastrointestinal Endoscopy (ESGE) Position Statement. Endoscopy. 2023;55:645–679. doi: 10.1055/a-2077-0497. [DOI] [PubMed] [Google Scholar]