Abstract
目的
探讨声带结节对于患儿生活质量的影响,比较保守治疗(嗓音卫生教育)与喉显微手术治疗的疗效及其差异性。
方法
回顾性分析2020年1月-2022年12月间在复旦大学附属儿科医院耳鼻咽喉头颈外科门诊及住院治疗的102例声带结节患儿的临床资料,依据年龄分为学龄前组(2~5岁,58例)和学龄组(6~12岁,44例),依据治疗方案分为保守治疗组(52例)和手术治疗组(50例)。采用儿童嗓音相关生活质量量表(pediatric voice-related quality of life,pVRQOL)评估声带结节对患儿生活质量的影响以及两种治疗方案的疗效。
结果
声带结节1级、2级、3级的pVRQOL评分分别为91.58±8.17,78.87±12.49,72.50±12.08,1级和2级、2级和3级评分比较差异均有统计学意义(P < 0.001),提示声带结节评级越高,患儿的pVRQOL评分越小;学龄组pVRQOL评分为69.83±11.11,学龄前组pVRQOL评分87.59±8.63,2组比较差异有统计学意义(P=0.042),声带结节对学龄组患儿pVRQOL评分影响较明显;保守治疗组治疗前后pVRQOL评分分别为83.99±12.66、87.26±9.58,差异有统计学意义(P=0.046);嗓音卫生教育等间接嗓音治疗能够改善患儿的pVRQOL评分,且对学龄患儿更有效(P < 0.001)。喉显微手术治疗对患儿pVRQOL评分的提升更为明显。
结论
声带结节评级越高,对患儿生活质量影响越大;声带结节对学龄组患儿的生活质量影响大于学龄前组患儿;嗓音卫生教育等能改善患儿的生活质量,在学龄组中较明显。喉显微手术相较嗓音卫生教育等,改善患儿pVRQOL评分的效果更为显著。若家属要求改善嗓音相关的生活质量,则建议采用喉显微手术治疗声带结节。由于本研究随访期仅为术后6个月,因此喉显微手术治疗儿童声带结节的短期疗效明确,但长期疗效有待进一步研究。
Keywords: 声带结节, 儿童, 嗓音相关生活质量量表, 手术
Abstract
Objective
To evaluate the impact of vocal fold nodules on the quality of life of children, and to compare the efficacy between conservative management(voice hygiene education, etc.) and laryngeal microsurgery.
Methods
A retrospective study was performed on 102 children with vocal fold nodules, who received treatment in Children's Hospital of Fudan University during the period from January 2020 to December 2022. According to the regime, the patients were divided into conservative management group and surgical treatment group; Cases are divided into pre-school age group (2-5 years old) and school-age group (6-12 years old) based on age. The pediatric voice-related quality of life (pVRQOL) was used to evaluate the impact of vocal fold nodules on the quality of life of children and differences in efficacy between two treatment regimens.
Results
The pVRQOL scores of vocal fold nodule grades 1, 2, and 3 were 91.58±8.17, 78.87±12.49, 72.50±12.08, respectively. There were statistical differences between grade 1 and grade 2, and between grade 2 and grade 3. There were statistical differences between grade 1 grade 2, grade 2 and grade 3 (P < 0.001), suggesting that the higher the rating of vocal cord nodules, the lower the pVRQOL score of patients was. The pVRQOL score of the school-age group was 69.83±11.11, which is lower than that of the preschool group(87.59±8.63), and the difference was statistically significant (P=0.042). Vocal fold nodules had a significant impact on the pVRQOL score of school-age children. In the conservative management group, the pVRQOL scores before and after treatment were 83.99±12.66 and 87.26±9.58, respectively, and there was significant difference between the two groups(P=0.046). Indirect voice therapy such as voice hygiene education could improve children's pVRQOL scores and was more effective for school-age children(P < 0.001). The microsurgical treatment had a more significant improvement in the pVRQOL score of children.
Conclusion
The higher the rating of vocal fold nodules, the greater the impact on the quality of life of patients. Vocal fold nodules had a greater impact on the quality of life of school-age children than that of preschool children. Voice hygiene education could improve the quality of life of children, which was more evident in the school-age group. Compared with voice hygiene therapy, laryngeal microsurgery had a more significant effect on improving the pVRQOL score of patients. It is recommended to undergo laryngeal microsurgery for the treatment of vocal fold nodules for the requirement of improving the quality of life related to voice. During the 6-month follow-up period after surgery in this study, the short-term efficacy of laryngeal microsurgery in treating vocal cord nodules in children is clear, but the long-term efficacy needs further research.
Keywords: vocal fold nodules, children, voice-related quality of life, operation
嗓音障碍是儿童耳鼻咽喉头颈外科疾病的常见症状之一。据相关文献报道,有4%~23%的儿童在其生长过程中曾出现嗓音障碍的症状,声带结节是引起儿童嗓音障碍的最常见疾病,其在学龄儿童的发病率可高达30%[1-2]。声带结节是双侧声带黏膜的上皮增厚,通常出现在声带前1/3和后2/3的交界处,外观表现为对称性的局部膨胀。声音嘶哑、音调异常是声带结节最常见的症状。发声异常影响患者的社交活动,甚至引起自卑、抑郁等精神障碍。因此对于声带结节患儿进行嗓音相关生活质量(pediatric voice-related quality of life,pVRQOL)量表评分和积极治疗是非常必要的。
儿童pVRQOL量表评分可以有效地反映嗓音障碍对于患儿生活的影响[3-4]。声带结节的常见治疗方法包括行为矫正、禁声、嗓音治疗等保守治疗和喉显微手术治疗,其中保守治疗是首选的治疗方案[5]。但其治疗持续时间长,且需要患者改变用声习惯,对患儿及家长的依从性要求高,这些因素往往会导致嗓音治疗对声带结节患儿的嗓音质量改善效果不及预期,相关文献报道保守治疗的改善率为18%~52%,而手术治疗后的改善率可高达89%[6],目前这2种治疗方案及其疗效仍存有争议。应用儿童pVRQOL量表对声带结节患儿的保守治疗和手术治疗的改善程度及其差异进行评估,笔者尚未见国内外相关报道。因此,本研究旨在探讨声带结节对于患儿生活质量评分的影响,以及通过pVRQOL量表评估声带结节患儿接受保守治疗和喉显微手术治疗的疗效及其差异。
1. 资料与方法
1.1. 临床资料
本研究回顾性分析2020年1月-2022年12月间在复旦大学附属儿科医院耳鼻咽喉头颈外科门诊及病房治疗的102例声带结节患儿的临床资料,其中男76例,女26例,男女比例为2.9∶1.0;年龄2~12岁,平均5.5岁,中位年龄5岁。依据治疗方案分为保守治疗组和手术治疗组,保守治疗组52例,男38例,女14例,年龄2~12岁,平均5.5岁,中位年龄5岁;手术组50例,男38例,女12例,年龄2~12岁,平均5.3岁,中位年龄5岁。依据年龄分为学龄前组和学龄组,学龄前组(2~5岁)58例,学龄组(6~12岁)44例。本研究获复旦大学附属儿科医院伦理委员会批准。
纳入标准:①年龄2~13岁;②经电子喉镜检查后明确诊断为声带结节并由两位主治及以上医师确认。
排除标准:①伴有其他会导致嗓音障碍或喉梗阻症状的喉部疾病,如声带囊肿、声带息肉、声带麻痹、喉部肿瘤或占位、喉部畸形等;②经临床医师判断,并发全身性疾病或单系统急、慢性疾病且对生活质量造成影响的患儿;③无法依照医嘱执行治疗或失访患儿。
1.2. 方法
术中所用设备及器械包括Olympus电子喉镜、Leica手术显微镜及Fentex喉手术器械。
嗓音障碍患儿经电子喉镜检查诊断为声带结节。保守治疗采用嗓音行为间接干预法,主要为嗓音卫生教育,目的是有效防治嗓音障碍,包括科普发声的生理学基础知识,生活习惯对嗓音障碍的影响,健康使用嗓音等[7]。保守治疗组患儿治疗期为半年;喉显微手术在患儿全身麻醉下均由同一位主任医师在手术显微镜下完成,使用显微喉刀切除双侧声带结节,术后再接受保守治疗半年。手术治疗前后声带结节比较,见图 1。
图 1.

术前(a)术后(b)声带结节比较
1.3. 评估
通过电子喉镜明确诊断声带结节并同时评估声带结节的情况。声带结节的大小依据Shah等[8]的分度标准,声带结节大小以及声带闭合情况分为4级:0级为无声带结节;1级为声带结节突起<0.5 mm,声带完全内收;2级为声带结节突起0.5~1.0 mm,声带内收见缝隙;3级为声带结节突起>1.0 mm,声带内收见缝隙呈“沙漏样”[9]。评估结果由两位主治或以上级别医师分析喉镜照片达成一致后才视为有效。
应用儿童pVRQOL量表对患儿治疗前后的生活质量进行评估。所有入组患儿在声带结节首次诊断并开始治疗时(手术患儿在明确诊断后2周内接受手术)进行首次评估;治疗后6个月应用pVRQOL量表评分表进行第2次评估。pVRQOL量表评分表由患儿及其监护人在5 min内共同完成。pVRQOL评分中文版包括10项,每项以整数评分,最低1分、最高5分,见表 1。将pVRQOL原始评分用公式转换为百分制评分,以便更好体现pVRQOL评分的差异[10],0分代表最差的pVRQOL量表评分,对生活影响最大,100分代表最佳的pVRQOL量表评分,对生活无影响[3]。据不同研究显示,声带结节的大小与嗓音障碍的程度是否直接相关尚有争议[10-12]。儿童pVRQOL量表中文版及评分算法转换公式如下:
表 1.
儿童pVRQOL量表评分(中文版)
| 序号 | 内容 |
| 评分:1分=无;2分=很少;3分=有时;4分=经常;5分=总是。 | |
| 1 | 在嘈杂环境中,孩子难以大声说话或别人难以听见我孩子的声音 |
| 2 | 孩子说话时会感到气短,说话时需要频繁吸气 |
| 3 | 他/她的声音不稳定 |
| 4 | 孩子的嗓音问题使他/她感到焦虑或沮丧 |
| 5 | 孩子的嗓音问题使他/她感到难过 |
| 6 | 孩子的嗓音问题使他/她用电话或面对面与朋友交流时存在困难 |
| 7 | 孩子的嗓音问题使他/她难以完成与言语表达相关的作业 |
| 8 | 孩子的嗓音问题使他/她回避参加社交活动 |
| 9 | 交谈时,别人常要孩子重复他/她说过的话 |
| 10 | 孩子的嗓音问题使他/她不如以前外向 |
pVRQOL评分百分评分转换公式:
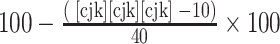 |
1.4. 统计学分析
采用SPSS 23.0软件对所有数据进行统计学分析。采用χ2检验和t检验分析组间基线数据(性别、年龄、治疗前pVRQOL评分)的差异;若非正态分布,则行秩和检验。采用t检验分析2组治疗前后pVRQOL评分有无差异;采用重复测量资料的两因素方差分析进行组间治疗前后连续数据的统计学检验。以P < 0.05为差异有统计学意义。
2. 结果
所有入组患儿中,男性比例明显高于女性。保守治疗组和手术治疗组性别(P=0.735)、年龄(P=0.542)差异均无统计学意义。手术治疗组患儿在术中术后无并发症发生。
2.1. 声带结节对患儿生活质量影响分析
声带结节1级19例,2级62例,3级21例。1级pVRQOL量表评分为91.58±8.17,2级pVRQOL量表评分为78.87±12.49,3级pVRQOL量表评分为72.5±12.08,声带结节1级和2级患儿的pVRQOL量表评分差异有统计学意义(P < 0.001),声带结节2级和3级患儿的pVRQOL量表评分差异亦有统计学意义(P < 0.001)。声带结节评级越高,pVRQOL评分越低,对患儿生活质量影响越明显,见表 2。
表 2.
不同年龄组的声带结节评级
| 项目 | pVRQOL量表评分 | P |
| 年龄 | 0.042 | |
| 学龄前组 | 87.59 | |
| 学龄组 | 69.83 | |
| 声带结节评级 | < 0.001 | |
| 1级 | 91.58 | |
| 2级 | 78.87 | |
| 3级 | 72.50 |
学龄前组声带结节1级2例,2级33例,3级12例;学龄组声带结节1级7例,2级29例,3级8例。2组声带结节各级患儿构成比例差异无统计学意义(P=0.154)。学龄前组pVRQOL量表评分为87.59±8.63,学龄组pVRQOL评分为69.83±11.11,2组评分差异有统计学意义(P=0.042),学龄组显著低于学龄前组,见表 2。学龄组较学龄前组pVRQOL量表评分低。
2.2. pVRQOL量表评分
保守治疗组中的学龄前组患儿29例,学龄组23例。学龄前组首次pVRQOL量表评分为91.98±6.89,观察治疗6个月后pVRQOL评分为92.41±6.10,保守治疗前后的pVRQOL量表评分差异无统计学意义(P=0.729);学龄组首次pVRQOL量表评分为73.91±11.00,观察治疗6个月后pVRQOL评分为80.76±9.30,保守治疗前后的pVRQOL量表评分差异有统计学(P < 0.001),提示保守治疗无法有效改善学龄前组声带结节患儿pVRQOL量表评分,但能改善学龄组声带结节患儿的pVRQOL量表评分。
手术治疗组中,学龄前组29例,学龄组21例。学龄前组首次pVRQOL量表评分为83.19±8.01,手术后6个月pVRQOL量表评分为92.59±4.09,手术治疗前后的pVRQOL评分差异有统计学意义(P < 0.001)。学龄组首次pVRQOL量表评分为65.36±9.59,手术后6个月pVRQOL量表评分为90.59±3.94,手术治疗前后pVRQOL量表评分差异有统计学意义(P < 0.001),提示手术治疗能改善学龄前组和学龄组声带结节患儿的pVRQOL量表评分。
保守治疗组患儿pVRQOL量表评分为83.99±12.66,保守治疗6个月后pVRQOL量表评分为87.26±9.58,治疗前后pVRQOL量表评分差异有统计学意义(P=0.046),提示保守治疗后患儿pVRQOL评分有改善。手术治疗组术前pVRQOL量表评分为75.7±12.38,接受手术并保守治疗6个月后pVRQOL量表评分为91.75±4.11,治疗前后pVRQOL量表评分差异有统计学意义(P < 0.001)。保守治疗组和手术治疗组术前pVRQOL量表评分比较差异有统计学意义(P=0.001),手术组pVRQOL评分(75.7±12.38)明显低于保守治疗组(83.99±12.66)。经治疗后6个月,手术治疗组pVRQOL量表评分(91.75±4.11)显著高于保守治疗组(87.26±9.58),提示手术治疗较保守治疗更能显著地改善声带结节患儿pVRQOL量表评分。
保守治疗学龄组首次pVRQOL量表评分为73.91±11.00,手术学龄组首次pVRQOL量表评分为65.36±9.59,2组评分均值差为8.55,差异有统计学意义(P=0.009),保守治疗学龄组较高;保守治疗学龄组治疗6个月后pVRQOL量表评分为80.76±9.30,手术学龄组手术6个月后pVRQOL量表评分为90.59±3.94,2组评分均值差为9.83,差异有统计学意义(P < 0.001),手术学龄组较高。结果提示对于学龄组声带结节患儿,手术治疗组较保守治疗组更能改善患儿的pVRQOL量表评分。
3. 讨论
声带结节是引起儿童嗓音障碍最常见的疾病,虽然一般不危害儿童的健康,但因发声异常会影响儿童的社交。本研究主要应用了儿童pVRQOL量表中文版来评估声带结节对于患儿生活的影响[3]以及评估保守治疗、手术治疗是否能改善声带结节患儿的生活质量。
本研究的入组病例中男性比例74.5%,女性比例25.5%,与相关文献报道相似[11]。声带结节大小和嗓音障碍的程度是否相关目前尚有争议,Shah等[11-12]研究发现声带结节大小和嗓音质量有统计学联系。Akif Kilic等[1]研究发现声带结节大小与嗓音质量无关。本研究中声带结节1级pVRQOL量表评分为91.58±8.17,2级为78.87±12.49,3级为72.5±12.08;且1级和2级、2级和3级的pVRQOL量表评分差异均有统计学意义,提示声带结节评级越高对患儿的生活质量影响越大。研究结果与Shah等[11-12]的研究结果相似。本研究中手术治疗组患儿治疗前的pVRQOL量表评分显著低于保守治疗组,可推测手术治疗组患儿及家属对于疾病更为担忧,治疗态度更为积极。在Akif Kilic等[1]和Shah等[11-12]的研究中是由嗓音学专家对患儿的嗓音障碍进行评分,而本研究中的评分是由家属和患儿共同完成,是主观性评分,非客观指标;虽然在评分时研究者对评分表做了详细解释,但评分结果可能存在主观性的偏倚。本研究中学龄组pVRQOL量表评分为69.83±11.11,显著低于学龄前组(87.59±8.63),由于学龄患儿较学龄前患儿更多地参与了社交活动(学习、交友等),声带结节对学龄组患儿的社交活动影响较大,因此声带结节对学龄组患儿生活质量的影响更为明显。
诸多研究表明,嗓音治疗对于声带结节是有效的[13-14]。本研究中,保守治疗组仅采用了嗓音卫生教育,告知家属及患儿用嗓生理知识等,属于间接嗓音治疗。本研究提示保守治疗组患儿经治疗后pVRQOL量表评分较治疗前高,差异有统计学意义;保守治疗组中的学龄组患儿经治疗后pVRQOL量表评分较治疗前高,差异有统计学意义;但保守治疗组中的学龄前组患儿经治疗后pVRQOL量表评分虽然较治疗前高,但差异无统计学意义。笔者认为原因可能是学龄前组患儿年龄较小,无法严格依照医嘱做到健康用嗓。
喉显微手术也是声带结节常用的治疗手段,目前对于低幼龄声带结节儿童的手术治疗尚有争议,本研究纳入2岁声带结节患儿7例,其中4例应患儿家属的强烈要求,其考虑患儿的嗓音障碍症状可能影响入托后的社交活动而选择手术治疗。由于喉显微手术具有明确的微创性及安全性,因此我们对患儿进行了手术治疗。诸多文献提示,声带结节患儿术后的声音质量和声带病损均可明显改善[15-17],但手术治疗是否能改善声带结节患儿生活质量评分[15],笔者尚未见文献报道。本研究提示手术治疗能改善学龄前组和学龄组声带结节患儿的pVRQOL量表评分,且无并发症发生。与保守治疗组比较,手术对于声带结节患儿pVRQOL量表评分的改善更为显著。Martins等[16]和Mori等[17]的研究均表明,经喉显微手术治疗后的声带结节患儿的嗓音能够得到显著改善且未出现并发症。Mori等[17]研究还表明与其他非手术治疗方案比较,喉手术是能够即刻改变青春期前声带结节患儿嗓音质量的唯一方法,若家属希望嗓音质量立刻改善,建议进行喉显微手术治疗[16-17]。本研究观点与其一致。
4. 结论
本研究结果显示声带结节评级越高对患儿的生活质量影响越大;声带结节对学龄组患儿生活质量影响更明显;嗓音卫生教育等间接嗓音治疗能够改善患儿的生活质量,且对于学龄患儿更为有效。喉显微手术治疗儿童声带结节安全、有效,与间接嗓音治疗比较,改善患儿生活质量的效果更显著,若家属要求改善患儿嗓音相关生活质量,建议采用喉显微手术治疗声带结节。但pVRQOL量表评分是家属的主观评分,存在主观性的偏倚可能。本研究随访期仅为术后6个月,因此喉显微手术治疗儿童声带结节的短期疗效明确,但长期疗效有待进一步研究。
Footnotes
利益冲突 所有作者均声明不存在利益冲突
References
- 1.Akif Kilic M, Okur E, Yildirim I, et al. The prevalence of vocal fold nodules in school age children. Int J Pediatr Otorhinolaryngol. 2004;68(4):409–412. doi: 10.1016/j.ijporl.2003.11.005. [DOI] [PubMed] [Google Scholar]
- 2.Carding PN, Roulstone S, Northstone K, et al. The prevalence of childhood dysphonia: a cross-sectional study. J Voice. 2006;20(4):623–630. doi: 10.1016/j.jvoice.2005.07.004. [DOI] [PubMed] [Google Scholar]
- 3.Lu D, Huang M, Li Z, et al. Validation of the Mandarin Chinese Version of the Pediatric Voice-Related Quality of Life(pVRQOL) J Voice. 2019;33(3):325–332. doi: 10.1016/j.jvoice.2017.11.008. [DOI] [PubMed] [Google Scholar]
- 4.王 吉, 黄 孟捷, 吕 丹, et al. 儿童嗓音相关生活质量量表在儿童嗓音疾病中的应用. 临床耳鼻咽喉头颈外科杂志. 2019;33(10):979–982. doi: 10.13201/j.issn.1001-1781.2019.10.019. [DOI] [PubMed] [Google Scholar]
- 5.Mudd P, Noelke C. Vocal fold nodules in children. Curr Opin Otolaryngol Head Neck Surg. 2018;26(6):426–430. doi: 10.1097/MOO.0000000000000496. [DOI] [PubMed] [Google Scholar]
- 6.Nardone HC, Recko T, Huang L, et al. A retrospective review of the progression of pediatric vocal fold nodules. JAMA Otolaryngol Head Neck Surg. 2014;140(3):233–236. doi: 10.1001/jamaoto.2013.6378. [DOI] [PubMed] [Google Scholar]
- 7.Przysiezny PE, Przysiezny LT. Work-related voice disorder. Braz J Otorhinolaryngol. 2015;81(2):202–211. doi: 10.1016/j.bjorl.2014.03.003. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 8.Shah RK, Feldman HA, Nuss RC. A grading scale for pediatric vocal fold nodules. Otolaryngol Head Neck Surg. 2007;136(2):193–197. doi: 10.1016/j.otohns.2006.11.003. [DOI] [PubMed] [Google Scholar]
- 9.Nuss RC, Ward J, Recko T, et al. Validation of a pediatric vocal fold nodule rating scale based on digital video images. Ann Otol Rhinol Laryngol. 2012;121(1):1–6. doi: 10.1177/000348941212100101. [DOI] [PubMed] [Google Scholar]
- 10.Hogikyan ND, Sethuraman G. Validation of an instrument to measure voice-related quality of life(V-RQOL) J Voice. 1999;13(4):557–569. doi: 10.1016/S0892-1997(99)80010-1. [DOI] [PubMed] [Google Scholar]
- 11.Shah RK, Woodnorth GH, Glynn A, et al. Pediatric vocal nodules: correlation with perceptual voice analysis. Int J Pediatr Otorhinolaryngol. 2005;69(7):903–909. doi: 10.1016/j.ijporl.2005.01.029. [DOI] [PubMed] [Google Scholar]
- 12.Shah RK, Engel SH, Choi SS. Relationship between voice quality and vocal nodule size. Otolaryngol Head Neck Surg. 2008;139(5):723–726. doi: 10.1016/j.otohns.2008.08.010. [DOI] [PubMed] [Google Scholar]
- 13.Hartnick C, Ballif C, De Guzman V, et al. Indirect vs Direct Voice Therapy for Children With Vocal Nodules: A Randomized Clinical Trial. JAMA Otolaryngol Head Neck Surg. 2018;144(2):156–163. doi: 10.1001/jamaoto.2017.2618. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.Al-Kadi M, Alfawaz MA, Alotaibi FZ. Impact of Voice Therapy on Pediatric Patients With Dysphonia and Vocal Nodules: A Systematic Review. Cureus. 2022;14(4):e24433. doi: 10.7759/cureus.24433. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 15.Wu SS, Ongkasuwan J, Anne S, et al. Voice outcomes following surgical treatment for pediatric vocal fold nodules: A systematic review and meta-analysis. Int J Pediatr Otorhinolaryngol. 2023;166:111461. doi: 10.1016/j.ijporl.2023.111461. [DOI] [PubMed] [Google Scholar]
- 16.Martins RHG, Siqueira DB, Dias NH, et al. Laryngeal Microsurgery for the Treatment of Vocal Nodules and Cysts in Dysphonic Children. Folia Phoniatr Logop. 2020;72(4):325–330. doi: 10.1159/000502477. [DOI] [PubMed] [Google Scholar]
- 17.Mori K. Vocal fold nodules in children: preferable therapy. Int J Pediatr Otorhinolaryngol. 1999;49 Suppl 1:S303–306. doi: 10.1016/s0165-5876(99)00181-0. [DOI] [PubMed] [Google Scholar]


