Abstract
Objectif
Élaborer une approche pour déterminer, investiguer et initialement prendre en charge les causes courantes de la douleur chronique au poignet que voient les professionnels des soins primaires.
Sources de l’information
Les données probantes et la littérature scientifique pertinentes ont été recensées à l’aide de la base de données PubMed.
Message principal
Les consultations pour une douleur chronique au poignet sont fréquentes en soins primaires. L’anatomie complexe du poignet est propice à la multiplicité des diagnostics différentiels. Les éléments de l’anamnèse, les constatations aux examens physiques et aux investigations, et la prise en charge qui sont applicables aux pathologies suivantes sont présentés : pseudarthrose du scaphoïde, arthrose de l’articulation carpométacarpienne du pouce, instabilité du ligament scapholunaire, lésions au complexe triangulaire fibrocartilagineux, ténosynovite de De Quervain, tendinopathie de l’extenseur ulnaire du carpe, syndrome du tunnel carpien et kystes ganglionnaires. Lors de l’évaluation de la douleur chronique au poignet, l’imagerie diagnostique par radiographies peut servir d’outil auxiliaire important, mais ne devrait pas l’emporter sur la suspicion clinique. L’imagerie avancée (tomodensitométrie ou imagerie par résonance magnétique) devrait généralement être plus judicieusement prescrite par un chirurgien de la main, lorsqu’il s’agit de préciser le diagnostic et d’orienter le traitement.
Conclusion
La douleur chronique au poignet est un problème invalidant sur le plan fonctionnel, dont la prise en charge optimale est un diagnostic et un traitement sans délai. Une anamnèse et un examen physique rigoureux sont les pierres angulaires d’une évaluation efficace. Lorsque le diagnostic est tardif, certaines pathologies du poignet peuvent entraîner des issues relativement défavorables, comme la pseudarthrose du scaphoïde causant une arthrose diffuse du poignet.
Présentation du cas
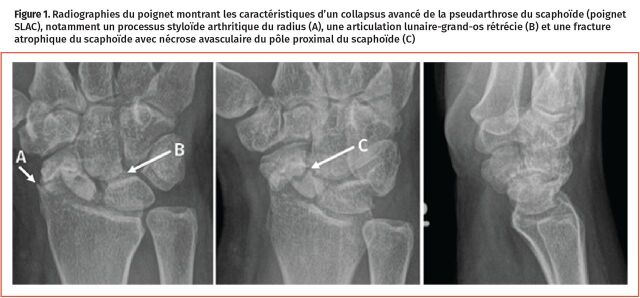
Une femme de 40 ans vous consulte pour des antécédents de douleur progressive dorso-radiale du poignet depuis 5 ans, douleur qui s’aggrave avec l’activité, surtout à l’extension du poignet avec une charge. Elle a remarqué un œdème plus important des tissus mous sur la surface dorso-radiale du poignet et une perte de l’amplitude de ses mouvements, en particulier en extension. Son poignet est sensible à la palpation du processus styloïde du radius, de la tabatière anatomique (scaphoïde) et de l’articulation radius-scaphoïde. Elle se souvient d’être tombée sur son poignet dans sa vingtaine alors qu’elle jouait au volleyball et d’avoir reçu un diagnostic de « foulure ». Aucune radiographie n’avait été prise alors. Les constatations à ses plus récentes radiographies révèlent un processus styloïde pointu et arthritique du radius, un espace réduit dans l’articulation entre le scaphoïde distal et le grand-os, de même qu’un scaphoïde affaissé avec une sclérose et une nécrose avasculaire du pôle proximal (Figure 1).
Figure 1.
Radiographies du poignet montrant les caractéristiques d’un collapsus avancé de la pseudarthrose du scaphoïde (poignet SLAC), notamment un processus styloïde arthritique du radius (A), une articulation lunaire-grand-os rétrécie (B) et une fracture atrophique du scaphoïde avec nécrose avasculaire du pôle proximal du scaphoïde (C)
Sources de l’information
La base de données électronique de PubMed a fait l’objet d’une recension pour trouver des articles portant sur la pathogenèse, l’évaluation et la prise en charge de pathologies importantes de nature squelettique, tendineuse, ligamenteuse ou neuropathique qui peuvent causer une douleur chronique au poignet. Les articles ont été passés en revue pour déterminer leur pertinence et la qualité des données probantes a été évaluée et classée comme étant de niveau 1,2 ou 3. En l’absence de données probantes de grande qualité, l’opinion d’experts et des articles de revue importants ont été cités en référence1-4.
Main message
Évaluation clinique. Il est important de procéder à un bilan standard. On demande à tous les patients laquelle est leur main dominante, leur occupation et leurs loisirs, de même que leurs antécédents de traumatismes, de masses et d’interventions chirurgicales. En plus des antécédents de douleurs, des questions leur sont aussi posées sur d’autres symptômes au poignet comme la présence d’œdème, des difficultés à attraper, des bruits secs, des cliquetis, une raideur et une instabilité. Ces caractéristiques peuvent évoquer des corps étrangers dans les articulations, une subluxation d’un tendon, une instabilité au niveau médio-carpien, la compromission structurelle d’un tendon ou d’un ligament ou des changements de nature arthritique. Une revue des systèmes peut aider à cerner des caractéristiques systémiques qui pourraient faire soupçonner des pathologies rhumatismales comme l’arthrite rhumatoïde, le psoriasis ou le syndrome CREST (calcinose, phénomène de Raynaud, trouble de la motilité œsophagienne, sclérodactylie et télangiectasie) affectant les poignets. Ces caractéristiques peuvent inclure de la fatigue, une perte pondérale, la myalgie, l’enflure et la raideur polyarticulaires, la raideur matinale, des nodules sur les surfaces des extenseurs, des changements à la peau et une déficience oculaire.
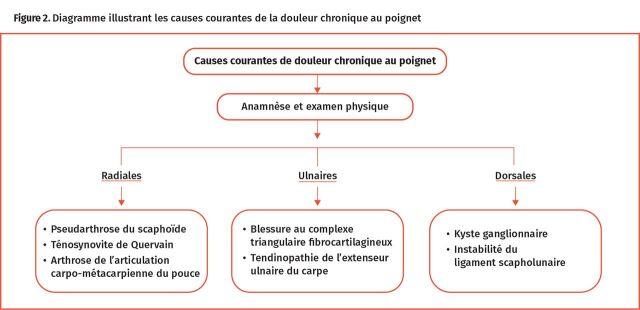
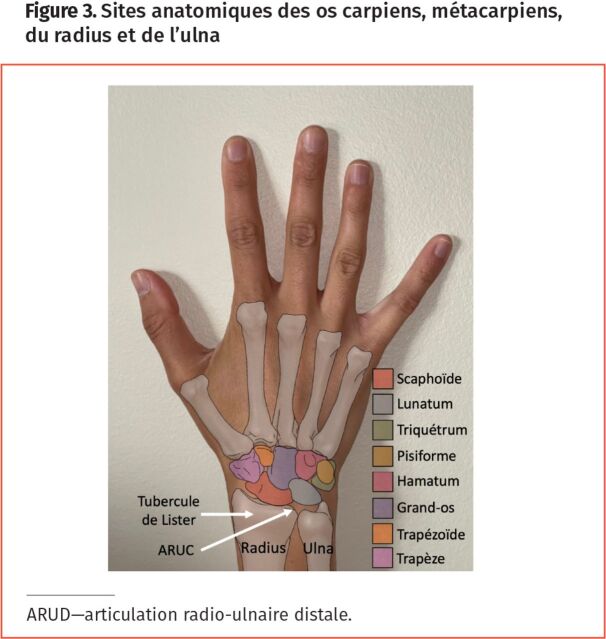
L’examen physique a pour but de localiser avec précision le site de la douleur afin de simplifier les diagnostics différentiels (Figure 2). Après une inspection pour détecter des signes de traumatismes, de l’œdème, des cicatrices, des masses et une atrophie musculaire, il faut palper systématiquement chaque structure anatomique (p. ex. les 8 os carpiens, les multiples ligaments intercarpiens, les tendons flexeurs et extenseurs, les tissus mous adjacents) et évaluer la sensibilité (Figure 3). L’amplitude du mouvement à l’état passif, actif et contre résistance avec une flexion, une extension et une déviation radiale et ulnaire est comparée avec celle du membre opposé. La détection d’une sensibilité à la face radiale, centrale ou ulnaire du poignet aidera les cliniciens à réduire le nombre de diagnostics différentiels et à déterminer les examens ou les investigations appropriés pour confirmer ou exclure des pathologies spécifiques. Un aperçu sur vidéo est accessible en anglais (https://youtu.be/J5EbzrK5ttI)5.
Figure 2.
Diagramme illustrant les causes courantes de la douleur chronique au poignet
Figure 3.
Sites anatomiques des os carpiens, métacarpiens, du radius et de l’ulna
Causes courantes de douleur chronique au poignet
Pseudarthrose du scaphoïde : Si elles passent inaperçues ou sont mal immobilisées, les fractures du scaphoïde peuvent entraîner une pseudarthrose qui se présente sous forme de douleur au poignet du côté du radius et de perte d’amplitude des mouvements. Une pseudarthrose soupçonnée devrait faire l’objet d’un examen par radiographie simple sous 4 angles : postéro-antérieur (PA) avec le poignet en position neutre, PA avec le poignet en déviation ulnaire pour améliorer la visualisation du scaphoïde (« vue du scaphoïde »), oblique et de profil; les radiographies sont communément prescrites sous l’expression « rayons X du poignet sous 3 angles plus l’angle scaphoïde ». La fracture non guérie sera visible et, selon la chronicité de la non-consolidation, d’autres constatations autour de la fracture peuvent inclure une résorption osseuse, la formation de kystes et une sclérose (Figure 1). Une demande de consultation en chirurgie de la main permettra un traitement chirurgical qui comprendra habituellement une fixation interne par réduction chirurgicale à l’aide d’un vissage et d’une greffe osseuse, idéalement avant la progression vers une arthrose du poignet causée par le collapsus avancé de la pseudarthrose du scaphoïde (SNAC). Dans les cas de SNAC, les os carpiens subissent des changements arthrosiques selon un processus dégénératif prévisible du poignet en raison de l’anatomie anormale du scaphoïde en l’absence d’union osseuse. Lorsqu’un SNAC s’est développé, la fixation interne par réduction chirurgicale du scaphoïde à elle seule n’est plus une option, et une intervention chirurgicale plus complexe est souvent nécessaire pour corriger les changements arthritiques s’ils sont symptomatiques.
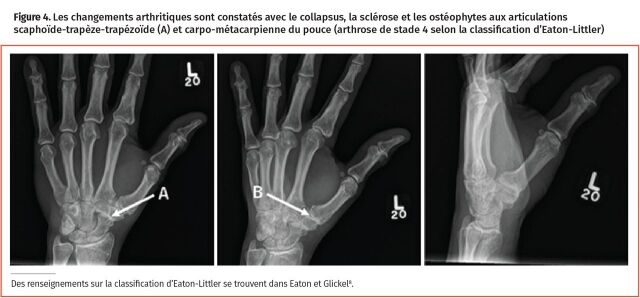
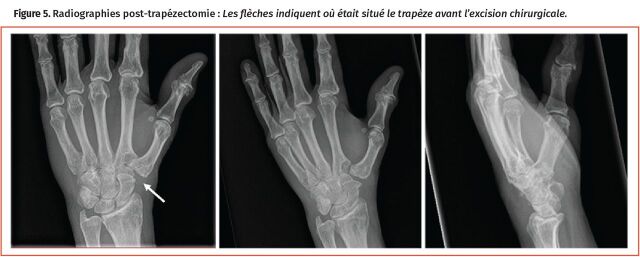
Arthrose de l’articulation carpométacarpienne (ACM) du pouce : L’arthrose de l’ACM du pouce est un problème dégénératif courant chez les femmes après la ménopause6. En plus d’une douleur sourde et constante au repos, les personnes peuvent signaler une faiblesse dans la force de préhension et leur habileté à pincer, qui peut se manifester par de la douleur quand ils ouvrent un bocal ou tournent une clé. L’examen physique peut révéler une sensibilité et une crépitation à l’ACM du pouce. Le « test du broyage » est une manœuvre diagnostique utile (sensibilité de 41 %; spécificité de 100 %) selon lequel la douleur indique un résultat positif lorsqu’une pression axiale est appliquée sur l’ACM et que le pouce est simultanément en rotation7. En complément, le « test du levier » est une manœuvre plus sensible, et la douleur représente un résultat positif lorsque le premier métacarpien est balancé d’un côté et de l’autre en déviation radiale et ulnaire sur le trapèze (sensibilité de 82 %; spécificité de 81 %)7. Les radiographies de la main (prescrites comme « rayons X de la main sous 3 angles » ou « 3 angles du pouce » et un véritable angle antéropostérieur additionnel prescrit comme « rayons X du pouce sous l’angle de Robert pour voir l’ACM du pouce) peuvent aider à visualiser la gravité radiographique des changements arthritiques, quoiqu’ils ne correspondent pas toujours aux constatations cliniques (Figure 4)8. Par conséquent, le traitement est guidé par les symptômes du patient, surtout la douleur lors des activités. Parmi les traitements de première intention figurent une attelle, des modifications aux activités et des anti-inflammatoires non stéroïdiens (AINS)9. Des injections de corticostéroïdes peuvent procurer un soulagement à court terme de la douleur, mais l’effet s’estompe après une utilisation répétée, et elles ont une utilité limitée pour l’arthrite de stade moyen à tardif (données probantes de niveau I)10. Enfin, les patients dont les symptômes ne répondent pas à une prise en charge non chirurgicale devraient faire l’objet d’une demande de consultation en chirurgie de la main pour une éventuelle intervention qui serait le plus communément une trapézectomie (excision du trapèze pour soulager le contact arthritique entre la base métacarpienne du pouce et le trapèze distal) (Figure 5).
Figure 4.
Les changements arthritiques sont constatés avec le collapsus, la sclérose et les ostéophytes aux articulations scaphoïde-trapèze-trapézoïde (A) et carpo-métacarpienne du pouce (arthrose de stade 4 selon la classification d’Eaton-Littler)
Figure 5.
Radiographies post-trapézectomie : Les flèches indiquent où était situé le trapèze avant l’excision chirurgicale.
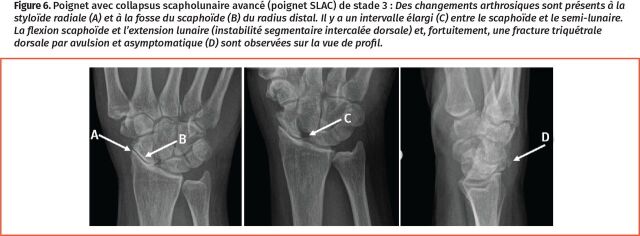
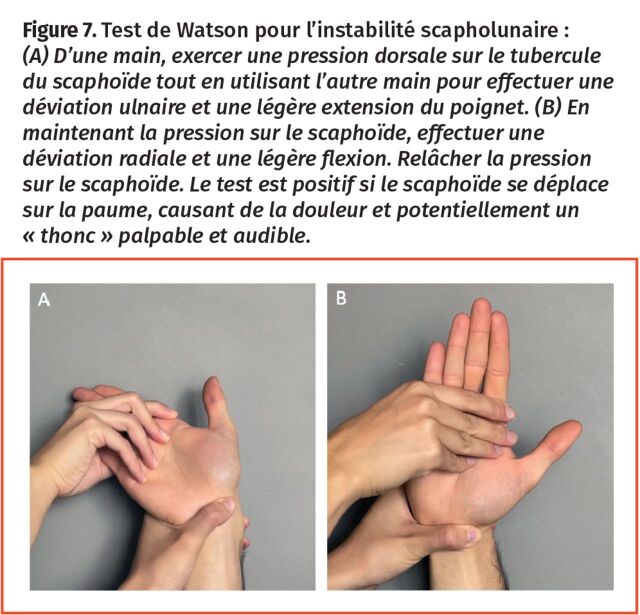
Instabilité du ligament scapholunaire (SL) : Le ligament SL est un ligament du poignet intrinsèque (intrinsèque—connectant les os carpiens, par opposition à extrinsèque—connectant un os carpien à un os non carpien) entre l’os scaphoïde et l’os semi-lunaire (lunatum) qui donne de la stabilité au poignet. Lorsqu’il est déchiré, habituellement à la suite d’une chute, l’intervalle entre le scaphoïde et le semi-lunaire peut s’élargir. Cet écart peut être observé sur une radiographie PA simple lorsque la déformation est statique ou sur une radiographie provoquée d’un poing fermé lorsque la déformation est dynamique (Figure 6). Lors d’une lésion au ligament SL, le scaphoïde peut fléchir et le semi-lunaire peut s’étirer (ce qui est connu comme étant une instabilité dorsale du segment intercalaire, plus visible sur les radiographies de profil) (Figure 6). Les patients chez qui une lésion au ligament SL n’a pas été traitée signalent une douleur au centre de la face dorsale et une force de préhension affaiblie. Une palpation du dos du poignet révèle une sensibilité au-dessus de l’intervalle SL, situé à la largeur d’un doigt par rapport au tubercule dorsal du radius (palpable comme une proéminence osseuse sur le radius dorsal distal). Le test de Watson peut provoquer une douleur au ligament SL ou détecter son instabilité avec une sensibilité de 69 % et une spécificité de 66 % (Figure 7)11. Des radiographies bilatérales pour comparer le poignet symptomatique avec l’asymptomatique (prescrites comme « rayons X sous 3 angles des 2 poignets plus rayons X bilatéraux des poings serrés ») sont utiles. La radiographie des poings fermés peut évoquer une lésion au ligament SL, lorsque l’intervalle SL du poignet symptomatique est plus large par rapport à celui de l’autre côté dans le cas de lésions dynamiques. Rarement, si les constatations radiographiques sont normales, mais qu’une lésion au ligament SL est fortement soupçonnée en se fondant sur l’anamnèse et l’examen physique, un chirurgien de la main peut demander une imagerie par résonnance magnétique (IRM) avec contraste au gadolinium intra-articulaire, et ce, habituellement pour obtenir plus de renseignements avant d’envisager une arthroscopie. Une lésion chronique non traitée du ligament SL peut entraîner un collapsus SL avancé, dans lequel les os carpiens adjacents subissent des changements arthrosiques dégénératifs en raison de la perte de stabilité du ligament SL (Figure 6). Il existe de nombreuses options chirurgicales pour la reconstruction du ligament SL, mais les issues sont souvent médiocres. Dans un cas de collapsus SL avancé, comme dans le poignet SNAC, la « reconstruction » n’est souvent plus possible en raison de l’arthrose, et différentes interventions chirurgicales sont offertes aux patients symptomatiques pour atténuer la douleur.
Figure 6.
Poignet avec collapsus scapholunaire avancé (poignet SLAC) de stade 3 : Des changements arthrosiques sont présents à la styloïde radiale (A) et à la fosse du scaphoïde (B) du radius distal. Il y a un intervalle élargi (C) entre le scaphoïde et le semi-lunaire. La flexion scaphoïde et l’extension lunaire (instabilité segmentaire intercalée dorsale) et, fortuitement, une fracture triquétrale dorsale par avulsion et asymptomatique (D) sont observées sur la vue de profil.
Figure 7.
Test de Watson pour l’instabilité scapholunaire : (A) D’une main, exercer une pression dorsale sur le tubercule du scaphoïde tout en utilisant l’autre main pour effectuer une déviation ulnaire et une légère extension du poignet. (B) En maintenant la pression sur le scaphoïde, effectuer une déviation radiale et une légère flexion. Relâcher la pression sur le scaphoïde. Le test est positif si le scaphoïde se déplace sur la paume, causant de la douleur et potentiellement un « thonc » palpable et audible.
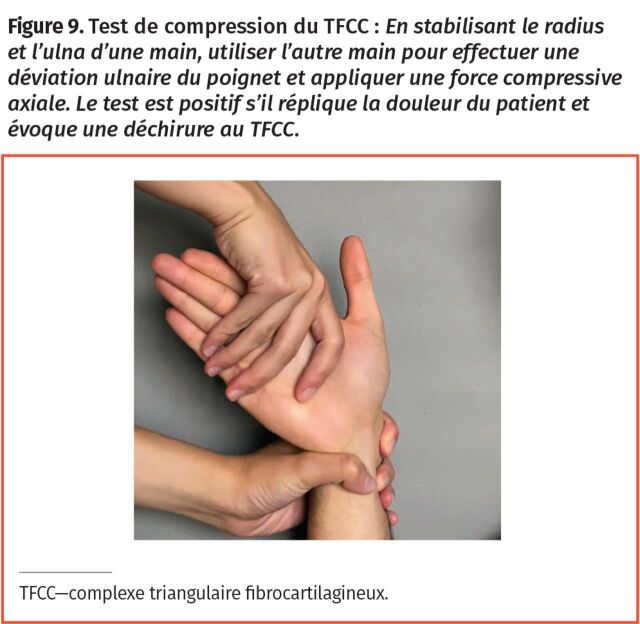
Complexe triangulaire fibrocartilagineux (TFCC) : Le complexe triangulaire fibrocartilagineux sert de principal stabilisateur de l’articulation radio-ulnaire distale (DRUJ) et fonctionne aussi pour transmettre les forces entre les os carpiens et l’ulna. Le TFCC est vulnérable aux dommages causés par l’usure chronique ou une chute sur un poignet en extension, en pronation et en déviation ulnaire, ce dont les patients se souviennent comme étant une foulure antérieure du poignet12. Les patients signalent une douleur du côté de l’ulna, aggravée par des activités qui exigent une pronation et une supination2. Les constatations à l’examen physique révèlent une sensibilité à la folvéa—la dépression de tissus mous à la surface palmaire du poignet côté ulnaire entre la styloïde ulnaire et le tendon flexeur carpo-ulnaire (Figure 8). Le test de compression du TFCC réplique la douleur du patient lors d’une compression axiale sur le TFCC tout en exerçant une déviation ulnaire du poignet (Figure 9); il a une sensibilité de 59 % et une spécificité de 96 %13,14. Ce test comporte de stabiliser l’articulation radiocarpienne du patient en position neutre, tandis que l’autre main saisit l’ulna distale pour exercer alternativement une pression dorsale et palmaire pour vérifier un relâchement ou une fermeté. Les résultats de l’exercice sont comparés à ceux de l’autre poignet. Il convient de signaler qu’une instabilité de la DRUJ peut aussi se produire avec l’absence de consolidation d’une fracture antérieure du radius distal, une non-union qui est observée dans jusqu’à 24 % des cas traités par immobilisation avec un plâtre15-17. L’instabilité de l’articulation radio-ulnaire peut entraîner l’arthrose due à une altération de la biomécanique du poignet.
Figure 8.
Signe de la fovéa : Une pression côté paume est exercée à la fovéa, à l’insertion ulnaire du TFCC à la base radiale de la styloïde ulnaire, reconnue à la palpation comme une dépression de tissus mous entre la styloïde ulnaire et le tendon flexeur carpo-ulnaire. Le test est positif si le patient signale une sensibilité, laissant présager une déchirure du TFCC.
Figure 9.
Test de compression du TFCC : En stabilisant le radius et l’ulna d’une main, utiliser l’autre main pour effectuer une déviation ulnaire du poignet et appliquer une force compressive axiale. Le test est positif s’il réplique la douleur du patient et évoque une déchirure au TFCC.
Les particularités du traitement conservateur à court terme ne font pas consensus pour les déchirures du TFCC, car certains recommandent un plâtre au-dessus du coude, ce qui limite la pronosupination de l’avantbras s’il y a déchirure sans instabilité de la DRUJ, tandis que d’autres recommandent une attelle palmaire au poignet pendant 4 semaines (données probantes de niveau 2)18. En présence d’une instabilité ou de symptômes persistants, une demande de consultation en chirurgie de la main est recommandée pour guider l’immobilisation, suivie d’un retour aux activités ou encore d’une intervention chirurgicale, si elle est indiquée. Habituellement, une arthroscopie du poignet est utilisée pour visualiser entièrement, examiner et réparer la déchirure. Des radiographies du poignet peuvent être utiles pour évaluer les variations ulnaires (la longueur de l’ulna distale comparée à celle du radius distal). Les patients dont l’ulna est plus longue que le radius se voient souvent offrir une ostéotomie pour raccourcir l’ulna afin de délester le TFCC douloureux et de raffermir le TFCC et les ligaments carpo-ulnaires.
Ténosynovite de De Quervain : La ténosynovite de De Quervain résulte d’une inflammation et d’un épaississement de la gaine du compartiment du premier extenseur à la suite d’une utilisation répétée; elle se manifeste par une extension et une abduction douloureuses, et par une douleur au poignet du côté du radius. Elle est 10 fois plus courante chez les femmes que chez les hommes, et l’on croit que cela est attribuable à des différences anatomiques et hormonales sous-jacentes19-21. Un résultat positif au test de Finkelstein, exécuté par une flexion passive du pouce, de même qu’une déviation ulnaire du poignet pour étirer les tendons du compartiment du premier extenseur et répliquer la douleur du patient, est pathognomonique de ce problème22. La palpation au-dessus des tendons du compartiment du premier extenseur, l’abducteur du grand pollicis et l’extenseur du petit pollicis, est douloureuse dans le cas de ce problème. La prise en charge initiale comporte une attelle spica pour le pouce, de la compression, une modification des activités, des AINS ou des injections de corticostéroïdes, ce qui peut se traduire par une disparition des symptômes chez 82 % des patients à 6 semaines, et chez 52 % à la fois à 6 et à 12 mois (données probantes de niveau 1)23-25. Idéalement, les injections de corticostéroïdes devraient être effectuées en se guidant par échographie pour améliorer l’exactitude de l’injection et produire de meilleurs résultats24. L’assistance par échographie revêt une importance particulière s’il y a un septum intracompartimental séparant l’abducteur du grand pollicis et l’extenseur du petit pollicis, ce qui nécessiterait une injection dans les 2 « sous-tunnels » à l’intérieur du compartiment du premier extenseur. S’il persiste des symptômes en dépit de la prise en charge non chirurgicale, une demande de consultation en chirurgie de la main peut être faite dans le but d’envisager une décompression chirurgicale du compartiment du premier extenseur22,24. Ce problème se résorbe souvent de lui-même durant la grossesse, et des mesures non chirurgicales avec observation suffisent habituellement.
Tendinopathie de l’extenseur ulnaire du carpe (ECU) : Fréquente chez les joueurs de tennis et de golf, la tendinopathie distale de l’ECU peut entraîner une douleur du côté ulnaire du poignet, et une faiblesse à l’extension du poignet et en déviation ulnaire. Le test de synergie de l’ECU peut répliquer la douleur du patient au moyen d’une contraction isométrique du muscle ECU. En fléchissant le coude du patient à 90°, en effectuant une supination de l’avant-bras et en saisissant le pouce et le majeur du patient, le patient a une abduction radiale du pouce contre résistance26. Une subluxation de l’ECU peut aussi causer une douleur au poignet du côté ulnaire dorsal. Elle peut être répliquée en bougeant le poignet du patient d’une supination et extension à une flexion et déviation ulnaire; dans un résultat de test positif, la douleur est remarquée lorsqu’une subluxation du tendon ECU se produit quand il passe de sa position dorsale à la tête de l’ulna à une position palmaire ulnaire relativement à la tête de l’ulna (sensibilité de 74 %; spécificité de 86 %). Pour stabiliser le tendon, une attelle ou une intervention chirurgicale peuvent être envisagées pour reconstruire le tendon ECU27,28. Dans le cas d’une tendinopathie chronique de l’ECU sans subluxation, la prise en charge initiale comporte des AINS avec un renforcement isométrique et excentrique de l’ECU (données probantes de niveau 3)29.
Syndrome du tunnel carpien (CTS) : Étant le syndrome de coincement de nerf le plus courant, le CTS touche de 3,1 à 4,6 % de la population30. Sur le plan clinique, les patients décrivent la douleur comme si elle affectait plus la main que le poignet. Les personnes signalent un picotement ou un engourdissement dans la distribution du nerf médian, touchant le pouce, l’index, le majeur et la moitié ulnaire de l’annulaire. Le test de Phalen (sensibilité de 70 %; spécificité de 84 %) et le test de Tinel (sensitivité de 56 %; spécificité de 80 %) peuvent provoquer ces symptômes par une manœuvre d’hyperflexion dorsale des poignets dans le premier, et par une percussion sur le tunnel carpien dans le deuxième31. Le test de compression carpienne, qui implique une compression du ligament carpien, a l’utilité diagnostique la plus élevée (sensibilité de 87 %; spécificité de 90 %)31. Dans les cas de neuropathie avancée, on observe une faiblesse à l’abduction et à l’opposition du pouce, de même qu’une atrophie du muscle thénar à l’inspection. Le syndrome du tunnel carpien est souvent diagnostiqué cliniquement, mais des études de conduction nerveuse et l’électromyographie peuvent fournir plus de renseignements sur la sévérité et aider lorsque des pathologies additionnelles (p. ex. maladie de la colonne cervicale) ou des symptômes atypiques sont présents. La prise en charge initiale consiste à minimiser les activités comportant des flexions excessives du poignet pour diminuer la compression du tunnel carpien et à porter une attelle neutre au poignet la nuit, ce qui a été démontré comme étant efficace pour améliorer les symptômes à court terme (données probantes de niveau 1)32. On peut envisager des injections de corticostéroïdes pour un soulagement à court terme; par ailleurs, les issues à long terme sont variables, et 1 étude faisait valoir un soulagement à court terme des symptômes avec une seule injection de corticostéroïdes chez 79 % des patients à 6 semaines, 53 % à 6 mois et 31 % à 12 mois25,33. Si les symptômes persistent, une demande de consultation pour une décompression chirurgicale est recommandée.
Kystes ganglionnaires : Les kystes ganglionnaires, aussi appelés kystes synoviaux, sont des masses bénignes remplies de liquide qui se trouvent communément sur la face postérieure du poignet à partir du ligament SL. Si les kystes sont asymptomatiques, l’éducation, la rassurance et l’observation sont recommandées. Si les kystes sont symptomatiques et qu’une douleur importante gêne le fonctionnement au quotidien, on peut envisager l’aspiration ou une excision chirurgicale; les taux de récurrence après l’aspiration et l’excision sont respectivement de 21 et 59 % (données probantes de niveau 1)34. Par ailleurs, l’éducation concernant les taux de récurrence est importante; les patients doivent comprendre que la douleur au poignet qui en découle ne disparaît pas toujours. Une douleur considérable peut évoquer d’autres pathologies sous-jacentes, comme une lésion au ligament SL, et l’imagerie avancée comme l’IRM ou une arthroscopie du poignet pourrait être indiquée. Pour des masses superficielles de tissus mous comme les kystes ganglionnaires, la sensibilité (94,1 %) et la spécificité (99,7 %) de l’échographie sont excellentes35, quoiqu’elle soit rarement indiquée; le diagnostic clinique demeure le premier choix.
Recommandations concernant l’imagerie. Les radiographies simples sont l’imagerie de première intention pour les lésions ligamentaires (Tableau 1). L’élargissement des intervalles ligamentaires lorsqu’il est comparé à celui du membre opposé, et les changements compensatoires aux os carpiens adjacents peuvent être observés. Dans d’autres cas, les constatations aux radiographies simples peuvent être normales et inciter à procéder à une évaluation plus poussée, par un médecin ayant des compétences avancées en problèmes musculosquelettiques, guidée par l’anamnèse, l’examen physique du patient et les constatations à l’IRM. Les écographies ont une faible sensibilité dans l’identification des lésions ligamentaires (sensibilité de 46,2 %; spécificité de 100 %), et c’est pourquoi l’IRM est recommandée lorsque les constatations sont négatives sur les radiographies, mais que les symptômes persistent36,37. Quoique l’IRM soit exacte à 97 % dans la détection des déchirures de ligaments centraux et du côté du radius, elle n’offre pas la même exactitude dans la détection des lésions ligamentaires du côté de l’ulna. L’arthrographie par résonnance magnétique (sensibilité de 85 %; spécificité de 76 %) est utile dans le diagnostic des pathologies ligamenteuses du côté de l’ulna38.
Tableau 1.
Investigations de première intention pour les causes courantes de douleur chronique au poignet
| PATHOLOGIE | INVESTIGATION DE PREMIÈRE INTENTION | VUES |
|---|---|---|
| Pseudarthrose du scaphoïde | Radiographie | Vues du poignet sous 3 angles plus l’angle scaphoïde |
| Arthrose de l’articulation CMC | Radiographie | Vues de la main et du pouce sous 3 angles; vue nette AP du pouce |
| Instabilité scapholunaire | Radiographie | Vues des 2 poignets sous 3 angles plus une vue du poing serré des 2 poignets |
| Lésion au TFCC | Radiographie | Vues du poignet sous 3 angles |
| Ténosynovite de De Quervain |
Échographie | Vues du compartiment du premier extenseur |
| Tendinopathie de l’ECU | Échographie | Vues du compartiment du sixième extenseur |
| Syndrome du canal carpien | Étude de conduction nerveuse ou électromyographie | SO |
| Kyste ganglionnaire | Échographie | Vues de la masse |
AP—antéropostérieur, CMC—carpo-métacarpienne, ECU—extenseur ulnaire du carpe, SO—sans objet, TFCC—complexe triangulaire fibrocartilagineux.
Pour les tendinopathies, le diagnostic se fonde sur l’anamnèse et l’examen physique. L’imagerie est indiquée si le patient ne répond pas à une prise en charge conservatrice dans le but de trouver d’autres diagnostics ou si le diagnostic initial n’est pas précis26. Pour les pathologies aux tendons, l’échographie normale permet de visualiser les déchirures ou l’inflammation (Tableau 1). En outre, l’évaluation dynamique peut aider à visualiser une subluxation39.
Résolution du cas
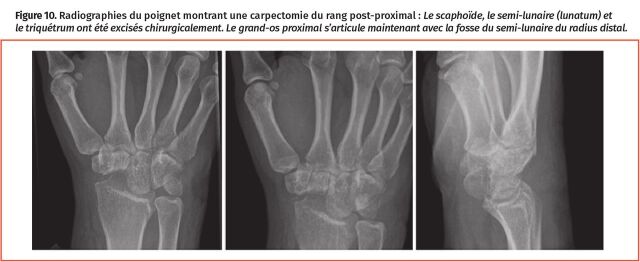
La patiente souffre d’une pseudarthrose du scaphoïde distal et des changements arthritiques du SNAC qui lui sont associés, développés au fil des ans. En dépit des interventions non chirurgicales comme une attelle, des AINS topiques et oraux, et des modifications actives aux activités, la patiente a continué d’avoir une douleur quotidienne qui s’aggravait et a choisi un traitement chirurgical. En raison de l’étendue du collapsus du scaphoïde, de la nécrose avasculaire et de l’arthrose connexe, le scaphoïde et les changements subis ont été jugés non propices à une reconstruction. On a offert à la patiente des options de « sauvetage » et elle a choisi une carpectomie de la rangée proximale (excision des os de la rangée carpienne proximale : scaphoïde, semi-lunaire [lunatum] et triquétrum) au lieu d’une fusion partielle du poignet, pour préserver une plus grande amplitude des mouvements du poignet, et pour éviter les complications matérielles et le risque d’une non-union ou d’une mauvaise consolidation (Figure 10). La douleur de la patiente s’est beaucoup améliorée après l’intervention chirurgicale.
Figure 10.
Radiographies du poignet montrant une carpectomie du rang post-proximal : Le scaphoïde, le semi-lunaire (lunatum) et le triquétrum ont été excisés chirurgicalement. Le grand-os proximal s’articule maintenant avec la fosse du semi-lunaire du radius distal.
Conclusion
La douleur chronique au poignet est un problème courant dont les diagnostics différentiels sont multiples; ils incluent des masses, ainsi que des pathologies de nature squelettique, tendineuse, ligamenteuse et neuropathique. Nous avons présenté une approche pour déterminer, diagnostiquer et initialement prendre en charge les causes courantes de la douleur chronique au poignet. Dans la plupart des cas, une anamnèse et un examen physique rigoureux peuvent considérablement réduire le nombre de diagnostics différentiels. En raison de l’utilisation accrue de l’imagerie et des coûts à la hausse des soins de santé, il importe d’utiliser judicieusement l’imagerie diagnostique. Si l’imagerie est indiquée, la radiographie et l’échographie sont souvent appropriées, mais l’imagerie avancée peut être indiquée dans certains scénarios cliniques précis.
Points de repère du rédacteur
▸ La douleur chronique au poignet est un problème courant pour lequel les diagnostics différentiels sont multiples; ils incluent des masses, ainsi que des pathologies dont les causes peuvent être de nature squelettique, tendineuse, ligamenteuse ou neuropathique. Une anamnèse et un examen clinique rigoureux peuvent restreindre considérablement le nombre de diagnostics différentiels. Compte tenu du recours accru à l’imagerie et des coûts à la hausse des soins de santé, il importe d’utiliser judicieusement l’imagerie diagnostique. S’il est indiqué d’y recourir, les radiographies et les échographies sont souvent appropriées, mais dans certains scénarios cliniques précis, l’imagerie avancée peut être indiquée.
▸ Il est important de procéder à un bilan standard. On demande à tous les patients laquelle est leur main dominante, leur occupation et leurs loisirs, de même que leurs antécédents de traumatismes, de masses et d’interventions chirurgicales. Des questions sont aussi posées sur d’autres symptômes au poignet, comme la présence d’œdème, des difficultés à attraper, des bruits secs, des cliquetis, une raideur et une instabilité. Ces caractéristiques peuvent évoquer des corps étrangers dans les articulations, une subluxation d’un tendon, une instabilité au niveau médio-carpien, la compromission structurelle d’un tendon ou d’un ligament, ou des changements de nature arthritique.
▸ L’examen physique a pour but d’établir avec exactitude le site de la douleur. L’amplitude du mouvement à l’état passif, actif et contre résistance, avec une flexion, une extension et une déviation radiale et ulnaire, est comparée avec celle du membre opposé. La détection d’une sensibilité à la face radiale, centrale ou ulnaire du poignet aidera les cliniciens à réduire le nombre de diagnostics différentiels et à déterminer les examens ou les investigations appropriés pour confirmer ou exclure des pathologies spécifiques.
Footnotes
Collaborateurs
Tous les auteurs ont collectivement conçu l’idée présentée pour le rapport. Shayan Hemmati, le Dr Brett Ponich, la Dre Ann-Sophie Lafreniere, la Dre Olivia Genereux et le Dr Brian Rankin ont travaillé ensemble pour recenser et interpréter la littérature scientifique récente, et pour rédiger le manuscrit. La Dre Kate Elzinga a guidé et aidé dans la préparation du manuscrit et dans la rédaction, en offrant une opinion d’experte sur les sujets discutés. Tous les auteurs ont révisé le manuscrit de manière critique et ont approuvé la version finale.
Intérêts concurrents
Aucun déclaré
Cet article donne droit à des crédits d’autoapprentissage certifiés Mainpro+. Pour obtenir des crédits, allez à https://www.cfp.ca et cliquez sur le lien vers Mainpro+.
Cet article a fait l’objet d’une révision par des pairs.
The English version of this article is available at https://www.cfp.ca on the table of contents for the January 2024 issue on page 16 .
Références
- 1.DaSilva MF, Goodman AD, Gil JA, Akelman E.. Evaluation of ulnar-sided wrist pain. J Am Acad Orthop Surg 2017;25(8):e150-6. [DOI] [PubMed] [Google Scholar]
- 2.Pang EQ, Yao J.. Ulnar-sided wrist pain in the athlete (TFCC/DRUJ/ECU). Curr Rev Musculoskelet Med 2017;10(1):53-61. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 3.Boyd B, Adams J.. Distal radioulnar joint instability. Hand Clin 2021;37(4):563-73. [DOI] [PubMed] [Google Scholar]
- 4.Kuo CE, Wolfe SW.. Scapholunate instability: current concepts in diagnosis and management. J Hand Surg Am 2008;33(6):998-1013. [DOI] [PubMed] [Google Scholar]
- 5.Shayan K. Chronic wrist pain: physical exam overview [vidéo]. San Bruno, CA: YouTube; 2023. Accessible à : https://youtu.be/J5EbzrK5ttI. Réf. du 29 nov. 2023. [Google Scholar]
- 6.Bakri K, Moran SL.. Thumb carpometacarpal arthritis. Plast Reconstr Surg 2015;135(2):508-20. [DOI] [PubMed] [Google Scholar]
- 7.Model Z, Liu AY, Kang L, Wolfe SW, Burket JC, Lee SK.. Evaluation of physical examination tests for thumb basal joint osteoarthritis. Hand (N Y) 2016;11(1):108-12. Publ. en ligne du 13 janv. 2016. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 8.Eaton RG, Glickel SZ.. Trapeziometacarpal osteoarthritis. Staging as a rationale for treatment. Hand Clin 1987;3(4):455-71. [PubMed] [Google Scholar]
- 9.Pickrell BB, Eberlin KR.. Thumb basal joint arthritis. Clin Plast Surg 2019;46(3):407-13. [DOI] [PubMed] [Google Scholar]
- 10.Meenagh GK, Patton J, Kynes C, Wright GD.. A randomised controlled trial of intraarticular corticosteroid injection of the carpometacarpal joint of the thumb in osteoarthritis. Ann Rheum Dis 2004;63(10):1260-3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 11.LaStayo P, Howell J.. Clinical provocative tests used in evaluating wrist pain: a descriptive study. J Hand Ther 1995;8(1):10-7. [DOI] [PubMed] [Google Scholar]
- 12.Henry MH. Management of acute triangular fibrocartilage complex injury of the wrist. J Am Acad Orthop Surg 2008;16(6):320-9. [DOI] [PubMed] [Google Scholar]
- 13.Lindau T, Adlercreutz C, Aspenberg P.. Peripheral tears of the triangular fibrocartilage complex cause distal radioulnar joint instability after distal radial fractures. J Hand Surg Am 2000;25(3):464-8. [DOI] [PubMed] [Google Scholar]
- 14.Ahn AK, Chang D, Plate AM.. Triangular fibrocartilage complex tears: a review. Bull NYU Hosp Jt Dis 2006;64(3-4):114-8. [PubMed] [Google Scholar]
- 15.Katt B, Seigerman D, Lutsky K, Beredjiklian P.. Distal radius malunion. J Hand Surg Am 2020;45(5):433-42. Publ. en ligne du 24 mars 2020. [DOI] [PubMed] [Google Scholar]
- 16.Cooney WP, Linscheid RL, Dobyns JH, editors. The wrist: diagnosis and operative treatment, volume 1. St Louis, MO: Mosby; 1998. p. 365-84. [Google Scholar]
- 17.Sharma H, Khare GN, Singh S, Ramaswamy AG, Kumaraswamy V, Singh AK.. Outcomes and complications of fractures of distal radius (AO type B and C): volar plating versus nonoperative treatment. J Orthop Sci 2014;19(4):537-44. Publ. en ligne du 26 mars 2014. Erratum dans : J Orthop Sci 2014;19(4): 545. [DOI] [PubMed] [Google Scholar]
- 18.Park MJ, Jagadish A, Yao J.. The rate of triangular fibrocartilage injuries requiring surgical intervention. Orthopedics 2010;33(11):806. [DOI] [PubMed] [Google Scholar]
- 19.Kahn SB, Xu RY, rédacteurs. Musculoskeletal sports and spine disorders: a comprehensive guide. Cham, Suisse: Springer International; 2018. [Google Scholar]
- 20.Ramchandani J, Thakker A, Tharmaraja T.. Time to reconsider occupation induced de Quervain’s tenosynovitis: an updated review of risk factors. Orthop Rev (Pavia) 2022;14(4):36911. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 21.Shen PC, Wang PH, Wu PT, Wu KC, Hsieh JL, Jou IM.. The estrogen receptor-β expression in de Quervain’s disease. Int J Mol Sci 2015;16(11):26452-62. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 22.Ilyas AM, Ast M, Schaffer AA, Thoder J.. De Quervain tenosynovitis of the wrist. J Am Acad Orthop Surg 2007;15(12):757-64. Erratum dans : J Am Acad Orthop Surg 2008;16(2): 35A. [DOI] [PubMed] [Google Scholar]
- 23.Ashraf MO, Devadoss VG.. Systematic review and meta-analysis on steroid injection therapy for de Quervain’s tenosynovitis in adults. Eur J Orthop Surg Traumatol 2014;24(2):149-57. Publ. en ligne du 22 janv. 2013. [DOI] [PubMed] [Google Scholar]
- 24.Abi-Rafeh J, Kazan R, Safran T, Thibaudeau S.. Conservative management of de Quervain stenosing tenosynovitis: review and presentation of treatment algorithm. Plast Reconstr Surg 2020;146(1):105-26. [DOI] [PubMed] [Google Scholar]
- 25.Blazar PE, Floyd WE 4th, Han CH, Rozental TD, Earp BE.. Prognostic indicators for recurrent symptoms after a single corticosteroid injection for carpal tunnel syndrome. J Bone Joint Surg Am 2015;97(19):1563-70. [DOI] [PubMed] [Google Scholar]
- 26.Patrick NC, Hammert WC.. Hand and wrist tendinopathies. Clin Sports Med 2020;39(2):247-58. [DOI] [PubMed] [Google Scholar]
- 27.Sato J, Ishii Y, Noguchi H.. Diagnostic performance of the extensor carpi ulnaris (ECU) synergy test to detect sonographic ECU abnormalities in chronic dorsal ulnar-sided wrist pain. J Ultrasound Med 2016;35(1):7-14. Publ. en ligne du 20 nov. 2015. [DOI] [PubMed] [Google Scholar]
- 28.Wagner ER, Gottschalk MB.. Tendinopathies of the forearm, wrist, and hand. Clin Plast Surg 2019;46(3):317-27. Publ. en ligne du 12 avr. 2019. [DOI] [PubMed] [Google Scholar]
- 29.Campbell D, Campbell R, O’Connor P, Hawkes R.. Sports-related extensor carpi ulnaris pathology: a review of functional anatomy, sports injury and management. Br J Sports Med 2013;47(17):1105-11. Publ. en ligne du 4 oct. 2013. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 30.Atroshi I, Gummesson C, Johnsson R, Ornstein E, Ranstam J, Rosén I.. Prevalence of carpal tunnel syndrome in a general population. JAMA 1999;282(2):153-8. [DOI] [PubMed] [Google Scholar]
- 31.Durkan JA. A new diagnostic test for carpal tunnel syndrome. J Bone Joint Surg Am 1991;73(4):535-8. Erratum dans : J Bone Joint Surg Am 1992;74(2): 311. [PubMed] [Google Scholar]
- 32.Page MJ, Massy-Westropp N, O’Connor D, Pitt V.. Splinting for carpal tunnel syndrome. Cochrane Database Syst Rev 2012;(7):CD010003. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 33.Calandruccio JH, Thompson NB.. Carpal tunnel syndrome: making evidence-based treatment decisions. Orthop Clin North Am 2018;49(2):223-9. Publ. en ligne du 1 févr. 2018. [DOI] [PubMed] [Google Scholar]
- 34.Head L, Gencarelli JR, Allen M, Boyd KU.. Wrist ganglion treatment: systematic review and meta-analysis. J Hand Surg Am 2015;40(3):546-53.e8. [DOI] [PubMed] [Google Scholar]
- 35.Hung EHY, Griffith JF, Ng AWH, Lee RKL, Lau DTY, Leung JCS.. Ultrasound of musculoskeletal soft-tissue tumors superficial to the investing fascia. AJR Am J Roentgenol 2014;202(6):W532-40. [DOI] [PubMed] [Google Scholar]
- 36.Expert Panel on Musculoskeletal Imaging; Torabi M, Lenchik L, Beaman FD, Wessell DE, Bussell JKet al. . ACR Appropriateness Criteria® acute hand and wrist trauma. J Am Coll Radiol 2019;16(5S):S7-17. [DOI] [PubMed] [Google Scholar]
- 37.Dao KD, Solomon DJ, Shin AY, Puckett ML.. The efficacy of ultrasound in the evaluation of dynamic scapholunate ligamentous instability. J Bone Joint Surg Am 2004;86(7):1473-8. [DOI] [PubMed] [Google Scholar]
- 38.Rüegger C, Schmid MR, Pfirrmann CWA, Nagy L, Gilula LA, Zanetti M.. Peripheral tear of the triangular fibrocartilage: depiction with MR arthrography of the distal radioulnar joint. AJR Am J Roentgenol 2007;188(1):187-92. [DOI] [PubMed] [Google Scholar]
- 39.Starr HM Jr, Sedgley MD, Means KR Jr, Murphy MS.. Ultrasonography for hand and wrist conditions. J Am Acad Orthop Surg 2016;24(8):544-54. [DOI] [PubMed] [Google Scholar]