RESUME
Introduction: La voie radiale conventionnelle (VRC), approche de référence pour les interventions coronaires percutanées (ICP), est associée au risque d’occlusion de l’artère radiale (OAR). La voie radiale distale (VRD) est une alternative efficace avec moins de complications. Objectif: Evaluer l’efficacité quant au succès de la ponction et la sécurité par le taux d’OAR de la VRD lors des ICPs électives chez des patients tunisiens.Méthodes: Il s’agissait d’un essai de non-infériorité contrôlé randomisé incluant des patients hospitalisés pour ICP élective. Le protocole était publié auparavant (Tunis Med 2022; 100(3) : 192-202). Les critères de jugement principaux étaient le succès de la ponction et le taux d’OAR à 30 jours. Résultats: Au total 250 patients étaient inclus les groupes étaient comparables. L’examen pré-procédural du pouls radial et du test de Barbeau étaient semblables. Les ICPs étaient majoritairement des coronarographies (82%). En ITT, respectivement en VRC versus VRD, le succès de la ponction était similaire (97,6% versus 96,8% ; p≤0,500). Les taux d’OAR étaient semblables (2,4% versus 3,2% ;p≤0,500). Les crossovers étaient semblables. L’ICP par VRD durait plus longtemps mais n’était pas plus irradiante, toutefois elle nécessitait plus de produit de contraste. Les complications hémorragiques et vasculaires globales étaient semblables.Conclusion: Cette étude a démontré la non-infériorité de la VRD comparativement à la VRC pour les ICPs électives chez une population Tunisienne concernant le succès de la ponction et l’OAR à 30 jours. Des essais multicentriques incluant les ICPs urgentes avec dépistage échographique systématique de l’OAR sont nécessaires.
ABSTRACT
INTRODUCTION: The conventional radial approach (CRA), the gold standard approach for percutaneous coronary interventions (PCI), is associated with the risk of radial artery occlusion (RAO). The distal radial approach (DRA) is an effective alternative with fewer complications. AIM: To evaluate the efficacy in terms of puncture success and safety by RAO rate of the DRA in elective PCI in Tunisian patients. METHODS: It was a randomized controlled non-inferiority trial including patients hospitalized for elective PCI. The protocol was previously published (Tunis Med 2022; 100(3): 192-202). The primary endpoints were puncture success and RAO rate at 30 days. RESULTS: Overall, 250 patients were included and the groups were comparable. The preprocedural examination of the radial pulse and the Barbeau test were similar. The majority of PCIs were coronary angiography (82%). In ITT, respectively in CRA versus DRA, puncture success rates were similar (97.6% versus 96.8%; p≤0.500). RAO rates were similar (2.4% versus 3.2%; p≤0.500). Crossovers were similar. PCI through DRA lasted longer but was not more irradiating, however it required more contrast. Overall bleeding and vascular complications were similar. CONCLUSION: This study demonstrated the non-inferiority of DRA compared to CRA for elective PCIs in a Tunisian population regarding puncture success and RAO rate at 30 days. Multicenter trials including urgent PCI with systematic ultrasound screening for RAO are needed.
INTRODUCTION
L’accès vasculaire par la voie radiale conventionnelle (VRC) est actuellement la voie de référence pour des interventions coronaires percutanées (ICPs) recommandée par les directives européennes et américaines afin de réduire les saignements et les complications vasculaires par rapport à l’approche fémorale (recommandation I-A) (1, 2). Toutefois, l’occlusion de l’artère radiale (OAR) ponctionnée est la complication prédominante. Elle varie entre 1 et 30 % des cas (3, 4). Certaines présentations anatomiques ou antécédents de chirurgie orthopédique avec difficulté de positionnement du poignet limitent le recours large à la VRC. La voie radiale distale (VRD) a récemment émergé comme alternative qui combine les avantages de la VRC et un confort de l’opérateur et du patient (5–7). Comparativement à la VRC, la VRD présente un taux de succès de ponction proche mais engendre cinq fois moins d’OAR (7). Cependant, on dispose de peu de données Maghrébines évaluant l’efficacité et la sécurité de la VRD. En Tunisie, une seule étude observationnelle, non randomisée était réalisée en 2019 mais n’a pas évalué cette approche en pratique courante (8). L’objectif de ce travail était d’évaluer la non-infériorité de la VRD par rapport à la VRC quant à l’efficacité selon le succès de la ponction et la sécurité selon le taux d’OAR chez des patients tunisiens hospitalisés pour ICP élective.
METHODES
L’étude TunDRA (Tunisia Distal Radial Access) (NCT05311111) était un essai contrôlé randomisé de non- infériorité comparant VRD à la VRC. Les patients éligibles hospitalisés au service de cardiologie à l’hôpital militaire de Tunis pour ICP élective étaient randomisés en deux groupes parallèles (VRD versus VRC). Les deux critères de jugement principaux étaient les taux de succès de la ponction et l’incidence de l’OAR évaluée à la fois par l’examen du pouls radial (1) et le test de Barbeau (2); confirmée par échographie à 30 jours. Les critères de jugement secondaires comprenaient le succès du cathétérisme, le crossover, la durée de la procédure, le spasme de l’artère radiale, le score QuickDASH (quick disability of the arm, shoulder, and hand), le score de douleur, les complications liées au site d’accès et les complications hémorragiques selon les classifications EASY (Early discharge After transradial Stenting of coronarY arteries) et BARC (Bleeding Academic Reaserch Consortium) (9 ,10). La randomisation a été individuelle centralisée. Une analyse en simple aveugle était menée selon les méthodes en intention de traiter (ITT) et per-protocole (PP). Les considérations éthiques ont été prises en compte et respectées. Selon une marge de non infériorité à 10%, une puissance à 90%, un risque alpha à 2,5% et un risque d’attrition à 10%, 250 sujets étaient nécessaires. La méthodologie incluant la sélection de la population et le protocole de l’intervention a été publié en tant que protocole en cours (11).
RESULTATS
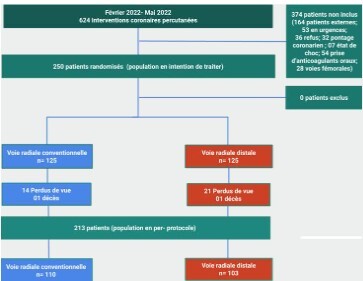
De février 2022 à mai 2022, 624 ICP consécutives étaient réalisées. La population en intention de traiter (ITT) était composée de 250 patients randomisés en deux groupes selon la voie d’abord vasculaire désignée. La population en per-protocole (PP) excluait 15 patients du groupe-VRC et 22 patients du groupe-VRD. Le diagramme de flux est illustré à la figure 1.
Figure 1. diagramme de flux de l’étude Hôpital militaire principal d’instruction de Tunis entre février 2022 et Mai 2022.
Les caractéristiques cliniques de base étaient comparables entre les deux groupes (tableau 1). Les ICP comprenaient 82% coronarographies. Le côté droit était choisi chez 96,4% des patients. Dans le groupe- VRD, le site de la ponction était majoritairement au niveau dorsal (87,2%)
Critères de jugement principaux
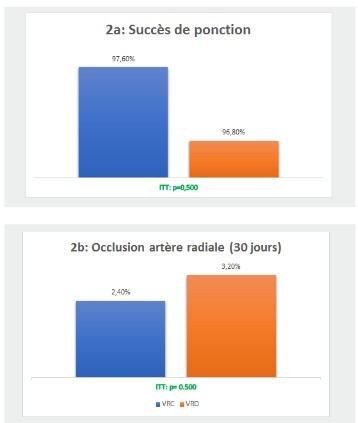
Le taux global de succès de la ponction était 97,2% en ITT. Il n’y avait pas de différence significative entre les deux voies. (Figure 2 a). Lors de l’examen à 30 jours, l’examen du pouls radial n’était pas significativement différent entre les deux groupes (p≤ 0,036 en ITT) et pareillement pour le test de Barbeau (p≤ 0,141 en ITT). En comparant l’examen pré et post procédural, il n’y avait pas de différence significative du pouls radial aussi bien dans le groupe-VRC que celui de VRD (p≤ 0,109 versus p≤ 0,029 en ITT). Néanmoins, une différence significative était mise en évidence pour le test de Barbeau dans les deux groupes (respectivement pour la VRC et la VRD : p≤ 0,005 versus p<10-3 en ITT). La modification de l’intensité du pouls radial et/ou du test de Barbeau était observée chez 53 patients au total pour lesquels on a complété par une échographie doppler. Cette modification était semblable entre les deux groupes aussi bien pour l’intensité du pouls (en ITT p≤0,574) que le test de Barbeau (en ITT p≤0,043). Ainsi, l’occlusion et/ ou la sub-occlusion de l’artère radiale ponctionnée est survenue chez sept patients soit 2,8% dont trois patients (2,4%) dans le groupe-VRC versus quatre patients (3,2%) dans le groupe-VRD sans différence significative (p≤ 0,500). L’analyse en PP a montré des résultats cohérents (figure 2 b)
Tableau 1 : Caractéristiques de base des deux groupes de l’étude .
| Paramètre | VRC (n=125) | VRD (n=125) | p | |
|---|---|---|---|---|
|
Age |
63,56 ± 10,325 |
63,70 ±11,565 |
0,922 |
|
|
IMC en kg/m2 |
27,40 (24,94;30,77) |
27,05 (24,36;29,20) |
0,203 |
|
|
Pression artérielle systolique en mmHg |
125 (114 ; 140) |
130 (120 ; 147) |
0,234 |
|
|
Pression artérielle diastolique en mmHg |
70 (65 ; 78) |
70 (60 ; 80) |
0,385 |
|
|
Fréquence Cardiaque |
70 (65 ; 78) |
71 (65 ; 80) |
0,245 |
|
|
Taux d’hémoglobine (g/dL) |
13,08 ± 1,81 |
13,08 ± 1,85 |
0,997 |
|
|
Clairance de la créatinine (mL/min) |
87,01 ± 30,22 |
90,28 ± 34,24 |
0,427 |
|
|
Triglycéridémie (mmol) |
1,89 ± 0,67 |
2,04 ± 0,63 |
0,086 |
|
|
Cholestérolémie (mmol) |
3,90 (3,26 ; 4,87) |
4,00 (3,24 ; 4,73) |
0,661 |
|
|
Masculin |
86 (68,8%) |
83 (66,4%) |
0,685 |
|
|
Hypertension artérielle |
95 (76,00%) |
83 (66,4%) |
0,094 |
|
|
Diabète type 2 |
64 (51,20%) |
59 (47,20%) |
0,527 |
|
|
Dyslipidémie |
54 (43,2%) |
51 (40,8%) |
0,701 |
|
|
Tabagique |
23 (18,4%) |
32 (25,6%) |
0,190 |
|
|
≥3 FDRCV globaux |
81 (64,8%) |
76 (60,8%) |
0,513 |
|
|
Taille ≥ 180 cm |
10 (8,0%) |
12 (9,6%) |
0,655 |
|
|
Antécédents neurologiques |
5 (4,0%) |
5 (4,0%) |
0,626 |
|
|
Artériopathie oblitérante des membres inférieurs |
3 (2,4%) |
1 (0,8%) |
0,311 |
|
|
Antécédents orthopédiques |
2 (1,6%) |
0 (0,0%) |
0,249 |
|
|
Insuffisance rénale chronique a |
5 (4,0%) |
10 (8,0%) |
0,183 |
|
|
Intervention coronaire percutanée antérieure |
40 (32,0%) |
36 (28,8%) |
0,582 |
|
|
Dominance droite |
119 (95,20%) |
119 (95,20%) |
1 |
|
|
Insuffisance cardiaque à l’échographie transthoracique b |
23 (18,4%) |
27 (21,6%) |
0,527 |
|
|
Prise de traitement anti-agrégant |
Aspégic® |
73 (58,4%) |
83 (66,4%) |
0,192 |
|
Double thérapie anti-agrégante plaquettaire |
44 (35,2%) |
48 (38,4%) |
0,600 |
|
|
Pouls radial |
|
|
0,092 |
|
|
Test de Barbeau |
|
|
0,301 |
Figure 2. Critères de jugement principaux selon les deux groupes de l’étude Hôpital militaire principal d’instruction de Tunis entre février 2022 et Mai 2022 2a : Taux de succès de la ponction selon les groupes 2b : Echographie Doppler à 30 jours selon les groupes ITT en intention de traiter ; VRC voie radiale conventionnelle ; VRD voie radiale distale.
L’échographie doppler était faite chez 46 patients. Le taux total des occlusion ou sub-occlusion était 2,8% (n=6) dont trois patients (2,7%) dans le groupe-VRC versus trois patients (2,9%) dans le groupe-VRD sans différence significative entre les deux groupes (p≤ 0,627). Le tableau 2 compare les données du suivi à 30 jours.
Tableau 2 : Données du suivi des deux groupes de l’étude à 30 jours après la ponction de l’artère radiale .
|
Paramètre (n, %) |
VRC (n=117) |
VRD (n=120) |
p |
|
|---|---|---|---|---|
|
Modification du pouls radial en ITT |
9 (7,7%) |
9 (7,5%) |
0,574 |
|
|
Modification du test de Barbeau en ITT |
13 (11,1%) |
24 (20,0%) |
0,043 |
|
|
Score QuickDASH |
0,00/100 |
95 (81,2%) |
102 (85,0%) |
0,500 |
|
2,30/100 |
12 (10,3%) |
11 (9,2%) |
||
|
4,5/100 |
6 (5,1%) |
2 (1,7%) |
||
|
6,8/100 |
4 (3,4%) |
5 (4,2%) |
Critères de jugement secondaires
Dans la population ITT, le taux global de succès de la ponction en une seule tentative était 70,0% sans différence significative entre les deux groupes (p≤ 0,890). Le temps médian de ponction en secondes était à 20 (9 ; 50). Il était plus long dans le groupe-VRD sans différence significative. Le taux total du crossover était 6,0% (n=15) en ITT sans différence significative entre les deux voies (p≤ 0,298). La majorité des crossovers dans le groupe-VRC étaient vers la VRC controlatérale, alors que la majorité des croisements dans les VRD étaient vers la VRC homolatérale. Outre l’échec de ponction, les causes de ces crossovers étaient le défaut du passage du guide, l’échec de canulation, la sténose de l’artère radiale proximale et le spasme artériel. Ce dernier survenait chez cinq patients dont quatre randomisé dans le groupe-VRD.Celui du groupe-VRC était observé angiographiquement seulement. Il était sans différence significative entre les deux groupes (p≤ 0,081). Le calibre du désilet utilisé était 5 Fr chez 58,8% des patients et 6 Fr chez 40,8%. Un seul désilet de calibre 7 Fr était utilisé chez un patient du groupe-VRD. Le temps médian du de canulation était à 20 secondes (16 ; 25), celui de la procédure était à 13 minutes (8 ; 20). La VRD était associée à un temps total de procédure significativement plus long par rapport à la VRC (p≤ 0,014). Le temps médian de la fluoroscopie était à 6 minutes (4 ; 9,7). La dose médiane de l’exposition aux rayons dans l’air (Total air kerma) était 397 mGy (240 ; 656) alors que le produit dose ×surface (Total dose area Product) était 30,50 Gy.cm2 (19,00 ; 50,25). En comparaison à la VRC, ICP par VRD n’était pas significativement plus irradiante (tableau 3). En revanche, le volume de produit de contraste utilisé était significativement plus important dans le groupe-VRD (p≤0,009).Il n’y avait pas de différence pour les hématomes locaux (p≤ 0,034) et les complications vasculaires entre la VRC et la VRD. Ainsi, les hématomes locaux étaient notés chez 6,4% des patients (n=16) dont la majorité étaient classés EASY I (n=11) et tous classés grade 1 de la classification BARC. Une perforation de l’artère radiale était rapportée chez une patiente du groupe-VRC. Un faux anévrysme circulant de l’artère radiale proximale était objectivé chez une autre patiente du même groupe (tableau 3)
Tableau 3 : Données procédurales et complications à la phase hospitalière des deux groupes de l’étude à 30 jours après la ponction de l’artère radiale.
|
Paramètre |
VRC (n=125) |
VRD (n=125) |
p |
|
|
Intervention actuelle * |
Coronarographie |
101 (80,8%) |
104 (83,2%) |
0,621 |
|
Angioplastie coronaire |
24 (19,2%) |
21 (16,8%) |
||
|
Indication de l’intervention coronaire percutanée * |
Angor stable |
63 (50,4%) |
63 (50,4%) |
0,704 |
|
NSTEMI |
36 (28,8%) |
32 (25,6%) |
||
|
FEVG altérée ou dysfonction VG |
10 (8,0%) |
8 (6,4%) |
||
|
Préopératoire |
16 (12,8%) |
22 (17,6%) |
||
|
Ponction |
Ponction en une seule tentative * |
88 (70,4%) |
87 (69,6%) |
0,890 |
|
Crossover * |
6 (4,8%) |
9 (7,2%) |
0,298 |
|
|
Calibre du désilet * |
5 Fr |
72 (57,6%) |
75 (60,0%) |
0,544 |
|
6 Fr |
53 (42,4%) |
49 (39,2%) |
||
|
7 Fr |
0 (0,0%) |
1 (0,8%) |
||
|
Voie d’abord en 2ème intention * |
VRC homolatérale |
0 |
6 (6,7%) |
0,031 |
|
VRC controlatérale |
5 (83,3%) |
2 (22,2%) |
||
|
Fémorale |
1 (16,7%) |
1 (11,1%) |
||
|
Causes du Crossover * |
Échec de ponction |
3 (50,0%) |
4 (44,4%) |
0,375 |
|
Échec de Canulation |
1 (16,7%) |
1 (11,1%) |
||
|
Défaut du passage du guide |
2 (33,3%) |
1 (11,1%) |
||
|
Sténose de l’artère radiale proximale |
0 (0,0%) |
1 (11,1%) |
||
|
Spasme artériel |
0 (0,0%) |
2 (22,2%) |
||
|
Statut coronaire * |
Coronarographie normale |
64 (51,2%) |
54 (43,2%) |
0,654 |
|
Mono-tronculaire |
27 (21,6%) |
31 (24,8%) |
||
|
Bi-tronculaire |
20 (16,0%) |
23 (18,4%) |
||
|
Tri-tronculaire |
14 (11,2%) |
17 (13,6%) |
||
|
Lésions coronaires * |
≥ 3 vaisseaux coronaires atteints |
15 (24,6%) |
23 (32,4%) |
0,323 |
|
Occlusion chronique totale |
4 (6,6%) |
4 (5,6%) |
0,553 |
|
|
Hématome local * |
Présence d’hématome local |
12 (9,6%) |
4 (3,2%) |
0,034 |
|
EASY 1 |
7 (5,6%) |
4 (3,2%) |
0,107 |
|
|
EASY 2 |
3 (2,4%) |
0 (0,0%) |
||
|
EASY 3 |
2 (1,6%) |
0 (0,0%) |
||
|
Anévrysme de l’artère radiale * |
1 (0,8%) |
0 (0,0%) |
0,500 |
|
|
Perforation de l’artère radiale * |
1 (0,8%) |
0 (0,0%) |
0,500 |
|
|
MACCE en phase hospitalière * |
2 (1,6%) |
0 (0%) |
0,249 |
|
|
Temps de ponction (secondes) ** |
17 (9 ; 45) |
23 (12 ; 57) |
0,088 |
|
|
Temps de canulation (secondes) ** |
20 (15 ; 25) |
20 (16 ; 26) |
0,300 |
|
|
Temps total de la procédure (minutes) ** |
11,00 (8,00;19,50) |
14,00 (10,00;21,00) |
0,014 |
|
|
Temps de la fluoroscopie (minutes) ** |
6,00 (4,00 ; 9,00) |
6,00 (3,60 ; 10,00) |
0,972 |
|
|
Total air kerma (mGy) ** |
424,00 (236,00;711,00) |
379,00 (246,00 ; 608,50) |
0,577 |
|
|
Total dose area Product (Gy.cm2) ** |
31,0 (18,50;57,50) |
29,28 (19,50 ; 46,0) |
0,613 |
|
|
Volume de produit de contraste utilisé (ml) ** |
50,00 (50,00 ; 70,00) |
70,00 (50,00 ; 85,00) |
0,009 |
|
|
Douleurs locales ** |
0 (0 ; 0) |
0 (0 ; 0) |
0,319 |
DISCUSSION
Premièrement, quant à l’analyse de l’efficacité, nos résultats ont montré que les taux de réussite de la ponction étaient semblables. Des taux proches de succès de la ponction étaient rapportés dans deux études utilisant la tabatière anatomique. Par exemple, le taux de succès de la ponction était 91,8% pour Ziakas A et al (12) et 93% pour Bhambhani et al ( 13). En sélectionnant des patients ayant un diamètre inférieur à 2,1 mm, Chugh et al constataient un taux de succès significativement moindre dans le groupe-VRD que dans le groupe-VRC (79,5% vs 98,5%) (14). Toutefois aucune liaison entre le diamètre et le succès de ponction n’était mise en évidence (8, 14). Outre le taux de succès de la ponction, d’autres paramètres caractérisent l’efficacité de la VRD. Le temps médian de la ponction n’était pas significativement plus long dans le groupe-VRD dans notre étude. Contrairement à d’autres études, ce temps était significativement plus long dans l’étude de Vefalı et Sarıçam (36,66 versus 46,85 secondes) (6) et atteignait 3,9 ± 4.1 min dans la série de Ziakas et al (10). La rapidité de la ponction et l’absence de différence dans notre étude pourraient être en rapport avec les séances de simulations réalisées avant le démarrage de recrutement. Certes le taux du crossover dans notre étude était concordant avec la littérature, mais l’essai DISCO RADIAL(DIstal Versus COnventional RADIAL access for coronary angiography and intervention) trouve une différence significative entre les deux voies (respectivement pour la VRC et la VRD 3,5% versus 7,4%) (13) probablement liée à l’échoguidage. Avec un taux à 8%, le registre TRIANGLE (TwitteR Initiated registry for coronary ANgiography in Germany via distaL radial accEss) souligne l’absence de différence aussi bien entre le site de ponction de la VRD (dorsal versus tabatière anatomique) que le côté (droit versus gauche) ou le type de l’intervention (coronarographie versus angioplastie) ( 16). Semblablement à nos résultats, la VRC homolatérale est utilisée en seconde intention dans la majorité des crossover du groupe-VRD selon l’essai DISCO RADIAL (15). Cependant dans le registre TRIANGLE les opérateurs choisissent plus fréquemment la VRC controlatérale ou la voie fémorale (16). Les raisons de ces crossovers étaient souvent le défaut du passage du guide, l’échec de canulation, l’échec de ponction, et le spasme artériel (8, 14, 16). Ce dernier n’était pas significativement différent dans notre étude comme dans celle de Hammami et al où aucun spasme n’a nécessité un crossover (respectivement pour la VRC et la VRD 8,4% versus 6%) (8). L’étude DORA (DOrsal RAdial artery access versus classical radial artery access for percutaneous coronary angiography-a randomized control trial) trouve que la VRD dorsale est significativement moins spasmogène que la VRC (15), contrairement à l’étude DISCO RADIAL où on notait significativement plus de spasme dans le groupe-VRD (2,7% versus 5,4%) (15). Le site de ponction dorsal pourrait être moins spasmogène que la tabatière anatomique en remarquant que la plupart des spasme nécessitant un crossover étaient observé lors de la ponction de la VRD au niveau de ce dernier site (16). Le spasme artériel est prévenu par l’injection de vasodilatateurs en pré procédural et reste une cause « évitable » de crossover (16) Dans le groupe-VRD de notre étude, le temps de canulation n’était pas plus long mais la procédure durait significativement plus longtemps (p≤0,014). Cette dernière atteint 41 min dans le registre TRIANGLE (16).
Par ailleurs, notre étude n’a pas montré de différence significative entre les groupes concernant l’exposition aux rayonnements et le temps de fluoroscopie. En revanche, le volume de produit de contraste utilisé était significativement plus important. Remarquons que l’étude DISCO RADIAL n’a pas montré de différence significative entre les deux voies pour dans l’irradiation ni le volume de produit de contraste (15). Ceci pourraient être dû au côté choisi, la VRD gauche étant plus irradiante, au site de la ponction de la VRD, à la nature de l’ICP et à l’expérience de l’opérateur (16).
Deuxièmement, quant à l’analyse de la sécurité, la VRD était évaluée selon le taux d’OAR. Hage et al attribuent l’OAR à un dérèglement de la vaso-réactivité par une blessure au niveau de la paroi de l’artère induisait par le cathétérisme transradial notamment après des ponctions itératives. L’hypothèse la plus vraisemblable serait une réponse proliférative majorée provoquée par un phénomène thrombotique (17). Le délai de 30 jours était retenu car la reperméabilisation spontanée d’une OAR reste possible. C’est la persistance de cette occlusion qui pourrait limiter la réutilisation de cet accès lors des ICPs ultérieures. Pour prévenir cette complication, des recommandations internationales élaborées en 2019 appelaient à viser un taux and 5 % à la sortie à domicile comme marqueur de qualité des Cath-Lab et proposaient la VRD comme alternative intéressante (20). Ainsi, l’incidence de l’OAR était faible dans nos groupes sans différence significative. Semblablement à notre méthodologie, l’étude DORA a évalué le taux d’OAR par échographie doppler en cas de modification du pouls radial 12 heures après l’ICP et a trouvé que l’OAR était significativement moindre dans le groupe-VRD dorsale comparativement à la VRC (2% versus 13%) (17). Le test de Barbeau permet de dépister l’OAR grâce à sa disponibilité, facilité d'utilisation et coût limité. l'échodoppler reste la technique de référence pour la confirmer (20).
A la réalisation systématique de l’échographie doppler chez des patients tunisiens, les OAR étaient moindre dans le groupe-VRD (0% versus 3,1%) sans différence significative (8). Ceci concorde aussi bien avec nos résultats que ceux rapporté par l’essai DISCO RADIAL (15). Toutefois, en comparant les taux d’OAR à 24 heures et à 30 jours, Eid-Lidt et al ont montré à la supériorité de la VRD à prévenir la survenue d’une OAR proximale aussi bien à 24 heures (RR : 7,4) qu’à 30 jours (RR : 10,6) (21). L’OAR est souvent asymptomatique mais certains symptômes pourraient être retrouvés dans 28% et 40% des cas tel qu’une douleur locale, des paresthésies, une sensibilité accrue au froid ou une faiblesse musculaire de la main. Bertrand et Bernat appellent à développer des questionnaires spécifiques pour dépister cliniquement la survenue de l’OAR (4, 20 ).
Parmi les autres complications, nous n’avons pas objectivé de différence significative pour les hématomes locaux ni pour les douleurs locales ou le séjour hospitalier. Nos résultats rejoignent ceux de DISCO RADIAL où il n’y avait pas de différence significative pour les complications hémorragiques locales, majoritairement classés EASY1 (respectivement pour la VRC et la VRD 5.5% versus 6.8%) ni vasculaires locales (1.2% versus 1.1%) ni pour les douleurs locales (15). Les hématomes seraient semblables en ponctionnant au niveau de la tabatière anatomique ou au site dorsal (respectivement 5% versus 5.9%) selon le registre TRIANGLE (16).
Par ailleurs, la VRD n’est pas associée à plus de paresthésie de la main ou des événements indésirables cardiaques et cérébrovasculaires majeurs (8, 15). La VRC a amélioré la qualité de vie et a réduit les coûts hospitaliers comparativement à la voie fémorale (23). La VRD pourrait ajouter la préservation de la fonction normale de la main en post procédural ainsi qu’une meilleure ergonomie de l’opérateur. La principale limite de notre étude était sa conception monocentrique. Certaines techniques de ponction tel que « Seldinger modifiée » ou « Sheathless » n’étaient pas testées. Les sites de la ponction (droit versus gauche et tabatière anatomique versus dorsal) n’étaient pas comparables. L’évaluation fonctionnelle de la main serait améliorée par un dynamomètre Handgrip. En plus d’une meilleure ergonomie pour l’opérateur, la VRD offre au patient un confort per-procédural ainsi qu’une meilleure qualité de vie. En évitant l’OAR, l’artère radiale est non seulement réutilisable et le patient peut conserver une fonction habituelle de sa main même lors de activités nécessitant une habilité technique affiné. L’utilisation de l’échographie doppler lors de l’abord vasculaire et pour le dépistage systématique de l’OAR pourrait promouvoir le recours à la VRD. Des essais multicentriques incluant les différents types d’ICPs primaires ou complexes et aussi cérébrales chez des profils cliniques vastes sont nécessaire pour évaluer la VRD (24, 25). De ce fait, la main gauche du patient devrait être préférée et installée confortablement en position neutre. Pour améliorer l’efficacité de la ponction, on recommande l’apprentissage initialement par simulation et également le guidage échographique (26). Le pansement compressif ne devrait pas dépasser les deux heures. La VRD pourrait également trouver sa place dans le mode opératoire robot-guidé.
CONCLUSION
Cette étude montre l’efficacité et la sécurité de la VRD dans la pratique courante chez les coronariens Tunisiens. Les taux de succès de ponction et d’OAR étaient semblables. Certes la VRC reste l’approche de référence pour les ICPs, la VRD est une technique prometteuse pour les ICPs permettant réduire les complications locales et préserver l’artère radiale
References
- Neumann F-J, Sousa-Uva M, Ahlsson A, Alfonso F, Banning AP, Benedetto U, et al. 2018 ESC/EACTS Guidelines on myocardial revascularization. Eur Heart J. 2019;40(2):87–165. [Google Scholar]
- Lawton JS, Tamis-Holland JE, Bangalore S, Bates ER, Beckie TM, Bischoff JM, et al. 2021 ACC/AHA/SCAI Guideline for Coronary Artery Revascularization: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation. 2022;145(3):e18–114. doi: 10.1161/CIR.0000000000001038. [DOI] [PubMed] [Google Scholar]
- Kotowycz MA, Dzavík V. Radial artery patency after transradial catheterization. Circ Cardiovasc Interv. 2012;5(1):127–133. doi: 10.1161/CIRCINTERVENTIONS.111.965871. [DOI] [PubMed] [Google Scholar]
- Markovic S, Imhof A, Kunze M, Rottbauer W, Wöhrle J. Standardized radial approach reduces access site complications: a prospective observational registry. Coron Artery Dis. 2015;26(1):56–59. doi: 10.1097/MCA.0000000000000166. [DOI] [PubMed] [Google Scholar]
- Koutouzis M, Kontopodis E, Tassopoulos A, Tsiafoutis I, Katsanou K, Rigatou A, et al. Distal Versus Traditional Radial Approach for Coronary Angiography. Cardiovasc Revasc Med. 2019;20(8):678–680. doi: 10.1016/j.carrev.2018.09.018. [DOI] [PubMed] [Google Scholar]
- Vefalı V, Sarıçam E. The Comparison of Traditional Radial Access and Novel Distal Radial Access for Cardiac Catheterization. Cardiovasc Revasc Med. 2020;21(4):496–500. doi: 10.1016/j.carrev.2019.07.001. [DOI] [PubMed] [Google Scholar]
- Cao J, Cai H, Liu W, Zhu H, Cao G. Safety and Effectiveness of Coronary Angiography or Intervention through the Distal Radial Access: A Meta-Analysis. J Intervent Cardiol. 2021;2021:4371744. doi: 10.1155/2021/4371744. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Hammami R, Zouari F, Abdessalem MAB, Sassi A, Ellouze T, Bahloul A, et al. Distal radial approach versus conventional radial approach: a comparative study of feasibility and safety. Lib yan J Med. 2021;16(1):1830600. doi: 10.1080/19932820.2020.1830600. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Bertrand OF, Larose E, Rodés-Cabau J, Gleeton O, Taillon I, Roy L, et al. Incidence, predictors, and clinical impact of bleeding after transradial coronary stenting and maximal antiplatelet therapy. Am Heart J. 2009;157(1):164–169. doi: 10.1016/j.ahj.2008.09.010. [DOI] [PubMed] [Google Scholar]
- Mehran R, Rao SV, Bhatt DL, Gibson CM, Caixeta A, Eikelboom J, et al. Standardized bleeding definitions for cardiovascular clinical trials: a consensus report from the Bleeding Academic Research Consortium. Circulation. 2011;123(23):2736–2747. doi: 10.1161/CIRCULATIONAHA.110.009449. [DOI] [PubMed] [Google Scholar]
- Ben Amara A, Noamen A, Anouar Y, Chenik S, Hajlaoui N, Fehri W. Evaluation of the Distal Radial Approach in percutaneous coronary interventions. Controlled, randomized non-inferiority trial. Tunis Med. 2022;100 [PMC free article] [PubMed] [Google Scholar]
- Ziakas A, Koutouzis M, Didagelos M, Tsiafoutis I, Kouparanis A, Gossios T, et al. Right arm distal transradial (snuffbox) access for coronary catheterization: Initial experience. Hell J Cardiol HJC Hell Kardiologike Epitheorese. 2020;61(2):106–109. doi: 10.1016/j.hjc.2018.10.008. [DOI] [PubMed] [Google Scholar]
- Bhambhani A, Pandey S, Nadamani AN, Tyagi K. An observational comparison of distal radial and traditional radial approaches for coronary angiography. J Saudi Heart Assoc. 2020;32(1):17–24. doi: 10.37616/2212-5043.1004. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Chugh Y, Kanaparthy NS, Piplani S, Chugh S, Shroff A, Vidovich M, et al. Comparison of distal radial access versus standard transradial access in patients with smaller diameter radial Arteries (The distal radial versus transradial access in small transradial Arteries Study: D.A.T.A - S.T.A.R study). Indian Heart J. 2021;73(1):26–34. doi: 10.1016/j.ihj.2020.11.002. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Aminian A, Sgueglia GA, Wiemer M, Kefer J, Gasparini GL, Ruzsa Z, et al. Distal Versus Conventional Radial Access for Coronary Angiography and Intervention: The DISCO RADIAL Trial. JACC Cardiovasc Interv. 2022;15(12):1191–1201. doi: 10.1016/j.jcin.2022.04.032. [DOI] [PubMed] [Google Scholar]
- Schenke K, Viertel A, Joghetaei N, Prog R, Matthiesen T, Ohm S, et al. Distal Transradial Access for Coronary Angiography and Interventions in Everyday Practice: Data From the TRIANGLE Registry (TwitteR Initiated registry for coronary ANgiography in Germany via distaL radial accEss). Cardiol Ther. 2021;10(1):241–253. doi: 10.1007/s40119-021-00218-6. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Sharma AK, Razi MM, Prakash N, Sharma A, Sarraf S, Sinha S, et al. A comparative assessment of Dorsal radial artery access versus classical radial artery access for percutaneous coronary angiography-a randomized control trial (DORA trial). Indian Heart J. 2020;72(5):435–441. doi: 10.1016/j.ihj.2020.06.002. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Coghill EM, Johnson T, Morris RE, Megson IL, Leslie SJ. Radial artery access site complications during cardiac procedures, clinical implications and potential solutions: The role of nitric oxide. World J Cardiol. 2020;12(1):26–34. doi: 10.4330/wjc.v12.i1.26. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Hage F, Badaoui G, Routledge H, Benamer H, Cheaito R, Monségu J. [Radial artery occlusion after coronarography: is it really a problem?] Ann Cardiol Angeiol (Paris) 2020;69(1):46–50. doi: 10.1016/j.ancard.2020.01.006. [DOI] [PubMed] [Google Scholar]
- Bernat I, Aminian A, Pancholy S, Mamas M, Gaudino M, Nolan J, et al. Best Practices for the Prevention of Radial Artery Occlusion After Transradial Diagnostic Angiography and Intervention: An International Consensus Paper. JACC Cardiovasc Interv. 2019;12(22):2235–2246. doi: 10.1016/j.jcin.2019.07.043. [DOI] [PubMed] [Google Scholar]
- Eid-Lidt G, Rivera Rodríguez A, Jimenez Castellanos J, Farjat Pasos JI, Estrada López KE, Gaspar J. Distal Radial Artery Approach to Prevent Radial Artery Occlusion Trial. JACC Cardiovasc Interv. 2021;14(4):378–385. doi: 10.1016/j.jcin.2020.10.013. [DOI] [PubMed] [Google Scholar]
- Bertrand OF, Bernat I. Radial artery occlusion: still the Achille’s heel of transradial approach or is it? Coron Artery Dis. 2015;26(2):97–98. doi: 10.1097/MCA.0000000000000229. [DOI] [PubMed] [Google Scholar]
- Lindner SM, McNeely CA, Amin AP. The Value of Transradial: Impact on Patient Satisfaction and Health Care Economics. Interv Cardiol Clin. 2020;9(1):107–115. doi: 10.1016/j.iccl.2019.08.004. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Lee O-H, Kim Y, Son N-H, Roh JW, Im E, Cho D-K, et al. Comparison of Distal Radial, Proximal Radial, and Femoral Access in Patients with ST-Elevation Myocardial Infarction. J Clin Med. 2021;10(15):3438. doi: 10.3390/jcm10153438. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Kim Y, Bae S, Cho S-G, Shiono Y, Hyun DY, Cho KH, et al. Invasive physiological assessment of myocardial bridge via the left snuffbox approach. Kardiol Pol. 2019;77(9):892–893. doi: 10.33963/KP.14916. [DOI] [PubMed] [Google Scholar]
- Noamen A, Ben Amara A, Lajmi M, Hajlaoui N, Fehri W. Simulation versus theoretical learning for the transradial approach: a randomized controlled trial in interventional cardiology. Tunis Med. 2023;101(01):47–47. [PMC free article] [PubMed] [Google Scholar]


