Zusammenfassung
Ziel Die Studie untersucht die Impfbereitschaft mit einem COVID-19-Vakzin an einer Zufallsstichprobe der Gesamtbevölkerung und deren Determinanten (wahrgenommene Risiken einer Erkrankung, wahrgenommene Nebenwirkungen und allgemeine Einstellung zu Impfungen, Vertrauen in Institutionen, soziostrukturelle Faktoren, Einfluss sozialer Bezugsgruppen).
Methodik Telefonische Ein-Themen-Bevölkerungsbefragung zur Impfbereitschaft (n=2014) vor der Zulassung eines COVID-19-Vakzins in Deutschland im November/Dezember 2020.
Ergebnisse Die Impfbereitschaft liegt bei etwa 67% und steigt mit dem Anteil der impfbereiten Freunde und Bekannten und dem Vertrauen gegenüber dem Robert-Koch-Institut, bei Zugehörigkeit zu einer Risikogruppe und der Erwartung gefährlicher Konsequenzen bei einer Erkrankung. Erfahrungen mit einer Infektion bei den Befragten oder in ihrer sozialen Bezugsgruppe erhöhen die Impfbereitschaft. Männer haben eine erhöhte Impfbereitschaft. Bei höherem Schulbildungsniveau zeigt sich (mit Ausnahme der Personen mit Fachhochschulreife) durchgängig eine höhere Impfneigung. Eine Überschätzung der Wahrscheinlichkeit ernsthafter Nebenwirkungen bei Grippeimpfungen senkt die Impfbereitschaft gegen COVID-19. Auffällig ist der Befund einer erheblichen Überschätzung der Häufigkeit von ernsthaften Impfnebenwirkungen bei Influenza-Impfungen.
Schlussfolgerungen Es werden Implikationen für eine zielgruppenadäquate Informationskampagne und Risikokommunikation abgeleitet. Bestrebungen zur Förderung der Impfbereitschaft der Bevölkerung sollten insbesondere benachteiligte Bevölkerungsgruppen in den Fokus nehmen.
Schlüsselwörter: COVID-19, Impfbereitschaft, Nebenwirkungen, Risikogruppe, soziale Bezugsgruppe
Abstract
Objective The study examines the willingness to be vaccinated with a COVID-19 vaccine using a random sample of the general population and its determinants (perceived risks of disease, perceived side effects and general attitudes towards vaccination, trust in institutions, socio-structural factors, influence of social reference groups).
Methods The study was based on a telephone, one-topic population survey (n=2,014) on willingness to be vaccinated (before the approval of a COVID-19 vaccine in Germany in November/December 2020).
Results The willingness to be vaccinated was about 67% and increased with the proportion of peers and acquaintances who were willing to be vaccinated and had trust in the Robert Koch Institute; willingness was higher in members of a risk group, and in cases where there was an expectation of dangerous consequences of an infection. Experience with infection among the respondents or in peer-groups increased the willingness to be vaccinated. Men had a higher willingness to be vaccinated. The willingness to be vaccinated increased consistently with the level of formal education (with the exception of people with a technical college entrance qualification). Overestimating the likelihood of severe side effects of influenza vaccinations reduced the willingness to be vaccinated against COVID-19. Findings of considerable overestimations of the frequency of serious vaccination side effects were striking.
Conclusion Implications for a target group-appropriate information campaign and risk communication are derived. Efforts to promote the willingness of the population to be vaccinated should focus in particular on disadvantaged population groups.
Key words: COVID-19, willingness to vaccinate, side effects, population at risk, peergroup
Einleitung
Nach der Zulassung des ersten Impfstoffs gegen SARS-CoV-2 am 21.12.2020 startete in Deutschland die COVID-19-Impfung am 27.12.2020. Ziel der vorliegenden Studie ist die Untersuchung der Impfbereitschaft mit einem COVID-19-Vakzin an einer Zufallsstichprobe der Gesamtbevölkerung. Der Schwerpunkt der Studie liegt in der Beschreibung des Zusammenhangs zwischen Impfbereitschaft, wahrgenommenen Risiken der Erkrankung, den subjektiven Überzeugungen zu Nebenwirkungen und dem Vertrauen in Institutionen sowie dem Einfluss sozialer Bezugsgruppen.
Bisher liegen in Deutschland mehrere, aber in der Höhe unterschiedliche Befunde zur Akzeptanz von COVID-19-Impfungen vor 1 2 3 4 5 . Die Impfbereitschaft schwankt je nach Stichprobe, Messung und Erhebungszeitraum. Besonders hingewiesen werden soll auf das Problem von Online-Befragungen 1 2 . Online-Befragungen basieren fast nie auf Zufallsstichproben, sondern auf selbstrekrutierten Befragten, die das Internet nutzen. Da etwa 21% der Bevölkerung älter als 65 Jahre sind (ca. 16,8 Mio.) und bei den über 70-Jährigen der Internetnutzungsanteil unter 50% liegt 6 , können auf Basis von Online-Befragungen keine generalisierbaren Aussagen über die Gesamtbevölkerung in Deutschland getroffen werden. Dies gilt in besonderem Ausmaß für Studien zum Gesundheitsverhalten 7 .
Aufgrund der methodischen Probleme der Websurveys und der eingeschränkten Berücksichtigung von Kovariaten erschien die Durchführung einer eigenen Studie notwendig.
Methodik
Die Studie basiert auf einer von den Autorinnen und Autoren in Auftrag gegebenen Ein-Themen-Bevölkerungsbefragung zur Impfbereitschaft. Der bundesweite telefonische Survey auf Basis einer Zufallsstichprobe (Festnetz und Mobilfunk) fand zwischen dem 12.11.2020 und dem 10.12.2020 statt. Während der Feldzeit schwankte die 7-Tage-Inzidenz der Neuinfektionen mit COVID-19 pro 100 000 Einwohner im wöchentlichen Durchschnitt nach Lageberichten des Robert-Koch-Instituts nur unwesentlich um den Wert 140. Der standardisierte Fragebogen enthält 49 Fragen (durchschnittliche Dauer 25,34 Minuten). Es liegen 2014 realisierte Interviews vor (Kooperationsrate: 17%). Die Altersspanne umfasst 18 bis 95 Jahre (Medianalter 52, Durchschnittsalter 50,1). 50,8% der Befragten sind weiblich, 49% männlich und 0,1% bezeichnen sich als divers.
Ergebnisse
Die folgende Analyse betrachtet die Impfbereitschaft.
Impfbereitschaft und Gründe
Die Impfbereitschaft liegt bei 67,3%, wobei die größte Gruppe ‚ja sicher‘ antwortet (39,5%) und 27,8% ‚eher ja‘. 32,7% sind eher skeptisch (‚eher nein‘, 18,8%) oder ablehnend (‚sicher nein‘, 13,9%). Bei Impfskepsis oder -ablehnung werden mit Abstand am häufigsten befürchtete Nebenwirkungen als Grund genannt (71,5%). Mehr als ein Viertel ist überzeugt, dass das Corona-Virus nicht gefährlich für sie sei (27%) und 12,5% sind gegen Impfungen aller Art. 16,4% würden sich unter gar keinen Umständen impfen lassen. 45,5% würden sich nur dann impfen lassen, falls das Risiko von Nebenwirkungen nicht größer als bei einer Grippeschutzimpfung wäre.
3,2% waren zum Erhebungszeitpunkt selbst infiziert, 12,1% berichten über Infektionen in der Familie und 17,6% über Infizierte im Freundeskreis. 72% haben keine Erfahrungen mit Infektionen. Die Impfbereitschaft ist signifikant höher, wenn jemand aus der Familie oder dem Freundeskreis infiziert war ( Tab. 1 ). Auch Personen, die selbst infiziert waren, weisen eine erhöhte Impfbereitschaft auf (72,3%).
Tab. 1 Bivariate Zusammenhänge mit der Impfbereitschaft (Kreuztabellen und binär logistische Regressionen).
| Faktoren | n (ungew.) | Kategorien | eher nein/sicher nein | ja sicher/eher ja | Odds Ratio | p |
|---|---|---|---|---|---|---|
| Infektion mit COVID-19 | 1980 | selbst | 27,7% | 72,3% | 1,29 | 0,372 |
| in Familie | 24,2% | 75,8% | 1,62 | 0,003 | ||
| im Freundeskreis | 28,3% | 71,7% | 1,29 | 0,048 | ||
| niemand | 35,7% | 64,3% | 0,60 | 0,000 | ||
| Teil der Risikogruppe (Selbsteinschätzung) | 1976 | ja | 22,4% | 77,6% | Ref. | |
| nein | 40,8% | 59,2% | 0,42 | 0,000 | ||
| Schätzung d. Wahrscheinlichkeit, sich in den kommenden 6 Monaten mit C-V zu infizieren | 1946 | keinesfalls | 54,8% | 45,2% | 0,30 | 0,001 |
| wahrscheinlich nicht | 29,6% | 70,4% | 0,87 | 0,672 | ||
| vielleicht | 28,6% | 71,4% | 0,92 | 0,790 | ||
| ziemlich wahrscheinlich | 37,9% | 62,1% | 0,60 | 0,146 | ||
| ganz sicher | 27,5% | 72,5% | Ref. | |||
| langfristige Konsequenzen einer Erkrankung mit C-V: Eine Erkrankung wäre für mich… | 1966 | völlig harmlos | 80,4% | 19,6% | 0,07 | 0,000 |
| weitgehend harmlos | 44,7% | 55,3% | 0,38 | 0,000 | ||
| schwer einzuschätzen | 34,0% | 66,0% | 0,60 | 0,011 | ||
| möglicherweise gefährlich | 15,5% | 84,5% | 1,69 | 0,025 | ||
| extrem gefährlich | 23,7% | 76,3% | Ref. | |||
| Vertrauenswürdigkeit Robert Koch Institut | 1970 | gar nicht | 86,1% | 13,9% | 0,04 | 0,000 |
| eher nicht | 55,8% | 44,2% | 0,19 | 0,000 | ||
| eher | 36,4% | 63,6% | 0,43 | 0,000 | ||
| sehr | 19,6% | 80,4% | Ref. | |||
| Glauben Sie, die meisten Ihrer Freunde/näheren Bekannten würden sich impfen lassen? | 1895 | kaum jemand | 28,2% | 1,8% | 0,01 | 0,000 |
| weniger als die Hälfte | 42,5% | 16,4% | 0,08 | 0,000 | ||
| mehr als die Hälfte | 20,3% | 40,1% | 0,43 | 0,000 | ||
| fast alle | 9,0% | 41,8% | Ref. | |||
| Geschlecht | 1973 | weiblich | 35,1% | 64,9% | Ref. | |
| männlich | 30,3% | 69,7% | 1,25 | 0,023 | ||
| Schulabschluss (ausgeschlossen: noch Schüler/in, anderer Abschluss) | 1942 | Abitur | 22,2% | 77,8% | 5,26 | 0,000 |
| Fachhochschulreife | 42,1% | 57,9% | 2,07 | 0,015 | ||
| Mittlere Reife | 37,5% | 62,5% | 2,52 | 0,001 | ||
| Hauptschulabschluss | 33,5% | 66,5% | 2,99 | 0,000 | ||
| ohne Abschluss | 60,3% | 39,7% | Ref. | |||
| Hochschulabschluss | 1969 | ja | 19,4% | 80,6% | Ref. | |
| nein | 35,8% | 64,2% | 0,44 | 0,000 | ||
| Wie gerecht ist Ihr Einkommen? Wir wollen nicht wissen, wie viel Sie gerne verdienen würden, sondern ob Ihre Bezahlung aufgrund Ihres Könnens und Ihres Einsatzes angemessen ist. Wenn Sie zurzeit nicht erwerbstätig sind, beziehen Sie sich bitte auf Ihre letzte berufliche Tätigkeit! Mein Einkommen ist… (ausgeschlossen: noch nie erwerbstätig) | 1920 | viel niedriger, als es gerecht wäre | 50,9% | 49,1% | 1,26 | 0,610 |
| etwas niedriger, als es gerecht wäre | 31,5% | 68,5% | 2,85 | 0,019 | ||
| gerecht | 28,8% | 71,2% | 3,25 | 0,008 | ||
| etwas höher, als es gerecht wäre | 19,8% | 80,2% | 5,29 | 0,001 | ||
| viel höher, als es gerecht wäre | 57,1% | 42,9% | Ref. | |||
| Wie häufig haben Sie sich seit Beginn der Corona-Pandemie 2020 in Ihrer Wohnung eingeengt gefühlt? | 1974 | niemals | 31,1% | 68,9% | 2,29 | 0,002 |
| selten | 29,5% | 70,5% | 2,48 | 0,001 | ||
| oft | 34,7% | 65,3% | 1,95 | 0,026 | ||
| meistens | 61,7% | 38,3% | 0,64 | 0,223 | ||
| fast täglich | 50,8% | 49,2% | Ref. |
Risikogruppen
Unter einer Risikogruppe werden besonders vulnerable Personen bzw. Personen mit Vorerkrankungen verstanden. Nach Definition des Robert-Koch-Instituts 8 gehören dazu ältere Personen (ab etwa 50–60 Jahren), Raucher, stark übergewichtige Menschen, Personen mit Vorerkrankungen (Herz-Kreislauf-Erkrankungen, chronische Lungenerkrankungen, chronische Nieren- und Lebererkrankungen, Diabetes, Krebserkrankung, geschwächtes Immunsystem). Entsprechend der Theorie rationalen Handelns 9 wäre eine höhere Impfbereitschaft bei Personen zu vermuten, die einen höheren persönlichen Nutzen der Impfung für sich erwarten, wie ältere Menschen und Personen die sich zu einer Risikogruppe zählen.
44,5% zählen sich nach Selbsteinschätzung zu einer Risikogruppe, 55,5% nicht. Die Prozentsatzdifferenz zwischen Personen, die zu einer Risikogruppe gehören und Personen, die sich nicht zur Risikogruppe zählen liegt bei 18%: in der Risikogruppe liegt die Impfbereitschaft bei 77,6% ( Tab. 1 ). In Übereinstimmung mit der Erwartung steigt die Impfbereitschaft mit dem Alter. Das Durchschnittsalter bei Impfbereiten liegt mit 52,3 signifikant höher als bei nicht Impfbereiten mit 47,0 (t-Test p<0,001). Der Alterseffekt ist bei multivariater Analyse jedoch nicht mehr signifikant ( Tab. 2 ).
Tab. 2 Determinanten der Impfbereitschaft (multivariate binär logistische Regression).
| Faktoren | Odds Ratio – Exp(B) | p | 95% Konfidenzintervall für EXP(B) | |
|---|---|---|---|---|
| Unterer Wert | Oberer Wert | |||
| Positiver Corona-Test (Selbst) | 0,51 | 0,132 | 0,21 | 1,22 |
| Positiver Corona-Test (in Familie) | 0,64 | 0,247 | 0,31 | 1,36 |
| Positiver Corona-Test (im Freundeskreis) | 0,25 | 0,001 | 0,11 | 0,57 |
| Kein Positiver Corona-Test | 0,22 | 0,001 | 0,09 | 0,53 |
| Teil der Risikogruppe (Selbsteinschätzung) (Ref. ja) | 0,47 | 0,000 | 0,34 | 0,64 |
| Alter in Jahren | 0,99 | 0,082 | 0,98 | 1,00 |
| Schätzung d. Wahrsch., sich in den kommenden 6 Monaten mit C-V zu infizieren (Ref. ganz sicher) | ||||
| keinesfalls | 0,81 | 0,692 | 0,28 | 2,31 |
| wahrscheinlich nicht | 0,85 | 0,742 | 0,33 | 2,22 |
| vielleicht | 0,87 | 0,767 | 0,34 | 2,23 |
| ziemlich wahrscheinlich | 0,81 | 0,696 | 0,29 | 2,28 |
| langfr. Konsequenzen einer Erkrankung mit C-V: Eine Erkrankung wäre für mich…(Ref. extrem gefährlich) | ||||
| völlig harmlos | 0,27 | 0,012 | 0,10 | 0,75 |
| weitgehend harmlos | 1,17 | 0,721 | 0,50 | 2,69 |
| schwer einzuschätzen | 1,55 | 0,245 | 0,74 | 3,23 |
| möglicherweise gefährlich | 2,93 | 0,007 | 1,34 | 6,38 |
| Eintreten ernster Nebenwirkungen bei Grippeimpfungen (Schätzung Prozentsatz) | 0,99 | 0,000 | 0,98 | 0,99 |
| Vertrauenswürdigkeit: RKI (Ref. sehr vertrauenswürdig) | ||||
| gar nicht vertrauenswürdig | 0,21 | 0,000 | 0,09 | 0,50 |
| eher nicht vertrauenswürdig | 0,21 | 0,000 | 0,13 | 0,36 |
| eher vertrauenswürdig | 0,58 | 0,001 | 0,42 | 0,80 |
| Glauben Sie, die meisten Ihrer Freunde/näh. Bekannten würden sich impfen lassen? (Ref. fast alle) | ||||
| kaum jemand | 0,01 | 0,000 | 0,01 | 0,02 |
| weniger als die Hälfte | 0,06 | 0,000 | 0,04 | 0,10 |
| mehr als die Hälfte | 0,30 | 0,000 | 0,19 | 0,48 |
| Geschlecht (Ref. weiblich) | 1,62 | 0,002 | 1,19 | 2,20 |
| Schulabschluss (Ref. ohne Abschluss) | ||||
| Abitur | 5,81 | 0,005 | 1,71 | 19,71 |
| Fachhochschulreife | 2,78 | 0,118 | 0,77 | 9,97 |
| Mittlere Reife | 3,71 | 0,036 | 1,09 | 12,66 |
| Hauptschulabschluss | 5,63 | 0,007 | 1,61 | 19,64 |
n=1706, Abhängige Variable Impfbereitschaft (ja sicher/eher ja, Ref. eher nein/sicher nein), Nagelkerkes R 2 0,56.
Die wenigsten Befragten schätzen die Wahrscheinlichkeit einer Infektion im nächsten halben Jahr als ganz sicher oder ziemlich wahrscheinlich ein (zusammengefasst 11,3%). Im Gegensatz dazu halten etwa 11% dies für keinesfalls wahrscheinlich, und knapp 40% für nicht oder vielleicht wahrscheinlich. Dies zeigt, dass sich die Mehrheit nicht als gefährdet einstuft.
Am höchsten ist die Impfbereitschaft bei Personen, die meinen, dass sie sich ganz sicher infizieren werden. 62,7% wollen sich ganz sicher impfen lassen, 9,8% eher ja (zusammengefasste Impfbereitschaft 72,5%). Allerdings gibt es auch unter dieser Gruppe einen Kern von 11,8% entschlossenen Impfverweigerern. Entsprechend ist die Impfbereitschaft bei Personen, die keinesfalls mit einer Infektion rechnen, gering: ein Drittel will sich sicher nicht und weitere 12% eher nicht impfen lassen ( Tab. 1 ).
Mehr als die Hälfte der Befragten kann die persönlichen Konsequenzen einer eigenen COVID-19-Erkrankung schwer einschätzen (53,5%). 8,2% halten sie für extrem gefährlich, 21,6% für möglicherweise gefährlich für sich selbst (Summe 29,8%). Dies übersteigt den Anteil derjenigen, die die potenziellen Konsequenzen als völlig oder weitgehend harmlos einschätzen (16,7%).
Die Impfbereitschaft ist bei denjenigen, die die langfristigen Konsequenzen als völlig harmlos betrachten, sehr gering. Die Hälfte will sich sicher nicht impfen lassen und knapp ein weiteres Drittel eher nicht. Zusammengefasst liegt die Impfablehnung in dieser Gruppe bei 80,4% ( Tab. 1 ). Die höchste Impfbereitschaft ist bei Personen festzustellen, die eine COVID-19-Erkrankung als möglicherweise gefährlich einschätzen (84,5%). Für jede der Gruppen zeigt sich bei einer binär logistischen Regression (kategorial) ein signifikanter Effekt ( Tab. 1 ).
Soziodemografische und soziostrukturelle Faktoren
Männer zeigen eine höhere Impfbereitschaft als Frauen, was bei ihrem höheren Risiko bei einer Erkrankung plausibel ist 10 . Sozialepidemiologische Studien aus anderen Ländern weisen darauf hin, dass mit niedrigem sozioökonomischem Status ein erhöhtes Risiko einer schweren COVID-19-Erkrankung einhergeht 11 . Gemäß der oben aufgeführten Argumentation müsste dann auch die Impfbereitschaft höher sein. Ein derartiger Effekt ist jedoch nicht festzustellen ( Tab. 1 , Abb. 2 ). Am höchsten ist die Impfbereitschaft bei Personen mit Abitur/allgemeiner Hochschulreife (77,8%), am niedrigsten bei Personen ohne Schulabschluss (39,7%) - aber auch bei Fachhochschulreife (9,4% der Befragten) ist die Impfbereitschaft relativ gering (57,9%). Personen mit Hochschulabschluss sind besonders impfbereit (80,6%), aber in Kombination mit Fachhochschulreife (63,3%) in viel geringerem Maße als mit Abitur (82,7%). Frauen ohne Schulabschluss sind so gut wie gar nicht impfbereit (5,9%), aber auch Frauen mit Fachhochschulreife nur zur Hälfte (51,9%) ( Abb. 2 ).
Abb. 2.
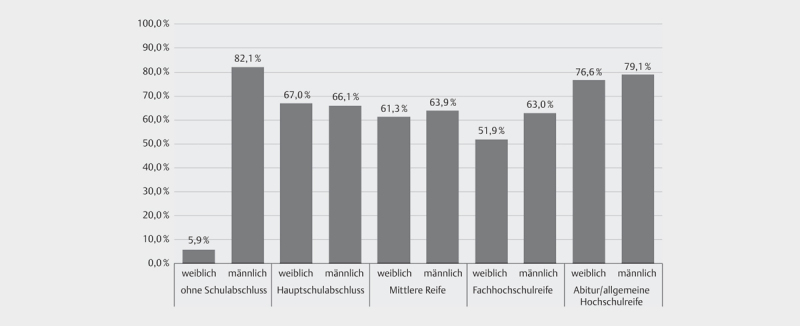
Schulabschluss, Geschlecht und Anteil Impfbereitschaft (ja sicher/eher ja).
Das Empfinden der Gerechtigkeit des eigenen Einkommens und die Unzufriedenheit mit der Wohnsituation wurden jeweils mit einer 5-stufigen Skala gemessen. Am höchsten ist die Impfbereitschaft bei Personen die ihr Einkommen etwas höher, als es gerecht wäre, einschätzen (80,2%). Befragte, die der Ansicht sind, ihr Einkommen sei viel niedriger, als es gerecht wäre, weisen eine Impfbereitschaft von 49,1% auf. Noch geringer ist die Impfbereitschaft aber bei Personen, die ihr Einkommen als viel höher, als es gerecht wäre, einstufen (42,9%). Befragte, die sich seit Beginn der Corona-Pandemie 2020 selten in ihrer Wohnung eingeengt gefühlt haben, sind im höchsten Maße impfbereit (70,5%), diejenigen, die sich niemals eingeengt gefühlt haben, in etwas geringem Maße (68,9%), wohingegen nur 38,3% der Personen, die sich fast täglich eingeengt gefühlt haben, impfbereit sind. Relative Deprivation kann zu geringerer Impfbereitschaft führen, aber ist weder eine notwendige Voraussetzung noch die einzig mögliche Ursache für Impfskepsis.
Wahrgenommene Nebenwirkungen und allgemeine Einstellung zu Impfungen
Wie oben aufgeführt ist die Sorge um Nebenwirkungen ein häufiger Grund für Impfskepsis bzw. -ablehnung im Fall des COVID-19-Vakzins. „Ein wesentlicher Grund für die Ablehnung von Impfungen liegt in der Furcht vor Impfkomplikationen oder Impfschäden“ 12 .
Es wird angenommen, dass Impfskepsis mit einer subjektiv stark überhöhten Wahrnehmung der Wahrscheinlichkeit von Nebenwirkungen einhergeht (Wissensdefizit). Zum Zeitpunkt der Befragung war noch kein COVID-19-Vakzin in der Europäischen Union zugelassen, wohingegen in der Bevölkerung Erfahrungen mit Influenza-Impfstoffen und deren Nebenwirkungen vorlagen 13 14 . Die Erhebung zielte daher auf das Wissen über die Auftretenswahrscheinlichkeit von ernsten Nebenwirkungen bei Grippeimpfungen ab (Was schätzen Sie, wie häufig treten ernste Nebenwirkungen bei Grippeimpfungen auf? Bitte geben Sie einen Prozentsatz von 0 bis 100 an). Die Angabe wird als Indikator für das subjektive Wissen über Impfungen betrachtet.
8,5% machen keine Angaben zur erwarteten Nebenwirkungshäufigkeit (7,7% ‚weiß nicht‘ und 0,8% keine Angabe). Der Mittelwert der von den Befragten geschätzten Häufigkeit ernster Nebenwirkungen bei Grippeimpfungen liegt bei 26,6% (Median 20% ( Abb. 1 , n ungewichtet 1.886). Der Mittelwert in der Gruppe der Impfbereiten liegt bei 22,1%, bei Impfskepsis/-ablehnung bei 35,2% (t-Test p<0,001). Die Wahrscheinlichkeit, zur Gruppe der Impfbereiten zu gehören, sinkt mit steigendem geschätzten Eintreten ernster Nebenwirkungen bei einer Grippeimpfung (odds ratio 0,98, p<0,001). Erwartungsgemäß erhöht korrektes Wissen über die Evidenz der Seltenheit von Nebenwirkungen auch die Wahrscheinlichkeit einer bisherigen Grippeimpfung (p<0,001).
Abb. 1.
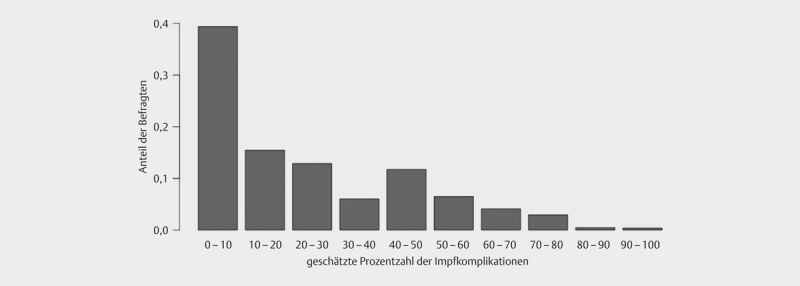
Geschätzte Prozentzahl ernster Nebenwirkungen bei Grippeimpfungen.
Impfablehnung äußert sich auch in Überzeugungen von stark überhöhten und wissenschaftlich nicht belegten Gefahren von Impfungen und Verschwörungstheorien bzw. –mentalitäten 15 16 . Zur Messung dieser Einstellungen wurden Items der „Vaccine conspiracy beliefs scale“ (VCBS) verwendet 17 . Personen, die den Items der VCBS voll zustimmen, sind seltener impfbereit ( Abb. 3 ).
Abb. 3.
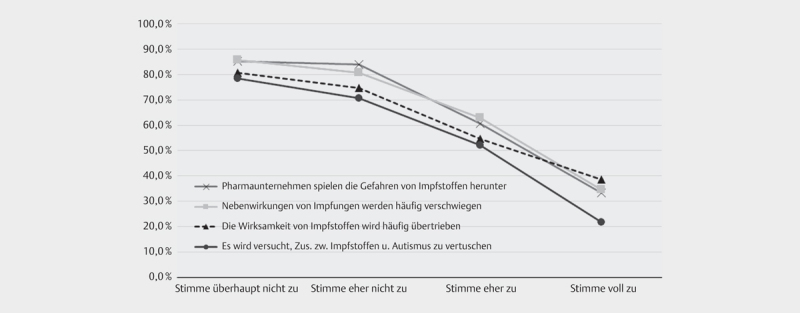
Anteil Impfbereitschaft (ja sicher/eher ja) nach Zustimmung zu Items der VCBS.
Vertrauen in das Robert-Koch-Institut
Das Vertrauen in Impfungen und das System, das diese bereitstellt, ist höher bei Personen, die Medizin, Forschung, Pharmaindustrie, Politik und Medien vertrauen 17 .
Die Bekanntheit des Robert-Koch-Instituts (RKI) ist sehr hoch, so gut wie alle kennen diese Einrichtung inzwischen (0,4% ‚kenne ich nicht‘). Das RKI genießt ein sehr hohes Vertrauen, 47,5% schätzen dieses als sehr vertrauenswürdig ein. Zum Vergleich: Tageszeitungen und die öffentlich-rechtlichen Medien werden etwas weniger vertrauenswürdig eingeschätzt; Personen, die in den Sozialen Medien oder auf YouTube-Kanälen zu finden sind, werden von 48,3 bzw. 46,5% als gar nicht vertrauenswürdig eingeschätzt.
Personen, die das RKI für sehr vertrauenswürdig einschätzen, haben mit 80,4% eine um 66,6% höhere Impfbereitschaft als Personen, die das RKI für gar nicht vertrauenswürdig halten (13,9%). Es besteht ein signifikanter Zusammenhang zwischen dem Vertrauen in das RKI und der Impfbereitschaft ( Tab. 1 ).
Soziale Bezugsgruppen
Die Verbreitung von Informationen zur Impfgegnerschaft erfolgt in erheblichem Ausmaß über soziale Beziehungsnetzwerke 18 . Wenn andere Personen der sozialen Bezugsgruppe Impfgegner sind, steigt demnach auch die Wahrscheinlichkeit einer Impfgegnerschaft. Die eigene Einstellung und das Verhalten orientieren sich dabei an bezugsgruppenbezogenen sozialen Normen.
64,7% glauben, dass die Personen in ihrem Freundes- und näheren Bekanntenkreis sich mehrheitlich impfen lassen würden (33,6% ‚mehr als die Hälfte‘ und 31,1% ‚fast alle‘). Demgegenüber geben 10,2% an, dass kaum jemand sich impfen lassen würde und ein Viertel sagt, weniger als die Hälfte der Personen des sozialen Umfelds (ohne Familienangehörige).
Wie erwartet wollen Personen, die glauben, dass fast alle ihrer Freunde oder näheren Bekannten sich impfen lassen würden, sich zu 67,8% sicher auch impfen lassen und zu 22,7% eher ja (zusammengefasst 90,5%) ( Tab. 2 ). Ist hingegen kaum jemand aus der sozialen Bezugsgruppe impfbereit, dann wollen sich die Befragten zu 46,9% auch sicher nicht impfen lassen und zu 41,8% eher nicht (Impfablehnung 88,7%).
Multivariate Analyse
Bei multivariater Analyse steigt die Impfbereitschaft mit dem Anteil der impfbereiten Freunde und Bekannten und dem Vertrauen gegenüber dem Robert-Koch-Institut, bei Zugehörigkeit zu einer Risikogruppe und der Erwartung gefährlicher Konsequenzen bei einer Erkrankung ( Tab. 3 ). Eine Überschätzung der Wahrscheinlichkeit ernsthafter Nebenwirkungen bei Grippeimpfungen senkt die Impfbereitschaft mit dem COVID-19-Vakzin. Erfahrungen mit einer Infektion in der sozialen Bezugsgruppe erhöhen die Impfbereitschaft. Männer haben eine erhöhte Impfbereitschaft. Auch in der multivariaten Analyse wirkt zunehmende Bildung monoton positiv auf die Impfbereitschaft, wobei lediglich Personen mit Fachhochschulreife eine Ausnahme darstellen. Sollte sich dieser Befunde in anderen Studien bestätigen, bedarf es einer weiteren Exploration der Ursachen. Das Alter und die erwartete Infektionswahrscheinlichkeit haben unter Kontrolle der oben genannten Faktoren keinen signifikanten Effekt.
Diskussion
Die Impfbereitschaft liegt stabil bei knapp zwei Drittel und ähnlich wie andere Telefonbefragungen mit vierstufiger Messung, jedoch deutlich höher als bei der COSMO-Studie im gleichen Erhebungszeitraum 2 . Wir führen den Unterschied auf die Erhebungsmethode und die dadurch resultierende verzerrte Altersstruktur der Befragten bei Online-Studien zurück.
Die Befragten zeigen sich als rationale Akteure: Personen aus Risikogruppen sowie Personen, die die Gefährlichkeit einer COVID-19-Erkrankung hoch einschätzen, haben eine hohe Impfbereitschaft. Darüber hinaus erhöhen Erfahrungen mit einer Infektion, die Impfbereitschaft bei Personen in der sozialen Bezugsgruppe und Vertrauen in das Robert-Koch-Institut die Impfbereitschaft.
Ein Befund zur höheren Impfbereitschaft von Männern findet sich auch in einer Studie zur Influenza-Impfung 19 . In Hinsicht auf die Impfbereitschaft gegen Masern zeigte eine Studie 20 steigende Impfskepsis bei höherem Schulabschluss. Dieser Effekt zeigt sich bei den Corona-Impfungen nicht. Bei höherem Schulbildungsniveau zeigt sich (mit Ausnahme der Personen mit Fachhochschulreife) durchgängig eine höhere Impfneigung.
Überschätzung der Wahrscheinlichkeit von Nebenwirkungen bei Impfungen
Auffällig in unserer Studie ist die Tatsache der gravierenden Überschätzung der Häufigkeit ernsthafter Nebenwirkungen bei Influenza-Impfungen in der allgemeinen Bevölkerung. Dies weist erstens auf ein Informationsdefizit, zweitens auf weit verbreitete Fehlinformationen und drittens auf kognitive Probleme bei der Interpretation relativer Häufigkeiten hin. Probleme beim Verständnis von Gesundheitsstatistiken sind bei Patientinnen und Patienten sowie bei Ärztinnen und Ärzten weit verbreitet, resultierend überwiegend aus unvollständigen oder intransparenten Informationen sowie Defiziten in der Interpretation quantitativer Informationen 21 .
Auch wenn seit Beginn der Impfkampagne mehr Informationen zu Nebenwirkungen der COVID-19-Vakzine zur Verfügung stehen, ist es schwierig, auf den Internetseiten des Robert-Koch-Instituts, des Paul-Ehrlich-Instituts oder der Bundeszentrale für gesundheitliche Aufklärung (BZgA) präzise und leicht verständliche Informationen zu Nebenwirkungen zu finden. Noch aufwändiger ist die Erschließung wissenschaftlicher Ergebnisse für die allgemeine Bevölkerung dadurch, dass viele Studien nur in englischer Sprache publiziert werden und ein Grundverständnis statistischer Aussagen sowie medizinischer Fachbegriffe notwendig ist. Obwohl aus medizinischer Sicht das Risiko von Impfungen bekanntlich als sehr gering eingestuft wird 13 14 22 23 , ist es für die Allgemeinbevölkerung deutlich einfacher, über Suchmaschinen und soziale Medien an irreführende Darstellungen über Impfnebenwirkungen zu gelangen, die nicht wissenschaftlich belegt sind.
Limitationen
Die Impfbereitschaft ändert sich, ebenso wie das Infektionsgeschehen, die Risikoeinschätzung und andere Einstellungen im Kontext der Corona-Pandemie. Die vorliegende Querschnittstudie bildet den Stand vor dem Beginn der Impfkampagne in Deutschland ab. Wir gehen dennoch davon aus, dass die Zusammenhänge zwischen den Variablen unverändert bleiben. Detaillierte Analysen mit weiteren Determinanten wie z. B. Einstellung zu Medizin 17 sind Gegenstand laufender Bemühungen.
Danksagung
Wir bedanken uns bei den Mitgliedern des Regensburg Center of Health Sciences and Technology (RCHST) für die Förderung und bei Amelie Altenbuchner, Anna Scharf und Katrin Schnell für Unterstützung beim Pretest.
Footnotes
Interessenkonflikt Die Autorinnen/Autoren geben an, dass kein Interessenkonflikt besteht.
Fazit für die Praxis.
Die Bereitschaft zur Schutzimpfung gegen COVID-19 könnte sich erhöhen, wenn Freunde und Bekannte sich impfen ließen (sozialer Diffusionseffekt), wenn Arbeitgeber dies forderten und wenn die Seltenheit von Nebenwirkungen in der Bevölkerung korrekt wahrgenommen würde. In Übereinstimmung mit anderen Studien 24 unterstützen unsere Ergebnisse die Forderung nach korrekter und vollständiger Information über Nebenwirkungen der COVID-19-Vakzine sowie Aufklärung über deren Wahrscheinlichkeit. Für eine Informationskampagne werden folgende Empfehlungen gegeben:
Bundeseinheitliche, zentralisierte, transparente Information, die leicht im Internet auffindbar sind.
Die Risikokommunikation sollte sich am Wissen der Zielgruppe orientieren, wobei ein weit verbreitetes geringes Verständnis von Zahlen in der Bevölkerung berücksichtigt werden muss. Das Framing beeinflusst die Risikowahrnehmung, so beispielsweise die Hervorhebung der Sicherheit der Impfung anstelle der Komplikationen oder die Risikoformulierung in anschaulicher Weise, z. B. „einer von Tausend“ anstelle von „0,1%“. Um Wahrscheinlichkeiten unter 1% zu veranschaulichen bieten sich sogenannte „Icon Arrays“ als einfache, verständliche, grafische Darstellungen an 25 26 .
Zur Unterstützung der Health Literacy scheint die Erstellung evidenzbasierter Unterrichtsmaterialien für (Berufsfach-)Schulen und Hochschulen sinnvoll 27 .
Bestrebungen zur Förderung der Impfbereitschaft der Bevölkerung sollten insbesondere benachteiligte Bevölkerungsgruppen in den Fokus nehmen.
Forschungsbedarf sehen wir vor allem bei der Risikowahrnehmung der COVID-19-Impfung in der Bevölkerung, bei Ursachen von Geschlechts- und Bildungsunterschieden, selektiver Wahrnehmung von Gesundheitsinformationen, beim Einfluss sozialer Gruppen und sozialer Medien und bei Einstellungen zur COVID-19-Impfung bei Ärztinnen und Ärzten sowie anderen Beschäftigten im Gesundheitswesen 27 28 .
Literaturverzeichnis
- 1.Neumann-Böhme S, Varghese N E, Sabat I et al. Once we have it, will we use it? A European survey on willingness to be vaccinated against COVID-19. The European journal of health economics: HEPAC: health economics in prevention and care 21. 2020;7:977–982. doi: 10.1007/s10198-020-01208-6. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Betsch C.COSMO Konsortium. Zusammenfassung und Empfehlungen Wellen 31 und 32 Ergebnisse aus dem COVID-19 Snapshot MOnitoring COSMO (08.01.2021)Im Internethttps://projekte.uni-erfurt.de/cosmo2020/web/summary/31/
- 3.Infratest dimap. ARD Deutschland Trend (Januar 2021). Im Internet:https://www.infratest-dimap.de/umfragen-analysen/bundesweit/ard-deutschlandtrend/2021/januar/
- 4.Graeber D, Schmidt-Petri C, Schröder C.Hohe Impfbereitschaft gegen Covid-19 in Deutschland, Impfpflicht bleibt kontrovers. DIW, SOEPpapers 1103 2020. Im Internet:https://www.diw.de/documents/publikationen/73/diw_01.c.799477.de/diw_sp1103.pdf
- 5.Wissenschaft im Dialog gGmbH/Kantar. Wissenschaftsbarometer 2020. (Berlin 2020). Im Internet:https://www.wissenschaft-im-dialog.de/fileadmin/user_upload/Projekte/Wissenschaftsbarometer/Dokumente_20/WiD-Wissenschaftsbarometer_2020_Broschuere_final.pdf
- 6.Schnell R.Survey-Interviews. Methoden standardisierter Befragungen(2. Auflage)Wiesbaden: Springer VS; 2019 [Google Scholar]
- 7.Schnell R, Noack M, Torregoza S. Differences in General Health of Internet Users and Non-users and Implications for the Use of Web Surveys. Survey Research Methods. 2017;11:105–123. [Google Scholar]
- 8.Robert-Koch-Institut. Informationen und Hilfestellungen für Personen mit einem höheren Risiko für einen schweren COVID-19-Krankheitsverlauf (29.10.2020). Im Internet:https://www.rki.de/DE/Content/InfAZ/N/Neuartiges_Coronavirus/Risikogruppen.html
- 9.Opp K D. Wiesbaden: Springer; 2018. Die Theorie rationalen Handelns. In: Decker O (Hrsg.) Sozialpsychologie und Sozialtheorie, Band 1 Zugänge; pp. 61–76. [Google Scholar]
- 10.Takahashi T, Ellingson M K, Wong P et al. Sex differences in immune responses that underlie COVID-19 disease outcomes. Nature. 2020;588:315–320. doi: 10.1038/s41586-020-2700-3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 11.Wachtler B, Hoebel J. Soziale Ungleichheit und COVID-19: Sozialepidemiologische Perspektiven auf die Pandemie. Gesundheitswesen. 2020;82:670–675. doi: 10.1055/a-1226-6708. [DOI] [PubMed] [Google Scholar]
- 12.Hildt E, Ludwig M-S, Kuhn J. Impfen neu denken: Ansatzpunkte und Perspektiven einer modernen Impfstrategie. Bundesgesundheitsblatt – Gesundheitsforschung – Gesundheitsschutz. 2019;62:383–385. doi: 10.1007/s00103-019-02925-x. [DOI] [PubMed] [Google Scholar]
- 13.Oberle D, Mentzer D, Rocha F et al. Impfkomplikationen und der Umgang mit Verdachtsfällen. Bundesgesundheitsblatt – Gesundheitsforschung – Gesundheitsschutz. 2019;62:450–461. doi: 10.1007/s00103-019-02913-1. [DOI] [PubMed] [Google Scholar]
- 14.Dittmann S. Risiko des Impfens und das noch größere Risiko, nicht geimpft zu sein Wissensstand, Wissenslücken und Schlussfolgerungen: Wissensstand, Wissenslücken und Schlussfolgerungen. Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz. 2002;45:316–322. doi: 10.1007/s00103-002-0397-0. [DOI] [PubMed] [Google Scholar]
- 15.Lamberty P, Imhoff R. Powerful Pharma and Its Marginalized Alternatives? Social Psychology. 2018;49:255–270. [Google Scholar]
- 16.Shapiro G K, Holding A, Perez S et al. Validation of the vaccine conspiracy beliefs scale. Papillomavirus Research. 2016;2:167–172. doi: 10.1016/j.pvr.2016.09.001. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 17.Betsch C, Schmid P, Heinemeier Det al. Beyond confidence: Development of a measure assessing the 5C psychological antecedents of vaccination PloS one 20181310.1371%2Fjournal.pone.0208601 [DOI] [PMC free article] [PubMed] [Google Scholar]
- 18.Klärner A, Gamper M, Keim-Klärner S . Wiesbaden: Springer VS; 2020. Soziale Netzwerke und gesundheitliche Ungleichheiten – eine neue Perspektive für die Forschung. In: Klärner A, Gamper M, Keim-Klärner S et al. Hrsg. Soziale Netzwerke und gesundheitliche Ungleichheiten. Eine neue Perspektive für die Forschung; pp. 1–30. [Google Scholar]
- 19.Böhmer M M, Walter D, Falkenhorst G et al. Barriers to pandemic influenza vaccination and uptake of seasonal influenza vaccine in the post-pandemic season in Germany. BMC Public Health. 2012;12:938. doi: 10.1186/1471-2458-12-938. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 20.Jungbauer-Gans M, Kriwy P. München: Oldenbourg Verlag; 2004. Bildung und Gesundheitsvorsorge: Die Impfentscheidung. In: Diekmann A, Voss T Hrsg. Rational-Choice-Theorie in den Sozialwissenschaften: Anwendungen und Probleme; pp. 331–348. [Google Scholar]
- 21.Gaissmaier W, Gigerenzer G. Cambridge/Mass. u. a.: MIT Press; 2011. When Misinformed Patients Try to Make Informed Health Decisions. In Gigerenzer G Hrsg. Strüngmann Forum reports. Better doctors, better patients, better decisions: Envisioning health care 2020; pp. 29–43. [Google Scholar]
- 22.Rottem M, Shoenfeld Y. Vaccination and allergy. Current Opinion in Otolaryngology & Head and Neck Surgery. 2004;12:223–231. doi: 10.1097/01.moo.0000122312.13359.eb. [DOI] [PubMed] [Google Scholar]
- 23.Smith M. Vaccine safety: Medical contraindications, myths, and risk communication. Pediatrics in Review. 2015;36:227–238. doi: 10.1542/pir.36-6-227. [DOI] [PubMed] [Google Scholar]
- 24.Betsch C.COSMO Konsortium. Zusammenfassung und Empfehlungen. Welle 41. 20./21.04.2021Im Internet:https://projekte.uni-erfurt.de/cosmo2020/web/summary/41/
- 25.Spiegelhalter D. Risk and Uncertainty Communication. Annual Review of Statistics and Its Application. 2017;4:31–60. [Google Scholar]
- 26.McDowell M, Gigerenzer G, Wegwarth O et al. Effect of tabular and icon fact box formats on comprehension of benefits and harms of prostate cancer screening: a randomized trial. Medical Decision Making. 2019;39:41–56. doi: 10.1177/0272989X18818166. [DOI] [PubMed] [Google Scholar]
- 27.Westhofen J, Puth M-T, Steudel H et al. Wissen und Einstellungen über die saisonale Influenza-Impfung von Hebammenschülerinnen in Nordrhein-Westfalen: Ergebnisse einer Querschnittsstudie. Gesundheitswesen. 2020;82:253–259. doi: 10.1055/a-0839-4810. [DOI] [PubMed] [Google Scholar]
- 28.Jungbauer-Gans M, Kriwy P. Der Arzteinfluss auf die Durchimpfungsrate. Gesundheitswesen. 2003;65:464–470. doi: 10.1055/s-2003-40806. [DOI] [PubMed] [Google Scholar]


