Zusammenfassung
Hintergrund Psychische Erkrankungen sind inzwischen die zweithäufigste Ursache für Krankschreibungen und die häufigste Ursache für krankheitsbedingte Verrentungen. Um Jobverluste zu vermeiden sind besondere Interventionen zur Rückkehr an den Arbeitsplatz erforderlich. Ein erfolgreicher Rückkehrprozess kann eine erneute Krankschreibung sowie Erwerbsunfähigkeit verhindern. Zudem kann eine gelingende Rückkehr in den Berufsalltag positiv auf den Genesungsprozess zurückwirken. Internationale Erfahrungen zeigen, dass Return-to-Work-Programme eine wirksame Handlungsoption sind, um Patienten nach längerer Erkrankung nachhaltig wieder ins Arbeitsleben zurückzuführen. Return-to-Work-Programme bilden hinreichende Unterstützungsangebote, um mangelnde Ressourcen (z. B. fehlende Wertschätzung) und Belastungen (z. B. zu hohes Arbeitsvolumen) zu bewältigen.
Methode Für die Studie RETURN wurde ein Return-to-Work Konzept für stationär-psychiatrisch behandelte Patienten entwickelt.
Ergebnisse Die Intervention besteht aus dem Einsatz von Return-to-Work- Experten, die auf Basis eines Handbuches arbeiten. In klar definierten Modulen werden mit den Patienten während des stationären Aufenthaltes u. a. sozialrechtliche Grundlagen und Einzelheiten des Rückkehrprozesses besprochen sowie schwierige Situationen (z. B. Umgang mit der Offenlegung der Diagnose, Rückkehrgespräch) vorbereitet. Nach Entlassung erfolgt die Weiterbetreuung v. a. im Hinblick auf Erfahrungen am ersten Arbeitstag, Begleitung zu Gesprächen des BEM (Betriebliches Eingliederungsmanagement) und Unterstützung bei etwaigen Schwierigkeiten.
Schlussfolgerung Die Ergebnisse der noch laufenden Studie werden zeigen, ob der gewählte methodische Ansatz zu einer Verbesserung der Rückkehr an den Arbeitsplatz führt.
Schlüsselwörter: psychische Erkrankung, Return to work, Rehabilitation
Abstract
Objective Patients with mental illnesses often face difficulties when returning to workplace after an episode of inpatient treatment. Available resources intended to support the return-to-work process are often not used. It was the aim of the present study to develop an intervention that facilitates the implementation of patient support at the interface of in- and outpatient care.
Methods We used a structured development process for the establishment of a return-to-work intervention for psychiatric inpatients.
Results The intervention consisted of the use of return-to-work experts who worked on the basis of a manual. In clearly defined modules, patients were given information on social law basics and details of the return process. Difficult situations (e. g., dealing with the disclosure of the diagnosis, return interview) were discussed and rehearsed. After discharge, further care took place, above all with regard to experiences on the first working day, accompaniment to discussions with the employer and support with any other upcoming difficulties.
Conclusion The results of the ongoing study will show whether the chosen approach actually yields the expected results, namely an improvement of the return-to-work process.
Key words: return to work, mental illness, rehabilitation
Hintergrund
Erwerbstätigkeit und psychische Erkrankung
Nach Schätzungen der Bundesanstalt für Arbeitsschutz und Arbeitsmedizin (BAuA), die sich auf die Mitgliederdaten der gesetzlichen Krankenversicherungen stützen, wurden im Jahr 2019 insgesamt 712,2 Mio. Arbeitsunfähigkeitstage mit einer durchschnittlichen Dauer von 17,3 Tagen gemeldet. Diese Fehlzeiten haben insgesamt einen Produktionsausfall von 88 Mrd. Euro verursacht bzw. einen Anteil von 149 Mrd. Euro Verlust an der gesamten Arbeitsproduktivität (Bruttowertschöpfung) 1 . Psychische Erkrankungen sind für einen nicht unerheblichen Teil am Krankheitsgeschehen und den daraus resultierenden Fehlzeiten verantwortlich. Die Zahl der Fehltage pro Jahr, die durch eine psychische Erkrankung verursacht wurden, stieg in den letzten Jahren erheblich an. Für Erwerbstätige, die in der AOK versichert waren, machte dieser Anstieg seit 2008 67,5% aus 2 . Im Jahr 2019 entfielen 11,9% der krankheitsbedingten Fehltage auf psychische Erkrankungen. Damit bilden psychische Erkrankungen erstmals nach Krankheiten des Muskel-Skelett-Systems die zweithäufigste Ursache für krankheitsbedingte Fehltage. Noch deutlicher fällt die Quote bei den Frühverrentungen wegen Erwerbsminderung aufgrund einer psychischen Erkrankung aus: Laut der Deutschen Rentenversicherung (DRV) sind im Jahr 2019 41,7% der Erwerbsminderungsrenten auf psychische Erkrankungen zurückzuführen 3 . Psychische Erkrankungen sind inzwischen die häufigste Ursache für krankheitsbedingte Verrentungen.
Besondere Bedürfnisse von Patienten, die nach einer Episode einer psychischen Erkrankung wieder an ihren Arbeitsplatz zurückkehren
Erwerbstätigkeit ist für Menschen mit psychischen Erkrankungen oft schwer erreichbar bzw. durch Krankheitsepisoden häufig gefährdet. Unter stationär-psychiatrisch behandelten Patienten liegt die Quote der Erwerbstätigen nur bei etwa 21%. Von diesen gelingt wiederum bis zu einem Drittel nach einem Klinikaufenthalt der Wiedereinstieg ins Berufsleben nicht mehr 4 . Angesichts dieser Zahlen und der zentralen Bedeutung, die der Arbeitsplatz für das Leben jeder einzelnen, auch psychisch erkrankten Person hat 5 , sind bei dieser Patientengruppe alle Maßnahmen zu ergreifen, die nach einer Krankheitsepisode bzw. einem stationären Aufenthalt die Rückkehr an den Arbeitsplatz unterstützen. Seitens der Betroffenen wird allerdings bemängelt, dass sie durch das Hilfesystem nicht gut auf die Rückkehr vorbereitet werden 6 7 8 . Strukturierte Ansätze des Wiedereinstiegs in die Arbeit wie stufenweise Wiedereingliederung oder betriebliches Eingliederungsmanagement werden weiterhin nicht regelhaft umgesetzt 4 .
Grundidee von Return-to-Work Maßnahmen
Return-to-Work-Konzepte umfassen Maßnahmen und Initiativen, die Personen bei der Rückkehr an den Arbeitsplatz infolge einer verringerten Arbeitsfähigkeit (z. B. aufgrund einer psychischen Erkrankung) unterstützen 9 . Sie betrachten Erwerbstätigkeit als gesundheitsförderlichen bzw. gesundheitserhaltenden Faktor. Gegenwärtige Return-to-Work Ansätze gehen davon aus, dass die Rückkehr an den Arbeitsplatz insbesondere nach längerer Erkrankung ein dynamischer und interaktiver Prozess ist. Dem liegen folgende Erkenntnisse bzw. Annahmen zugrunde:
Erwerbstätigkeit wirkt gesundheitsfördernd, insbesondere in Bezug auf die psychische Gesundheit. Abhängig von der Qualität des Erwerbskontextes, senkt die (Wieder-) Beschäftigung das Risiko für depressive Erkrankungen bzw. psychische Belastungen im Allgemeinen und verbessert die psychische Gesundheit 10 11 12 13 . Dies gilt auch für schwere psychische Erkrankungen wie Schizophrenie: Erwerbstätigkeit führt zu einer Verminderung der Krankheitssymptome 14 15 .
Erwerbslosigkeit verschlechtert die psychische Gesundheit. Die Bedeutung von Erwerbsarbeit für die psychische Gesundheit ist bereits seit der Marienthal-Studie aus dem Jahr 1933 bekannt 16 : Arbeit trägt zur Strukturierung des Alltags bei, schafft Chancen zur Selbstverwirklichung und gesellschaftliche Integration. Der Verlust einer Erwerbstätigkeit bzw. Arbeitslosigkeit hingegen führt zu einer Verschlechterung der psychischen Gesundheit 10 17 . Im Vergleich zu Erwerbstätigen bewerten Arbeitslose ihr psychisches Wohlbefinden deutlich schlechter, haben mehr diagnostizierte psychische Krankheiten und verhalten sich häufiger gesundheitsriskant 18 .
Krankheitsbedingte langanhaltende Arbeitsabsenzen wirken sich negativ auf das psychische Wohlbefinden aus. Lännerström et al. (2013) beschreiben die Phase der Absenz als anhaltenden, unsicheren Schwebezustand („constant, uncertain pending“) mit erheblichen negativen Auswirkungen auf das Selbstbild und das Selbstwirksamkeitserleben 19 . Der zeitweilige Verlust des Arbeitsstatus (inklusive der veränderten ökonomischen Bedingungen) führt zu einem verstärkten Stresserleben und Schamgefühl. Entsprechend ist davon auszugehen: Je länger die Absenz, desto höher ist die Wahrscheinlichkeit, dass die Rückkehr an den Arbeitsplatz nicht gelingt 20 21 .
Return-to-Work basiert auf der dynamischen Interaktion verschiedener Komponenten. Gemäß der International Classification of Functioning, Disability and Health (ICF) der WHO ist die Funktionsfähigkeit das Ergebnis einer Wechselwirkung zwischen Gesundheitsproblem und personenbezogenen sowie umweltbezogenen Kontextfaktoren 22 . Beispielsweise können sich arbeitsplatzbezogene Barrieren, wie Vorurteile gegenüber psychisch erkrankten Menschen, negativ auf die berufliche Funktionalität auswirken.
-
Return-to-Work ist sowohl Ergebnis als auch Prozess. Demgemäß sind unterschiedliche Akteure zu unterschiedlichen Zeiten in den Rückkehrprozess involviert und verschiedene Handlungsabläufe werden tangiert. Young et al. (2005) identifizieren vier unterschiedliche RTW-Phasen, die auch in mehreren Schleifen durchlaufen werden können 23 :
Phase 1 – Off Work: Diese Phase umfasst die Dauer der krankheitsbedingten Abwesenheit vom Arbeitsplatz. Im Vordergrund stehen Genesung und Planung des Rückkehrprozesses.
Phase 2 – Re-Entry: Wiederaufnahme der Arbeit oder eines alternativen Beschäftigungsverhältnisses. In dieser Phase erfolgen die Abklärung der notwendigen Bedingungen dafür sowie ein fortlaufendes Monitoring über den Erfolg des Rückkehrprozesses durch die beteiligten Akteure.
Phase 3 – Maintenance: Erhalt des Arbeitsstatus und Evaluation der Arbeitsziele.
Phase 4 – Advancement: Verbesserung des Arbeitsstatus durch Karrieremaßnahmen und Beförderung.
Demgemäß ist Return-to-Work als Maßnahme zur Rückkehr an den Arbeitsplatz infolge einer z. B. krankheitsbedingten Arbeitsunfähigkeit nicht nur ein persönliches oder innerbetriebliches Handlungsproblem, sondern ebenso eine vom Gesundheitssystem zu gestaltende Aufgabe. D. h. das Ziel der Rückführung an den Arbeitsplatz ist eine intersektoral zu bewältigende Aufgabe, die die Vernetzung und Koordinierung unterschiedlicher Akteure aus verschiedenen sozialen Systemen erfordert. Gleichermaßen bedarf es einer Differenzierung im Einzelfall wie auch eine fortlaufende Evaluation der umgesetzten Maßnahmen.
Internationale Erfahrungen
In Deutschland fehlen für einen Großteil der Betroffenen entsprechende Unterstützungsmöglichkeiten. Supported Employment Ansätze, die wiederholt gute und v. a. nachhaltige Ergebnisse ausweisen 24 , kommen in Deutschland aufgrund der sozial- und arbeitsrechtlichen Rahmenbedingungen kaum zur Anwendung.
International wird das Thema Rückkehr an den Arbeitsplatz (Return-to-Work) bereits seit vielen Jahren in deutlich größerem Umfang erforscht als hierzulande. Übersichtsarbeiten geben im Hinblick auf die Verkürzung der Krankheitsdauer ein konsistentes Bild und konstatieren diesbezüglich eine Wirksamkeit der beforschten RTW-Programme (z. B. Mikkelsen & Rosholm 25 , Finnes et al. 26 ). Für psychisch erkrankte Patienten haben viele Studien wirksame Unterstützungsformen zur Rückkehr an den Arbeitsplatz entwickelt, um prolongierte Krankheitsphasen oder Arbeitsplatzverluste zu verhindern. Die jeweils entwickelten RTW-Programme nutzen unterschiedliche oder kombinieren dafür verschiedene Ansätze, z. B. Psychoedukation, kognitive Verhaltenstherapien oder Case Management. Je nach Ansatz, Setting und Adressatenkreis entfalten sie ihre Wirkung auf verschiedenen Ebenen: Patient, Arbeitsumfeld, Versorgungssystem 27 .
Internationale RTW-Programme können allerdings nicht ohne weiteres auf den deutschen Versorgungskontext adaptiert werden. Insbesondere Return-to-Work-fokussierte Trainingsmaßnahmen die auf sozialrechtlich und institutionell verankerte Arbeitsmediziner bauen, können hierzulade nicht eins zu eins umgesetzt werden. Auch wurden Patienten mit einer schweren psychischen Erkrankung, wie einer Schizophrenie, bislang zu wenig berücksichtigt. Ebenso ist fraglich, welche Interventionen und Konzepte für den akutpsychiatrischen Versorgungskontext richtungsweisend sein könnten, oder ob dafür eigens ausgewiesene Programme noch entwickelt werden müssen.
Methoden
Im Rahmen der vom Innovationsfond des GBA geförderten RETURN-Studie „Return-to-Work Experten in der stationären Behandlung von Patienten mit psychischen Erkrankungen“ (Förderkennzeichen 01VSF17012 )), wurde eine sogenannte Return-to-Work-Intervention entwickelt und implementiert 28 . Das Konzept wurde auf Basis einer Literaturrecherche 27 und in Zusammenarbeit mit einer externen Expertengruppe erarbeitet und nimmt im Folgenden Bezug auf den verwendeten Case Management Ansatz, die salutogenetische Perspektive zum Thema „Arbeit“ als Arbeitshaltung, die psychoedukativen Elemente innerhalb des Beratungsprozesses sowie die Kompetenzstärkung durch die Weitergabe rechtlicher Informationen und Rahmenbedingungen in Bezug auf die Rückkehr an den Arbeitsplatz.
Die RETURN-to-Work-Intervention
Grundlegende Überlegungen für die Gestaltung der Intervention
Grundannahme des Projektes ist, dass im deutschen Gesundheitswesen bzw. im psychiatrischen Versorgungskontext bereits unterschiedliche Unterstützungsmaßnahmen existieren, die eine Rückkehr betroffener Patienten an ihren Arbeitsplatz unterstützen können, deren Umsetzung im Versorgungsalltag aber nicht konstant gelingt. Hierzu gehören beispielsweise die sozialpädagogische Beratung, Arbeitgebergespräche im Rahmen des klinischen Aufenthalts oder die Initiierung der Stufenweisen Wiedereingliederung (sogenanntes Hamburger Modell). Ziel der Intervention ist also weniger die Etablierung gänzlich neuer Inhalte, sondern vielmehr die Koordination eines berufsbezogenen Entlassmanagements, das
auf vorhandenen Ressourcen der Patienten aufbaut,
die Nutzung bestehender Angebote fördert und
zusätzlich sektorenübergreifend deren Fortführung nach Entlassung unterstützt, indem die einzelnen Stakeholder (Beteiligte und Betroffene) nach Bedarf orchestriert werden.
Für die Umsetzung dieser Maßnahmen werden sogenannte Return-to-Work-(RTW)-Experten etabliert, die im Stationsalltag den Themenkomplex „Arbeit“ in den Mittelpunkt stellen. Der für dieses Projekt entwickelte Handlungsleitfaden dient den RTW-Experten als Orientierung für ihre Tätigkeit und ermöglicht eine Standardisierung der unterstützenden Prozesse.
Methodische Orientierung und Struktur
Zur Konkretisierung der Arbeitsweise der RTW-Experten wird der Ansatz des Case Managements mit den Kernprozessen Intake , Assessement , Planung , Durchführung , Monitoring und Evaluation 29 zugrunde gelegt. Die in diesem Modell aufgestellten Handlungsschritte und deren Abfolge zielen auf die Abstimmung unterschiedlicher Maßnahmen in komplexen Situationen, die sich an den jeweiligen Bedürfnissen der Patienten orientieren und deren Ausgestaltung mit diesen gemeinsam erarbeitet und das individuelle sowie das fachliche Netzwerk mit einbezieht. Die Inhalte der Intervention werden entlang dieser sechs Kernprozesse organisiert. Dabei soll die Zusammenarbeit zwischen den RTW-Experten und Patienten so geplant, organisiert, ausgewertet und überprüft werden, dass der konkrete Unterstützungsbedarf der jeweiligen Person möglichst individuell berücksichtigt werden kann. Dies wird durch eine wertschätzende Arbeitsbeziehung zwischen RTW-Experten und Patient gestaltet, weniger durch den Fokus auf eine therapeutische Zusammenarbeit 29 .
Als Haltung, die dem konkreten und systemischen Unterstützungsprozess zugrunde liegt und die die Arbeit der RTW- Experten bestimmt, wird zum einen eine salutogenetische Sicht auf Arbeit vorausgesetzt, d. h. die gesundheitsförderlichen Aspekte von Arbeit werden betrachtet 30 . Zum anderen soll eine konsequente Orientierung an vorhandenen (zu aktivierenden) Ressourcen und Potenzialen 31 erfolgen, um das komplexe Zusammenwirken von Persönlichkeit, individueller Erfahrung, Gesundheitsverhalten, Umgebungsbedingungen, sozialer Rolle und biographischer Faktoren, zu berücksichtigen. Dabei soll, neben der medizinischen Behandlung der Symptomatik, die Erkundung positiver psychologischer und sozialer Ressourcen helfen, Beeinträchtigungen zu reduzieren (pathogenetische Perspektive), die durch die Krankheit entstanden sind und durch das Herausarbeiten von protektiven sowie ressourcenorientierten Faktoren (salutogenetische Perspektive) eine stabile Rückkehr an den Arbeitsplatz ermöglicht bzw. gefördert werden – unter Bezugnahme des fallbezogenen Systems (systemischer Ansatz). Vor allem die Identifikation persönlicher Stärken, die Ermittlung geeigneter Copingstrategien sowie die Verbesserung der Selbstwirksamkeit sollen den Rückkehrprozess unterstützen 32 . Grundsätzlich erfolgt die Beratung der Patienten im Sinne des Shared-Decision-Making. Dabei übernehmen nicht die RTW-Experten die Entscheidungshoheit, sondern Patienten gelangen nach Information über die möglichen Optionen und auf Basis ihrer Präferenzen zu einer von ihm oder ihr bevorzugten Entscheidung 33 .
Zur inhaltlichen Strukturierung der Intervention wurden Bestandteile eines psychoedukativen Gruppenprogramms zum Thema Return-to-Work 34 zugrunde gelegt und durch Hinzuziehung von Experten unterschiedlicher Handlungsfelder zum Thema Rückkehrprozess um weitere Aspekte ergänzt (s.u.).
Organisatorische Rahmenbedingungen
Die Module der Intervention wurden als Einzelsitzungen angelegt, da sich auf einer psychiatrischen Akutstation oft nur wenige berufstätige Patienten befinden und ein Gruppenprogramm somit schwer umsetzbar ist. In Anlehnung an übliche Behandlungseinheiten im stationären Setting und unter Berücksichtigung ggf. kognitiver Einschränkungen von Patienten während einer psychiatrisch-stationären Behandlung, wurden für die einzelnen Gespräche 60-minütige Sitzungen veranschlagt. Um für die geplanten Themen der Intervention ausreichend Bearbeitungszeit zu haben, wurden insgesamt fünf Sitzungen im stationären und drei Sitzungen im poststationären Setting standardmäßig vorgesehen. Das notwendige Kompetenzprofil der RTW-Experten entspricht im Wesentlichen den sozialpädagogischen Handlungskompetenzen. Dies beinhaltet neben pädagogischem, soziologischem, psychologischem und medizinischem Basiswissen auch ein beraterisches Selbstverständnis, das mit Kenntnissen der Gesprächsführung, Motivational Interviewing etc. auf den Beziehungsaufbau und die Beziehungspflege gerichtet ist. Zudem wird Wissen über Lebenswelten und Lebenslagen der angesprochenen Zielgruppe und der entsprechenden Rechtsgrundlagen vorausgesetzt.
Inhalte und Struktur der Intervention
Die erste Phase (Intake) findet im Rahmen von RETURN als Rekrutierung von infrage kommenden Studienpatienten statt. Bei der ersten Kontaktaufnahme erfolgt auch die Aufklärung der Teilnehmenden über die Studie und deren Einwilligung. In einer Durchführung der Maßnahme außerhalb der Studie würde dieser Schritt die Auswahl von Patienten mit bestehendem Arbeitsverhältnis und die Kontaktaufnahme zu diesen Personen durch die RTW-Experten beinhalten.
Das Assessment ist Gegenstand der ersten Sitzung (Modul 1) mit dem RTW-Experten und hat die gemeinsame Erarbeitung und Dokumentation der grundlegenden Informationen zur Lebenssituation des Patienten in Bezug auf Erkrankung, Arbeitsplatz und weitere Einflussfaktoren zum Ziel. Diese Einheit dient vor allem dem gegenseitigen Kennenlernen, dem Beziehungsaufbau, dem Vorstellen des RTW-Angebotes sowie der Planung weiterer Schritte. Die Prozessschritte Planung und Durchführung, die sich einerseits auf die Ermittlung des Hilfebedarfs und der individuellen Ziele der Unterstützung beziehen und andererseits konkrete Schritte und die Einbeziehung von Netzwerkpartnern beinhalten, werden in den folgenden Treffen realisiert. Während des klinischen Aufenthaltes sind dabei regelmäßig vier weitere Treffen geplant, in der poststationären Phase weitere drei Kontakte.
Während des stationären Aufenthaltes (Sitzungen zwei bis fünf) werden im Einzelnen die folgenden Inhalte behandelt ( Abb. 1 ). Zunächst wird der Erfahrungs-/Wissensstand in Bezug auf die Rückkehr an den Arbeitsplatz abgeglichen und entsprechende sozialrechtliche Rahmenbedingungen vermittelt (z. B. BEM – Betriebliches Eingliederungsmanagement), Stufenweise Wiedereingliederung (z. B. nach dem Hamburger-Modell). Im dritten Treffen wird das Rückkehrgespräch mit Kollegen und/oder der Führungskraft thematisiert und - je nach Bedarf – im Rollenspiel vorbereitet. Ein wesentlicher Aspekt ist hierbei auch der Umgang mit der Nennung der psychischen Erkrankung bzw. der Diagnose am Arbeitsplatz („disclosure“) und die Unterstützung des Patienten beim Finden des für sie bzw. ihn passendsten Weges. Die nächste Einheit widmet sich der Vorbereitung der Übergangsphase zwischen stationärem Aufenthalt, poststationärer Situation und Rückkehr an den Arbeitsplatz sowie dem Aufbau eines entsprechenden ambulanten Netzwerkes für eine mittel– und langfristig angelegte Unterstützung. Im letzten Treffen der stationären Phase werden die bislang erarbeiteten, individuellen Schritte besprochen und zusammengefasst. Dabei werden die Unterstützungsmöglichkeiten für den poststationären Zeitraum besprochen und weitere Kontakte oder Treffen geplant.
Abb. 1.
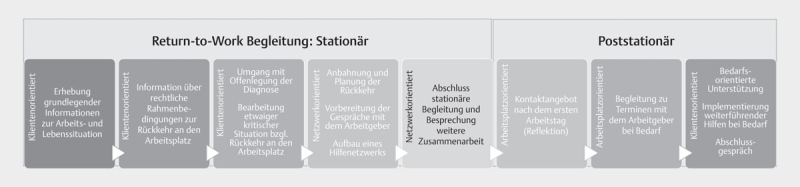
Übersicht zu Aufbau und Inhalten der Intervention im Projekt RETURN.
In der poststationären Phase sind bis zu drei Kontakte vorgesehen, die – je nach Unterstützungsbedarf – telefonisch oder als persönliches Treffen stattfinden können. Standardmäßig vorgesehen ist ein Kontakt am ersten Tag der Rückkehr an den Arbeitsplatz, um etwaige Irritationen aufnehmen und besprechen zu können. Daneben geht es um das Verstetigen der während der klinischen Phase erarbeiteten Strategien und der Aktivierung des ambulanten Hilfenetzwerks. In dieser Phase der Intervention ist das Vorgehen der RTW-Experten weniger standardisiert und orientiert sich vorwiegend an der aktuellen Situation der Patienten und an den Ergebnissen aus der stationären Phase. In diesem Rahmen ist eine weitere Unterstützung bei der Wiedereingliederung möglich, z. B. durch die Begleitung zum Wiedereingliederungs- bzw. BEM-Gespräch beim Arbeitgeber und der fortlaufenden Überprüfung des Wiedereingliederungsplanes. Auch für die Organisation der weiterführenden Behandlung können hier wichtige Impulse gegeben werden. Gerade durch diesen Teil der Intervention wird die Überbrückung der häufig unterversorgten Schnittstelle zwischen stationärer und ambulanter Unterstützung ermöglicht. Diese Phase hat sich in der Praxis für die Patienten als besonders kritisch für einen gelingenden Rückkehrprozess erwiesen 7 und wird in der Versorgung bislang kaum in den Blick genommen. Der zeitliche Rahmen für die Intervention wird auf maximal 6 Monate nach Entlassung aus der Klinik festgelegt.
Die Phase Monitoring des Case-Management-Ansatzes, in der der Prozess laufend überwacht wird, um diesen ggf. anpassen zu können, findet während der gesamten Intervention statt. Zum einen wird durch eine strukturierte Dokumentation der einzelnen Einheiten die treatment integrity der Intervention sichergestellt, zum anderen wird durch regelmäßige Teamtreffen und supervisorische Einheiten sowohl die Umsetzung der Intervention als auch die Prozesssteuerung in Einzelfällen, reflektiert.
Die Evaluierung des Prozesses, wie sie im Case Management-Ansatz vorgesehen ist, wird nach jeder Einheit der Intervention und am Ende des stationären Aufenthalts im Rahmen des Entlassgespräches vorgenommen sowie, in größerem Umfang, am Ende der Intervention.
Ein zusätzlicher Aspekt ist die Zusammenarbeit der RTW-Experten mit dem in der Klinik etablierten Sozialdienst. Diese Zusammenarbeit wird als wichtiger Anknüpfungspunkt für die Eingliederung der Intervention in die Routinebehandlung bewertet. In Absprache mit dem zuständigen Sozialdienst können daher einzelne Module der Intervention während der stationären Phase auch im Tandem mit dem Sozialdienst durchgeführt werden, oder aber es erfolgt eine regelmäßige Abstimmung.
Diskussion
Die vorgestellte Intervention wird derzeit im Rahmen einer cluster-randomisierten Multicenterstudie auf 28 psychiatrischen Akutstationen im Großraum München im Hinblick auf Arbeitsstatus (Rückkehr ja/nein), Tage in Arbeit und Arbeitsunfähigkeits-Tage nach Entlassung sowie weitere sekundäre Outcomeparameter - im Vergleich zu einer Kontrollgruppe ohne Begleitung durch RTW-Experten - evaluiert 28 . Einschlusskriterien für die Teilnehmenden an der Studie sind das Vorliegen einer psychiatrischen Diagnose aus den ICD-10 Kapiteln F2, F3, F4 oder F6, eine aktuelle stationäre Behandlung sowie ein noch bestehendes Arbeitsverhältnis auf dem ersten Arbeitsmarkt.
Die Ergebnisse der laufenden Studie werden zeigen, ob in einem fragmentierten Versorgungssystem wie in Deutschland ein mit internationalen Studien vergleichbarer Interventionseffekt (Erhalt des Arbeitsplatzes während einer psychischen Krise und Erleichterung der Rückkehr an den Arbeitsplatz 20 21 24 25 35 ) nachweisbar ist.
So unterscheidet sich die arbeits- und sozialrechtliche Situation in Deutschland z.T. erheblich von den vergleichbaren internationalen Interventionsstudien, die sich häufig auf Skandinavien oder die Niederlande beziehen. Beispielsweise werden von der Netherlands Society of Occupational Medicine [NVAB, 36 u. a. Praxisleitfäden für Betriebsärzte oder Leitfäden zum Thema mentale Gesundheit [z. B. The management of mental health problems of workers by occupational physicians . 37 38 (z. B.) zur Verfügung gestellt, was durch eine verankerte Kooperationspflicht zwischen Arbeitgeber und Arbeitnehmer und einer Lohnfortzahlung bei einem unbefristeten Arbeitsvertrag für 104 Wochen (70% des Bruttogehalts) getragen bzw. gestützt wird. In einigen Tarifverträgen werden sogar 100% des Bruttogehalts bei Ersterkrankung zugesichert 39 . Somit ist die unterschiedliche sozial-rechtliche Ausgangssituation bei Return-to-Work-Programmen zu berücksichtigen.
Im Rahmen von RETURN soll zudem geprüft werden, ob es von besonderem Vorteil ist, die Unterstützungsangebote so früh wie möglich im Krankheitsverlauf anzusiedeln, d. h. eben die RTW-Intervention in der akutpsychiatrischen Behandlung zu starten, um den Prozess von Beginn an bis zur tatsächlichen Rückkehr an den Arbeitsplatz konstant über alle Behandlungsbereiche hinweg begleiten und im Sinne der Patientin bzw. des Patienten koordinieren zu können. Dabei ist zu beachten, dass je nach Versorgungs- und Versicherungsgegebenheiten (z. B. Erwerbsminderungsrente) positive Effekte auch ohne direkte RTW-Intervention entstehen könnten, da für spezielle Patientengruppen z. B. in bestimmten tagklinischen Versorgungsangeboten die Rückkehr an den Arbeitsplatz bereits konkret unterstützt wird, was jedoch in der akutpsychiatrischen Versorgung heute noch selten der Fall ist.
Es bleibt abzuwarten, ob der in der Studie verwendete Return-to-Work-Ansatz (Kombination zwischen patienten-, arbeitsplatz- und versorgungsstrukturbezogenen Maßnahmen) eine tragende Brücke zwischen den Betroffenen und beteiligten Fachbereichen (Kliniken, ambulanten Therapeuten, Betriebsärzten, Führungskräften, rechtliche Beratungsstellen, Vormund und Versorgungsämtern…) bauen kann und die Patientin bzw. der Patient durch die Reduktion der Komplexität des Versorgungssystems durch den RTW-Experten bereits im frühen Krankheitsverlauf entlastet wird.
Schließlich ist ein weiterer in der Studie zu prüfender Ansatz, ob zusätzlich eher spezialisierte therapeutische Maßnahmen für den Patienten selbst 40 am Ende zielführender wären.
Zusammenfassend lässt sich festhalten, dass bei der Übertragung internationaler Return-to-Work Interventionen auf einen deutschen Versorgungskontext zwar ähnliche positive Wirkeffekte erwartet werden können, es jedoch erforderlich sein könnte ergänzende Kontextbedingungen zu berücksichtigen, die ggf. weitere Anpassungen des Return-to-Work-Interventionsangebotes erfordern könnten.
Projektförderung
Innovationsausschuss des Gemeinsamen Bundesausschuss (01VSF17012)
Ethikvotum
Es wurde ein Ethikvotum bei der Ethikkommission der Technischen Universität München eingeholt. Es bestanden keine berufsethischen oder berufsrechtlichen Bedenken gegen die Durchführung der Studie.
Danksagung
Die Autorinnen und Autoren danken dem Expertengremium für die fachliche Beratung, zahlreichen Kommentare und hilfreichen Vorschläge für die Konzeption der RETURN-Intervention. Unser Dank gilt im Einzelnen: Manuela Bertok (ias AG); Prof. Dr. Markus Bühner (LMU München); Alexander Günter (AOK Bayern); Florian Güntner (AOK Bayern); Nadine Hennig (HENSOLDT Germany, Taufkrichen); Margit Hermann (AOK Bayern); Prof. Dr. Dr. Andreas Hillert (Schön Klinik Roseneck); Dr. Werner Kissling (Centrum für Disease Management, TU München); Dr. Joseph Kuhn (Bayerisches Landesamt für Gesundheit und Lebensmittelsicherheit); Henner Lüttecke (kbo-Isar-Amper-Klinikum, Haar); Dr. Rosmarie Mendel (Centrum für Disease Management, TU München); Jutta Paulke (Stadt Augsburg); Christine Wust (TU München).
Footnotes
Interessenkonflikt Die Autorinnen/Autoren geben an, dass kein Interessenskonflikt besteht
Literatur
- 1.Sicherheit und Gesundheit bei der Arbeit - Berichtsjahr 2019Unfallverhütungsbericht Arbeit Dortmund: Bundesanstalt für Arbeitsschutz und Arbeitsmedizin; 2020 [Google Scholar]
- 2.Badura B, Ducki A, Schröder H . Berlin: Springer; 2020. (Hrsg.) Fehlzeitenreport 2020, Gerechtigkeit und Gesundheit. [Google Scholar]
- 3.DRV. Rentenversicherung in Zeitreihen. Ausgabe 2020, DRV-Schriften Band 22; 2020.https://www.deutsche-rentenversicherung.de/SharedDocs/Downloads/DE/Statistiken-und-Berichte/statistikpublikationen/rv_in_zeitreihen.html
- 4.Mernyi L, Hölzle P, Hamann J. Berufstätigkeit und Rückkehr an den Arbeitsplatz bei stationär-psychiatrisch behandelten Patienten. Psychiat Prax. 2018;45:197–205. doi: 10.1055/s-0043-101901. [DOI] [PubMed] [Google Scholar]
- 5.Brieger P, Hofmann H. Was bringt psychisch Kranke nachhaltig in Arbeit? „Supported employment“ vs. „pre-vocational training”. Nervenarzt. 2010;83:840–864. doi: 10.1007/s00115-011-3470-9. [DOI] [PubMed] [Google Scholar]
- 6.Marwaha S, Johnson S. Schizophrenia and employment. A review. Soc Psychiatry Psychiatr Epidemiol. 2004;39:337–349. doi: 10.1007/s00127-004-0762-4. [DOI] [PubMed] [Google Scholar]
- 7.Marwaha S, Johnson S. Views and experiences of employment among people with psychosis: A qualitative descriptive study. International Journal of Social Psychiatry. 2005;51:302–316. doi: 10.1177/0020764005057386. [DOI] [PubMed] [Google Scholar]
- 8.Jäckel D, Siebert S, Baumgardt Jet al. Arbeitsbezogene Teilhabebeeinträchtigungen und Unterstützungsbedarf von Patienten in der (teil-)stationären psychiatrischen Versorgung. Psychiatr Prax 202047(5)235–241. 10.1055/a-1112-5519 [DOI] [PubMed]
- 9.EU-OSHA – European Agency for Safety and Health at WORK. Rehabilitation and return to work: Analysis report on EU and Member States policies, strategies and programmesLuxembourg: Publictions Office of the European Union; 2016 [Google Scholar]
- 10.Waddell G, Burton K A. London: TSO; 2006. Is Work good for your Health and Well-being? [Google Scholar]
- 11.Llena-Nozal A. The effekt of work status and working conditions on mental health in four OECD countries. National Institute Economic Review. 2009;209:72–87. [Google Scholar]
- 12.van der Noordt M, Ijzelenberg H, Droomers M, Proper K I. Health effects of employment: a systematic review of prospective studies. Occup Environ Med. 2014;71:730–736. doi: 10.1136/oemed-2013-101891. [DOI] [PubMed] [Google Scholar]
- 13.Schuring M, Robroek SJ W, Burdorf A. The benefits of paid employment among persons with common mental problems: evidence for the selection and causation mechanism. Scand J Work Environ Health. 2017;43:540–549. doi: 10.5271/sjweh.3675. [DOI] [PubMed] [Google Scholar]
- 14.Warner R. Hove/New York: Brunner-Routledge; 1997. Recovery from Schizophrenia. Psychiatry and Political Economy. [Google Scholar]
- 15.Bond G R, Resnick S G. Does Competitive Employment Improve Nonvocational Outcomes for People With Severe Mental Illness? J Consult Clin Psychol. 2001;69:489–501. doi: 10.1037//0022-006x.69.3.489. [DOI] [PubMed] [Google Scholar]
- 16.Jahoda M, Lazarsfeld P, Zeisel H. Frankfurt a.M.: Suhrkamp; 1975. Die Arbeitslosen von Marienthal. Ein soziographischer Versuch. [Google Scholar]
- 17.Paul K I, Moser K. Unemployment impairs mental health: Meta-analyses. J Vocat Behav. 2009;74:264–282. [Google Scholar]
- 18.Kroll L E, Lampert T.Arbeitslosigkeit, prekäre Beschäftigung und Gesundheit. Robert Koch-Institut Berlin, GBE kompakt 2012; 3(1)
- 19.Lännerström L.Losing indendence – the lived experience of being long-term sick-listed. BMC Public Health 2013; 13: 745 10.1186/1471-2458-13-745 [DOI] [PMC free article] [PubMed]
- 20.Black D C, Frost D. London: TSO; 2011. Health at work – an independent review of sickness absence. [Google Scholar]
- 21.Etuknwa A, Daniels K, Eib C. Sustainable Return to Work: A Systematic Review Focusing on Personal and Social Factors. J Occu Rehabil. 2019;29:679–700. doi: 10.1007/s10926-019-09832-7. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 22.https://www.who.int/standards/classifications/international-classification-of-functioning-disability-and-health(Abruf am 20.05.2021)
- 23.Young A E, Roessler R T, Wasiak R.A Develomental Conceptualization of Return to Work J Occu Rehabil2005 Dec15(4) 10.1007/s10926-005-8034-z.PMID:16254755 [DOI] [PubMed] [Google Scholar]
- 24.Richter D, Hoffmann H. Effectiveness of supported employment in non-trial routine implementation: systematic review and meta-analysis. Soc Psychiatry Psychiatr Epidemiol. 2019;54:525–531. doi: 10.1007/s00127-018-1577-z. [DOI] [PubMed] [Google Scholar]
- 25.Mikkelsen M B, Rosholm M. Systematic review and meta-analysis of interventions aimed at enhancing return to work for sick-listed workers with common mental disorders, stress-related disorders, somatoform disorders and personality disorders. Occup Environ. 2018;75:675–686. doi: 10.1136/oemed-2018-105073. [DOI] [PubMed] [Google Scholar]
- 26.Finnes A, Enebrink P, Ghaderi A et al. Psychological treatments for return to work in individuals on sickness absence due to common mental disorders or musculoskeletal disorders: a systematic review and meta-analysis of randomized controlled trials. International Archives of Occupational and Environmental Health. 2019;92:273–293. doi: 10.1007/s00420-018-1380-x. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 27.Blank D, Brieger P, Hamann J.Rückkehr an den Arbeitsplatz nach psychischer Erkrankung – ein Scoping Review. Psychiat Prax 2020; epub 10.1055/a-1310-2591 [DOI] [PubMed]
- 28.Riedl L, Blank D, Lang A et al. Return-to-work-experts for inpatient treatment of patients with mental illnesses – a proof-of-concept-study (RETURN): the study protocol. BMC Psychiatry. 2020;20:117. doi: 10.1186/s12888-020-02504-4. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 29.Neuffer M. Weinheim: Beltz Juventa Verlag; 2013. Case Management. Soziale Arbeit mit Einzelnen und Familien. [Google Scholar]
- 30.Brieger P, Menzel S. Arbeit und psychischer Erkrankung. Nervenheilkunde. 2019;38:470–473. [Google Scholar]
- 31.Wydler H, Kolip P, Abel T. Weinheim und München: 2000 Juventa Verlag; 2010. Hrsg. Salutogenese und Kohärenzgefühl. Grundlagen, Empirie und Praxis eines gesundheitswissenschaftlichen Konzepts. [Google Scholar]
- 32.Möbius T, Friedrich S. Wiesbaden: VS-Verlag; 2010. (Hrsg.) Ressourcenorientiert arbeiten. Anleitung zu einem gelingenden Praxistransfer im Sozialbereich. [Google Scholar]
- 33.Charles C, Gafni A, Whelan T. Shared decision-making in the medical encounter: What does it mean? (or it takes at least two to tango) Soc Sci Med. 1997;44:681–692. doi: 10.1016/s0277-9536(96)00221-3. [DOI] [PubMed] [Google Scholar]
- 34.Hölzle P, Baumbach A, Mernyi L et al. Psychoedukationsmodul Rückkehr an den Arbeitsplatz – Eine Interventionsstudie. Psychiat Prax. 2018;45:299–306. doi: 10.1055/s-0043-105775. [DOI] [PubMed] [Google Scholar]
- 35.Lagerveld S, Blonk RW B, Brenninkmeijer V E et al. Work-focused treatment of common mental disorders and return to work: a comparative outcome study. J Occup Health Psychol. 2012;17:220–234. doi: 10.1037/a0027049. [DOI] [PubMed] [Google Scholar]
- 36.https://nvab-online.nl/english/english(Abruf am 02.06.2021)
- 37.Mentale klachten voorkomen bij zorgmedewerkers. Lily Menco, Els Bransen, Jeannet Kramer, Marlo van den Kieboom, Karen Nieuwenhuijsen, Felicia Los, Marijke Roseboom.https://nvab-online.nl/sites/default/files/Leidraad%20Voorkomen%20mentale%20klachten%20zorgmedewerkers%202.pdf (Abruf am 02.06.2021); 2021, Trimbos-instituut, Utrecht [DOI] [PMC free article] [PubMed]
- 38.OH in the Netherlands. Occupational health delivery in the Netherlands; Carel Hulshof and Monique Frings-Dresenhttps://nvab-online.nl/sites/default/files/imce/6%285%29_pp_19-23_vol_6_issue_5_Occupational_Health_at_Work_2010.pdf. (Abruf am 02.06.2021)
- 39.https://grenzinfo.eu/informationen/arbeiten-im-nachbarland/arbeiten-in-den-niederlanden/krankenversicherung-2/lohnfortzahlung-und-krankengeld/ (Abruf am 02.06.2021) https://grenzinfo.eu/informationen/arbeiten-im-nachbarland/arbeiten-in-den-niederlanden/krankenversicherung-2/lohnfortzahlung-und-krankengeld/ (Abruf am 02.06.2021)
- 40.Hillert A, Staedtke D, Cuntz U.Medizinisch-Psychosomatische Klinik Roseneck, Prien am Chiemsee. Bei welchen psychosomatischen Patienten sind berufsbezogene Therapiebausteine indiziert? Therapeutenentscheidung und operationalisierte Zuweisungskriterien im Vergleich Rehabilitation 200140200–207.Georg Thieme Verlag Stuttgart – New York [DOI] [PubMed] [Google Scholar]


