Abstract
目的
总结髋臼下螺钉(infra-acetabular screw,IAS)植入技术在髋臼骨折手术中的应用经验及疗效。
方法
回顾分析2019年1月—2023年10月收治并采用IAS治疗的34例前、后柱分离的复杂髋臼骨折患者临床资料。男23例,女11例;年龄18~78岁,平均55.3岁。致伤原因:交通事故伤20例,高处坠落伤12例,挤压伤1例,重物砸伤1例。髋臼骨折Letournel-Judet分型:前柱骨折7例、前柱伴后半横型骨折8例、T型骨折2例、双柱骨折17例。受伤至手术时间4~21 d,平均8.6 d。术中记录IAS植入时间及出血量。术后复查X线片及CT,采用改良Matta评分评价骨折复位质量,评估IAS在通道内轨迹并测量螺钉长度,随访期间观察骨折愈合情况;末次随访时采用改良Merle d’Aubigné-Postel评分系统评估髋关节功能。
结果
34例患者术中均顺利植入IAS;IAS长度为70~100 mm,平均86.2 mm;植入时间10~40 min,平均20.7 min。术中出血量520~820 mL,平均716.8 mL。患者均获随访,随访时间8~62个月,平均21.8个月。术后4例出现股外侧皮神经损伤表现,2例发生下肢腘静脉血栓形成,3例发生切口感染;均无下肢动静脉损伤、闭孔神经麻痹、腹股沟疝等手术并发症发生。末次随访时,髋关节功能根据改良Merle d’Aubigné-Postel评分系统,获优14例、良13例、可4例、差3例,优良率79.41%。影像学复查示,骨折复位质量根据改良Matta评分达优9例、良19例、差6例,优良率82.35%;25枚(73.53%)IAS轨迹全程位于通道内。骨折均达骨性愈合,愈合时间12~24周,平均18周。随访期间无内固定钢板及螺钉松动、断裂发生。
结论
采用IAS植入技术能有效增加内固定强度,防止骨折再移位,可作为治疗前、后柱分离的复杂髋臼骨折的一种有效辅助手段。
Keywords: 髋臼骨折, 髋臼下螺钉, 内固定
Abstract
Objective
To investigate the application experiences and effectiveness of the infra-acetabular screw (IAS) placement technique in acetabular fracture surgery.
Methods
A clinical data of 34 patients with complex acetabular fractures with anterior and posterior columns separation, who were admitted between January 2019 and October 2023 and treated with IAS fixation, was retrospectively analyzed. There were 23 males and 11 females with an average age of 55.3 years (range, 18-78 years). The acetabular fractures caused by traffic accident in 20 cases, falling from height in 12 cases, crushing injury in 1 case, and bruising with a heavy object in 1 case. According to the Letournel-Judet classification, there were 7 cases of anterior column fracture, 8 cases of anterior wall/column plus posterior hemi-transverse fracture, 2 cases of T-shaped fracture, and 17 cases of both-column fracture. The time from injury to surgery was 4-21 days (mean, 8.6 days). The time of IAS placement and the intraoperative blood loss were recorded. After surgery, the X-ray film and CT scan were re-examined, and the modified Matta score was used to assess the quality of fracture reduction. The trajectory of IAS in the channel was analyzed based on CT scan, and the screw length was measured. During follow-up, the fracture healing was observed and the hip function was assessed according to the modified Merle d’Aubigné-Postel scoring system at last follow-up.
Results
The IAS was successfully implanted in all 34 patients. The length of IAS ranged from 70 to 100 mm (mean, 86.2 mm). The time of IAS placement ranged from 10 to 40 minutes (mean, 20.7 minutes). The intraoperative blood loss ranged from 520 to 820 mL (mean, 716.8 mL). All patients were followed up 8-62 months (mean, 21.8 months). After surgery, 4 patients developed lateral femoral cutaneous nerve injury, 2 developed popliteal vein thrombosis of the lower extremity, 3 developed incision infection, and no surgical complication such as arteriovenous injury or obturator nerve palsy occurred. At last follow-up, the hip function was rated as excellent in 14 cases, good in 13 cases, fair in 4 cases, and poor in 3 cases according to the Merle d’Aubigné-Postel scoring system, with an excellent and good rate of 79.41%. Imaging re-examined showed that the quality of fracture reduction was rated as excellent in 9 cases, good in 19 cases, and poor in 6 cases according to the modified Matta score, with an excellent and good rate of 82.35%; and 25 (73.53%) IAS trajectories were located in the channel. All fractures obtained bony union, and the healing time was 12-24 weeks (mean, 18 weeks). During follow-up, there was no loosening or fracture of the plate and screws.
Conclusion
IAS placement technique can effectively strengthen internal fixation and prevent fracture re-displacement, making it a useful adjunct for treating complex acetabular fractures with anterior and posterior columns separation.
Keywords: Acetabular fracture, infra-acetabular screw, internal fixation
髋臼骨折多由交通事故、高处坠落等高能量损伤所致,随着交通运输、建筑业的快速发展以及人口老龄化,其发生率也呈逐步增加趋势[1-2]。此类骨折属关节内骨折,需要解剖恢复髋臼形态和坚强固定,但髋臼解剖位置深在,周围组织结构复杂,邻近分布重要神经、血管及盆腔脏器,术中术野显露、骨折复位及固定困难。即使骨折复位满意,若不能获得稳定固定,术后仍可能发生复位丢失、骨折不愈合或畸形愈合、创伤性关节炎[3]。2011年,Culemann等[4]提出在髂耻隆起内侧沿闭孔后缘平行于四边区指向坐骨结节附近存在一狭窄松质骨通道,通过该通道可以植入1枚3.5 mm螺钉来固定分离的前、后柱,与髂腹股沟钢板、髋臼上方后柱螺钉共同构成髋臼周围的固定“框架”结构,能显著提高内固定稳定性,他们将该枚螺钉命名为“髋臼下螺钉(infra-acetabular screw,IAS)”。但由于髋臼骨折位置深在,IAS通道狭窄且毗邻重要解剖结构,IAS植入对术者手术技术要求高、术中透视螺钉通道困难、医源性神经血管损伤风险大、学习曲线长,限制了该技术在临床的推广应用[5]。我们于2019年1月开始在前、后柱分离的复杂髋臼骨折患者治疗中应用IAS植入技术,现回顾分析患者临床资料,探讨IAS固定优势、可行性及存在的技术难题。报告如下。
1. 临床资料
1.1. 一般资料
患者纳入标准:① 年龄≥18岁;② 髋臼骨折根据Letournel-Judet分型标准,为前柱骨折、T型骨折、前柱伴后半横型骨折或双柱骨折;③ 手术采用单一前方入路。排除标准:① 开放性骨折;② 骨折至手术时间>3周;③ 同侧髋关节有骨关节炎或人工全髋关节置换术史;④ 重度骨质疏松(T值≤−2.5);⑤ 术前有下肢神经损伤表现;⑥ 影像资料不全或随访时间<6个月。
2019年1月—2023年10月,共34例髋臼骨折患者符合选择标准纳入研究。其中,男23例,女11例;年龄18~78岁,平均55.3岁。致伤原因:交通事故伤20例,高处坠落伤12例,挤压伤1例,重物砸伤1例。髋臼骨折Letournel-Judet分型:前柱骨折7例,前柱伴后半横型骨折8例,T型骨折2例,双柱骨折17例。受伤至手术时间4~21 d,平均8.6 d。
1.2. 术前处理
术前常规摄骨盆前后位、出口位、入口位及髋臼闭孔斜位、髂骨斜位X线片。骨盆CT薄层(0.625 mm)扫描并三维重建,采用溶融沉积成型按 1∶1 比例打印三维模型,观察并参照健侧髋臼下方通道宽度,规划患侧IAS入针点、角度、方向及出针点。术前30 min预防性使用抗生素1次。
1.3. 手术方法
静-吸复合全身麻醉后,患者仰卧于可透视手术床,常规消毒、铺巾、贴护肤膜,患侧膝关节后方用无菌软布垫高10~20 cm,以减少术中髂腰肌及髂外血管张力。采用髂腹股沟入路(21例)或腹直肌旁入路(13例),参照本课题组既往报道方法[3, 6-7]进行显露。涉及双柱骨折者先解剖复位前柱,选取易塑形的12~14孔重建弧形钢板,由耻骨上支跨髋臼弧向骶髂关节外侧,放置于弓状缘上方,固定前柱;再牵引下肢并利用球头顶棒、不对称复位钳、点式复位钳、骨钩等工具复位后柱,复位满意后用复位钳和/或克氏针临时固定,用电钻于髋臼上方通过已安放钢板的螺钉孔钻孔,拧入髋臼上螺钉固定后柱。
完成以上步骤后,C臂X线机入口位透视找出位于髋臼内下方髂耻隆起附近的“泪滴”,以确定IAS路径。选择距“泪滴”最接近的钢板螺钉孔,电钻连接2.5 mm克氏针,套筒保护下指向坐骨结节方向,振荡模式下缓慢钻入;同时术者另一只手触摸四边区内板及闭孔外侧缘,感受克氏针在骨性通道内振动,反馈钻孔轨迹,以防穿透四边区或穿入闭孔内。若钻孔过程中遇较大阻力,退出克氏针,改用钝头细探针(直径2.0 mm)顺骨性通道插入推进探寻;行闭孔斜位-出口位(C臂X线机向患侧旋转,再向尾侧倾斜30°)透视,观测钻孔路径是否位于髋臼内侧缘与闭孔外侧缘间;1/3髂骨斜位-出口位(C臂X线机向健侧旋转15°,再向尾侧倾斜30°)透视,观测克氏针轴线是否位于四边区边缘外侧;及时调整克氏针路径于骨性通道内,穿过骨折线后,进入坐骨结节;退出克氏针,测深,选择合适长度的3.5 mm皮质螺钉并拧入。再次透视验证骨折复位固定满意后,放置引流管1根,逐层缝合关闭切口。
1.4. 术后处理
术后24 h内预防性使用抗生素;常规12 h后开始应用抗凝药物至术后5周,以预防下肢深静脉血栓形成;待引流量<30 mL/d后拔除引流管。患者麻醉清醒后,鼓励行股四头肌收缩练习及髋、膝关节屈伸活动;6~8周开始下床扶双拐部分负重行走,待10~12周影像学复查示骨折愈合后再完全负重。
1.5. 疗效评价指标
记录IAS植入时间及术中出血量。术后1周内摄骨盆前后位、出口位、入口位及髋臼闭孔斜位、髂骨斜位X线片,参照改良Matta评分[8]评价骨折复位质量,其中骨折移位<1 mm为优(解剖复位)、移位1~3 mm为良(满意复位)、移位>3 mm为差(不满意复位);同时行骨盆CT扫描及三维重建,进一步评估IAS在通道内轨迹,分为全程位于通道内、切入髋臼窝或切出骨质外[9],同时测量螺钉长度。对螺钉切入髋臼窝或切出骨质外患者,注意观察有无关节活动障碍、闭孔神经麻痹等并发症发生。术后6、12、24周及之后每6个月随访1次。影像学复查骨折愈合情况并记录愈合时间;髋关节功能评定采用改良Merle d’Aubigné-Postel评分系统[10],包括疼痛、行走及关节活动范围,总分18分,其中18分为优、15~17分为良、13~14分为可,<13分为差。
2. 结果
本组34例患者术中均顺利植入IAS;IAS长度为70~100 mm,平均86.2 mm;植入时间10~40 min,平均20.7 min。术中出血量520~820 mL,平均716.8 mL。患者均获随访,随访时间8~62个月,平均21.8个月。术后4例患者(均为髂腹股沟入路)出现大腿外侧皮肤麻木、感觉减退等股外侧皮神经损伤表现,嘱口服甲钴胺4周,末次随访时2例症状消失、2例症状减轻;2例发生下肢腘静脉血栓形成,给予抗凝治疗18周后血栓吸收;3例发生切口感染,经清创及积极换药处理后3、4、6周切口愈合。本组均无下肢动静脉损伤、闭孔神经麻痹、腹股沟疝等手术并发症发生。末次随访时,髋关节功能根据改良Merle d’Aubigné-Postel评分系统,获优14例、良13例、可4例、差3例,优良率79.41%。
术后影像学复查示,骨折复位质量根据改良Matta评分达优9例、良19例、差6例,优良率82.35%;25枚(73.53%)IAS轨迹全程位于通道内,6枚切入髋臼窝,3枚切出骨质外。术后12周随访时均见骨折端骨痂生长;骨折均达骨性愈合,愈合时间12~24周,平均18周,无骨折再移位、延迟愈合或不愈合发生。随访期间无钢板及螺钉松动、断裂发生。见图1、2。
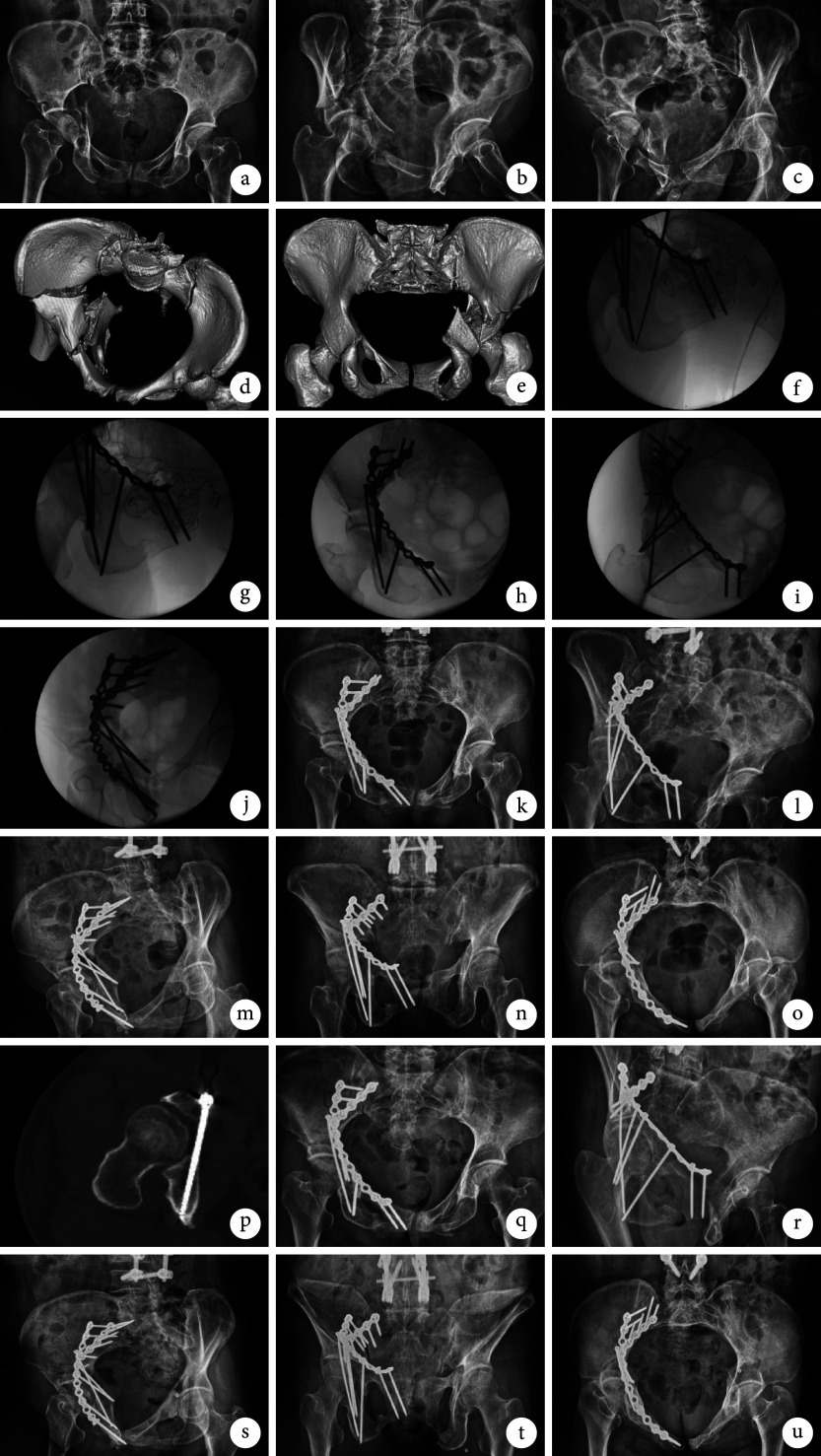
图 1.
A 50-year-old male patient with right acetabular fracture (Letournel-Judet classifcation: both-column fracture)
患者,男,50岁,右侧髋臼骨折(Letournel-Judet分型为双柱骨折)
a~c. 术前骨盆前后位、右侧闭孔斜位及右侧髂骨斜位X线片;d. 术前骨盆CT三维重建;e~i. 术中骨盆前后位、右侧闭孔斜位、右侧髂骨斜位、出口位及入口位X线片示髋臼骨折复位满意,IAS位置良好;j. 术后3 d CT示IAS全程位于通道内;k~o. 术后4 d骨盆前后位、右侧闭孔斜位、右侧髂骨斜位、出口位及入口位X线片示髋臼骨折复位满意,IAS位置良好;p~t. 术后8个月骨盆前后位、右侧闭孔斜位、右侧髂骨斜位、出口位及入口位X线片示骨折愈合
a-c. Preoperative X-ray films of pelvic anteroposterior view, right obturator oblique view, and right iliac oblique view; d. Preoperative three-dimensional reconstruction of pelvic CT scan; e-i. Intraoperative X-ray films of pelvic anteroposterior view, right obturator oblique view, right iliac oblique view, outlet view, and inlet view showed that the reduction of acetabular fracture was satisfactory and the position of IAS was good; j. At 3 days after surgery, CT scan showed that the IAS trajectory was located in the channel; k-o. At 4 days after surgery, X-ray films of pelvic anteroposterior view, right obturator oblique view, right iliac oblique view, outlet view, and inlet view showed that the reduction of acetabular fracture was satisfactory, and the position of IAS was good; p-t. At 8 months after surgery, X-ray films of pelvic anteroposterior view, right obturator oblique view, right iliac oblique view, outlet view, and inlet view showed that the fracture healed
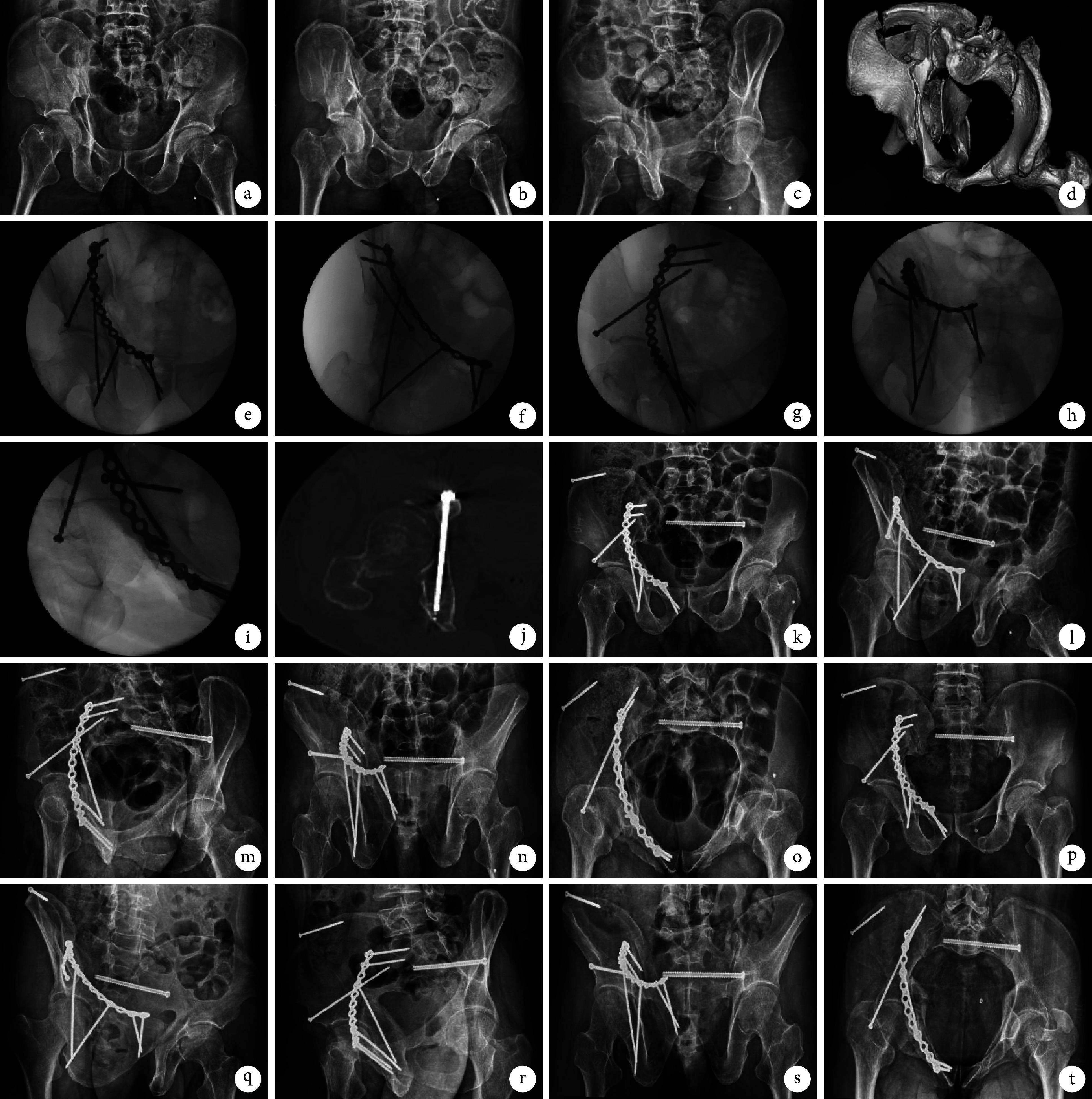
图 2.
A 56-year-old female patient with right acetabular fracture (Letournel-Judet classifcation: T-shaped fracture)
患者,女,56岁,右侧髋臼骨折(Letournel-Judet分型为 T型骨折)
a~c. 术前骨盆前后位、右侧闭孔斜位及右侧髂骨斜位X线片;d、e. 术前骨盆CT三维重建;f、g. 术中IAS植入过程; h~j. 术中骨盆前后位、右侧闭孔斜位、右侧髂骨斜位透视示髋臼骨折复位满意,IAS位置良好;k~o. 术后7 d骨盆前后位、右侧闭孔斜位、右侧髂骨斜位、出口位及入口位X线片示髋臼骨折复位满意,IAS位置良好;p. 术后8 d CT示IAS全程位于通道内;q~u. 术后3个月骨盆前后位、右侧闭孔斜位、右侧髂骨斜位、出口位及入口位X线片示骨折愈合
a-c. Preoperative X-ray films of pelvic anteroposterior view, right obturator oblique view, and right iliac oblique view; d, e. Preoperative three-dimensional reconstruction of pelvic CT scan; f, g. Intraoperative implantation of IAS; h-j. Intraoperative fluoroscopy of pelvic anteroposterior view, right obturator oblique view, and right iliac oblique view showed that the reduction of acetabular fracture was satisfactory and the position of IAS was good; k-o. At 7 days after surgery, X-ray films of pelvic anteroposterior view, right obturator oblique view, right iliac oblique view, outlet view, and inlet view showed that the reduction of acetabular fracture was satisfactory, and the position of IAS was good; p. At 8 days after surgery, CT scan showed that the IAS trajectory was located in the channel; q-u. At 3 months after surgery, X-ray films of pelvic anteroposterior view, right obturator oblique view, right iliac oblique view, outlet view, and inlet view showed that the fracture healed
3. 讨论
3.1. IAS通道的解剖及生物力学研究
Arlt等[11]对124例正常成人骨盆CT扫描数据分析发现,97%男性和91%女性存在一个直径3.5 mm以上的IAS通道,通道解剖结构呈双圆锥状,中间峡部为髋臼窝内侧壁、四边区和闭孔后缘围成的狭窄区域。Gras等[12]基于523例正常成人骨盆CT测量数据,证实94%男性和90%女性存在一个直径5 mm以上的髋臼下通道。若从入针点髂耻隆起向出针点坐骨结节方向行骨盆入口位透视,螺钉通道投影为一个近似“泪滴”形状,植钉区域恰位于视图的“泪滴”中[4]。
Gras等[13]基于高位前柱骨折模型的生物力学研究显示,IAS植入能显著提高骨折内固定强度、减少最大骨折移位。Marintschev等[14]采用髋臼前柱骨折骨盆模型比较植入和未植入IAS的生物力学强度,结果显示植入螺钉能够使固定强度加倍,并且该差异与所选用的钢板系统不相关。Wang等[15]也对后柱骨折模拟分析了IAS固定的生物力学效果,结果表明IAS植入后可获得良好力学稳定性,有效增加了内固定强度,可作为治疗髋臼后柱骨折的有效辅助手段。
3.2. IAS入针点及入针方向
虽然生物力学研究证实了IAS固定前、后柱分离的骨折能显著提高稳定性,但螺钉通道狭窄,又毗邻闭孔、四边区及髋臼窝,周围有闭孔神经、血管等重要组织经过,植钉难度较大,影响了其临床应用[16]。因此,术中需准确选择入针点及通道方向,避免螺钉从骨皮质穿出。Culemann等[4]报道IAS入针点在髂耻隆起尾端1 cm、耻骨支横径1/2处。Baumann等[17]通过对骨盆CT图像测量,确定入针点理想位置在髂耻隆起尾端10.2 mm、内侧10.4 mm处。Fukuoka等[18]通过影像学测量提出入针点与耻骨联合距离为(61.0±5.7)mm。Gras等[12]通过影像学测量提出入针点与耻骨联合距离为54~91 mm,但考虑骨盆形状、大小存在较大差异,又进一步计算出耻骨联合距髂前上棘和耻骨联合距入针点的距离比值为1.36。髂耻隆起及髂前上棘等骨性标志为局部突起而非孤立的骨性尖峰,个体之间也存在一定差异,因此上述研究测量值对指导术中精确植钉参照价值有限[19]。目前临床入针点的确定仍采用定位于入口位图像的“泪滴”中[4、17],本组34例均首先采用入口位透视寻找“泪滴”,然后选择距“泪滴”最接近的钢板螺钉孔(从耻骨联合端数起,通常在钢板第3~5孔);若患侧髋臼内下方通道附近因骨折或钢板遮挡,投影不能清晰显示“泪滴”,我们通过参照健侧“泪滴”位置判断入针点。
关于入针方向,Gras等[12]通过测量成人骨盆CT扫描数据得出螺钉通道与骨盆前平面(双侧髂前上棘与耻骨联合所在平面)夹角为54.8°,与骨盆矢状面夹角为1.5°。Baumann等[17]测出在骨盆前平面与冠状面重合情况下,螺钉通道方向与横断面夹角为(10.4±1.6)° ,与矢状面夹角为(70.5±3.2)°。Fukuoka等[18]以骨盆入口平面为参照建立坐标系,计算螺钉通道方向与矢状面夹角为(8.4±6.6)°,与出口平面夹角为(86.5±10.6)°,近乎垂直于骨盆出口平面。我们认为骨盆前平面及入口平面均是一个虚拟平面,术中以此虚拟面为参照仍无法准确测量入针角度,掌控入钉方向。
3.3. IAS植钉要点
Culemann等[4]建议在确定入钉点钢板螺钉孔后,将保护钻头套筒放入,手指放在四边区内表面,在振荡钻孔过程中感受钻头恰好位于四边区下方,以防出现关节穿透或穿出骨面。吕刚等[20]提出采用“啄木鸟”技术钻孔,手指触摸四边区闭孔缘的螺钉通道区域,使用直径2.5 mm钻头,手指全程触摸、感受钻头在狭窄通道内振动和热量,以确保不穿透四边区皮质。Lim等[21]报道应用闭孔钩技术指导35例(36髋)IAS植入,以右侧髋臼骨折为例,确定入针点后,左手示指由内侧面沿闭孔沟向前外推进,示指中节尺侧缘置于四边区上,环绕钩住耻骨支主干,示指末节尺侧缘置于闭孔外表面的上外侧肩部,再将左手示指中节尺侧缘置于四边区的上前缘,在植入过程中感受克氏针震荡以控制入针轨迹,不但可以直接触摸到闭孔外侧缘以评估通道方向,还可以推开闭孔动脉和神经,植钉满意率(全程位于通道内)达75 %(27/36)。
我们亦参照“啄木鸟”技术钻孔,但选择直径2.5 mm克氏针替代钻头,其锐利尖端易于调控方向与轨迹,且不易折断。采用振荡模式下缓慢钻入,若钻孔过程中遇较大阻力时,不要盲目用力推进,而是退出克氏针,改用钝头细探针插入,利用“类圆锥”效应推动探针在通道松质骨内行进并可自我弹性微调[22],以此通过狭窄通道,并及时行透视验证。本组植入IAS长度为70~100 mm,尽管术中透视未见IAS切入髋臼窝或切出骨质外,但术后CT检测螺钉轨迹全程位于骨通道内仅达73.53%,17.65%螺钉切入髋臼窝, 8.82%螺钉远端切出骨质外(四边区表面)。螺钉切入髋臼窝患者中,5例为螺钉部分螺纹切出通道骨质外,但螺钉仍位于通道中;1例为螺钉完全切出通道外,进入髋臼窝内,发生“in-out-in”现象。末次随访时尚未对关节功能产生影响,分析原因可能是髋臼窝为关节内非关节面部分和非承重区,切入髋臼窝螺钉仍与股骨头有一定距离,但远期影响仍需密切随访观察,尤其是“in-out-in”螺钉。分析螺钉切入髋臼窝或穿出骨质外因素包括:① IAS需要通过弓状缘上钢板螺钉孔植入,但钢板螺钉孔偏离了投影“泪滴”入针点;② 进针方向不正确;③ 钻孔技术操作方法不得当;④ 四边区移位骨折未能实现解剖复位;⑤ 部分患者髋臼下通道狭窄不足以容纳直径3.5 mm的IAS通过[23]。
3.4. 术中透视方法
有文献报道应用计算机导航技术结合手术机器人辅助IAS植入[5],术中可精确规划入针点、路径、入针方向及角度,机器人植钉亦更稳定、安全和精准。然而,这项辅助技术应用对医院硬件设备要求高、手术费用高,一段时间内尚难以普及推广,借助C臂X线机透视引导徒手植入IAS仍是目前最主要方式。Culemann等[4]介绍术中通过C臂X线机透视3个平面图来指导IAS的植入:入口位投影“泪滴”,即为IAS通道;闭孔斜位-出口位显示髋臼边缘和IAS的相对位置;1/3髂骨斜位-出口位显示IAS和四边区边缘的距离。Lim等[21]统计分析了50例植入的IAS,发现基于出口位判断IAS植入位置准确率最高(92.5%),其次是骨盆正位(87.5%)和入口位(85.0%),髂骨斜位最低(25.0%),因此建议术中使用出口位来判断螺钉是否切入髋关节。吕刚等[20]建议以IAS轴位透视(把IAS透成一个点)来检测IAS是否切入关节。尽管螺钉轴位透视是判断IAS是否植入准确的关键[4],但我们在实践中发现术中将IAS变为“泪滴”中的一个点,往往需要多次尝试并不断调整C臂X线机投照角度才可能实现,与出口位相比,明显增加了透视次数与辐射量、延长了手术时间。
综上述,前、后柱分离的复杂髋臼骨折治疗中联合IAS植入固定,能够有效提高内固定强度,防止骨折再移位,是有效的辅助固定手段。但本研究作为回顾性病例分析,纳入病例数较少,同时缺少对照观察,需要大样本随机对照来进一步深入总结;术后随访时间短,远期疗效亦有待进一步观察。
利益冲突 在课题研究和文章撰写过程中不存在利益冲突;经费支持没有影响文章观点和对研究数据客观结果的统计分析及其报道
伦理声明 研究方案经蚌埠医科大学第一附属医院临床技术应用伦理委员会批准(伦科批字[2021]第290号)
作者贡献声明 吴敏:手术方案设计、手术实施及论文撰写;官建中:手术实施及对文章的知识性内容作批评性审阅;陈笑天、王晓盼:参与手术及数据统计分析;赵培帅、李仁杰、刘乐予、陈家强:影像学资料收集整理
Funding Statement
安徽省卫生健康科研项目(AHWJ2023A10086)
Health Research Program of Anhui Province (AHWJ2023A10086)
References
- 1.Clarke-Jenssen J, Wikeroy AK, Roise O, et al Long-term survival of the native hip after a minimally displaced, nonoperatively treated acetabular fracture. J Bone Joint Surg (Am) 2016;98(16):1392–1399. doi: 10.2106/JBJS.15.01154. [DOI] [PubMed] [Google Scholar]
- 2.Lal SR Outcome of surgical treatment for displaced acetabular fractures: a prospective study. Rev Bras Ortop. 2017;53(4):482–488. doi: 10.1016/j.rboe.2017.12.007. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 3.Zou R, Wu M, Guan J, et al Clinical results of acetabular fracture via the pararectus versus ilioinguinal approach. Orthop Surg. 2021;13(4):1191–1195. doi: 10.1111/os.12970. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 4.Culemann U, Marintschev I, Gras F, et al. Infra-acetabular corridor—Technical tip for an additional screw placement to increase the fixation strength of acetabular fractures. J Trauma, 2011, 70(1): 244-246.
- 5.曹文豪, 王中鹤, 李嘉琦, 等 HoloSight创伤骨科手术机器人辅助二窗螺钉植入治疗髋臼骨折的临床研究. 中国修复重建外科杂志. 2024;38(6):696–702. doi: 10.7507/1002-1892.202404045. [DOI] [Google Scholar]
- 6.Zou R, Wu M, Guan J, Xiao Y, et al Therapeutic effect of acetabular fractures using the pararectus approach combined with 3D printing technique. Orthop Surg. 2020;12(6):1854–1858. doi: 10.1111/os.12738. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 7.Li R, Zhao P, Guan J, et al Combined pelvic and acetabular injuries: clinical features and treatment strategies of a unique injury pattern. J Orthop Surg Res. 2023;18(1):415. doi: 10.1186/s13018-023-03897-0. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 8.Matta JM. Operative treatment of acetabular fractures through the ilioinguinal approach: a 10-year perspective. J Orthop Trauma, 2006, 20(1 Suppl): S20-S29.
- 9.Wang T, Wei C, Gu S, et al. Radio-anatomical study of anterior-posterior placement sacroiliac screw channel. Eur Spine J, 2022, 31(10): 2572-2578.
- 10.d’Aubigné RM, Postel M The classic: functional results of hip arthroplasty with acrylic prosthesis. 1954. Clin Orthop Relat Res. 2009;467(1):7–27. doi: 10.1007/s11999-008-0572-1. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 11.Arlt S, Noser H, Wienke A, et al Secure corridor for infraacetabular screws in acetabular fracture fixation—A 3-D radiomorphometric analysis of 124 pelvic CT datasets. J Orthop Surg Res. 2018;13(1):119. doi: 10.1186/s13018-018-0833-y. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 12.Gras F, Gottschling H, Schröder M, et al Sex-specific differences of the infraacetabular corridor: a biomorphometric CT-based analysis on a database of 523 pelves. Clin Orthop Relat Res. 2015;473(1):361–369. doi: 10.1007/s11999-014-3932-z. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 13.Gras F, Marintschev I, Schwarz CE, et al Screw- versus plate-fixation strength of acetabular anterior column fractures: a biomechanical study. J Trauma Acute Care Surg. 2012;72(6):1664–1670. doi: 10.1097/TA.0b013e3182463b45. [DOI] [PubMed] [Google Scholar]
- 14.Marintschev I, Gras F, Schwarz CE, et al Biomechanical comparison of different acetabular plate systems and constructs—The role of an infra-acetabular screw placement and use of locking plates. Injury. 2012;43(4):470–474. doi: 10.1016/j.injury.2011.11.009. [DOI] [PubMed] [Google Scholar]
- 15.Wang T, Zhao B, Yan J, et al Finite element analysis of infra-acetabular screw fixation for the treatment of acetabular posterior column fracture. Int Orthop. 2022;46(3):623–634. doi: 10.1007/s00264-021-05298-6. [DOI] [PubMed] [Google Scholar]
- 16.Chen K, Huang G, Wan Y, et al. Biomechanical study of different fixation constructs for anterior column and posterior hemi-transverse acetabular fractures: a finite element analysis. J Orthop Surg Res. 2023, 18(1): 294.
- 17.Baumann F, Schmitz P, Mahr D, et al A guideline for placement of an infra-acetabular screw based on anatomic landmarks via an intra-pelvic approach. J Orthop Surg Res. 2018;13(1):77. doi: 10.1186/s13018-018-0786-1. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 18.Fukuoka S, Yorimitsu M, Uehara T, et al Ideal insertion point and projection of the infra-acetabular screw in acetabular fracture surgery. Injury. 2024;55(6):111264. doi: 10.1016/j.injury.2023.111264. [DOI] [PubMed] [Google Scholar]
- 19.马能峰, 杨民, 陶周善, 等 通过数字化分析对髋臼下螺钉最大通道参数的测量和置钉可行性的评估. 中国骨伤. 2021;34(3):220–225. [Google Scholar]
- 20.吕刚, 马雷, 孙辉, 等 髋臼下螺钉技术治疗髋臼骨折的疗效分析. 中华创伤骨科杂志. 2021;23(6):507–512. doi: 10.3760/cma.j.cn115530-20201105-00689. [DOI] [Google Scholar]
- 21.Lim EJ, Sakong S, Son WS, et al. Usefulness of the obturator hook technique for guiding the initial trajectory control in infra-acetabular screw placement. J Orthop Surg (Hong Kong), 2021, 29(1): 2309499021996838.
- 22.陈笑天, 王晓盼, 赵培帅, 等 钛弹性钉辅助耻骨上支逆行通道螺钉植入手术技巧及临床疗效. 中国修复重建外科杂志. 2023;37(4):431–437. [Google Scholar]
- 23.Kanezaki S, Miyazaki M, Notani N, et al Analysis of computed tomography-based infra-acetabular morphometry to assess the feasibility of infra-acetabular screws. Arch Orthop Trauma Surg. 2020;140(3):359–364. doi: 10.1007/s00402-019-03280-x. [DOI] [PubMed] [Google Scholar]