RESUMEN
Objetivo.
Describir las estrategias y lecciones aprendidas en preparación, respuesta y estabilización ante los numerosos brotes de casos importados de sarampión en Colombia entre el 2018 y el 2019, en la era de la poseliminación.
Método.
Estudio de caso con enfoque metodológico mixto, utilizando información del Sistema Nacional de Vigilancia en Salud Pública, vigilancia basada en eventos, vigilancia por laboratorio e informes de vacunación durante 2018-2019. Se realizaron entrevistas semiestructuradas a profesionales clave en vigilancia epidemiológica, laboratorio y vacunación. Se transcribieron las entrevistas y se realizó un análisis del discurso y síntesis de opiniones.
Resultados.
Se investigaron los brotes en el marco del sistema de manejo de incidentes, con optimización de la notificación, la investigación y la contención de transmisión en el territorio. La inclusión de pruebas de detección de virus mediante reacción en cadena en tiempo real de la polimerasa redujo el tiempo diagnóstico y registró un valor predictivo positivo del 98%. Además, la vacunación en migrantes y “dosis cero” ayudaron a reducir la transmisión.
Conclusiones.
El sistema nacional de gestión del riesgo de brotes, epidemias y eventos de interés en salud pública liderado por el Instituto Nacional de Salud diseñó rutas de atención en hospitales, modificó el algoritmo diagnóstico y articuló la vacunación sin barrera; de esta manera, se logró una respuesta eficiente que controló la propagación en la Región y mantuvo el estado de eliminación.
Palabras clave: Sarampión, migración humana, brotes de enfermedades, centro de operaciones de emergencia, evaluación y mitigación de riesgos, vacunación, reacción en cadena en tiempo real de la polimerasa, Colombia
ABSTRACT
Objective.
Describe strategies and lessons learned in preparedness for, response to, and stabilization of numerous outbreaks of imported measles cases in Colombia in 2018 and 2019, in the post-elimination era.
Methods.
Case study with a mixed methodological approach, using information from the National Public Health Surveillance System, event-based surveillance, laboratory surveillance, and vaccination reports for 2018 and 2019. Semi-structured interviews were conducted with key professionals in epidemiological surveillance, laboratory analysis, and vaccination. The interviews were transcribed, followed by discourse analysis and a synthesis of opinions.
Results.
Outbreaks were investigated within the framework of the incident management system, with optimization of notification, investigation, and transmission containment in the territory. The inclusion of real-time polymerase chain reaction virus detection tests reduced the time required for diagnosis, with a positive predictive value of 98%. In addition, vaccination of migrants and “zero-dose” vaccination helped reduce transmission.
Conclusions.
The national risk management system for outbreaks, epidemics, and events of public health interest led by the National Institute of Health designed care routes in hospitals, modified the diagnostic algorithm, and established barrier-free vaccination. This led to an efficient response that controlled the spread of measles in the Region and maintained elimination status.
Keywords: Measles, human migration, disease outbreaks, emergency operations center, risk evaluation and mitigation, vaccination, real-time polymerase chain reaction, Colombia
RESUMO
Objetivo.
Descrever as estratégias e lições aprendidas na preparação, resposta e estabilização da disseminação em face dos inúmeros surtos de casos importados de sarampo na Colômbia entre 2018 e 2019, na era pós-eliminação.
Métodos.
Estudo de caso com abordagem metodológica mista, usando informações do Sistema Nacional de Vigilância em Saúde Pública, vigilância baseada em eventos, vigilância laboratorial e relatórios de vacinação entre 2018 e 2019. Foram realizadas entrevistas semiestruturadas com os principais profissionais de vigilância epidemiológica, laboratórios e vacinação. Essas entrevistas foram transcritas e foram realizadas análises do discurso e síntese de opiniões a partir das transcrições.
Resultados.
Os surtos foram investigados dentro da estrutura do sistema de gerenciamento de incidentes, tendo sido otimizadas a notificação, a investigação e a contenção da transmissão no território. A inclusão do teste de detecção do vírus por reação em cadeia da polimerase em tempo real reduziu o tempo de diagnóstico e apresentou um valor preditivo positivo de 98%. Além disso, a vacinação de migrantes e a “dose zero” ajudaram a reduzir a transmissão.
Conclusões.
O sistema nacional de gestão de riscos de surtos, epidemias e eventos de interesse para a saúde pública, liderado pelo Instituto Nacional de Saúde, criou itinerários de atenção hospitalar, modificou o algoritmo de diagnóstico e promoveu a vacinação sem barreiras. Dessa forma, a resposta foi eficiente e controlou a disseminação do sarampo na Região, que manteve o status de eliminação.
Palavras-chave: Sarampo, migração humana, surtos de doenças, centro de operações de emergência, avaliação de risco e mitigação, vacinação, reação em cadeia da polimerase em tempo real, Colômbia
El sarampión es una enfermedad vírica, contagiosa, con complicaciones graves, prevenible por vacunación (1) y con altas tasas de morbimortalidad (2). En el 2016, la Organización Panamericana de la Salud (OPS) y la Organización Mundial de la Salud (OMS) declararon a la Región de las Américas como la primera región libre de sarampión (3) que involucró estrategias de vigilancia y vacunación de sarampión, rubéola y parotiditis (SRP) (4).
Colombia ha atendido la migración venezolana desde el 2015; recibió 1 174 743 personas en el 2018 y 1 771 235 en el 2019 (5), con población pendular de 2,5 millones de migrantes. Entre el 2018 y el 2019 se realizaron 5 856 549 atenciones en salud a migrantes venezolanos, el 70% corresponde a procedimientos y aplicación de vacunas gratuitas, y el 25%, a atención primaria (6).
En el 2017, el Instituto Nacional de Salud (INS) de Colombia activó el sistema de gestión del riesgo para eventos de interés en salud pública (EISP) en población procedente del exterior (7) ante el brote de sarampión en Canadá, Estados Unidos de América y Venezuela (República Bolivariana de) (8). En el 2018, ante la confirmación del primer caso de sarampión importado de Venezuela, el INS activó del Centro de Operaciones de Emergencias en Salud Pública (COE-SP) de acuerdo con la evaluación del riesgo (7).
El objetivo fue describir las estrategias y lecciones aprendidas en las fases de preparación, respuesta y estabilización ante los brotes de sarampión importados en Colombia entre el 2018 y el 2019, durante el período poseliminación.
MATERIALES Y MÉTODO
Se llevó a cabo un estudio de caso con un enfoque metodológico mixto: cuantitativo, mediante la recopilación de datos secundarios, y cualitativo, a través de entrevistas a actores clave.
Se recopilaron datos de casos confirmados de sarampión del Sistema Nacional de Vigilancia en Salud Pública (Sivigila) y de la vigilancia basada en eventos durante 2018-2019. Las variables analizadas incluyeron resultados de pruebas serológicas y moleculares, así como la cadena de transmisión.
El Laboratorio Nacional de Referencia (LNR) realizó procesos estandarizados para la recolección, conservación y envío de muestras según las orientaciones de la OPS (9). Se modificaron los algoritmos de análisis mediante pruebas serológicas y de biología molecular como reacción en cadena en tiempo real de la polimerasa (RT-qPCR) (10).
Las coberturas y estrategias de vacunación se obtuvieron de los informes de gestión de la emergencia.
Los indicadores de desempeño de la vigilancia en zonas con brote fueron: la tasa de notificación, con una meta de 2 casos por 100 000 habitantes, y la proporción de casos con muestra de suero recolectada en los primeros 30 días del exantema.
Se realizaron entrevistas por conveniencia y semiestructuradas a seis actores clave: tres de vigilancia en salud pública, uno del laboratorio nacional de referencia y dos del Programa Ampliado de Inmunización (PAI) de las zonas con brotes. Se transcribieron las entrevistas y se realizó un análisis del discurso y síntesis de las opiniones desde la experiencia. La guía de preguntas está a disposición del lector interesado a través del autor de correspondencia.
El estudio se clasificó como investigación sin riesgo según la Resolución N.° 08430 del 1993 del Ministerio de Salud y Protección Social (MSPS) de Colombia, respetando los principios de confidencialidad y responsabilidad de la información (11).
Las lecciones aprendidas se presentan en tres fases: 1) preparación, donde se describe la implementación del sistema de gestión del riesgo en salud pública en el INS, capacitación para profesionales de la salud, actividades desde el Laboratorio Nacional de referencia y el PAI de acuerdo con la normatividad y lineamientos, 2) la respuesta rápida describe la activación del sistema manejo de incidente, gobernanza de datos y alternativas del algoritmo diagnóstico, y 3) en la estabilización se describe la priorización de actividades de investigación y control de brotes (bloqueo de vacunación y activación de rutas hospitalarias), así como los resultados epidemiológicos (análisis de las cadenas de transmisión y estudio de indicaciones).
RESULTADOS
Preparación
Desde el 2016, el INS implementó el sistema de gestión del riesgo de brotes y epidemias (7) mediante vigilancia basada en eventos e indicadores, utilizando el mecanismo de manejo de incidente y activación del COE-SP; esto abarcó la identificación, el análisis, la evaluación y la modificación del riesgo, y mejoró la capacidad de respuesta nacional a los casos importados de sarampión de Venezuela que no fueron notificados por mecanismos de Reglamento Sanitario Internacional (RSI).
Desde 2017 el Sistema Nacional de Vigilancia en Salud Pública (Sivigila) captó 135 499 EISP en la población procedente del exterior; entre las semanas epidemiológicas (SE) 6 y 8 del 2018 se investigaron brotes de enfermedades febriles exantemáticas en Cúcuta (zika), San Andrés (síndrome mano-pie-boca) y Barranquilla (parvovirus B19); se descartó sarampión y se reforzó la habilidad de respuesta a brotes.
Entre diciembre del 2017 y febrero del 2018, se capacitó en atención y control de sarampión a 348 profesionales de la salud en zonas de frontera y en ciudades receptoras de migrantes.
La evaluación del riesgo se clasificó como muy alta, definida como la “aparición de un caso importado de sarampión sumamente probable, con consecuencias significativas”. Se implementó un plan de control que incluía estrategias para diagnosticar capacidades físicas, económicas y del recurso humano preparadas para respuesta a brotes.
El LNR operaba con altos estándares de calidad, avalados por la OMS y el Organismo Nacional de Acreditación de Colombia, y lideraba la red nacional de diagnóstico en Bogotá, Valle, Norte de Santander, Santander y Antioquia. Realizó diagnósticos estandarizados mediante la detección de anticuerpos IgM e IgG, seroconversión por enzimoinmunoensayo (ELISA-IgG), avidez de anticuerpos IgG, diagnóstico diferencial (dengue, parvovirus B19, citomegalovirus, y herpes virus 1 y 2) y pruebas moleculares (RT-qPCR y genotipificación). Entre el 2017 y junio del 2018, el laboratorio distribuyó medios de transporte viral e indicaciones para la recolección, el embalaje y el envío de muestras a los departamentos.
El PAI cuenta con un sistema de información nominal llamado PAIWEB que se integra a otras fuentes de información en salud como la historia clínica y las fichas de notificación. En el 2017 garantizó la vacunación a migrantes que ingresaban al país y colombianos, con la administración de vacuna triple viral (SRP) a niños de un año y un refuerzo a los 5 años, con coberturas de la primera dosis (SRP1) del 93,1% y de la segunda dosis (SRP2) del 89,4% en la población general, e identificó riesgo en poblaciones desplazadas, residentes en sitios turísticos, fronteras, zonas de difícil acceso y baja cobertura de SRP (12).
Colombia expidió normas para la atención en salud a extranjeros en zonas fronterizas (13) y no fronterizas (14), y aumentó las acciones en salud pública y de sanidad portuaria ante la migración venezolana (15) para prevenir la introducción de sarampión y de rubéola(SR). Además, creó el Permiso Especial de Permanencia y (PEP) y el Registro Administrativo de Migrantes, que permitían a la población venezolana acceder gratuitamente a los servicios médicos y acciones en salud pública (16).
En el 2018, el MSPS emitió una alerta con instrucciones de trabajo intersectorial para prevenir, atender, vigilar y controlar la introducción de SR a través de planes de acción y rutas de atención (12).
Respuesta rápida
En marzo de 2018 se confirmó el primer caso de sarampión en Medellín, importado de Venezuela. El INS estableció un nivel de activación “I”, implementó el sistema manejo de incidente y activó del COE-SP, con el despliegue de equipos de respuesta rápida (ERR), y facilitó la coordinación entre instituciones nacionales y subnacionales.
El INS generó el algoritmo “notificación super inmediata”, el software enviaba un correo electrónico inmediato a las autoridades sanitarias relacionadas con la atención del caso; la identificación pasó de 24 horas a inmediata.
El diagnóstico inicial de casos sospechosos en niños fue zika, roséola o síndrome mano-pie-boca, mientras que los casos confirmados de sarampión en adultos tenían características inusuales (sin fiebre y con exantemas delimitados en áreas corporales o de diferente extensión). Ante estas situaciones, se utilizaron herramientas virtuales de aprendizaje para intercambiar datos protegidos sobre las características clínicas de los casos, imágenes de los exantemas, evaluación de riesgo y algoritmos de decisiones de acciones en salud pública; esto aumentó la sensibilidad de notificación de nuevos casos.
Se utilizó el almacenamiento en la nube de información segura sobre referencia geográfica, monitoreo de indicadores de vigilancia, coberturas de vacunación, seguimiento de contactos de casos y hallazgos de búsquedas activas.
El INS innovó en la estrategia “aeropuerto-aeropuerto” para el envío de muestras, priorizó entidades territoriales con brotes y sin recursos, y mejoró la oportunidad en la recepción al LNR.
Al inicio del brote, se identificaron resultados falsos negativos para IgM en muestras recolectadas durante los tres primeros días después del exantema. Las investigaciones de caso revelaron inmunidad previa, por lo que se utilizó la técnica de RT-qPCR para sarampión en el algoritmo de diagnóstico, según los siguientes criterios:
Viaje al exterior (7-23 días previos al exantema).
Caso altamente sospechoso por parámetros clínicos o epidemiológicos.
Sin muestra de suero.
Caso sospechoso de ciudades con circulación activa.
Contacto sintomático de un caso confirmado.
Casos con IgM positiva o dudosa.
Durante el 2018 y el 2019, se procesaron 15 040 pruebas de IgM para sarampión y 15 687 para rubéola, 2 039 pruebas de IgG para sarampión y 1 071 para rubéola, 2 675 pruebas para RT-qPCR de sarampión y 438 para rubéola, y se genotipificaron 161 muestras. Los resultados evidenciaron que los verdaderos casos de sarampión se identificaron a través del uso de la RT-qPCR, con un valor predictivo positivo (VPP) del 98%, en comparación con el 89% de la IgM (cuadro 1).
CUADRO 1. Análisis de indicadores de pruebas diagnósticas durante los brotes de sarampión en Colombia durante 2018 y 2019.
|
Análisis |
IgM |
RT-qPCR |
|---|---|---|
|
Sensibilidad |
54% |
99% |
|
Especificidad |
100% |
99% |
|
VPP |
89% |
98% |
|
VPN |
97% |
100% |
RT-qPCR, reacción en cadena de la polimerasa con transcripción reversa en tiempo real; VPN, valor predictivo negativo; VPP, valor predictivo positivo.
Antes del brote, el LNR procesaba 50 muestras semanales (una por caso notificado), mientras que, durante los brotes, el promedio aumentó a 112, con una reducción del tiempo de diagnóstico de 4 a 2 días. En el 2018 se confirmaron 208 casos, y en el 2019 fueron 244; 122 casos importados de Venezuela, dos casos importados de Inglaterra, un caso importado de Francia y un caso importado de Brasil, 304 casos relacionados con la importación y 22 casos de fuente de infección desconocida.
Se evaluaron los niveles de anticuerpos contra sarampión y el antecedente vacunal a los profesionales de los ERR nacional antes del despliegue, medidas que aseguraron un alistamiento permanente. A pesar de la exposición, no hubo casos ocupacionales.
Los primeros casos ocasionaron xenofobia, por lo que se fortaleció la comunicación del riesgo para promover la consulta oportuna a los servicios de salud independiente de su estado migratorio.
Estabilización de casos
Los casos sospechosos ocurrieron de manera simultánea en diferentes zonas geográficas. Se establecieron criterios de priorización para la demanda de ERR, que incluían cuadros clínicos febriles, procedencia, extranjeros, antecedente vacunal y áreas hospitalarias o comunitarias con transmisión activa. Se utilizó “visita de campo exprés” (más rápida) y bloqueo de vacunación; esto facilitó la interrupción de la transmisión del virus mediante la identificación de la fuente de propagación hospitalaria durante el incremento estacional de consultas por infección respiratoria aguda.
Para controlar el brote, se crearon áreas de pretriaje con carpas contiguas a los hospitales para garantizar un flujo continuo de aire. Se implementó el uso obligatorio de mascarillas, lavado de manos y vacunación de SR.
Mediante una lista chequeo con los mismos criterios de la visita de campo exprés, se priorizó la atención médica y se redujeron los tiempos de estancia hospitalaria de los casos sospechosos.
Se diseñó una estrategia de seguimiento ambulatorio diario por cinco días a pacientes que consultaban por fiebre y tos, se educó al cuidador en la identificación de exantema para informar a la autoridad sanitaria y notificar un caso sospechoso. También se implementaron rutas de atención a partir de la infraestructura de los hospitales con trayectos de circulación y áreas de aislamiento por aerosoles (puerta cerrada ventana abierta) (figura 1).
FIGURA 1. Diseño de rutas de atención a pacientes de alto riesgo de sarampión en instituciones de salud, Cartagena (Colombia), 2018.

Se utilizaron estrategias de vacunación combinadas:
Inclusión al esquema regular la “dosis cero”: consistió en administrar vacuna SR a niños entre 6 y 11 meses residentes en zonas de brote, con las siguientes coberturas: Barranquilla 71,8%, Cartagena 74,9%, La Guajira 70,1% Norte de Santander 60,8% (17) y Bogotá 91% (18).
Bloqueo a susceptibles en dos momentos (primeras 48 horas y 7 días de identificación de casos sospechosos); se inmunizó a 634 002 personas hasta los 49 años y trabajadores de salud.
Desplazamiento de personal de vacunación de otras zonas sin brotes para completar esquemas a colombianos y migrantes, así como la gestión de recursos. Con lo anterior, en 2018-2019 se alcanzaron coberturas a nivel nacional de 95,2% y 94,5% en SRP1 y 88,1% y 89,3% en SRP2 (19).
Resultados epidemiológicos
Las acciones realizadas en la fase de respuesta y estabilización facilitaron la caracterizaron de las cadenas de transmisión y el genotipo viral importado fue D8; la razón de casos descartados:confirmados fue 24:1; el 23% de los casos confirmados no generó cadenas y la transmisión en los conglomerados finalizó antes de la SE 12, sin circulación de genotipo endémico (figura 2).
FIGURA 2. Casos de sarampión en los territorios con brote por semana epidemiológica de inicio de síntomas, 2018 y 2019.
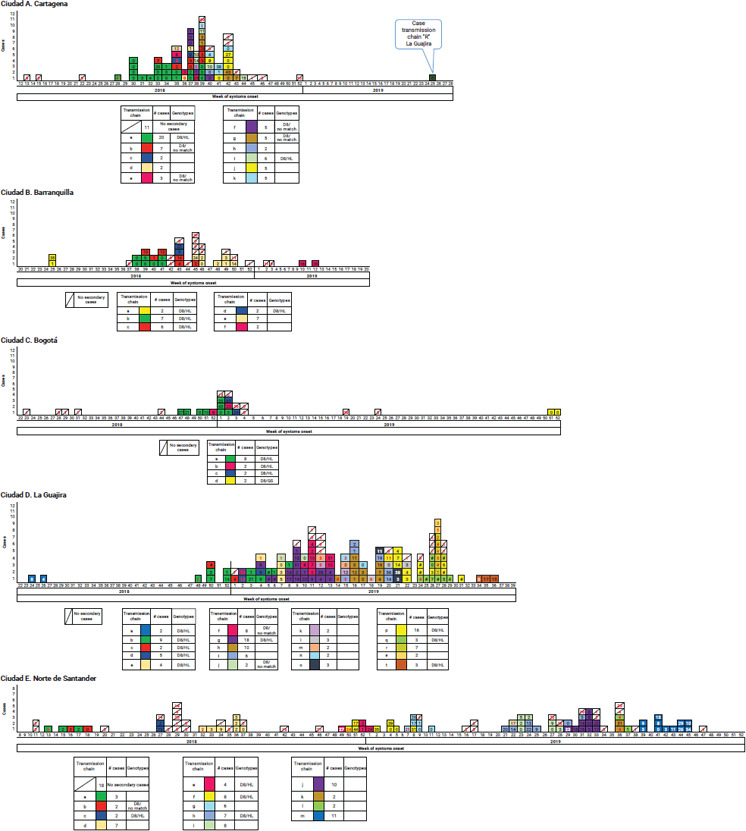
Las zonas con brote en el 2018 y el 2019 cumplieron la meta de notificación, y el 98% de los casos tuvo una muestra de suero adecuada (cuadro 2).
CUADRO 2. Indicadores de desempeño de la vigilancia de zonas con brotes en Colombia, 2018-2019.
|
Zonas con brote |
2018 |
2019 |
||
|---|---|---|---|---|
|
Tasa de notificación por 100 000 habitantes |
Casos con muestra de suero adecuada (%) |
Tasa de notificación por 100 000 habitantes |
Casos con muestra de suero adecuada (%) |
|
|
Barranquilla |
22 |
98 |
31 |
99 |
|
Cartagena |
46 |
98 |
10 |
99 |
|
La Guajira |
2 |
100 |
19 |
96 |
|
Bogotá |
45 |
98 |
34 |
100 |
|
Norte de Santander |
14 |
100 |
17 |
98 |
DISCUSIÓN
El sistema de gestión del riesgo de Colombia y la activación del COE-SP en el marco de la estructura del sistema manejo de incidente (SMI) (20) permitió prepararse y responder a brotes de sarampión. Las agencias de salud internacionales citan la necesidad y la importancia de la preparación ante la presencia de brotes, en especial, en los períodos de alta migración (21,22). Anticiparse a un evento en salud pública es vital; por este motivo, la vigilancia basada en eventos (23) le permitió a Colombia capturar información con rapidez (21). Se han documentado estudios a partir de este tipo de vigilancia que originó el monitoreo de gripe aviar (24).
En el 2018, las guías de orientación para la atención de brotes de sarampión presentaban vacíos en la articulación de tácticas para enfrentar la transmisión del virus. Colombia diseñó una estrategia integral de preparación, respuesta y estabilización ante brotes de sarampión, que incluyó acciones como la modificación de las estrategias de vigilancia, vacunación, algoritmos diagnóstico y diseño de rutas de atención en servicios de salud. Estas actividades también han sido recomendadas en entornos de eliminación (25).
La modificación del algoritmo diagnóstico demostró que el uso de la RT-qPCR para la confirmación de casos tuvo un mejor desempeño, detectó los resultados positivos verdaderos y permitió la caracterización genética del virus importado. Un mayor número de laboratorios han incorporado RT-qPCR en paralelo con la serología para el estudio de cadenas de transmisión (26); la ausencia de genotipos endémicos es un criterio para verificar la eliminación del sarampión (27).
Durante los dos años de brote, Colombia mantuvo las coberturas útiles de vacunación de SRP1. Un análisis de modelamiento demostró que el único factor significativo para el control de brotes durante la migración y viajes son las coberturas iguales o mayores al 95% (28,29). La modificación del esquema de Colombia durante este período con la estrategia de “dosis cero” redujo la transmisión en niños menores de un año. En Uganda, la persistencia del brote entre 2018-2019 se asoció con baja cobertura en el mismo grupo de edad (30). Mantener el esquema de vacunación de migrantes en Colombia disminuyó la transmisión del virus mientras, que en Beijing (China) se documentó que la transmisión del virus persistía por afluencia de migrantes susceptibles (31).
La combinación de estrategias innovadoras implementadas en Colombia redujo la transmisión de sarampión importado de Venezuela a otros países, considerando que los principales corredores humanitarios de migrantes venezolanos comienzan en Colombia con destino a Argentina, Bolivia (Estado Plurinacional de), Chile, Estados Unidos de América, México, Panamá y otros países de América Central, Paraguay y Uruguay (32); lo que favoreció el estado de certificación de eliminación en la Región (33), excepto Brasil (34).
Las limitaciones incluyeron el sesgo de memoria de los entrevistados y la falta de disponibilidad de información sobre vacunación y contactos de la población migrante.
En conclusión, el sistema de gestión del riesgo de brotes y epidemias que lidera el INS de Colombia, junto con el diseño de rutas de atención en hospitales, la modificación del algoritmo diagnóstico y la inclusión de la vacunación en menores entre 6 y 11 meses logró controlar los brotes de sarampión y mantener el estado de eliminación del virus salvaje en el país y la región. La organización no gubernamental The Measles & Rubella Partnership, liderada por la OMS, premió al país por combatir el sarampión y la rubéola, especialmente por su apoyo a los migrantes para prevenir epidemias (35).
Con las lecciones aprendidas, se recomienda a los países contar con un sistema de gestión del riesgo y la activación de un COE-SP para la atención a brotes y epidemias. También se recomienda introducir metodologías de diagnóstico sensibles para sarampión, definir algoritmos y priorizar el procesamiento de muestras para el control de brotes en la era de eliminación, capacitación continua del personal de salud en vigilancia, laboratorio y vacunación para identificar e investigar oportunamente casos sospechosos, y vacunar a los susceptibles.
Agradecimientos.
Los autores agradecen a las personas que, con sus experiencias complementaron la comprensión en la respuesta a los brotes de sarampión y permitieron ir más allá de los datos.
Declaración.
Las opiniones expresadas en este manuscrito son responsabilidad del autor y no reflejan necesariamente los criterios ni la política de la RPSP/PAJPH y/o de la OPS.
REFERENCIAS
- 1.Fitzgerald TL, Durrheim DN, Merritt TD, Birch C, Tran T. Measles with a possible 23 day incubation period. Commun Dis Intell Q Rep. 2012;36(3):277–80. doi: 10.33321/cdi.2012.36.22. [DOI] [PubMed] [Google Scholar]; Fitzgerald TL, Durrheim DN, Merritt TD, Birch C, Tran T. Measles with a possible 23 day incubation period. Commun Dis Intell Q Rep. 2012;36(3):277-80 [DOI] [PubMed]
- 2.Strebel PM, Orenstein WA. Measles. N Engl J Med. 2019;378(S3):1231–4. doi: 10.1056/NEJMcp1905181. [DOI] [PubMed] [Google Scholar]; Strebel PM, Orenstein WA. Measles. N Engl J Med. 2019;378(S3):1231-4. [DOI] [PubMed]
- 3.Organización Panamericana de la Salud . La Región de las Américas es declarada libre de sarampión. Washington D.C.: OPS; 2016. Disponible en: https://www.paho.org/es/noticias/27-9-2016-region-americas-es-declarada-libre-sarampion. [Google Scholar]; Organización Panamericana de la Salud. La Región de las Américas es declarada libre de sarampión. Washington D.C.: OPS; 2016. Disponible en: https://www.paho.org/es/noticias/27-9-2016-region-americas-es-declarada-libre-sarampion
- 4.Organización Panamericana de la Salud . Sarampión. Washington D.C.: OPS; Disponible en: https://www.paho.org/es/temas/sarampion. [Google Scholar]; Organización Panamericana de la Salud. Sarampión. Washington D.C. OPS. Disponible en: https://www.paho.org/es/temas/sarampion
- 5.Ministerio de Relaciones Exteriores . Evolución crisis migratoria con Venezuela, 5 años de historia. Bogotá: Ministerio de Relaciones Exteriores; Disponible en: https://unidad-administrativa-especial-migracion-colombia.micolombiadigital.gov.co/sites/unidad-administrativa-especial-migracion-colombia/content/files/000041/2050_evolucion-crisis-migratoria-con-venezuela1.pdf. [Google Scholar]; Ministerio de Relaciones Exteriores. Evolución crisis migratoria con Venezuela, 5 años de historia. Bogotá: Ministerio de Relaciones Exteriores. Disponible en: https://unidad-administrativa-especial-migracion-colombia.micolombiadigital.gov.co/sites/unidad-administrativa-especial-migracion-colombia/content/files/000041/2050_evolucion-crisis-migratoria-con-venezuela1.pdf
- 6.Ministerio de Salud y Protección Social . Observatorio Nacional de Migración y Salud. Bogotá: MSPS; Disponible en: https://www.sispro.gov.co/observatorios/onmigracionysalud/Paginas/Observatorio-Nacional-de-Migracion-y-Salud.aspx. [Google Scholar]; Ministerio de Salud y Protección Social. Observatorio Nacional de Migración y Salud. Bogotá: MSPS. Disponible en: https://www.sispro.gov.co/observatorios/onmigracionysalud/Paginas/Observatorio-Nacional-de-Migracion-y-Salud.aspx
- 7.Instituto Nacional de Salud . Caja de herramientas para la gestión del riesgo colectivo en brotes, epidemias y eventos de interés en salud pública. Bogotá: INS; 2023. Disponible en: https://www.ins.gov.co/Direcciones/Vigilancia/Paginas/Grupo-gestión-del-r. [Google Scholar]; Instituto Nacional de Salud. Caja de herramientas para la gestión del riesgo colectivo en brotes, epidemias y eventos de interés en salud pública. Bogotá: INS; 2023. Disponible en: https://www.ins.gov.co/Direcciones/Vigilancia/Paginas/Grupo-gestión-del-r
- 8.Organización Panamericana de la Salud . Boletín Semanal de Sarampión/Rubéola. 41. Vol. 23. Washington D.C.: OPS; 2017. p. 2. [Google Scholar]; Organización Panamericana de la Salud. Boletín Semanal de Sarampión/Rubéola. Washington D.C.: OPS; 2017;23(41):2.
- 9.Organización Panamericana de la Salud . Orientaciones sobre las pruebas de sarampión y de la rubéola realizadas en la red de laboratorios de la Región de las Américas. Washington, D.C.: OPS; 2018. Disponible en: https://iris.paho.org/handle/10665.2/34932. [Google Scholar]; Organización Panamericana de la Salud. Orientaciones sobre las pruebas de sarampión y de la rubéola realizadas en la red de laboratorios de la Región de las Américas. Washington, D.C.: OPS; 2018. Disponible en: https://iris.paho.org/handle/10665.2/34932
- 10.Instituto Nacional de Salud . Manual de procedimientos para la toma, conservación y envío de muestras al Laboratorio Nacional de Referencia. Bogotá: Salud Pereira; 2020. [Google Scholar]; Instituto Nacional de Salud. Manual de procedimientos para la toma, conservación y envío de muestras al Laboratorio Nacional de Referencia. Bogotá: Salud Pereira; 2020.
- 11.Ministerio de Salud y Protección Social . Resolución número 8430 DE 1993. Bogotá: MSPS; 1993. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/DE/DIJ/RESOLUCION-8430-DE-1993.PDF. [Google Scholar]; Ministerio de Salud y Protección Social. Resolución número 8430 DE 1993. Bogotá: MSPS; 1993. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/DE/DIJ/RESOLUCION-8430-DE-1993.PDF
- 12.Ministerio de Salud y Protección Social . Circular N.° 6 del 2018. Bogotá: MSPS; 2018. Disponible en: https://www.minsalud.gov.co/Normatividad_Nuevo/Circular No. 6 de 2018.pdf. [Google Scholar]; Ministerio de Salud y Protección Social. Circular N.° 6 del 2018. Bogotá: MSPS; 2018. Disponible en: https://www.minsalud.gov.co/Normatividad_Nuevo/Circular No. 6 de 2018.pdf
- 13.Ministerio de Salud y Protección Social . Circular N.| 12 del 2017. Bogotá: MSPS; 2017. Disponible en: https://www.minsalud.gov.co/Normatividad_Nuevo/CircularNo.0012de2017.pdf. [Google Scholar]; Ministerio de Salud y Protección Social. Circular N.| 12 del 2017. Bogotá: MSPS; 2017. Disponible en: https://www.minsalud.gov.co/Normatividad_Nuevo/CircularNo.0012de2017.pdf
- 14.Ministerio de Salud y Protección Social . Circular N.° 29 del 2017. Bogotá: MSPS; 2017. Disponible en: https://www.minsalud.gov.co/Normatividad_Nuevo/CircularNo.029de2017.pdf. [Google Scholar]; Ministerio de Salud y Protección Social. Circular N.° 29 del 2017. Bogotá: MSPS; 2017. Disponible en: https://www.minsalud.gov.co/Normatividad_Nuevo/CircularNo.029de2017.pdf
- 15.Ministerio de Salud y Protección Social . Circular N.| 25 del 2017. Bogotá: MSPS; 2017. Disponible en: https://www.minsalud.gov.co/Normatividad_Nuevo/CircularNo.025de2017.pdf. [Google Scholar]; Ministerio de Salud y Protección Social. Circular N.| 25 del 2017. Bogotá: MSPS; 2017. Disponible en: https://www.minsalud.gov.co/Normatividad_Nuevo/CircularNo.025de2017.pdf
- 16.Función Pública Decreto N.° 1288 del 2018. Disponible en: https://www.funcionpublica.gov.co/eva/gestornormativo/norma.php?i=87780.; Función Pública. Decreto N.° 1288 del 2018. Disponible en: https://www.funcionpublica.gov.co/eva/gestornormativo/norma.php?i=87780
- 17.Ministerio de Salud y Protección Social . Consolidado vacunación dosis cero en municipios priorizados. Bogotá: MSPS; 2019. [Google Scholar]; Ministerio de Salud y Protección Social. Consolidado vacunación dosis cero en municipios priorizados. Bogotá: MSPS; 2019.
- 18.Secretaría Distrital de Salud de Bogotá . Cobertura de vacunación en Bogotá D.C. Bogotá: Secretaría Distrital de Salud; 2024. Internet. Disponible en: https://datosabiertos.bogota.gov.co/dataset/coberturas-de-vacunacion. [Google Scholar]; Secretaría Distrital de Salud de Bogotá. Cobertura de vacunación en Bogotá D.C. [Internet]. Bogotá: Secretaría Distrital de Salud; 2024. Disponible en: https://datosabiertos.bogota.gov.co/dataset/coberturas-de-vacunacion
- 19.Ministerio de Salud y Protección Social . Informe de país para monitorear y re-verificar la eliminación del sarampión, la rubeola y síndrome de rubéola congénita. Bogotá: MSPS; 2021. [Google Scholar]; Ministerio de Salud y Protección Social. Informe de país para monitorear y re-verificar la eliminación del sarampión, la rubeola y síndrome de rubéola congénita. Bogotá: MSPS; 2021.
- 20.Instituto Nacional de Salud . Gestión del riesgo en salud pública. Bogotá: INS; 2023. Disponible en: https://www.ins.gov.co/conocenos/sig/SIG/POE-R02.4220-001.pdf. [Google Scholar]; Instituto Nacional de Salud. Gestión del riesgo en salud pública. Bogotá: INS; 2023. Disponible en: https://www.ins.gov.co/conocenos/sig/SIG/POE-R02.4220-001.pdf
- 21.Organización Panamericana de la Salud . Regional framework for the monitoring and re-verification of measles, rubella, and congenital rubella syndrome elimination in the americas. Washington, D.C.: OPS; 2021. [Google Scholar]; Organización Panamericana de la Salud. Regional framework for the monitoring and re-verification of measles, rubella, and congenital rubella syndrome elimination in the americas. Washington, D.C.: OPS; 2021.
- 22.Organización Mundial de la Salud . Measles outbreaks strategic response plan: 2021-2023. Ginebra: OMS; 2020. Disponible en: https://www.who.int/publications/i/item/9789240018600. [Google Scholar]; Organización Mundial de la Salud. Measles outbreaks strategic response plan: 2021-2023. Ginebra: OMS; 2020. Disponible en: https://www.who.int/publications/i/item/9789240018600
- 23.Organización Mundial de la Salud . Herramienta de evaluación externa conjunta: Reglamento Sanitario Internacional. Ginebra: OMS; 2018. Marco técnico de apoyo al monitoreo y la evaluación del RSI 2005. [Google Scholar]; Organización Mundial de la Salud. Marco técnico de apoyo al monitoreo y la evaluación del RSI 2005. Herramienta de evaluación externa conjunta: Reglamento Sanitario Internacional. Ginebra: OMS; 2018.
- 24.Salehinejad S, Afshar PJ, Borhaninejad V. Rumor surveillance methods in outbreaks: A systematic literature review. Health Promot Perspect. 2021;11(1):12–9. doi: 10.34172/hpp.2021.03. [DOI] [PMC free article] [PubMed] [Google Scholar]; Salehinejad S, Afshar PJ, Borhaninejad V. Rumor surveillance methods in outbreaks: A systematic literature review. Health Promot Perspect. 2021;11(1):12-9. [DOI] [PMC free article] [PubMed]
- 25.Gastañaduy PA, Banerjee E, DeBolt C, Bravo-Alcántara P, Samad SA, Pastor D, et al. Public health responses during measles outbreaks in elimination settings: Strategies and challenges. Hum Vaccines Immunother. 2018;14(9):2222–38. doi: 10.1080/21645515.2018.1474310. [DOI] [PMC free article] [PubMed] [Google Scholar]; Gastañaduy PA, Banerjee E, DeBolt C, Bravo-Alcántara P, Samad SA, Pastor D, et al. Public health responses during measles outbreaks in elimination settings: Strategies and challenges. Hum Vaccines Immunother. 2018;14(9):2222-38. [DOI] [PMC free article] [PubMed]
- 26.Hübschen JM, Bork SM, Muller CP, Brown KE, Mankertz A, Santibanez S, et al. Challenges of measles and rubella laboratory diagnostic in the era of elimination. Clin Microbiol Infect. 2017;23(8):511–5. doi: 10.1016/j.cmi.2017.04.009. [DOI] [PubMed] [Google Scholar]; Hübschen JM, Bork SM, Muller CP, Brown KE, Mankertz A, Santibanez S, et al. Challenges of measles and rubella laboratory diagnostic in the era of elimination. Clin Microbiol Infect. 2017;23(8):511-5. [DOI] [PubMed]
- 27.Castillo-Solorzano C, Reef SE, Morice A, Andrus JK, Ruiz Matus C, Tambini G, et al. Guidelines for the documentation and verification of measles, rubella, and congenital rubella syndrome elimination in the Region of the Americas. J Infect Dis. 2011;204(S2):S683–689. doi: 10.1093/infdis/jir471. [DOI] [PubMed] [Google Scholar]; Castillo-Solorzano C, Reef SE, Morice A, Andrus JK, Ruiz Matus C, Tambini G, et al. Guidelines for the documentation and verification of measles, rubella, and congenital rubella syndrome elimination in the Region of the Americas. J Infect Dis. 2011;204(S2):S683-689. [DOI] [PubMed]
- 28.Leong WY, Wilder-Smith AB. Measles resurgence in europe: Migrants and travellers are not the main drivers. J Epidemiol Glob Health. 2019;9(4):294–9. doi: 10.2991/jegh.k.191007.001. [DOI] [PMC free article] [PubMed] [Google Scholar]; Leong WY, Wilder-Smith AB. Measles resurgence in europe: Migrants and travellers are not the main drivers. J Epidemiol Glob Health. 2019;9(4):294-9. [DOI] [PMC free article] [PubMed]
- 29.Kouadio IK, Kamigaki T, Oshitani H. Measles outbreaks in displaced populations: A review of transmission, morbidity, and mortality associated factors. BMC Int Health Hum Rights. 2010;10(1) doi: 10.1186/1472-698X-10-5. [DOI] [PMC free article] [PubMed] [Google Scholar]; Kouadio IK, Kamigaki T, Oshitani H. Measles outbreaks in displaced populations: A review of transmission, morbidity, and mortality associated factors. BMC Int Health Hum Rights. 2010;10(1). [DOI] [PMC free article] [PubMed]
- 30.Walekhwa AW, Ntaro M, Kawungezi PC, Achangwa C, Muhindo R, Baguma E, et al. Measles outbreak in Western Uganda: a case-control study. BMC Infect Dis. 2021;21(1):1–9. doi: 10.1186/s12879-021-06213-5. [DOI] [PMC free article] [PubMed] [Google Scholar]; Walekhwa AW, Ntaro M, Kawungezi PC, Achangwa C, Muhindo R, Baguma E, et al. Measles outbreak in Western Uganda: a case-control study. BMC Infect Dis. 2021;21(1):1-9. [DOI] [PMC free article] [PubMed]
- 31.Chen J, Zhang W, Wang Y, Yang W. Determinants of measles persistence in Beijing, China: a modelling study. Epidemiol Infect. 2023;151:1–9. doi: 10.1017/S0950268823001322. [DOI] [PMC free article] [PubMed] [Google Scholar]; Chen J, Zhang W, Wang Y, Yang W. Determinants of measles persistence in Beijing, China: a modelling study. Epidemiol Infect. 2023;151:1-9. [DOI] [PMC free article] [PubMed]
- 32.Organización de las Naciones Unidas . El difícil y peligroso viaje de venezolanos por Ecuador. Nueva York: ONU; 2023. Disponible en: https://news.un.org/es/story/2023/01/1518252. [Google Scholar]; Organización de las Naciones Unidas. El difícil y peligroso viaje de venezolanos por Ecuador. Nueva York: ONU; 2023. Disponible en: https://news.un.org/es/story/2023/01/1518252
- 33.Organización Mundial de la Salud . Measles - number of reported cases. Ginebra: OMS; Disponible en: https://www.who.int/data/gho/data/indicators/indicator-details/GHO/measles---number-of-reported-cases. [Google Scholar]; Organización Mundial de la Salud. Measles - number of reported cases. Ginebra: OMS. Disponible en: https://www.who.int/data/gho/data/indicators/indicator-details/GHO/measles---number-of-reported-cases
- 34.Ministerio de Salud . Situação do sarampo no Brasil. Brasilia: Ministerio de Salud; 2019. Disponible en: https://www.gov.br/saude/pt-br/assuntos/saude-de-a-a-z/s/sarampo/situacao-epidemiologica-do-sarampo. [Google Scholar]; Ministerio de Salud. Situação do sarampo no Brasil. Brasilia: Ministerio de Salud; 2019. Disponible en: https://www.gov.br/saude/pt-br/assuntos/saude-de-a-a-z/s/sarampo/situacao-epidemiologica-do-sarampo
- 35.Ministerio de Salud y Protección Social . Press Bulletin N.° 144. Bogotá: MSPS; 2019. Colombia received international award for efforts in combating measles and rubellaernet] Disponible en: https://www.minsalud.gov.co/English/Paginas/Colombia-Received-International-Award-for-Efforts-in-Combating-Measles-and-Rubella.aspx. [Google Scholar]; Ministerio de Salud y Protección Social. Colombia received international award for efforts in combating measles and rubellaernet]. Press Bulletin N.° 144. Bogotá: MSPS; 2019. Disponible en: https://www.minsalud.gov.co/English/Paginas/Colombia-Received-International-Award-for-Efforts-in-Combating-Measles-and-Rubella.aspx


