Abstract
Die onkologische Hemikolektomie rechts erfordert eine zentrale Absetzung aller Blutgefäße, die das rechte Kolon versorgen. Hierzu gehören die ileokolischen, rechten und mittleren Kolongefäße. Die vaskulären Varianten umfassen die Prävalenz, die Anzahl, den Ursprung sowie den Verlauf und betreffen sowohl das arterielle als auch das venöse System. Hervorzuheben sind der Verlauf der A. ileocolica vor oder hinter der V. mesenterica superior, das häufige Fehlen der A. colica dextra, die variable Aufzweigung der A. colica media sowie eine teilweise vorhandene A. colica media accessoria. Die venöse Drainage des aufsteigenden Kolons sowie der rechten Kolonflexur erfolgt über die V. colica dextra/dextra superior, die häufig gemeinsam mit Venen der großen Magenkurvatur und dem Pankreaskopf in den Truncus gastropancreaticocolicus (Henle-Truncus) münden. Das chirurgische Gefäßmanagement erfordert eine detaillierte Kenntnis dieser Blutgefäßvarianten. Dabei werden gefäßbedingte Komplikationen am besten vermieden durch eine präoperative Gefäßbeurteilung (CT[Computertomographie]-Angiographie, AMIGO-Methode, 3D-Rekonstruktion) und die Anwendung des Critical-View/Open-Book-Konzeptes.
Schlüsselwörter: Vasa ileocolica, Vasa colica dextra, Vasa colica media, Truncus gastropancreaticocolicus (Henle-Truncus), Vasa mesenterica superiora
Abstract
Oncological right hemicolectomy requires central ligation of all blood vessels supplying the right colon. This includes the ileocolic, right and middle colic vessels. The vascular variants comprise the prevalence, number, origin as well as the trajectory and involve both the arterial and venous systems. The course of the ileocolic artery ventral or dorsal to the superior mesenteric vein, the frequent absence of the right colic artery, the variable bifurcation of the middle colic artery and the presence of an accessory middle colic artery are of particular relevance. Venous drainage of the ascending colon and right colic flexure is provided by the right/right superior colic veins which frequently drain together with veins from the greater gastric curvature and the pancreatic head into the gastropancreaticocolic trunk (trunk of Henle). The surgical vascular management requires detailed knowledge of these vascular variants. Prevention of vascular complications is best accomplished by a preoperative vascular mapping, e.g., computed tomography (CT) angiography, AMIGO system, 3D reconstruction and the application of the critical view/open book concept.
Keywords: Ileocolic vessels, Right colic vessels, Middle colic vessels, Gastropancreaticocolic trunk (Henle’s trunk), Superior mesenteric vessels
Aufgrund der komplexen Blutgefäßversorgung des Rechtskolons ist die onkologische rechtsseitige Hemikolektomie einer der anspruchsvollsten kolorektalen Eingriffe. In diesem Beitrag wird der Variantenreichtum der Arterien und Venen topografisch dargestellt sowie deren chirurgisches Management erläutert. Diese Kenntnisse ermöglichen in Kombination mit dem Critical-View/Open-Book-Konzept eine sichere Darstellung und die onkologisch geforderte, zentrale Absetzung der Blutgefäße bei der kompletten mesokolischen Exzision (CME) des rechten Kolons.
Die komplette mesokolische Exzision (CME) mit zentraler Gefäßdurchtrennung stellt den technischen Goldstandard für die onkologische Hemikolektomie dar [11], auch wenn die Diskussion um die Evidenz und Indikation noch nicht endgültig abgeschlossen ist [3]. Die Dissektion des D3-Kompartimentes nach japanischer Definition ist ein analoges Verfahren, wobei die Unterschiede für die nachfolgende Betrachtung von nachgeordneter Bedeutung sind [22].
Die notwendige zentrale Dissektion macht die CME zu einem der anspruchsvollsten Eingriffe in der kolorektalen Chirurgie. Die wesentlichen chirurgischen Herausforderungen bestehen darin, nicht nur das rechtsseitige Mesokolon intakt und vollständig von den retrokolischen Schichten herauszulösen [25], sondern auch die arteriellen und venösen Gefäße des Rechtskolons abgangsnah zu ligieren. Dazu muss die mesenteriale Gefäßachse entlang der V. mesenterica superior von distal bis zum Pankreashals nach proximal freigelegt werden, um eine zentrale Gefäßabsetzung sowie die Mitresektion des zentralen Lymphknotenpaketes („surgical trunk“) [9] zu ermöglichen [21].
Die CME ist einer der anspruchsvollsten Eingriffe in der kolorektalen Chirurgie
Hinsichtlich der Blutgefäßanatomie des Rechtskolons besteht eine erstaunliche Diskrepanz zwischen der klassischen Textbuchanatomie und den tatsächlich intraoperativ vorliegenden topografischen Verhältnissen. Die anatomischen Gefäßvarianten umfassen dabei die Prävalenz, die Anzahl, den Ursprung sowie den Verlauf der jeweiligen Blutgefäße und betreffen sowohl das arterielle als auch das venöse System. Standardabbildungen in Anatomieatlanten werden diesem vaskulären Variantenreichtum oft nur unzureichend gerecht und sind teilweise fehlerhaft.
Da eine onkologische Hemikolektomie rechts eine zentrale Ligatur aller das rechte Kolon versorgenden Blutgefäße erfordert, sind deren eindeutige Identifikation, Darstellung und vollständige Freilegung essenziell. Auch wenn die Gesamtkomplikationsrate bei einer CME nicht erhöht ist, so sind es v. a. Gefäßverletzungen, die ein besonderes Gefahrenpotenzial darstellen und unbedingt vermieden werden müssen [12, 15].
Vor diesem Hintergrund werden in diesem Beitrag zum einen die für die onkologische Hemikolektomie rechts relevanten Blutgefäßvarianten vorgestellt und mit anatomischen Schemata illustriert, zum anderen wird deren chirurgisches Management technisch erläutert. Diese Kenntnisse sollen optimale Voraussetzungen schaffen, das variable Spektrum der Blutgefäßarchitektur chirurgisch adäquat zu adressieren.
Blutgefäßversorgung des Kolons (wieder) im aktuellen Fokus
Angesichts einer vermeintlich hinlänglich bekannten Anatomie mag es überraschen, dass auch in neuerer Zeit immer noch Studien zur Blutgefäßversorgung des Kolons vorgelegt und Übersichtsarbeiten dazu verfasst werden [5, 7, 18]. Getriggert wurden diese Untersuchungen durch die Einführung und zunehmende Verbreitung der CME-Technik. Die umfangreichste Arbeit zur Blutgefäßanatomie des rechten Hemikolons stammt von Negoi et al. mit Einschluss von 45 Studien mit insgesamt 6090 Fällen [16]. Die gepoolten Prävalenzen und morphometrischen Daten zu den einzelnen Blutgefäßen basieren auf Befunden, die an Körperspendern, aus CT(Computertomographie)-Angiographie-Daten und in intraoperativen Siten erhoben wurden. Wenn nicht anders vermerkt, beziehen sich die Angaben zu den nachfolgend vorgestellten Blutgefäßen auf diese Metaanalyse.
Blutgefäße und ihre Varianten am Rechtskolon
Im Folgenden werden die Arterien und Venen des Rechtskolons (Abb. 1) und ihre jeweiligen anatomischen Varianten systematisch abgehandelt und durch Schemata und intraoperative Siten veranschaulicht. Dabei folgt das allgemeine chirurgische Vorgehen dem sog. Critical-View-Konzept und Open-Book-Modell, das von der deutschen Expertengruppe Lap-CME erstellt worden ist, um die onkologische Hemikolektomie rechts möglichst standardisiert durchführen zu können [21].
Abb. 1.
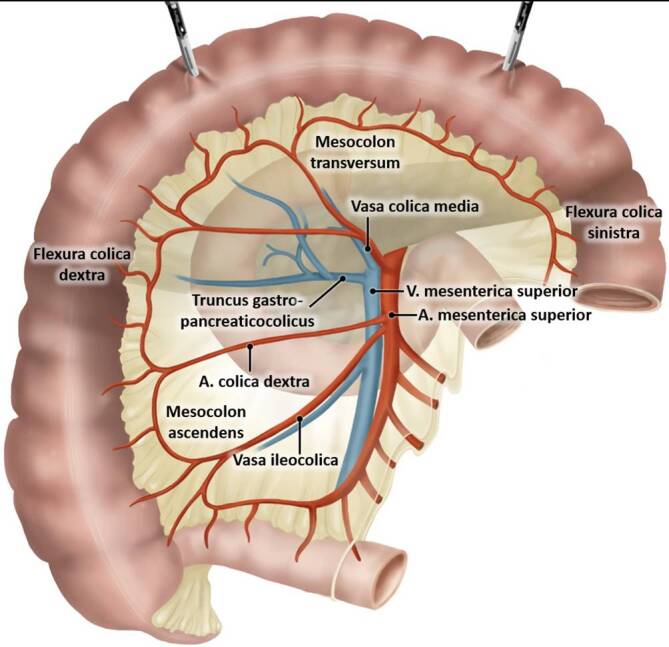
Übersicht der Blutgefäßversorgung des rechten Kolons. Colon transversum nach kranial angehoben, Duodenum und Pankreas durch das halbtransparente Mesocolon ascendens und transversum sichtbar. (Abb. in Erstpublikation, Copyright T. Wedel & T. Heinze)
Arteria ileocolica
Anatomische Varianten
Die A. ileocolica ist ein sehr konstantes Blutgefäß (Prävalenz: 99,8 %) und versorgt neben dem terminalen Ileum das Zökum (Rr. coecales) und den proximalen Anteil des Colon ascendens (R. colicus). Die Abgangsposition aus der A. mesenterica superior ist variabel, liegt jedoch meist bereits auf Höhe der Pars horizontalis duodeni bzw. des Pankreaskopfes. In vielen Anatomieatlanten hingegen ist der Abgang der A. ileocolica aus der A. mesenterica superior weiter distal abgebildet – was nicht den intraoperativen Beobachtungen entspricht (Abb. 2).
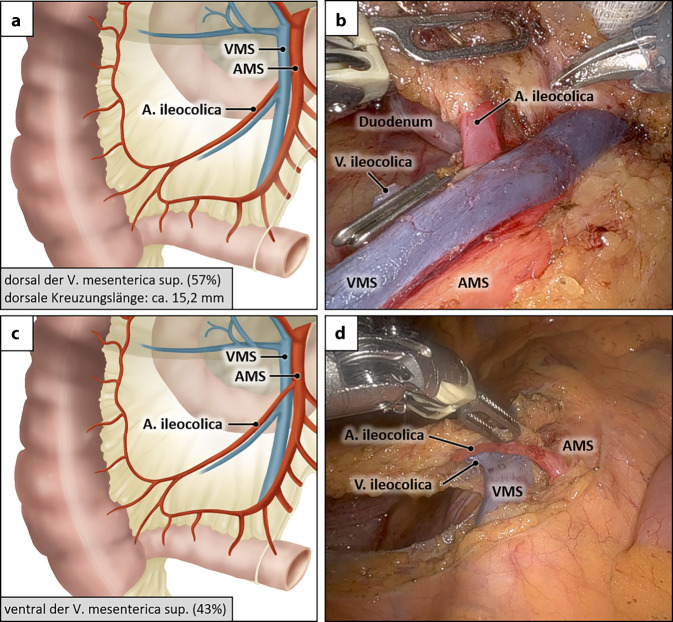
Abb. 2.
Varianten der A. ileocolica. a Kreuzung der A. ileocolica dorsal der V. mesenterica superior (VMS). b Intraoperative Darstellung des dorsalen Verlaufes der A. ileocolica, deren Abgang aus der A. mesenterica superior (AMS) kranial der bereits ligierten V. ileocolica liegt. c Kreuzung der A. ileocolica ventral der VMS. d Intraoperative Darstellung des ventralen Verlaufes der A. ileocolica in enger Nachbarschaft zur V. ileocolica. (Teilabbildungen a, c mit freundl. Genehmigung, © T. Wedel und T. Heinze; Teilabbildungen b, d mit freundl. Genehmigung, © S. Benz)
Entscheidend ist der initiale Verlauf der A. ileocolica, der entweder ventral (43 %) oder dorsal (57 %) der V. mesenterica superior erfolgen kann. Dabei verläuft die Kreuzung der A. ileocolica nicht rechtwinklig, sondern schräg und hat eine durchschnittliche Länge von 15,2 mm. Bei dorsaler Unterkreuzung bleibt das Ursprungssegment der A. ileocolica durch die davor liegende V. mesenterica superior verdeckt. Wird in diesen Fällen die Ligatur der A. ileocolica rechts der V. mesenterica superior vorgenommen, so kann ein längerer Reststumpf im Situs verbleiben. Dieser Reststumpf betrug bei Patienten nach einer Hemikolektomie rechts in der postoperativen CT-Angiographie 28 mm (± 9,3 mm) [19]. Die Autoren gehen davon aus, dass hierbei relevante Anteile des D3-Kompartimentes nicht mitseziert worden sind, in dem sich bei Zökum- und Ascendenskarzinomen in bis zu 12 % Metastasen nachweisen lassen [4].
Chirurgisches Management
Unabhängig vom jeweiligen Verlauf der A. ileocolica ist für eine optimale CME eine eindeutige Darstellung des Ursprungs der A. ileocolica unmittelbar am rechten Rand der A. mesenterica superior erforderlich. Bei ventraler Überkreuzung (Abb. 2c, d) der V. mesenterica superior ist die zentrale Durchtrennung der A. ileocolica einfacher zu bewerkstelligen, da der Abgang vor der freizulegenden V. mesenterica superior liegt und damit gut zugänglich ist. Bei der dorsal verlaufenden Variante ist der Abgang der A. ileocolica durch die V. mesenterica superior überlagert (Abb. 2a, b). In diesem Fall kann der Abgang nur sicher erreicht werden, indem die Mesenterialwurzel komplett vom Retroperitoneum abgelöst und derotiert wird. Dies wird in offener Technik durch das Catell-Braasch-Manöver und minimal-invasiv durch den Uncinate-first- bzw. infrailealen Zugang erreicht – was dem ersten Schritt des Open-Book/Critical-View-Konzeptes entspricht. Nach dieser Mobilisation kommt die A. mesenterica superior häufig sogar rechts der V. mesenterica superior zu liegen und ist mit leichtem Zug am ileokolischen Pedikel meist gut erreichbar. Ziel sollte es sein, den Abgang der A. ileocolica unmittelbar an der A. mesenterica superior zirkumferenziell darzustellen, um eine zentrale Ligatur zu gewährleisten und keinen ileokolischen Reststumpf mit anhängendem Lymphgewebe in situ zu belassen.
Für eine optimale CME ist die eindeutige Darstellung des Ursprungs der A. ileocolica erforderlich
Auch ohne vorherige Mobilisation des rechten Kolons fällt auf, dass die V. mesenterica superior distalwärts nach links verlagert sein kann. Diese topografische Lageveränderung gilt es, sowohl beim Aufsuchen des Abganges der A. ileocolica als auch bei der Freilegung der V. mesenterica superior zu berücksichtigen. In Einzelfällen kann die A. mesenterica superior über nahezu der gesamten Länge des zentralen Lymphadenektomiegebiets („surgical trunk“) rechts der V. mesenterica superior verlaufen, was zu erheblichen Orientierungsschwierigkeiten führen kann.
Vena ileocolica
Anatomische Varianten
Die V. ileocolica verläuft zumeist parallel zur A. ileocolica, in 9 % wird jedoch auch ein separater Verlauf kranialwärts der Arterie beschrieben. Die Vene mündet überwiegend direkt in die V. mesenterica superior (92,8 %) und nur selten in den Truncus gastropancreaticocolicus (6,3 %) oder in die Jejunalvenen (0,9 %) [14].
Chirurgisches Management
Im Open-Book/Critical-View-Konzept ist zunächst die Durchtrennung der Vene (kritischer Blick 3) und danach der Arterie (kritischer Blick 4) vorgesehen. Bei dem häufigeren dorsalen Verlauf der Arterie ist dieses Vorgehen am günstigsten – auch weil die Vene dann meist etwas kaudal der Arterie liegt. Bei ventralem Verlauf trifft man meist zuerst auf die Arterie, die dann auch zuerst umfahren und durchtrennt werden sollte. Bei Einmündung der V. ileocolica in den Truncus gastropancreaticocolicus ist die Situation technisch eher einfacher, allerdings kann dies zu Irritationen führen, wenn diese Variante präoperativ nicht bekannt ist.
Arteria colica dextra
Anatomische Varianten
Obwohl die A. colica dextra in Anatomieatlanten regelhaft als direkt aus der A. mesenterica superior abgehendes Blutgefäß dargestellt wird, ist die rechte Kolonarterie de facto ein sehr inkonstanter Ast (Prävalenz: 60,1 %). Entsprechend findet sich bei Fehlen der A. colica dextra (Yada-Typ 4) im Mesocolon ascendens ein sog. mesokolisches Fenster („mesocolic window“), das lediglich aus den mesokolischen Peritonealblättern besteht und keinen durchkreuzenden, fettummantelten Gefäßpedikel der A. colica dextra mit begleitenden Lymphgefäßen enthält [26].
Wenn die Arterie vorhanden ist, entspringt sie entweder direkt aus der A. mesenterica superior (70,8 %, Yada Typ 1), der A. colica media (15,4 %, Yada Typ 2) oder der A. ileocolica (13,8 %, Yada Typ 3) [28]. Die Kreuzung der V. mesenterica superior erfolgt überwiegend ventral (89,4 %), wobei die Kreuzungslänge mit durchschnittlich 20,7 mm angegeben ist (Abb. 3). Ist die A. colica dextra vorhanden und geht direkt aus der A. mesenterica superior ab, stellt sie ein onkologisch relevantes Gefäß dar. Sie wird dann unmittelbar an der A. mesenterica superior abgesetzt. Beschriebene Reststumpflängen (37,3 mm ± 14,9 mm) sollten damit bei einer korrekt durchgeführten CME nicht auftreten. Bei dem sehr seltenen dorsalen Verlauf der Arterie kann dies allerdings technisch schwieriger sein [19].
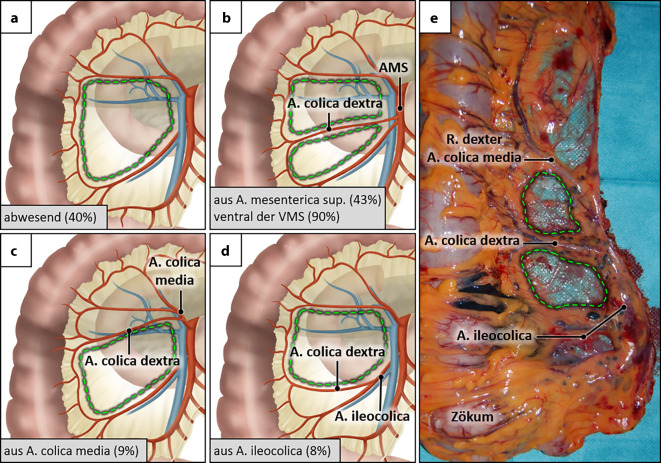
Abb. 3.
Varianten der A. colica dextra. a Die A. colica dextra fehlt. Im Mesocolon transversum resultiert ein gefäßfreies Areal, das häufig nur aus einer fettarmen Peritonealduplikatur besteht und als mesokolisches Fenster (gestrichelte grüne Linie) bezeichnet wird. b Die A. colica dextra entspringt direkt aus der A. mesenterica superior (AMS) und kreuzt die V. mesenterica superior (VMS) meist ventral. c Die A. colica dextra entspringt kranial als zusätzlicher Ast aus der A. colica media. d Die A. colica dextra entspringt kaudal als zusätzlicher Ast aus der A. ileocolica. e Operationsresektat nach rechtsseitiger Hemikolektomie bei Karzinom im Colon ascendens. Die A. ileocolica, A. colica dextra und der R. dexter der A. colica media wurden zentral unter Mitnahme des D3-Kompartimentes („surgical trunk“) abgesetzt. Die hier direkt aus der A. mesenterica entspringende A. colica dextra unterteilt das mesokolische Fenster („Brezel-Fenster“, gestrichelte grüne Linien). (Teilabbildungen a–d mit freundl. Genehmigung, © T. Wedel und T. Heinze; Teilabbildung e mit freundl. Genehmigung, © S. Benz)
Chirurgisches Management
Anatomischen Studien zufolge ist mit einer direkt aus der A. mesenterica superior abgehenden A. colica dextra in weniger als der Hälfte der Fälle zu rechnen, ein chirurgisch relevantes Gefäß ist deutlich seltener. Ist dies jedoch der Fall, so muss für die Ligatur deren Verlauf vor oder hinter der V. mesenterica superior berücksichtigt werden. Da die Arterie zumeist schmalkalibrig ist, kann sie bei Verwendung eines Gefäßversiegelungsinstrumentes auch leicht übersehen werden. Bei Fehlen einer A. colica dextra besteht das Mesocolon ascendens lediglich aus einer Peritonealduplikatur, dem typischen mesokolischen Fenster, das aufgrund seiner zarten Beschaffenheit bei der chirurgischen Mobilisierung Gefahr läuft einzureißen. Deshalb hat es sich bewährt, die Ablösung der sog. ileokolischen „Buchseite“ von der retroperitonealen „Buchseite“ im Rahmen des Open-Book-Modells [21] direkt vor der Fascia renalis anterior (Gerota-Faszie) vorzunehmen. Dadurch verbleibt die parietale peritoneale Faszie (Toldt-Faszie) am Mesocolon ascendens und verstärkt das Operationsresektat dorsalseitig mit dieser zusätzlichen Schicht [25]. Liegt eine relevante A. colica dextra vor, ist dies bei schlanken Patienten an dem geteilten mesokolischen Fenster erkennbar („Brezel-Fenster“) (Abb. 3e). Rechte Kolonarterien, die nicht direkt aus der A. mesenterica superior entspringen, sind chirurgisch irrelevant, da sie dann zusammen mit den anderen Ursprungsgefäßen (A. ileocolica, A. colica media) adressiert werden.
Vena colica dextra/Vena colica dextra superior
Siehe Truncus gastropancreaticocolicus.
Arteria colica media/Arteria colica media accessoria
Anatomische Varianten
Die A. colica media ist zwar ein konstantes Blutgefäß (94,6 %), aber dennoch variantenreich. So kann die Arterie sowohl singulär (88,4 %) als auch in Form von 2 (10,6 %) oder 3 (1 %) separaten Ästen aus der A. mesenterica superior hervorgehen. Andere Ursprünge, hauptsächlich aus Pankreas‑, Leber‑, Milzarterien oder gastroomentalen Arterien, sind sehr selten, können dann aber zu erheblichen Irritationen führen. Der nach rechts orientierte Verlauf projiziert sich CT-angiographisch zumeist vor (53,1 %) oder rechtsseitig (34,4 %) der V. mesenterica superior [1]. Kasuistisch wurde ein sog. retromesenterischer Verlauf beschrieben, bei dem die A. colica media zunächst hinter der V. mesenterica verläuft und erst dann in das Mesocolon transversum hineinzieht [20].
Die A. colica media kann singulär, in 2 oder 3 separaten Ästen aus der A. mesenterica superior hervorgehen
Innerhalb des Mesocolon transversums teilt sich die Arterie in einen rechten und linken Ast auf. Die Distanz zwischen Ursprung und Bifurkation beträgt durchschnittlich 3,2 cm, kann jedoch erheblich variieren (1,2–15,6 cm) [1]. Diese ursprungsnahe bzw. periphere Aufgabelung der A. colica media in den R. dexter und R. sinister ist insbesondere bei der einfachen, nicht erweiterten Rechtshemikolektomie zu berücksichtigen, da hier lediglich der rechte Ast unterbunden und entsprechend identifiziert werden muss (Abb. 4). Dabei verläuft der rechte Ast der A. colica media zumeist horizontal durch das Mesocolon transversum zur rechten Kolonflexur.
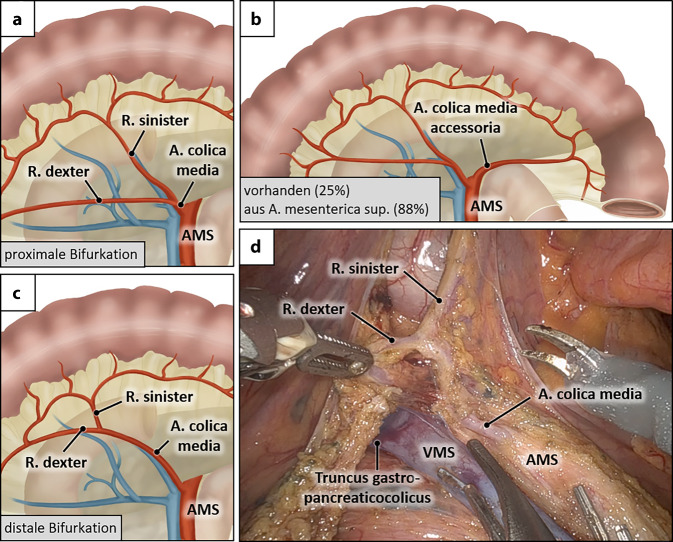
Abb. 4.
Varianten der A. colica media. a Proximale Bifurkation der A. colica media. b Distale Bifurkation der A. colica media. c A. colica media accessoria mit Ursprung aus der A. mesenterica superior (AMS) und Verlauf am Pankreasunterrand zur linken Kolonflexur. d Intraoperative Darstellung der A. colica media mit R. dexter und R. sinister im Mesocolon transversum. Der R. dexter verläuft ventrokranial des Truncus gastropancreaticocolicus. VMS V. mesenterica superior. (Teilabbildungen a–c mit freundl. Genehmigung, © T. Wedel und T. Heinze; Teilabbildung d mit freundl. Genehmigung, © S. Benz)
Darüber hinaus liegt in ca. einem Viertel der Fälle eine A. colica media accessoria vor. Diese Arterie entspringt meist aus der A. mesenterica superior (87,9 %) proximal des Abganges der A. colica media. Ursprünge aus anderen Arterien (Äste des Truncus coeliacus) sind selten und liegen im einstelligen Prozentbereich. Die A. colica media accessoria verläuft am Unterrand des Pankreas und zieht zur linken Kolonflexur [7]. Wenn die A. colica sinistra und damit ihr aufsteigender Ast zur linken Kolonflexur fehlen, wird die A. colica media accessoria deutlich häufiger beobachtet (83,2 %) – sie übernimmt dann offenbar kompensatorisch die Versorgung der linken Kolonflexur.
Chirurgisches Management
Bei der Hemikolektomie rechts für Karzinome des Zökums und Colon ascendens wird der rechte Ast direkt am Abgang aus dem Stamm der A. colica media unterbunden. Dies ist einer der aufwendigsten Präparationsschritte dieser Operation (Abb. 4d) und wird als kritischer Blick 7 im Critical-View-Konzept definiert. Für eine übersichtliche Darstellung ist eine gute Retraktion des Mesocolon transversum nach kranial auf Höhe des Lig. falciforme essenziell. Der rechte Ast ist meist ein nahezu horizontal verlaufendes Gefäß, das häufig nur 1 cm ventral des Truncus gastropancreaticocolicus aufzufinden ist. Da die Blutgefäßverläufe im Mesocolon transversum zumeist nicht sichtbar sind, wird das aufgespannte Mesocolon transversum beginnend von der Mesenterialinzision an der V. mesenterica superior nach ventrokranial inzidiert. Die Darstellung des rechten Astes der A. colica media erfolgt von dieser Inzision in zentripetaler Präparationsrichtung.
Bei der erweiterten Hemikolektomie rechts wird die Mesenterialinzision entlang der V. mesenterica superior an der Basis des Mesocolon transversum nach links verlängert. Zur Darstellung des Stammes der A. colica media ist es vorteilhaft, zuvor die ventrale Fläche der A. mesenterica superior unter Erhalt des perivaskulären Nervenplexus freizulegen. Der Abgang ist dann meist gut zugänglich. Im Falle von 2 oder mehr separat entspringenden Arterien kann je nach Tumorlokalisation entsprechend den japanischen Leitlinien für das longitudinale Resektionsausmaß eine separat nach links abgehende Mediaarterie erhalten werden [23, 29].
Ein retromesenterischer (dorsal der V. mesenterica superior) Verlauf der A. colica media wird zwar nur in < 1 % der Fälle beschrieben [20]. Dieser ist aber dann klinisch relevant, da die Arterie im oben beschrieben Standardvorgehen durchtrennt würde. Eine sorgfältige präoperative Analyse der CT-Angiographie ist hier entsprechend hilfreich. Eine nach links ziehende A. colica media accessoria spielt für die Hemikolektomie rechts nur eine untergeordnete Rolle. Grundsätzlich sollten nur die den Tumor beidseits begrenzenden zentralen Arterien durchtrennt werden, um unnötige Devaskularisationen des Restkolons zu vermeiden.
Vena colica media
Anatomische Varianten
Die V. colica media liegt zumeist als einzelnes Gefäß (69,7 %) vor, kann jedoch auch 2 (25,9 %) oder 3 (4,4 %) Äste aufweisen. Sie mündet normalerweise direkt in die V. mesenterica superior (83,2 %) linksseitig vom Truncus gastropancreaticocolicus und rechtsseitig der A. colica media. Allerdings kann die V. colica media – zusammen mit den rechtskolischen Venen – auch in den Truncus gastropancreaticocolicus drainieren (11,7 %) oder sehr selten in die V. mesenterica inferior (1,9 %), Vv. jejunales (1,8 %) oder V. lienalis (1,5 %) [7, 14].
Chirurgisches Management
Die V. colica media muss bei der klassischen Hemikolektomie rechts mit CME nicht aktiv aufgesucht werden und bleibt in der Regel – je nach Lagebeziehung zur korrespondierenden Arterie – erhalten. Meist ist die Einmündung aber bei der Freilegung des Truncus gastropancreaticocolicus auf gleicher Höhe an der Ventralfläche der V. mesenterica superior sichtbar. Im Falle einer erweiterten Hemikolektomie rechts wird die Vene dort abgesetzt. Bei der Einmündung in den Truncus gastropancreaticocolicus wird sie wie eine rechtskolische Vene behandelt und durchtrennt.
Truncus gastropancreaticocolicus (Henle-Truncus)
Anatomische Varianten
Während die V. ileocolica und V. colica media in den überwiegenden Fällen (97,6 % bzw. 83,2 %) direkt in die V. mesenterica superior einmünden, liegt für die venöse Drainage des restlichen Rechtskolons eine besondere Situation vor: Zum einen wird die V. colica dextra (Prävalenz: 59,1 %) sehr häufig durch eine V. colica dextra superior (Prävalenz: 73,9 %) ergänzt, die aus dem Bereich der rechten Kolonflexur kommt. Zum anderen vereinigen sich die V. gastroomentalis dextra aus der großen Magenkurvatur sowie die V. pancreaticoduodenalis anterior superior aus Pankreaskopf und Duodenum im Regelfall mit diesen Kolonvenen.
Dieser gemeinsame trunkuläre Zusammenfluss von Venen aus den Oberbauchorganen und dem rechtsseitigen Kolon in die V. mesenterica superior wurde bereits Mitte des 19. Jahrhunderts von Jacob Henle als „gastrokolischer Truncus“ beschrieben [10], fand jedoch in der nachfolgenden Literatur und anatomischen Lehrbüchern keine entsprechende Berücksichtigung. Erst durch die offensichtliche operationsstrategische Relevanz in der Kolon- und Pankreaschirurgie erhielt der „Henle-Truncus“ seine berechtigte Renaissance und aktuelle Beachtung in entsprechenden Studien.
Der Henle-Truncus hat operationsstrategische Relevanz in der Kolon- und Pankreaschirurgie
Um die Varianten des Truncus gastropancreaticocolicus möglichst pragmatisch abzubilden, definierten Negoi et al. den Henle-Truncus als jeden venösen Zusammenfluss von gastrischen, pankreatischen und/oder kolischen Venen in den infrapankreatischen Abschnitt der V. mesenterica superior [16]. Entsprechend dieser Definition ist der Henle-Truncus in 89,7 % vorhanden und zeigt durchschnittlich eine Länge von 14,2 mm mit einem Durchmesser von 3,9 mm. Aufgrund der Häufigkeit der jeweiligen Kombinationen der venösen Zuflüsse wurde der Henle-Truncus in 6 Typen unterteilen (Abb. 5). Entscheidend für die Hemikolektomie rechts sind dabei die Typen I, III, IV und V, bei denen eine oder mehrere Kolonvenen in den Henle-Truncus drainieren, was in ca. zwei Drittel der Fälle zu beobachten ist. Es handelt sich hierbei meistens um die V. colica dextra superior und V. colica dextra, deutlich seltener um die V. colica media und V. ileocolica. Mündet keine kolische Vene in den Henle-Truncus, liegt ein Truncus gastropancreaticus vor, der die Dissektion auf dem Pankreaskopf eher erleichtert (Abb. 6a).
Abb. 5.
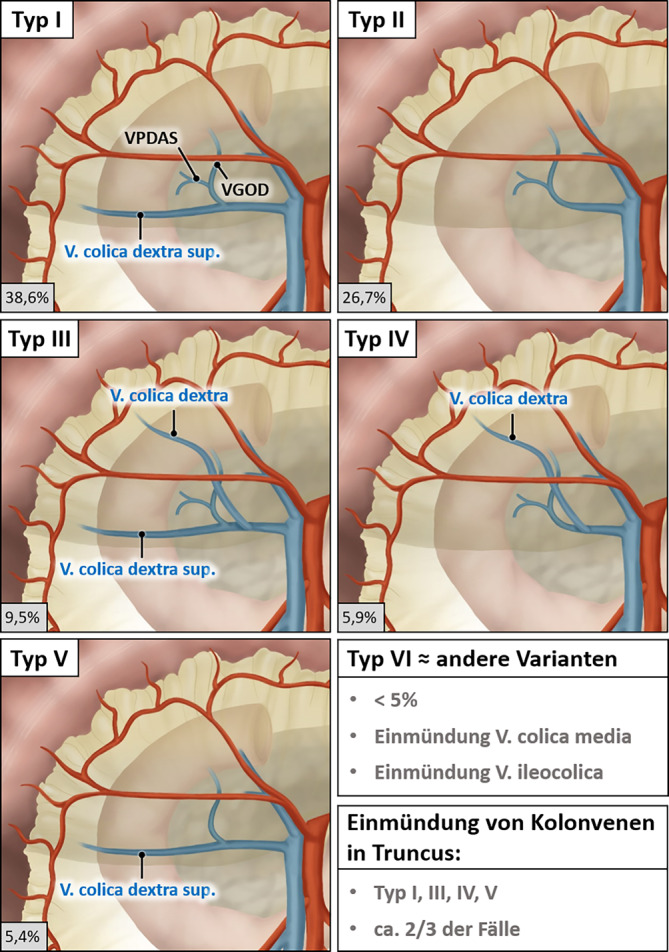
Varianten des Truncus gastropancreaticocolicus. Typeneinteilung des Henle-Truncus [16] nach Häufigkeit der Prävalenz. In ca. zwei Drittel der Fälle (Typ I, III, IV, V) münden Venen aus dem rechtsseitigen Kolon in den Truncus gastropancreaticocolicus. VPDAS V. pancreaticoduodenalis anterior superior, VGOD V. gastroomentalis dextra. (Mit freundl. Genehmigung, © T. Wedel und T. Heinze)
Abb. 6.
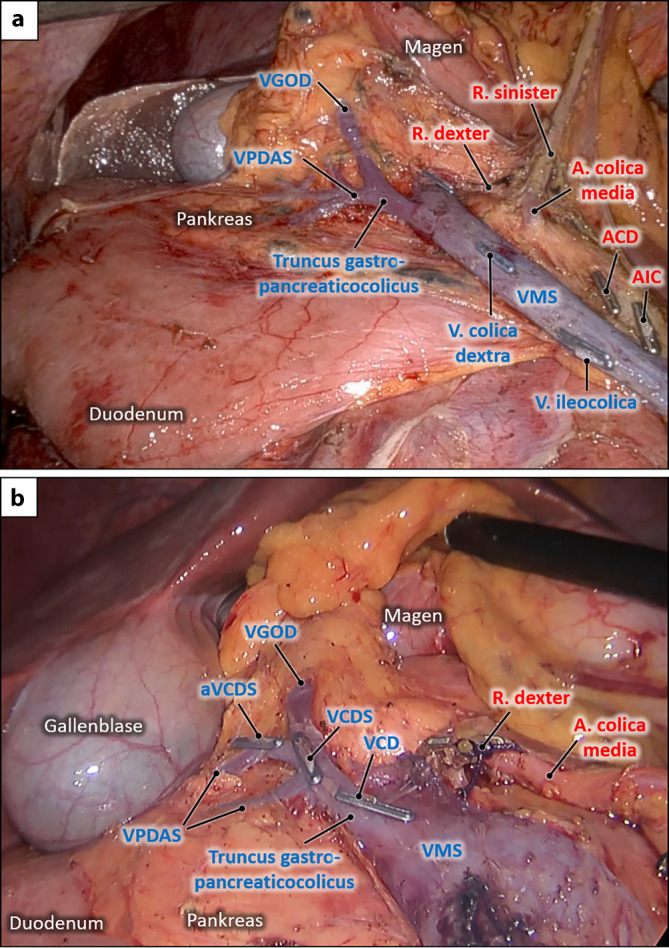
Truncus gastropancreaticocolicus im Operationssitus. Operationssitus nach abgeschlossener Hemikolektomie rechts mit kompletter mesokolischer Exzision (CME). Die V. mesenterica superior (VMS) ist vollständig freigelegt, die Blutgefäße des rechten Kolons sind mit Clip-Ligaturen versorgt. a Der Henle-Truncus liegt als Truncus gastropancreaticus vor ohne Einmündung von Kolonvenen. b Der Henle-Truncus liegt als Truncus gastropancreaticocolicus vor mit 3 einmündenden Venen aus dem rechten Kolon: V. colica dextra (VCD), V. colica dextra superior (VCDS), akzessorische V. colica dextra superior (aVCDS). VGOD V. gastroomentalis dextra, VPDAS V. pancreaticoduodenalis anterior superior, ACD A. colica dextra, AIC A. ileocolica. (Mit freundl. Genehmigung, © S. Benz)
Chirurgisches Management
Bei der klassischen Hemikolektomie rechts mit CME werden die in den Truncus gastropancreaticocolicus drainierenden Kolonvenen abgesetzt. Die Schwierigkeit besteht darin, die Venen ihrem Ursprung (Kolon, Magen, Pankreas) zuzuordnen und damit selektiv adressieren zu können. Dies war eine der Hauptmotivationen zur Entwicklung des Open-Book-Modells, bei dem die Operationsschritte so angeordnet wurden, dass eine klare intraoperative Definition der anatomischen Ursprungsregionen der Blutgefäße und deren Zuordnung zu den „Buchseiten“ ermöglicht werden [2, 21]. Bei erweiterter rechtsseitiger Hemikolektomie erfolgt zusätzlich die Absetzung der V. gastroomentalis dextra unter Mitnahme des gastroomentalen Fettkörpers und der Gefäßarkade der großen Magenkurvatur. Der Truncus gastropancreaticocolicus selbst und die einmündenden Pankreaskopfvenen werden dagegen belassen, da eine Absetzung einerseits keinen onkologischen Zugewinn bringt, andererseits jedoch das Risiko von Pankreasverletzungen und Blutungen erhöht.
Für die im Mesocolon transversum verlaufenden, dünnwandigen Kolonvenen besteht eine erhöhte Verletzungsgefahr während der Kolonmobilisation. Dies gilt insbesondere für die V. colica dextra superior, da sie von der rechten Kolonflexur kommend einen langstreckigen Verlauf hat und in ihrem zentralen Anteil häufig von der mesokolischen zur mesogastrischen Ebene kreuzt („bridging vein“) [21]. Durch zu starke intraoperative Traktion am Kolon bzw. Mesokolon kann es zum Ein- oder Abreißen dieser rechtskolischen Venen kommen – weshalb diese Blutgefäße im chirurgischen Jargon auch als „bleeding point“ oder „resident’s vein“ bezeichnet werden. Das gleiche Phänomen kann allerdings auch durch rupturierende omentale Venen verursacht werden, die in das zentrale Segment der V. gastroomentalis dextra einmünden.
Für das sichere Absetzen der Venen am Truncus gastropancreaticocolicus wurde der kritische Blick 8 konzipiert: Nach Separation von Mesogastrium und Mesokolon wird die Ventralfläche des Truncus dargestellt und von medial nach lateral exponiert. Die dem Pankreaskopf aufliegende Seite des Truncus bleibt dabei unberührt. Da die rechte gastroomentale Vene im vorhergehenden Schritt (kritischer Blick 7: „Sulcus-Blick“) bereits nach kranial abpräpariert wurde, können nun alle kolischen Venen, die von ventral und kaudal in den Truncus münden, selektiv abgesetzt werden (Abb. 6b). Verletzungen des Pankreas und der venösen Gefäße werden so weitestgehend vermieden.
Blutgefäßmapping
Rekonstruktion der Blutgefäßanatomie mittels Computertomographie-Angiographie
Um das chirurgische Management zu erleichtern, wurde der Wert einer präoperativen „Kartographie“ durch eine CT-Angiographie untersucht [17, 27]. Hierbei wurde noch einmal deutlich, dass die Abstände zwischen den Abgängen von A. ileocolica, A. colica dextra und A. colica media eng benachbart sind und die Kreuzungsstrecken der A. ileocolica und A. colica dextra vor bzw. hinter der V. mesenterica superior (15,2 mm bzw. 20,7 mm) relativ lang sind [16]. Insbesondere wenn diese Arterien hinter der V. mesenterica superior kreuzen (A. ileocolica 57,4 %, A. colica dextra 10,6 %), erwies sich deren zentrale Ligatur als technisch anspruchsvoller. Das Vorgehen nach dem Critical-View/Open-Book-Konzept erleichtert diese Präparationsschritte, da zuvor eine komplette Mobilisation der Mesenterialwurzel (ileokolische „Buchseite“) durchgeführt wurde, was zu einer partiellen Derotation der Mesenterialwurzel führt und die Zugänglichkeit zu den Blutgefäßabgängen verbessert.
AMIGO-Methode
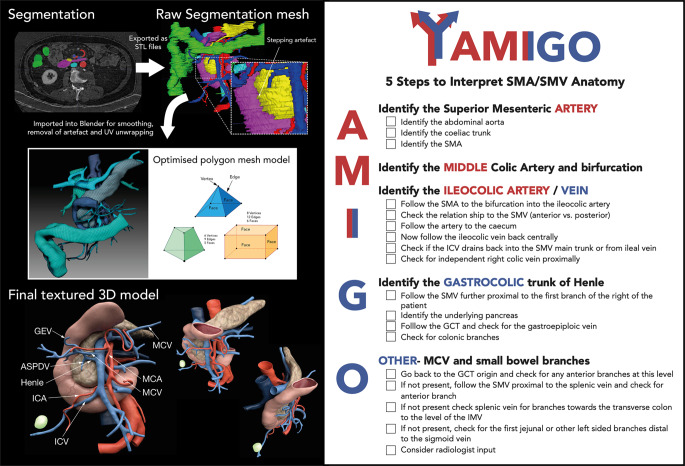
Die Gruppe um Danilo Miskovic und Jordan Fletcher erstellte aus den präoperativen DICOM(Digital Imaging and Communications in Medicine)-CT-Daten 3D-Modelle, die nicht nur die individuellen Gefäßvarianten, sondern auch deren topografischen Bezug zu den Oberbauchorganen und zum Kolon farbkodiert wiedergeben (Abb. 7). Allerdings sind dazu zeitaufwendige Prozeduren (manuelle Segmentierung, 3D-Polygon- und Netzformatierungen, grafische Nachbearbeitungen) erforderlich, die nicht flächendeckend in der klinischen Routine umsetzbar sind. Deshalb lieferten die Autoren mit der sog. AMIGO-Methode eine pragmatische Herangehensweise, um die individuelle Anatomie der Kolongefäße in präoperativen Routine-CT-Untersuchungen erfassen zu können (Abb. 7; [8]). Mittlerweile kann eine 3D-Rekonstruktion der Blutgefäßverhältnisse auf Basis von CT-Angiographie-Daten auch über eine kommerzielle Software-Dienstleistung erfolgen (z. B. „innersight labs“).
Abb. 7.
3D-Rekonstruktion und AMIGO-System. 3D-Rekonstruktion der Blutgefäßversorgung des rechten Kolons durch Segmentierung und grafische Nachbearbeitung (3D-Polygon- und Netzformatierung) auf Basis von CT(Computertomographie)-Angiographie-Daten. 5‑schrittige Beschreibung des AMIGO-Systems zur Klärung der topografischen Blutgefäßanordnung des rechten Kolons anhand von CT-Angiographien. (Aus [30], mit freundl. Genehmigung, © Wiley Verlag)
Benefit eines präoperativen Blutgefäßmappings
Schon die ersten Studien zur präoperativen Beurteilung der individuellen vaskulären Verhältnisse belegten, dass sich diese sowohl hinsichtlich der arteriellen als auch der venösen Komponenten einschließlich des Truncus gastropancreaticocolicus mit hoher Spezifität und Sensitivität vorhersagen ließen und das entsprechende operative Vorgehen maßgeblich beeinflussten [17]. So wurden mit der präoperativen Kenntnis der vorliegenden Blutgefäßtopografie eine Reduzierung der Operationszeit und des Blutverlustes sowie eine größere Lymphknotenausbeute bei einer Hemikolektomie rechts mit D3-Lymphadenektomie assoziiert.
Eine auf 4 Studien basierende, aktuelle Metaanalyse [6] verglich eine Patientengruppe (n = 203), bei denen den Operateuren eine präoperative Rekonstruktion (CT-Angiographie) der Gefäßverhältnisse vorlag (Navigationsgruppe), mit einer Patientengruppe (n = 217) ohne diese präoperative Navigationshilfe. Für die Morbidität, intraoperative Komplikationen und Anastomoseninsuffizienz zeigten sich zwar keine Unterschiede – hinsichtlich des intraoperativen Blutverlustes, der Operationszeit und der resezierten Lymphknotenanzahl schnitt die Navigationsgruppe jedoch signifikant besser ab. Diese Beobachtung unterstreicht nochmals den chirurgischen und klinischen Benefit einer präoperativen Identifizierung der im Einzelfall vorliegenden Gefäßtopografie.
Intraoperative Darstellung der Blutgefäße
Die intraoperative intravasale Injektion von Indocyaningrün(ICG)-Farbstoff ermöglicht prinzipiell neben der Überprüfung der intestinalen Perfusionsverhältnisse auch die Visualisierung und Identifikation von Blutgefäßen [24]. Allerdings sind die Verläufe der Blutgefäße bei den zurzeit verfügbaren Verfahren nur kurz und bei adipösen Verhältnissen kaum sichtbar. Ein Routineeinsatz erscheint daher momentan nicht zielführend. Dasselbe gilt für den intraoperativen Ultraschall, wobei ein Einsatz in Einzelfall z. B. zur Identifikation der V. und A. mesenterica superior durchaus möglich ist [13].
Fazit für die Praxis
Das breite Spektrum der Blutgefäßvarianten macht die onkologische Hemikolektomie rechts mit den geforderten zentralen vaskulären Ligaturen zu einem komplexen chirurgischen Eingriff.
Die A. ileocolica verläuft mit ähnlicher Häufigkeit vor oder hinter der V. mesenterica superior. Die A. colica dextra als separater Abgang aus der A. mesenterica superior fehlt häufig. Die A. colica media teilt sich zumeist früh in ihre beiden Äste auf, wobei der rechte Ast nahezu horizontal und ventral des Pankreaskopfes zur rechten Kolonflexur zieht.
Die venöse Drainage des rechten Kolons erfolgt über die V. colica dextra/dextra superior, die in ca. zwei Drittel der Fälle gemeinsam mit Venen aus der großen Magenkurvatur und dem Pankreaskopf in den Truncus gastropancreaticocolicus (Henle-Truncus) münden.
Eine präoperative Darstellung der vaskulären Verhältnisse (CT[Computertomographie]-Angiographie, AMIGO-Methode, 3D-Rekonstruktion) trägt maßgeblich zu einem sicheren chirurgischen Gefäßmanagement bei.
Acknowledgments
Danksagung
Die Autoren danken Frau Irina Nünning (Anatomisches Institut, Universität Kiel) für die grafische Umsetzung der schematischen Abbildungen und Bildnachbearbeitungen.
Einhaltung ethischer Richtlinien
Interessenkonflikt
T. Heinze, M. Heimke, T. Wedel und S.R. Benz geben an, dass kein Interessenkonflikt besteht.
Für diesen Beitrag wurden von den Autor/-innen keine Studien an Menschen oder Tieren durchgeführt. Für die aufgeführten Studien gelten die jeweils dort angegebenen ethischen Richtlinien.
Footnotes
Die Autoren T. Heinze und M. Heimke haben zu gleichen Teilen zum Manuskript beigetragen.

QR-Code scannen & Beitrag online lesen
Hinweis des Verlags
Der Verlag bleibt in Hinblick auf geografische Zuordnungen und Gebietsbezeichnungen in veröffentlichten Karten und Institutsadressen neutral.
Literatur
- 1.Andersen BT, Stimec BV, Edwin B et al (2022) Re-interpreting mesenteric vascular anatomy on 3D virtual and/or physical models: positioning the middle colic artery bifurcation and its relevance to surgeons operating colon cancer. Surg Endosc 36:100–108. 10.1007/s00464-020-08242-8 [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Benz S, Grützmann R, Stinner B (2021) Chirurgie des Kolonkarzinoms 10.1007/978-3-662-60453-3 [Google Scholar]
- 3.Benz SR, Feder IS, Vollmer S et al (2023) Complete mesocolic excision for right colonic cancer: prospective multicentre study. In: British Journal of Surgery. Oxford University Press, S 98–105 [DOI] [PMC free article] [PubMed] [Google Scholar]
- 4.Bertelsen CA, Kirkegaard-Klitbo A, Nielsen M et al (2016) Pattern of Colon Cancer Lymph Node Metastases in Patients Undergoing Central Mesocolic Lymph Node Excision: A Systematic Review. Dis Colon Rectum 59:1209–1221. 10.1097/DCR.0000000000000658 [DOI] [PubMed] [Google Scholar]
- 5.Bruzzi M, M’harzi L, Poghosyan T et al (2020) Arterial vascularization of the right colon with implications for surgery. Surg Radiol Anat 42:429–435. 10.1007/s00276-019-02359-9 [DOI] [PubMed] [Google Scholar]
- 6.Chaouch MA, Hussain MI, Gouader A et al (2025) Preoperative CT-Scan Angiography Reconstruction Before Right Colectomy with Complete Mesocolon Excision: A Systematic Review and Meta-analysis. J Gastrointest Cancer. 10.1007/s12029-024-01162-z [DOI] [PubMed] [Google Scholar]
- 7.Cirocchi R, Randolph J, Davies RJ et al (2021) A systematic review and meta-analysis of variants of the branches of the superior mesenteric artery: the Achilles heel of right hemicolectomy with complete mesocolic excision? Colorectal Dis 23:2834–2845. 10.1111/codi.15861 [DOI] [PubMed] [Google Scholar]
- 8.Fletcher J, Ilangovan R, Hanna G et al (2022) The impact of three-dimensional reconstruction and standardised CT interpretation (AMIGO) on the anatomical understanding of mesenteric vascular anatomy for planning complete mesocolic excision surgery: A randomised crossover study. Colorectal Dis 24:388–400. 10.1111/codi.16041 [DOI] [PubMed] [Google Scholar]
- 9.Gillot C, Hureau J, Aaron C et al (1964) The superior mesenteric vein, an anatomic and surgical study of eighty-one subjects. J Int Coll Surg 41:339–369 [PubMed] [Google Scholar]
- 10.Henle J (1868) Handbuch der systematischen Anatomie des Menschen. Vieweg, Braunschweig [Google Scholar]
- 11.Hohenberger W, Weber K, Matzel K et al (2009) Standardized surgery for colonic cancer: Complete mesocolic excision and central ligation—Technical notes and outcome. Colorectal Dis 11:354–364. 10.1111/j.1463-1318.2008.01735.x [DOI] [PubMed] [Google Scholar]
- 12.Huang JL, Wei HB, feng FJ et al (2015) Comparison of laparoscopic versus open complete mesocolic excision for right colon cancer. Int J Surg 23:12–17. 10.1016/j.ijsu.2015.08.037 [DOI] [PubMed] [Google Scholar]
- 13.Kasashima H, Fukuoka T, Tsujio G et al (2023) Usefulness of intraoperative ultrasound examination for laparoscopic right-side colon cancer surgery: a propensity score-matched study. Sci Rep. 10.1038/s41598-023-49867-8 [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.Kuzu MA, Ismail E, Çelik S et al (2017) Variations in the Vascular Anatomy of the Right Colon and Implications for Right-Sided Colon Surgery. Dis Colon Rectum 60:290–298. 10.1097/DCR.0000000000000777 [DOI] [PubMed] [Google Scholar]
- 15.Melich G, Jeong DH, Hur H et al (2014) Laparoscopic right hemicolectomy with complete mesocolic excision provides acceptable perioperative outcomes but is lengthy—Analysis of learning curves for a novice minimally invasive surgeon. Can J Surg 57:331–336. 10.1503/cjs.002114 [DOI] [PMC free article] [PubMed] [Google Scholar]
- 16.Negoi I, Beuran M, Hostiuc S et al (2018) Surgical anatomy of the superior mesenteric vessels related to colon and pancreatic surgery: A systematic review and meta-analysis. Sci Rep. 10.1038/s41598-018-22641-x [DOI] [PMC free article] [PubMed] [Google Scholar]
- 17.Nesgaard JM, Stimec BV, Bakka AO et al (2015) Navigating the mesentery: A comparative pre- and per-operative visualization of the vascular anatomy. Colorectal Dis 17:810–818. 10.1111/codi.13003 [DOI] [PubMed] [Google Scholar]
- 18.Peltrini R, Luglio G, Pagano G et al (2019) Gastrocolic trunk of Henle and its variants: review of the literature and clinical relevance in colectomy for right-sided colon cancer. Surg Radiol Anat 41:879–887. 10.1007/s00276-019-02253-4 [DOI] [PubMed] [Google Scholar]
- 19.Spasojevic M, Stimec BV, Gronvold LB et al (2011) The anatomical and surgical consequences of right colectomy for cancer. Dis Colon Rectum 54:1503–1509. 10.1097/DCR.0b013e318232116b [DOI] [PubMed] [Google Scholar]
- 20.Stimec BV, Andersen BT, Benz SR et al (2018) Retromesenteric course of the middle colic artery—challenges and pitfalls in D3 right colectomy for cancer. Int J Colorectal Dis 33:771–777. 10.1007/s00384-018-2987-9 [DOI] [PubMed] [Google Scholar]
- 21.Strey CW, Wullstein C, Adamina M et al (2018) Laparoscopic right hemicolectomy with CME: standardization using the “critical view” concept. Surg Endosc 32:5021–5030. 10.1007/s00464-018-6267-0 [DOI] [PMC free article] [PubMed] [Google Scholar]
- 22.Toyota S, Ohta H, Anazawa S (1995) Rationale for extent of lymph node dissection for right colon cancer. Dis Colon Rectum 38:705–711. 10.1007/BF02048026 [DOI] [PubMed] [Google Scholar]
- 23.Ueno H, Hase K, Shiomi A et al (2023) Optimal bowel resection margin in colon cancer surgery: prospective multicentre cohort study with lymph node and feeding artery mapping. Lancet Reg Health West Pac. 10.1016/j.lanwpc.2022.100680 [DOI] [PMC free article] [PubMed] [Google Scholar]
- 24.Wang J, Xie J, Lu X et al (2023) The value of ICG-guided left colon vascular variation and anatomical rules for the radical resection of proctosigmoid colon cancer. Front Oncol. 10.3389/fonc.2023.1259912 [DOI] [PMC free article] [PubMed] [Google Scholar]
- 25.Wedel T, Heimke M, Fletcher J et al (2023) The retrocolic fascial system revisited for right hemicolectomy with complete mesocolic excision based on anatomical terminology: do we need the eponyms Toldt, Gerota, Fredet and Treitz? Colorectal Dis 25:764–774. 10.1111/codi.16436 [DOI] [PubMed] [Google Scholar]
- 26.West NP, Kobayashi H, Takahashi K et al (2012) Understanding optimal colonic cancer surgery: Comparison of Japanese D3 resection and european complete mesocolic excision with central vascular ligation. JCO 30:1763–1769. 10.1200/JCO.2011.38.3992 [DOI] [PubMed] [Google Scholar]
- 27.Willard CD, Kjaestad E, Stimec BV et al (2019) Preoperative anatomical road mapping reduces variability of operating time, estimated blood loss, and lymph node yield in right colectomy with extended D3 mesenterectomy for cancer. Int J Colorectal Dis 34:151–160. 10.1007/s00384-018-3177-5 [DOI] [PubMed] [Google Scholar]
- 28.Yada H, Sawai K, Taniguchi H et al (1997) Analysis of vascular anatomy and lymph node metastases warrants radical segmental bowel resection for colon cancer. World J Surg 21:109–115. 10.1007/s002689900202 [DOI] [PubMed] [Google Scholar]
- 29.- (2019) Japanese Classification of Colorectal, Appendiceal, and Anal Carcinoma: the 3d English Edition [Secondary Publication. J Anus Rectum Colon 3:175–195. 10.23922/jarc.2019-018 [DOI] [PMC free article] [PubMed] [Google Scholar]
- 30.Fletcher J et al (2022) Colorectal Dis 24:388–400 [DOI] [PubMed] [Google Scholar]