Abstract
OBJECTIVE
To explore access to health care for patients presenting with multiple chronic conditions and to identify barriers and factors conducive to access.
DESIGN
Qualitative study with focus groups.
SETTING
Family practice unit in Chicoutimi (Saguenay), Que.
PARTICIPANTS
Twenty-five male and female adult patients with at least four chronic conditions but no cognitive disorders or decompensating conditions.
METHODS
For this pilot study, only three focus group discussions were held.
MAIN FINDINGS
The main barriers to accessing follow-up appointments included long waits on the telephone, automated telephone-answering systems, and needing to attend at specific times to obtain appointments. The main barriers to specialized care were long waiting times and the need to get prescriptions and referrals from family physicians. Factors reported conducive to access included systematic callbacks and the personal involvement of family physicians. Good communication between family physicians and specialists was also perceived to be an important factor in access.
CONCLUSION
Systematic callbacks, family physicians’ personal efforts to obtain follow-up visits, and better physician-specialist communication were all suggested as ways to improve access to care for patients with multiple chronic conditions.
Abstract
OBJECTIF
La présente étude visait à explorer le vécu des patients présentant des conditions chroniques multiples à l’égard de l’accessibilité aux soins de santé, et à identifier les barrières et les facteurs facilitants.
DEVIS
Étude qualitative avec groupes de discussion.
MILIEU
Unité de médecine de famille à Chicoutimi (Saguenay), Qué.
PARTICIPANTS
Vingt-cinq patients adultes, hommes et femmes, souffrant d’au moins quatre conditions chroniques sans trouble cognitif ou maladie décompensée.
MÉTHODE
Étant donné le caractère pilote et exploratoire de cette étude, le nombre de groupes a été limité à trois.
PRINCIPALES CONSTATATIONS
Les groupes de discussion ont permis d’identifier d’importantes difficultés d’accèsaux rendez-vous de suivi avec le médecin de famille ainsi qu’aux soins et services spécialisés. Les principales barrières sont une longue attente téléphonique, un système de réponse automatisé et le fait de devoir se mobiliser à une période fixe. Les délais anticipés et la nécessité d’obtenir une prescription ou une demande de consultation par le biais d’un médecin de famille étaient les principales barrières aux soins spécialisés. Comme principaux facteurs facilitant les rendez-vous de suivi, les participants ont mentionné le rappel systématique et l’implication personnelle du médecin de famille. Une bonne communication entre le médecin de famille et les spécialistes est ressortie comme un important facteur favorisant l’accessibilité.
CONCLUSION
Le rappel systématique, l’implication personnelle du médecin de famille pour obtenir un rendez-vous de suivi, ainsi qu’une meilleure communication entre le médecin de famille et les spécialistes sont des pistes de solution suggérées.
EDITOR’S KEY POINTS.
Until now, no study has specifically looked at access to health care for patients with multiple chronic conditions.
This study looked at what actually happens and identified barriers to care and factors that facilitated access to care.
Access to care was clearly a major theme among other difficulties and concerns; this was unexpected among patients who are frequent users of health care services.
These patients faced major barriers to accessing care, whether it was for follow-up appointments with family physicians or for more specialized care.
POINTS DE REPÈRE DU RÉDACTEUR.
Jusqu’à ce jour, aucune étude ne s’était spécifiquement intéressée à l’accessibilité aux soins de santé pour les patients atteints de conditions chroniques multiples.
Cette étude explore leurs vécus et identifie les barrières et les facteurs facilitants.
L’accessibilité aux soins est clairement ressortie comme étant un thème majeur de difficultés et de préoccupations, contrairement à ce qu’on pourrait s’attendre pour de grands utilisateurs de soins.
Ces patients ont un contact avec le système de santé marqué par d’importantes difficultés d’accès en ce qui a trait aux soins offerts par les médecins de famille et aux soins et services spécialisés.
Une forte proportion de la clientèle médicale présente des conditions chroniques multiples1,2. Une connaissance approfondie du contact entre ces patients et le système de santé est un prérequis important à des soins de qualité pour cette clientèle complexe qui présente de grands besoins. Parmi les attributs de la qualité des soins, l’accessibilité représente un élément essentiel3, particulièrement pour les personnes atteintes de maladies chroniques4.
Certaines études américaines se sont intéressées à l’accessibilité aux soins de santé soit pour les patients atteints de handicaps chroniques, soit pour les patients très âgés. Les résultats révèlent que ces personnes vivent davantage de problèmes d’accessibilité comparativement à celles sans handicap ou limitation fonctionnelle5,6. De plus, parmi les personnes atteintes de handicaps chroniques, les plus malades sont les moins susceptibles de recevoir l’ensemble des soins que requiert leur état4. Au Canada, des recherches réalisées auprès de patients en première ligne confirment que les soins de santé ne répondent généralement pas à la demande en ce qui a trait à l’accessibilité, conformément à l’impression largement répandue dans le grand public, dans les média et chez les décideurs7. À notre connaissance, toutefois, aucune étude à ce jour ne s’est intéressée spécifiquement à l’accessibilité aux soins de santé pour les patients atteints de conditions chroniques multiples.
La présente étude avait donc pour objectif d’explorer le vécu des patients présentant des conditions chroniques multiples à l’égard de l’accessibilité aux services de santé en contexte canadien et d’en identifier les barrières et les facteurs facilitants.
MÉTHODOLOGIE
L’approche qualitative des groupes de discussion a été utilisée. Étant donné le caractère pilote et exploratoire de cette étude, le nombre de groupes a été limité à trois. Un échantillon de convenance a été recruté parmi la clientèle des médecins de l’Unité de médecine de famille du Centre de santé et de services sociaux de Chicoutimi (CSSSC). Étaient éligibles des patients adultes sans trouble cognitif ou maladie décompensée, présentant au moins quatre conditions chroniques et non suivis par un des chercheurs. Les groupes de discussion d’une durée moyenne de 2 heures ont été animés par un agent de recherche en présence d’au moins deux des chercheurs dont le rôle se limitait à observer et clarifier les questions au besoin. Un même guide de discussion a été utilisé pour les trois groupes avec certains ajustements pour tenir compte des discussions antérieures permettant de valider les informations obtenues et de solliciter des opinions contraires. Les discussions ont été enregistrées puis transcrites intégralement. L’analyse de contenu a été effectuée à partir des transcriptions et des notes terrain prises par les chercheurs. La triangulation des chercheurs et la triangulation interdisciplinaire permettaient d’assurer plus de rigueur. Cette étude a reçu l’approbation du Comité d’éthique de la recherche du CSSSC.
RÉSULTATS
Les caractéristiques des participants sont présentées au tableau 1. Le tableau 2 présente la synthèse des résultats et reprend les citations qui les illustrent le mieux. L’accessibilité aux soins est clairement ressortie comme un thème majeur de difficultés et de préoccupations, contrairement à ce qu’on pourrait s’attendre pour des grands utilisateurs de soins mais conformément aux résultats obtenus antérieurement pour d’autres clientèles. L’apport original de cette étude est qu’il s’agit de la première à mettre l’accent sur la clientèle avec des problèmes de santé multiples.
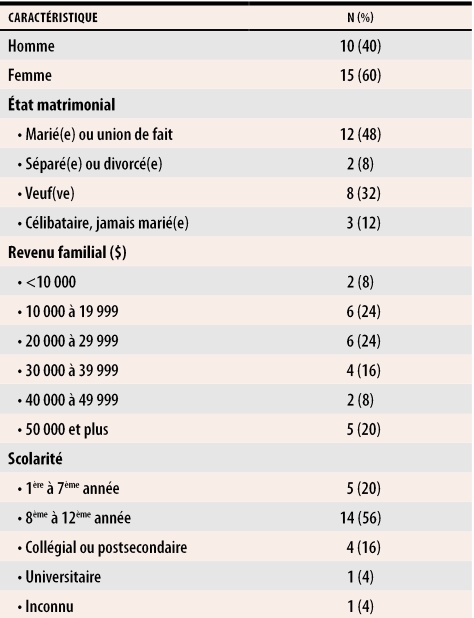
Tableau 1. Caractéristiques des participants (n = 25).
L’âge moyen était 72,7 (± 8,2) ans, le nombre de diagnostics étaient 14,4 (± 4,5), et le nombre de médicaments prescrits étaient 10,8 (± 3,7).
Tableau 2. Synthèse des résultats et citations appropriées.
DISCUSSION
Les difficultés mentionnées par les patients pour obtenir un rendez-vous avec leur médecin de famille pourtant bien identifié, de même que pour des soins spécialisés, ont de quoi faire réfléchir compte tenu de la plus grande vulnérabilité de cette clientèle. Sachant que la comorbidité est associée à la durée de séjour, aux complications et à la mortalité en milieu hospitalier8, on peut se questionner sur l’impact des problèmes d’accessibilité sur ces différentes mesures d’issues. L’organisation en groupes de médecine de famille amorcée au Québec ouvre la porte à une amélioration pour les soins de première ligne, l’accessibilité en étant un principe fondamental. L’accessibilité aux soins spécialisés est un problème complexe et majeur auquel le système de santé devra s’attaquer en priorité.
L’accessibilité aux soins en cas de détérioration apparaît moins problématique. Toutefois, le fait que l’urgence soit l’une des alternatives les plus souvent utilisées par la clientèle avec des conditions multiples a aussi de quoi laisser perplexe. La consultation d’un intervenant plus familier pourrait être plus pertinente dans bien des contextes.
Comme principaux facteurs facilitant l’accessibilité aux soins, les participants ont mentionné le rappel systématique, l’implication personnelle du médecin de famille pour obtenir un rendez-vous de suivi, de même qu’une bonne communication entre le médecin de famille et les spécialistes. Ces éléments s’inscrivent dans la ligne des recommandations de l’Organisation mondiale de la Santé (OMS) pour l’amélioration de la prise en charge des maladies chroniques, notamment par la promotion de la continuité et de la coordination au niveau de l’organisation des soins9. Les présents résultats confirment à partir du vécu des patients qu’il faut réorganiser les soins pour les affections chroniques tel que le recommande l’OMS, et ce particulièrement pour les patients présentant des conditions chroniques multiples qui seront de plus en plus nombreux dans un avenir rapproché.
Limites
La principale limite de cette étude réside en son caractère exploratoire et au nombre restreint de groupes de discussion. Au chapitre de l’accessibilité, toutefois, déjà le troisième groupe n’a rapporté aucun nouvel élément majeur, laissant présumer une saturation des données. La restriction des participants à un seul milieu de pratique urbain périphérique constitue également une limite. L’élargissement de la recherche de façon à inclure différents milieux de pratique privés et publics en régions rurales et urbaines contribuera certainement à enrichir les résultats.
Conclusion
Les patients qui présentent des conditions chroniques multiples ont un contact avec le système de santé marqué par d’importantes difficultés d’accès en ce qui a trait aux soins offerts par les médecins de famille et aux soins et services spécialisés. Le rappel systématique, l’implication personnelle du médecin de famille pour obtenir un rendez-vous de suivi, ainsi qu’une meilleure communication entre le médecin de famille et les spécialistes sont des pistes de solution suggérées qui mériteront d’être évaluées dans des études ultérieures.
Acknowledgments
Cette recherche a été rendue possible grâce à un financement du Département de médecine de famille de l’Université de Sherbrooke et de Pfizer Canada. Nous tenons à remercier les résidents de médecine de famille qui ont collaboré à ce projet soit les docteurs Nathalie Lessard et Guy Therrien. Nous tenons également à souligner le travail de Mme Dominique Côté, infirmière bachelière, dans l’organisation logistique de cette recherche.
Biography
Dr Fortin, Dre Hudon et Mme Lapointe travaillent au Département de médecine de famille de l’Université de Sherbrooke. Mme Maltais et M. Ntetu travaillent au Module des sciences humaines de l’Université du Québec à Chicoutimi.
Footnotes
Source d’aide: Aucune
References
- 1.Fortin M, Bravo G, Hudon C, Vanasse A, Lapointe L. Prevalence of multimorbidity among adults seen in family practice. Ann Fam Med. 2005;3:223–228. doi: 10.1370/afm.272. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Wolf JL, Starfield B, Anderson G. Prevalence, expenditures, and complications of multiple chronic conditions in elderly. Arch Intern Med. 2002;162:2269–2276. doi: 10.1001/archinte.162.20.2269. [DOI] [PubMed] [Google Scholar]
- 3.Campbell SM, Roland MO, Buetow SA. Defining quality of care. Soc Sci Med. 2000;51:1611–1625. doi: 10.1016/s0277-9536(00)00057-5. [DOI] [PubMed] [Google Scholar]
- 4.Beatty PW, Hagglund KJ, Neri MT, Dhont KR, Clark MJ, Hilton SA. Access to health care services among people with chronic or disabling conditions: patterns and predictors. Arch Phys Med Rehabil. 2003;84:1417–1425. doi: 10.1016/s0003-9993(03)00268-5. [DOI] [PubMed] [Google Scholar]
- 5.Gold M, Nelson L, Brown R, Ciemnecki A, Aizer A, Docteur E. Disabled Medicare beneficiaries in HMOs. Health Aff. 1997;16:149–162. doi: 10.1377/hlthaff.16.5.149. [DOI] [PubMed] [Google Scholar]
- 6.Bierman AS, Silverman Magari E, Jette AM, Splaine M, Wasson JH. Assessing access as a first step toward improving the quality of care for very old adults. J Ambul Care Manage. 1998;21:17–26. doi: 10.1097/00004479-199807000-00005. [DOI] [PubMed] [Google Scholar]
- 7.Haggerty J, Pineault R, Beaulieu M-D, Brunelle Y, Goulet F, Rodrigue J, et al. Continuité et accessibilité des soins de première ligne au Québec: barrières et facteurs facilitants. Rapport final. Montréal, Qué: Unité de recherche évaluative, Centre de recherche du Complexe hospitalier de l‘Université de Montréal; 2004. [Google Scholar]
- 8.Gijsen R, Hoeymans N, Schellevis FG, Ruwaard D, Satariano WA, van den Bos G. Causes and consequences of comorbidity: a review. J Clin Epidemiol. 2001;54:661–674. doi: 10.1016/s0895-4356(00)00363-2. [DOI] [PubMed] [Google Scholar]
- 9.World Health Organization. Innovative care for chronic conditions. Building blocks for action. Global report. Disponible à: http://www.who.int/chronic_conditions/en/icccglobalreport.pdf. Dernier accès 24 août 2005. Geneva, Switz: World Health Organization; 2002. [Google Scholar]