INTRODUCTION
L’encadrement de la recherche clinique repose sur des textes internationaux pivots, tels que la déclaration d’Helsinki (1964)1, le rapport Belmont (1979)2 et les lignes directrices de la Conférence internationale sur l’harmonisation (International Conference on Harmonisation [ICH]) (1996)3. Fondé en 1990, l’ICH publie des lignes directrices sur le thème de l’efficacité de la recherche clinique, dont le thème E6 portant sur les bonnes pratiques cliniques (BPC)3. Les BPC décrivent les responsabilités et les fonctions de toutes les parties prenantes à la conduite d’essais cliniques, à savoir les promoteurs, les chercheurs, les moniteurs et les comités d’éthique de la recherche (CER). Les BPC ont depuis été adoptées dans plusieurs juridictions, dont le Canada en 19974. L’Énoncé de politique des trois conseils est également un texte pivot sur l’éthique de la recherche au Canada (mis à jour en 2010)5.
Les BPC3 ne comportent aucun critère spécifique à la pratique pharmaceutique hormis la mention du terme « pharmacie », à titre de secteur de soutien, comme l’imagerie médicale, les laboratoires, etc. Néanmoins, plusieurs sociétés savantes se sont exprimées sur le rôle du pharmacien et la nature des services pharmaceutiques requis en soutien à la recherche clinique.
Aux États-Unis, l’American Society of Health-System Pharmacists a publié en 1997 des lignes directrices sur la recherche clinique, qu’elle a mises à jour en 20036. L’American College of Clinical Pharmacists a également publié une série de documents sur le rôle du pharmacien en recherche7. On retient notamment de ces réflexions le fait que le pharmacien peut être chercheur principal de projets de recherche clinique et d’évaluation des pratiques pharmaceutiques.
En France, la Société Française de Pharmacie Clinique a publié en 1998 le Manuel d’auto-évaluation de la Pharmacie Hospitalière, qui présente 66 points d’évaluation8. Le Référentiel de Pharmacie Hospitalière9 publié en 2010 met en avant trois critères pour la gestion des essais cliniques. Les trois critères sont la mise en place d’une organisation facilitant la réalisation des essais, la maîtrise du circuit des produits de santé expérimentaux et la garantie de la confidentialité relative aux essais cliniques9.
Au Canada, la Société canadienne des pharmaciens d’hôpitaux a publié en 1997 des lignes directrices sur la recherche pharmaceutique en établissement de santé10 et, en 2001, des lignes directrices sur l’utilisation des médicaments pour des essais cliniques en établissement de santé11. De plus, la Société a publié en 2011 un énoncé sur la conduite et le soutien des activités de recherche12 et des lignes directrices sur la conduite de recherche en pratique pharmaceutique13.
Les modes opératoires normalisés (MON) sont des « instructions détaillées et écrites visant à assurer l’accomplissement uniforme d’une fonction particulière »4. L’élaboration et l’utilisation des MON assurent une description adéquate des procédures, mais le suivi réellement effectué quant à leur application sur le terrain est faible. Bien que les BPC aient été publiées il y a 16 ans, il n’existe pas d’outil canadien permettant l’autoévaluation de la pratique pharmaceutique en recherche clinique en établissement de santé. L’élaboration d’un tel outil d’autoévaluation du soutien pharmaceutique aux essais cliniques permettrait un processus continu d’amélioration de la qualité et de l’uniformité des pratiques. Deux articles publiés récemment14,15 démontrent l’intérêt de directives plus claires pour l’application des BPC en pratique pharmaceutique. Ainsi, Méthot et coll.14 décrivent les exigences requises pour une gestion et un service optimaux des produits de recherche. Siden et coll.15 décrivent un outil servant de modèle aux pharmaciens en vue de l’élaboration d’instructions pour l’organisation des activités de service de médicament, de tenue d’inventaire et de gestion des produits de recherche.
L’objectif principal est de développer une grille d’autoévaluation du soutien pharmaceutique aux essais cliniques en établissement de santé et de proposer une méthode d’utilisation de cette grille.
MÉTHODE
Établissement de la grille préliminaire d’autoévaluation
Une assistante de recherche a extrapolé les variables des BPC applicables à la pratique pharmaceutique. En complément, les lignes directrices de l’American Society of Health-System Pharmacists (2003)6, de la Société Française de Pharmacie Clinique (1998)8 et de la Société canadienne des pharmaciens d’hôpitaux (2011)13 ont été consultées. Le dernier rapport relatif aux inspections de Santé Canada16 a également été consulté.
Les variables identifiées ont été regroupées en domaines selon un ordonnancement du général au spécifique. Un critère d’évaluation a été formulé pour chaque variable identifiée. La grille préliminaire développée a été discutée puis approuvée par les membres de l’équipe de recherche de ce projet lors de réunions en avril 2012. L’équipe de recherche de ce projet était constituée du pharmacien responsable du service pharmaceutique de soutien aux essais cliniques (D.L., 13 ans d’expérience en gestion d’essais cliniques), de la coordonnatrice du service pharmaceutique de soutien aux essais cliniques (C.T., deux ans d’expérience), d’un pharmacien hospitalier validant régulièrement les ordonnances de recherche (J-F.B., 16 ans d’expérience), et d’une assistante de recherche (A.G., six mois d’expérience).
Validation de la grille d’autoévaluation
Du 16 au 25 mai 2012, quatorze pharmaciens hospitaliers collaborant au soutien à la recherche clinique au sein de centres hospitaliers québécois de plus de 100 lits ont été sollicités pour évaluer la clarté et le caractère évaluable de chaque critère d’une grille préliminaire. Chaque personne interrogée devait répondre par écrit et de façon dichotomique quant à la clarté (c.-à-d. oui/non) et au caractère évaluable (c.-à-d. oui/non) de chaque critère. Les sondés étaient invités à soumettre des commentaires.
Si la clarté et le caractère évaluable d’un critère donné atteignaient un taux de satisfaction inférieur à 80 %, l’équipe de recherche entamait une réflexion en vue de le remanier. Aucune analyse statistique n’a eu lieu.
Utilisation de la grille d’autoévaluation
En juin 2012, l’équipe de recherche a mis au point une méthode d’utilisation de la grille d’autoévaluation et de la périodicité de son utilisation.
RÉSULTATS
Présentation de la grille d’autoévaluation
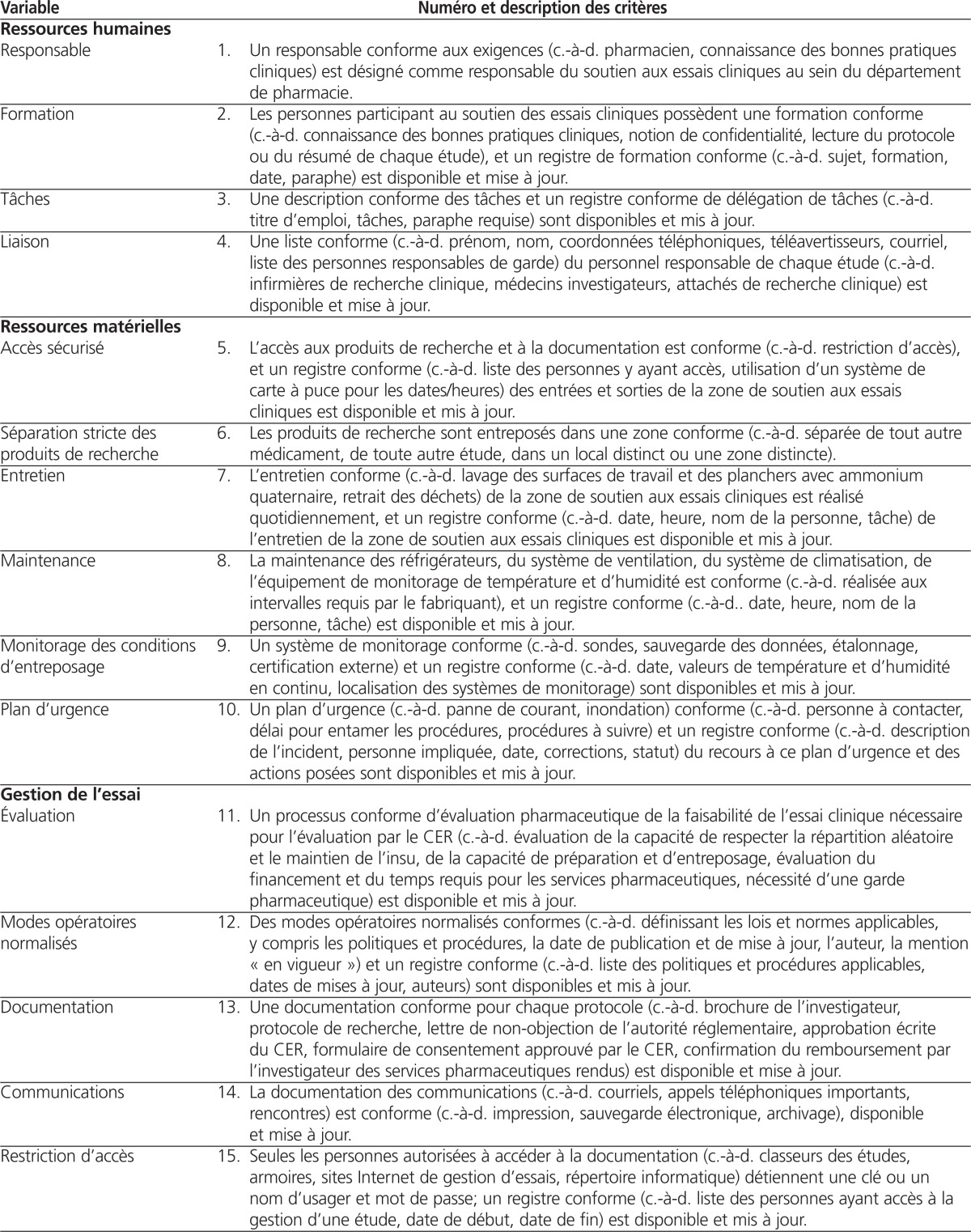
L’équipe de recherche a identifié 40 variables correspondants à 40 critères répartis dans les six domaines suivants : ressources humaines, ressources matérielles, gestion de l’essai, gestion des produits de recherche, soins aux patients et évaluation des pratiques.
Douze des 14 pharmaciens hospitaliers sollicités ont donné leur opinion sur la clarté et le caractère évaluable de la grille d’autoévaluation préliminaire. Quarante (100 %) critères ont été jugés clairs par au moins 10 des 12 sondés, tandis que 26 (65 %) critères ont été jugés évaluables par au moins 10 des 12 sondés. Seul un critère a été jugé évaluable par moins de la moitié des personnes consultées (variable « communication »). Tous les commentaires reçus ont été pris en compte, et des améliorations ont été apportées aux critères jugés peu clairs ou non évaluables. Le tableau 1 présente la grille d’autoévaluation du soutien aux essais cliniques après intégration des commentaires reçus.
Tableau 1.
Grille d’autoévaluation du soutien aux essais cliniques
| Variable | Numéro et description des critères |
|---|---|
| Ressources humaines | |
| Responsable | 1. Un responsable conforme aux exigences (c.-à-d. pharmacien, connaissance des bonnes pratiques cliniques) est désigné comme responsable du soutien aux essais cliniques au sein du département de pharmacie. |
|
| |
| Formation | 2. Les personnes participant au soutien des essais cliniques possèdent une formation conforme (c.-à-d. connaissance des bonnes pratiques cliniques, notion de confidentialité, lecture du protocole ou du résumé de chaque étude), et un registre de formation conforme (c.-à-d. sujet, formation, date, paraphe) est disponible et mise à jour. |
|
| |
| Tâches | 3. Une description conforme des tâches et un registre conforme de délégation de tâches (c.-à-d. titre d’emploi, tâches, paraphe requise) sont disponibles et mis à jour. |
|
| |
| Liaison | 4. Une liste conforme (c.-à-d. prénom, nom, coordonnées téléphoniques, téléavertisseurs, courriel, liste des personnes responsables de garde) du personnel responsable de chaque étude (c.-à-d. infirmières de recherche clinique, médecins investigateurs, attachés de recherche clinique) est disponible et mise à jour. |
|
| |
| Ressources matérielles | |
| Accès sécurisé | 5. L’accès aux produits de recherche et à la documentation est conforme (c.-à-d. restriction d’accès), et un registre conforme (c.-à-d. liste des personnes y ayant accès, utilisation d’un système de carte à puce pour les dates/heures) des entrées et sorties de la zone de soutien aux essais cliniques est disponible et mis à jour. |
|
| |
| Séparation stricte des produits de recherche | 6. Les produits de recherche sont entreposés dans une zone conforme (c.-à-d. séparée de tout autre médicament, de toute autre étude, dans un local distinct ou une zone distincte). |
|
| |
| Entretien | 7. L’entretien conforme (c.-à-d. lavage des surfaces de travail et des planchers avec ammonium quaternaire, retrait des déchets) de la zone de soutien aux essais cliniques est réalisé quotidiennement, et un registre conforme (c.-à-d. date, heure, nom de la personne, tâche) de l’entretien de la zone de soutien aux essais cliniques est disponible et mis à jour. |
|
| |
| Maintenance | 8. La maintenance des réfrigérateurs, du système de ventilation, du système de climatisation, de l’équipement de monitorage de température et d’humidité est conforme (c.-à-d. réalisée aux intervalles requis par le fabriquant), et un registre conforme (c.-à-d.. date, heure, nom de la personne, tâche) est disponible et mis à jour. |
|
| |
| Monitorage des conditions d’entreposage | 9. Un système de monitorage conforme (c.-à-d. sondes, sauvegarde des données, étalonnage, certification externe) et un registre conforme (c.-à-d. date, valeurs de température et d’humidité en continu, localisation des systèmes de monitorage) sont disponibles et mis à jour. |
|
| |
| Plan d’urgence | 10. Un plan d’urgence (c.-à-d. panne de courant, inondation) conforme (c.-à-d. personne à contacter, délai pour entamer les procédures, procédures à suivre) et un registre conforme (c.-à-d. description de l’incident, personne impliquée, date, corrections, statut) du recours à ce plan d’urgence et des actions posées sont disponibles et mis à jour. |
|
| |
| Gestion de l’essai | |
| Évaluation | 11. Un processus conforme d’évaluation pharmaceutique de la faisabilité de l’essai clinique nécessaire pour l’évaluation par le CER (c.-à-d. évaluation de la capacité de respecter la répartition aléatoire et le maintien de l’insu, de la capacité de préparation et d’entreposage, évaluation du financement et du temps requis pour les services pharmaceutiques, nécessité d’une garde pharmaceutique) est disponible et mis à jour. |
|
| |
| Modes opératoires normalisés | 12. Des modes opératoires normalisés conformes (c.-à-d. définissant les lois et normes applicables, y compris les politiques et procédures, la date de publication et de mise à jour, l’auteur, la mention « en vigueur ») et un registre conforme (c.-à-d. liste des politiques et procédures applicables, dates de mises à jour, auteurs) sont disponibles et mis à jour. |
|
| |
| Documentation | 13. Une documentation conforme pour chaque protocole (c.-à-d. brochure de l’investigateur, protocole de recherche, lettre de non-objection de l’autorité réglementaire, approbation écrite du CER, formulaire de consentement approuvé par le CER, confirmation du remboursement par l’investigateur des services pharmaceutiques rendus) est disponible et mise à jour. |
|
| |
| Communications | 14. La documentation des communications (c.-à-d. courriels, appels téléphoniques importants, rencontres) est conforme (c.-à-d. impression, sauvegarde électronique, archivage), disponible et mise à jour. |
|
| |
| Restriction d’accès | 15. Seules les personnes autorisées à accéder à la documentation (c.-à-d. classeurs des études, armoires, sites Internet de gestion d’essais, répertoire informatique) détiennent une clé ou un nom d’usager et mot de passe; un registre conforme (c.-à-d. liste des personnes ayant accès à la gestion d’une étude, date de début, date de fin) est disponible et mis à jour. |
|
| |
| Entrées de données et corrections | 16. Les entrées de données et corrections sont conformes (paraphées, datées, lisibles, encre noire permanente, aucune altération des entrées précédentes, aucune utilisation de liquide correcteur, mention « entrée tardive » lorsque cela est applicable, toutes les lignes sont remplies). |
|
| |
| Facturation | 17. La facturation est conforme pour chaque protocole (c.-à-d. facturation de la réception, de la gestion, de l’ouverture, des préparations, des services, des services en horaire de garde), et un registre conforme (c.-à-d. périodes de facturation, suivi des envois/réception des états de compte) est disponible et mis à jour. |
|
| |
| Fermeture | 18. La procédure de fermeture est conforme (c.-à-d. réception de l’avis de fermeture, personne désignée, nombre de patients recrutés, nombre de services effectués, retour ou destruction des produits de recherche, vérification de la facturation), et un registre conforme (c.-à-d. date de fermeture, identification du protocole) est disponible et mis à jour. |
|
| |
| Archivage | 19. La procédure d’archivage est conforme (c.-à-d. durée de conservation de 25 ans, local sécurisé, accessible sur demande, respect des conditions d’entreposage, documentation complète), et un registre conforme (c.-à-d. date d’archivage, date de destruction, identification du protocole) est disponible et mis à jour. |
|
| |
| Gestion des produits de recherche | |
| Fiche synthèse | 20. Une fiche synthèse conforme pour chaque protocole (c.-à-d. dénomination commune du médicament, forme, dosage, posologie, voie d’administration, indication, effets indésirables, interactions, contre-indications, conditions de conservation, instructions de préparation, instructions d’administration, instructions en cas de saut de prise, numéro d’identification du protocole, version du protocole, coordonnées de l’investigateur, du promoteur) est disponible et mise à jour. |
|
| |
| Réception | 21. La procédure conforme de réception de médicaments (c.-à-d. vérification de la conformité par rapport au bon de commande, vérification de l’intégrité, vérification du respect des conditions de conservation lors du transport, vérification de l’étiquetage, confirmation de réception paraphée/datée, présence de documentation consignant les écarts, archivage) et un registre (c.-à-d. date de réception, quantité, produit, numéro de lot, numéro de kit, date de péremption) sont disponibles et mis à jour. |
|
| |
| Approvisionnement | 22. La procédure conforme d’approvisionnement des produits de recherche (c.-à-d. niveau des stocks à conserver, personne désignée, méthode de commande, adresse de livraison, délai de réception, coordonnées du contact chez le promoteur) est disponible et mise à jour. |
|
| |
| Stocks | 23. La procédure conforme d’inventaire des stocks (c.-à-d. personnes autorisées, entrées et sorties des produits de recherche, retours, destruction) et un registre conforme (c.-à-d. date, médicament, quantité, lot, date de péremption, paraphe) sont disponibles et mis à jour. |
|
| |
| Entreposage | 24. L’entreposage des produits de recherche est conforme (c.-à-d. température, humidité, lumière, accès limité et sécurisé, séparé des médicaments qui ne sont pas des produits de recherche, séparé des autres produits de recherche). |
|
| |
| Écart au protocole | 25. Les écarts au protocole découlant de l’utilisation du médicament (c.-à-d. instabilité physicochimique, inobservance, effet indésirable, écart de température) sont consignés de façon conforme (c.-à-d. par écrit, signalés au promoteur, signalés au CER lorsque cela est applicable, mention de la date, de la raison, des démarches) lorsque cette responsabilité a été déléguée au pharmacien. |
|
| |
| Maintien de l’insu | 26. Le maintien de l’insu est conforme (c.-à-d.. étiquetage des produits de recherche, apparence des produits de recherche, restriction de la quantité et de l’accessibilité des documents pouvant dévoiler l’insu, respect des précautions à chaque service, restriction des conversations dans les lieux publics). |
|
| |
| Levée de l’insu | 27. La levée de l’insu est conforme (c.-à-d. procédure accessible au personnel de garde en cas de réactions indésirables graves, présence de documentation consignant le nom des personnes autorisées à lever l’insu), et un registre conforme (c.-à-d. date, nom, motif de levée de l’insu, contact de l’investigateur, numéro d’identification de protocole) est disponible et mis à jour. |
|
| |
| Retour | 28. Le retour au promoteur des produits de recherche est conforme (c.-à-d. autorisation du promoteur, retrait des données nominales, copie du bordereau d’expédition), et un registre conforme (c.-à-d. date, nom, paraphe, produit, quantité, lot, péremption, destinataire) est disponible et mis à jour. |
|
| |
| Destruction | 29. La destruction des produits de recherche est conforme (c.-à-d. autorisation du promoteur, mention « déchets pharmaceutiques » ou équivalente, contenant approprié), et un registre conforme (c.-à-d. date, nom, paraphe, produit, quantité, lot, péremption) est disponible et mis à jour. |
|
| |
| Soins aux patients | |
| Feuilles d’ordonnances pré-rédigées | 30. La procédure de création des feuilles d’ordonnances pré-rédigées est conforme (c.-à-d. selon le modèle en vigueur, approuvée par l’investigateur, inclut le numéro de version, la date de création, le numéro de protocole). |
|
| |
| Prescription | 31. La prescription des produits de recherche est conforme (c.-à-d. respect des normes en vigueur, double identifiant du patient, mentions spécifiques à la recherche : numéro de patient, numéro de randomisation, prescripteur autorisé); et un registre conforme (c.-à-d. archivage des ordonnances individuelles complètes) est disponible et mis à jour. |
|
| |
| Randomisation | 32. La procédure de répartition aléatoire est conforme (c.-à-d.. respect de l’ordre d’attribution des traitements, description des modalités, liste des personnes désignées); et un registre de conforme (c.-à-d. numéro de patient, numéro de traitement ou groupe de traitement) est disponible et mis à jour. |
|
| |
| Zone de préparation | 33. La zone de préparation est conforme (c.-à-d. aménagement, certification des zones de préparation, certification des enceintes de préparation, politiques et procédures, certification des pratiques de préparation, formation du personnel). |
|
| |
| Préparation | 34. Les préparations stériles et non stériles sont conformes (c.-à-d. produit de recherche, diluant, dosage, contenant adapté, graduations, respect des exigences spécifiques du promoteur); et un registre conforme (c.-à-d. date, paraphe, ordonnance complète, recette, ingrédients, numéro de lot, date de péremption) est disponible et mis à jour. |
|
| |
| Service de produit de recherche | 35. Le service de produit de recherche est conforme (c.-à-d. respect des normes de dispensation prestation pharmaceutique en vigueur), et un registre conforme (c.-à-d. date, paraphe, médicament, quantité, lot, date de péremption, numéro de patient, copie d’étiquette apposée sur le contenant du médicament, présence de documentation consignant l’observance) est disponible et mis à jour. |
|
| |
| Étiquetage | 36. Les produits de recherche sont entreposés et servis avec une étiquette conforme (c.-à-d. mention indiquant que le produit de recherche est de nature expérimentale et ne doit être utilisé que par un chercheur qualifié, nom du produit de recherche, formulation, numéro d’identification, numéro de kit, date de péremption, conditions d’entreposage recommandées, numéro de lot, coordonnées du promoteur, numéro d’identification du protocole, étiquette originale du fabriquant visible). |
|
| |
| Remise au personnel soignant | 37. La procédure de remise des produits de recherche au personnel soignant est conforme (c.-à-d. local adéquat, accès contrôlé, confidentialité). |
|
| |
| Remise aux patients | 38. La procédure de remise des produits de recherche au patient est conforme (c.-à-d. local adéquat, conseils, copie de la documentation écrite remise au patient, coordonnées professionnelles, suivi de l’observance). |
|
| |
| Évaluation des pratiques | |
| Monitorage | 39. La procédure de monitorage par les promoteurs est conforme (c.-à-d. local adéquat, accès à la documentation, accès aux produits de recherche, intervalle de visites, remise d’un rapport). |
|
| |
| Suivi des activités | 40. Le suivi des activités du service de soutien aux essais cliniques est conforme (c.-à-d. rapports d’audits internes, rapports d’audits externes, rapport d’activités annuelles) et un registre (c.-à-d. plan de mesures correctrices, niveau d’atteinte des mesures correctrices) sont disponibles et mis à jour. |
Utilisation de la grille d’autoévaluation
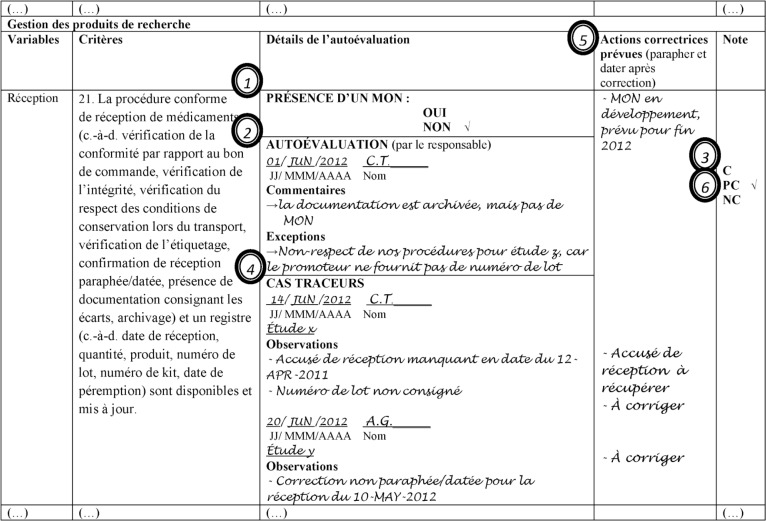
Nous pensons qu’il est raisonnable de prévoir une autoévaluation annuelle. Une période de temps prédéterminée devrait être consacrée à cet exercice. Pour chaque critère, trois sections seront remplies : détails de l’autoévaluation, actions correctrices prévues et notes. La figure 1 présente un exemple d’autoévaluation pour la variable « réception ». L’outil d’autoévaluation développé peut être utilisé selon la méthode suivante :
Indication de la présence ou de l’absence d’un MON applicable et à jour.
Autoévaluation par le responsable du soutien pharmaceutique aux essais cliniques; celui-ci peut inscrire sa perception de la conformité de son service au moyen de commentaires. Le responsable a également l’occasion de consigner les cas d’exception, par exemple, s’il sait que ses procédures ne sont pas respectées dans une certaine étude en raison d’une demande contraire de la part du promoteur.
Attribution d’une note par le responsable (conforme, partiellement conforme ou non conforme) en fonction de la présence d’une MON et de son autoévaluation.
Réalisation de cas traceurs. Selon Agrément Canada, un traceur est « une méthode d’évaluation qui est composée d’une variété d’activités, telles que la consultation de documents, l’observation de la prestation des services (…), dans le but de recueillir des renseignements sur la façon dont l’organisme offre les services et gère ses activités quo-tidiennes »17. Si une note non conforme a été attribuée à un critère, des cas traceurs ne sont pas obligatoires. Pour une note conforme ou partiellement conforme, les cas traceurs permettent de vérifier l’application des procédures et de confirmer la note attribuée. Au moins deux cas traceurs devraient être identifiés. Les cas traceurs peuvent être réalisés par le responsable ou par un évaluateur externe, un autre pharmacien, un stagiaire, etc.
Corrections et planification des actions correctrices. Chaque observation doit faire l’objet d’une action correctrice dans la colonne vis-à-vis. Les actions correctrices peuvent être réalisées immédiatement si l’observation est mineure (par exemple, initiale manquante). Sinon, un commentaire sur son implantation prochaine sera formulé (par exemple, développement d’un MON prévu à la fin de l’année).
Confirmation de la note attribuée à la suite de la réalisation des cas traceurs.
Figure 1.
Exemple d’autoévaluation pour la variable « réception ». C = conforme, PC = partiellement conforme, NC = non conforme, MON = mode opératoire normalisé. La note est attribuée par le responsable du soutien pharmaceutique aux essais cliniques en fonction de la présence d’une MON, et de son autoévaluation de la situation. Si une évaluation de NC est attribuée, il n’est pas nécessaire de faire des cas traceurs. Une note C implique la présence d’une MON et la da présence de documentation consignant les exceptions aux procédures s’il y a lieu. Une note C devrait être confirmée à la suite des cas traceurs. Les nombres encerclés représentent l’ordre suggéré de l’autoévaluation. Se référer à la section « Utilisation de la grille d’autoévaluation » du texte pour des instructions supplémentaires.
DISCUSSION
Clarté et caractère évaluable des critères
Même si tous les critères ont été jugés « clairs », certains critères sont difficilement « évaluables ». Par exemple, le critère d’archivage des communications, y compris les appels téléphoniques, est problématique compte tenu de la quantité importante des documents et de la difficulté à vérifier a posteriori l’archivage de la totalité des communications. La formulation de ces critères a été améliorée. Les critères considérés comme difficilement évaluables ont néanmoins été conservés afin que la grille d’autoévaluation soit un outil complet visant à trouver les lacunes et à déterminer les améliorations à prioriser dans un service pharmaceutique de soutien à la recherche clinique.
Importance des modes opératoires normalisés
La grille donne beaucoup d’importance aux MON. Nous sommes d’avis que la présence d’un MON (ou d’une politique et procédure) est nécessaire à l’attribution d’une note « conforme ». Méthot et coll. ont d’ailleurs récemment fait le point sur l’utilisation des bonnes pratiques cliniques en établissement de santé et ont mis en évidence l’importance de recourir à des MON (c.-à-d. standard operating procedures) et de s’assurer que soit menée une évaluation de toutes les étapes du circuit du médicament14.
Disponibilité et mise à jour de la grille d’autoévaluation
Si, au nom de l’objectivité ou de l’effet surprise, plusieurs organismes de certification externe n’ont pas tendance à rendre disponibles les outils d’autoévaluation utilisés lors des inspections, nous pensons que la diffusion de telles grilles est profitable, qu’elle permet une meilleure préparation et un processus d’amélioration de la qualité plus constant. On n’a qu’à penser aux outils offerts par les organismes d’agrément, tels qu’Agrément Canada, pour s’en convaincre. Ainsi, le dernier rapport relatif aux inspections de Santé Canada16 a été un élément ayant contribué à l’établissement de la grille préliminaire d’autoévaluation. Göbel et coll. ont également souligné la nécessité d’harmoniser les procédures et les outils d’inspection entre les autorités compétentes ainsi que le partage des résultats, afin d’accroître la conformité aux BPC18.
Nous prévoyons créer un document GoogleDoc partagé afin de mettre à jour la grille selon notre expérience d’utilisation. Toute personne intéressée à utiliser la grille pour sa propre autoévaluation est invitée à communiquer avec nous afin de collaborer aux mises à jour de la grille selon les commentaires reçus. La collaboration et le partage des expériences d’autoévaluation permettront de s’assurer que la grille soit plus facilement évaluable et qu’elle soit mise à jour régulièrement.
Limites
Bien que la grille ait été validée auprès d’un groupe de 12 pharmaciens collaborant au soutien aux essais cliniques, une étude réalisée à partir d’une véritable autoévaluation de la pratique pourrait en améliorer le contenu. Une nouvelle mesure de la clarté et du caractère évaluable de la grille n’a pas été faite à la suite des nouvelles améliorations. La grille n’a pas été développée sur la base de la faisabilité ou des retombées économiques des critères. Certains critères peuvent être plus difficiles à mettre en place ou à financer selon les écarts observés au sein de chaque établissement.
CONCLUSION
Si les BPC ne sont pas spécifiques à la pratique pharmaceutique, notre outil d’autoévaluation s’en inspire et traduit en termes pharmaceutiques les attentes que l’on peut avoir envers un pharmacien hospitalier contribuant au soutien à la recherche clinique. La grille est composée de 40 critères répartis en six domaines, soit les ressources humaines, les ressources matérielles, la gestion de l’essai, la gestion des produits de recherche, les soins aux patients et l’évaluation des pratiques. La grille a été améliorée à la suite de l’évaluation de pharmaciens participant à la recherche clinique. Une autoévaluation annuelle à l’aide de notre outil pourra mettre en évidence des éléments de non-conformité au sein de chaque établissement. Si l’outil vise à accroître la conformité aux bonnes pratiques cliniques, nous pensons qu’il peut aussi contribuer à une meilleure gestion des essais cliniques. Il serait bon de développer des outils similaires d’autoévaluation pour encadrer le travail d’autres professionnels, notamment celui des infirmières coordonnatrices de recherche clinique, afin d’instaurer plus fermement l’application des BPC pour chaque profession.
Références
- 1.Déclaration d’Helsinki de l’AMM – Principes éthiques applicables à la recherche médicale impliquant des êtres humains. Ferney-Voltaire (France): Association médicale mondiale; 1964. amendée 2008. Publié au : www.wma.net/fr/30publications/10policies/b3/. Consulté le 25 juillet 2012. [Google Scholar]
- 2.Protection des sujets humains Rapport Belmont : principes éthiques et directives concernant la protection des sujets humains dans le cadre de la recherche. Washington (DC): Commission nationale pour al Protection des sujets humains dans le cadre de la recherche biomédicale et béhavioriste; 1979. Publié au : www.fhi360.org/training/fr/RETC/pdf_files/FrenchBelmont.pdf. Consulté le 25 juillet 2012. [Google Scholar]
- 3.ICH Expert Working Group . ICH harmoised tripartite guideline. Guideline for good clinical pratice E6 (R1) Genève (Suisse): International conference on harmonisation of technical requirements for registration of pharmaceuticals for human use; 1996. Publié au : www.ich.org/fileadmin/Public_Web_Site/ICH_Products/Guidelines/Efficacy/E6_R1/Step4/E6_R1__Guideline.pdf. Consulté le 29 mai 2012. [Google Scholar]
- 4.Ligne directrice à l’intention de l’industrie. Les bonnes pratiques cliniques : directives consolidées ICH thème E6. Ottawa (ON): Santé Canada, Direction générale des produits de santé et des aliments; 1997. Publié au : www.hc-sc.gc.ca/dhp-mps/alt_formats/hpfb-dgpsa/pdf/prodpharma/e6-fra.pdf. Consulté le 29 mai 2012. [Google Scholar]
- 5.Énoncé de politique des trois conseils : Éthique de la recherche avec des êtres humains. Ottawa (ON): Conseil de recherches en sciences humaines du Canada, Conseil de recherche en sciences naturelles et en génie du Canada, Instituts de recherche en santé du Canada; 2010. Publié au : www.ger.ethique.gc.ca/pdf/fra/eptc2/EPTC_2_FINALE_Web.pdf. Consulté le 29 mai 2012. [Google Scholar]
- 6.American Society of Health-System Pharmacists ASHP guidelines on clinical drug research. Am J Health Syst Pharm. 1998;55(4):369–376. doi: 10.1093/ajhp/55.4.369. Révisé en 2003. Publié au : www.ashp.org/DocLibrary/BestPractices/ResearchGdlClinical.aspx. Consulté le 29 mai 2012. [DOI] [PubMed] [Google Scholar]
- 7.White papers: research. Lenexa (KS): American College of Clinical Pharmacy; Publié au : www.accp.com/govt/positionpapers.aspx#White_Papers_title. Consulté le 29 mai 2012. [Google Scholar]
- 8.Manuel d’auto-évaluation de pharmacie hospitalière. France: Société Française de Pharmacie Clinique; 1998. Publié au : www.optimiz-sih-circ-med.fr/documents/sfpc-manuel-autoevaluation-1998.pdf. Consulté le 20 mai 2012. [Google Scholar]
- 9.Référentiel de pharmacie hospitalière Version 2010. France: Société française de pharmacie clinique; 2011. Publié au : www.sfpc.eu/fr/item1/finish/3-documents-sfpc-public/20-referentiel-de-pharmacie-hospitaliere-sfpc-v2010/0.html. Consulté le 20 mai 2012. [Google Scholar]
- 10.Lignes directrices sur la recherche pharmaceutique en établissement de santé. Ottawa (ON): Société canadienne des pharmaciens d’hôpitaux; 1997. Publié au : www.cshp.ca/dms/dmsView/1_G_Research_FR_1997.pdf. Consulté le 20 mai 2012. [Google Scholar]
- 11.Lignes directrices sur l’utilisation des médicaments pour des essais clin-iques en établissement de santé. Ottawa (ON): Société canadienne des pharmaciens d’hôpitaux; 2001. Publié au : h www.cshp.ca/dms/dmsView/1_G_Clinical_Trials_FR_2001.pdf. Consulté le 20 mai 2012. [Google Scholar]
- 12.Recherche : énoncé sur la conduite et le soutien des activités de recherche. Ottawa (ON): Société canadienne des pharmaciens d’hôpitaux; 2011. Publié au : www.cshp.ca/. Consulté le 20 mai 2012. [Google Scholar]
- 13.Research : guidelines on conducting research in pharmacy. Ottawa (ON): Société canadienne des pharmaciens d’hôpitaux; 2011. Publié au : www.cshp.ca/. Consulté le 20 mai 2012. [Google Scholar]
- 14.Méthot J, Brisson D, Gaudet D. On-site management of investigational products and drug delivery systems in conformity with Good Clinical Practices (GCPs) Clin Trials. 2012;9(2):265–271. doi: 10.1177/1740774511431280. [DOI] [PubMed] [Google Scholar]
- 15.Siden R, Tamer HR, Skyles AJ, Weadock S, Redic K. Pharmacist-prepared dispensing guidelines for drugs used in clinical research. Am J Health Syst Pharm. 2012;69(12):1021–1026. doi: 10.2146/ajhp110082. [DOI] [PubMed] [Google Scholar]
- 16.Rapport sommaire des inspections d’essais cliniques réalisés d’avril 2004 à mars 2011. Ottawa (ON): Santé Canada, Inspectorat de la direction générale des produits de santé et des aliments; 2012. Publié au : www.hc-sc.gc.ca/dhp-mps/compli-conform/clini-pract-prat/report-rapport/2004-2011-fra.php. Consulté le 20 mai 2012. [Google Scholar]
- 17.Foire aux questions. Ottawa (ON): Agrément Canada; 2009. Publié au : www.accreditation.ca/fr/content.aspx?pageid=1064&langType=3084. Consulté le 20 mai 2012. [Google Scholar]
- 18.Göbel C, Baier D, Ruhfus B, Hundt F. GCP inspections in Germany and Europe following the implementation of the Directive 2001/20/EC. Ger Med Sci. 2009;7:Doc01. doi: 10.3205/000060. [DOI] [PMC free article] [PubMed] [Google Scholar]