Abstract
Introduction
Les plantes constituent une grande source de principes actifs qui peuvent être utilisés pour traiter de nombreuses maladies, dont le diabète. L'objectif de cette étude était de recenser les plantes utilisées en médecine traditionnelle pour traiter le diabète dans la région Maritime du Togo.
Méthodes
De janvier 2013 à juin 2014, une enquête ethnobotanique a été réalisée auprès de 164 guérisseurs traditionnels dans la région Maritime par des interviews directes à l'aide d'un questionnaire semi structuré.
Résultats
Les données recueillies ont permis d'identifier 112 espèces végétales appartenant à 51 familles. Les familles les plus représentées ont été les Caesalpiniaceae / Fabaceae avec 9 espèces, suivie des Euphorbiaceae et des Compositae avec 8 espèces chacune. Les espèces les plus citées ont été Allium sativum, Alium cepa, Guilandina bonduc, Moringa oleifera et de Picralima nitida qui ont eu une valeur usuelle de 0,05. En termes de recettes, 132 recettes sont préparées à partir des 112 espèces de plantes. Les recettes à plantes uniques ont été au nombre de 78, tandis que 54 recettes sont obtenues par des associations de plantes. Les parties de plantes les plus utilisées ont été les feuilles suivies par les racines. La principale méthode de préparation reste la décoction.
Conclusion
La région maritime du Togo dispose d'une biodiversité floristique importante en matière de plantes antidiabétiques. Ces résultats constituent une bonne base de données pour le criblage biologique dans la recherche de molécules antidiabétiques à base des plantes.
Keywords: Diabète, ethnopharmacologie, plantes médicinales, phytomédicaments, Togo
Introduction
Un défi majeur de notre époque reste le traitement efficace et durable des maladies qui se sont accrues avec le fort taux d'urbanisation [1]. En 2011, lors de sa 66 ème Assemblée Générale, l'ONU a classé les maladies non transmissibles comme un nouveau défi dans la lutte pour l'amélioration de la santé [1, 2]. Au nombre de ces pathologies, le diabète prend une part prépondérante. Le diabète se définit comme une élévation anormale du taux de sucre dans le sang [3]. Il s'agit d'un désordre métabolique d’étiologie multiple caractérisé par une hyperglycémie chronique due à un défaut de sécrétion ou d'action de l'insuline ou les deux à la fois [3]. Selon la Fédération Internationale du Diabète (IDF), le taux de prévalence du diabète en Afrique subsaharienne sera augmenté de 98% entre 2010 et 2030 si des mesures urgentes préventives ne sont pas prises pour freiner son incidence. Au Togo, le diabète est en pleine expansion, du fait du changement de mode de vie de la population. D'après les résultats des enquêtes réalisées par le Ministère de la Santé en 2010 et en 2012, la prévalence du diabète est de 2,6% au sein de la population âgée de 15-64 ans. L'utilisation des plantes pour se soigner est une question de culture et de tradition en Afrique. Il est à noter que pour les besoins de santé primaire, une grande frange de la population africaine a recours à la médecine traditionnelle, dont les remèdes sont essentiellement à base de plantes [4, 5]. Comme pour les autres pathologies, les cas de diabète sont aussi pris en charge en médecine traditionnelle. La particularité du diabète est qu'il a une prise en charge très contraignante dans la médecine moderne, notamment la prise régulière de la glycémie et l'injection journalière de l'insuline. Outre ces contraintes, les moyens financiers pour le suivi conduisent les populations des pays en développement à se tourner définitivement vers la médecine traditionnelle pour la prise en charge du diabète [6]. De plus en plus, les études scientifiques se focalisent sur l'utilisation des plantes dans le traitement du diabète par la médecine traditionnelle à travers les enquêtes ethnobotaniques et les criblages biologiques au laboratoire sur les modèles animaux [7, 8]. Cependant, les données scientifiques concernant le traitement du diabète en médecine traditionnelle sont insuffisantes. Au Togo, une étude ethnobotanique menée dans la région centrale du pays a donné une documentation sur l'utilisation des plantes dans le traitement du diabète par les populations indigènes mais les données sur leur efficacité sont quasi inexistantes [4]. La présente étude a été initiée en vue de recenser les plantes utilisées dans la région maritime du Togo dans le traitement du diabète.
Méthodes
Cadre géographique d’étude: le Togo est un pays de l'Afrique de l'Ouest, limité au Nord par la République du Burkina Faso, à l'Est par la République du Bénin, à l'Ouest par la République du Ghana et au Sud par l'océan Atlantique. Le Togo est divisé du Nord au Sud en cinq régions économiques: la région des Savanes, région de la Kara, région centrale, la région des Plateaux et la région Maritime. La présente étude a été réalisée dans la région Maritime. Cette région s’étend entre 1° 20’ de longitude Ouest et 1° 50’ de longitude Est et entre 6° 10’ de latitude Sud et 6° 60’ de latitude Nord, sur une superficie de 6100 km2, soit environ 10,78% de la superficie totale du Togo. La région Maritime est bordée au nord par la Région des Plateaux, à l'ouest par la République du Ghana, à l'Est par la République du Bénin et au sud par l'océan Atlantique. Le climat est subéquatorial avec une longue saison des pluies de Mars à Juillet (maximum de 1200 mm en Juin) et une courte saison des pluies de Septembre à Novembre (maximum de 1000 mm en Octobre). Les précipitations minimales pour les deux saisons sont respectivement de 184,4mm et 6,9mm. La température annuelle moyenne est d'environ 27,5 °C avec un maximum autour de 35,1 °C pendant la saison sèche. La région est fortement dégradée, la végétation est composée des forêts disparates, des reliques de forêts galeries, savanes, prairies, fourrés littoraux ou marécageux halophile. Les données démographiques de la région ont révélé une densité de 100 à 200 habitants par km2 pour les zones de fortes densités, et 50-100 pour les zones de plus faibles densités. La région est habitée par 1.828.000 personnes, les principaux groupes ethniques étant les Ewe, les Ouatchi et les Mina.
La collette des données: l'enquête a été effectuée chez les tradipraticiens de la région à l'aide d'une fiche d'enquête. Un premier entretien a été effectué avec les tradipraticiens pour leur donner une explication succincte des objectifs de l’étude et de l'importance des renseignements qu'ils allaient fournir, afin d'obtenir leur consentement à participer à l’étude. La collecte des données a été ensuite réalisée grâce à des interviews suivant un questionnaire semi structuré rédigé pour la circonstance. Le questionnaire a été axé sur les principaux points suivants: i) l'identité de l'enquêté: nom, prénoms, âge et sexe; ii) l'origine du savoir: initiation au sein de la famille ou dans un autre cadre, iii) le statut du guérisseur: guérisseur à temps plein ou à temps partiel, iv) la maladie: nom de la maladie dans la langue locale, les symptômes qui aident à poser le diagnostic, v) les plantes utilisées dans le traitement de la maladie, les organes de plantes utilisée, le mode de préparation de recettes et l'administration. Après les interviews avec les tradipraticiens, les échantillons de plantes ont été collectés et des photographies ont été prises sur le site pour aider à l'identification des plantes. L'identification des plantes a été effectuée au laboratoire de botanique de la Faculté des Sciences de l'Université de Lomé par comparaison avec les spécimens disponibles dans l'herbier de ladite faculté et ou de l'herbier national si nécessaire. La taxonomie a été confirmée en s'appuyant sur les données disponibles sur le site du « International Plant Names Index » (IPNI):http://www.ipni.org/.
Analyses des données: les données recueillies à la suite des enquêtes ont été traitées en utilisant le logiciel tableur Excel 2007 qui, a permis d’établir les fréquences d'utilisation des espèces et leurs valeurs usuelles (VU) suivant la formule ci-après. VU= ΣN/n Où ΣN = nombre de fois que l'espèce est citée dans les recettes et n = nombre de personnes enquêtées
Résultats
Données sociodémographiques des tradipraticiens: la présente étude a enrôlé 164 tradipraticiens (TD) de la région Maritime du Togo dont 133 de sexe masculin et 31 de sexe féminin. Leur âge moyen a été 52,26± 15,77 ans avec un minimum de 20 ans et un maximum de 98 ans. Le Tableau 1 résume les données sociodémographiques de ces TD. Les tradipraticiens ont été répartis en 5 classes d’âges. L'analyse du Tableau 1 montre que la majorité des TD se retrouvent dans les deux classes d’âge de 30 à 50 et de 50 à 70 ans. Ces deux classes d’âges regroupent à elles seules plus de 75% des enquêtés. Environ 80% de ces TD sont scolarisés, 18,29% ont atteint le niveau secondaire et 8,54% le niveau universitaire. Pour ce qui est de l'origine de leur savoir, la majorité soit 64,63% ont été initiés à la pratique de la médecine traditionnelle au sein de la famille, tandis que les autres ont été initiés en dehors du cadre familial. Les résultats de l'enquête ont aussi révélé que 42,07% des TD exercent la médecine traditionnelle en plein temps, tandis que les autres la pratiquent en activité secondaire. Pour ce qui est de la saison et le moment de la récolte des organes de plantes, les données ont aussi varié en fonction des TD. Certains préfèrent récolter le matériel végétal en saison sèche et d'autre en saison des pluies, mais le facteur qui joue le plus c'est la disponibilité des plantes en ce qui concerne les plantes saisonnières.
Tableau 1.
Données socio démographique des tradipraticiens de la région maritime
| Sexe | Masculin | Féminin | |||
|---|---|---|---|---|---|
| N | 133 | 31 | |||
| % | 81,10 | 18,90 | |||
| Tranches d’âge | < 30 ans | ]30-50 ans] | ]50-70 ans] | ] 70-90 ans] | >90ans |
| N | 35 | 68 | 60 | 20 | 3 |
| % | 7,93 | 41,46 | 36,58 | 12,19 | 1,83 |
| Scolarisation | Analphabètes | Primaire | Secondaire | Universitaire | |
| N | 33 | 87 | 30 | 14 | |
| % | 20,12 | 53,05 | 18,29 | 8,54 | |
| Origines du savoir | Héritage familial exclusif | Révélation divine | Initiation traditionnelle | Autres | |
| N | 106 | 30 | 26 | 2 | |
| % | 64,63 | 18,29 | 15,86 | 1,22 | |
| Statut du guérisseur | A plein temps | éleveurs et Agriculteurs | Secteur formel | Artisans | |
| N | 69 | 26 | 52 | 17 | |
| % | 42,07 | 15,85 | 31,71 | 10,37 | |
| Saison de la cueillette | Sèche | Pluvieuse | Toutes les saisons | ||
| N | 14 | 58 | 92 | ||
| % | 08.20 | 35,55 | 56.25 | ||
| Moment de la journée | Matin | Midi | Soir | Toute la journée | |
| N | 74 | 4 | 14 | 72 | |
| % | 45.31 | 02.73 | 08.20 | 43.76 |
Les données dans le tableau sont exprimées en effectif (N) et en pourcentage (%)
Moyen de diagnostic du diabète par les tradipraticiens: le diagnostic du diabète par les tradipraticiens repose uniquement sur les symptômes. A cet effet, plusieurs symptômes ont été cités. Parmi ces symptômes, la polyurie, les urines visqueuses ou mousseuses, la difficulté de cicatrisation et les vertiges sont les plus représentatifs, cités respectivement par 39,02%, 31,71%, 26,22% et 24,40% des répondants. D'autres symptômes comme les vomissements après prise de médicament, le noircissement du sang, les ictères et les ulcérations internes ont été moins cités (Tableau 2). Ces symptômes cités sont liés au cas de complications du diabète sucré évoluant vers une altération chronique des fonctions de certains organes. L'enquête a montré que les tradipraticiens de la région maritime ont des notions sur les symptômes qui définissent la maladie.
Tableau 2.
Symptômes des diabètes tels que cités par les tradipraticiens
| Symptômes | % Répondants (n = 164) |
|---|---|
| Polyurie | 39,02 |
| Urines visqueuses ou mousseuses | 31,71 |
| Difficulté de cicatrisation | 26,22 |
| Vertiges | 24,40 |
| Urines sucrées (attraction des fourmis) | 19,51 |
| Œdèmes | 18,29 |
| Asthénie | 17,07 |
| Faiblesses sexuelles | 12,20 |
| Douleurs à la miction | 12,20 |
| Amaigrissement | 10,98 |
| Urines nauséabondes | 9,15 |
| Fièvre | 9,76 |
| Céphalées | 9,76 |
| Difficultés respiratoires | 9,15 |
| Polydipsie | 9,15 |
| Vomissements après prise de médicament | 8,54 |
| Noircissement du sang | 6,10 |
| Ictère | 4,88 |
| Ulcérations internes | 2,44 |
Les données dans le tableau representent les pourcentages des tradipraticiens citant un symptôme pour un total de 164 répondants
Caractéristiques botaniques et diversité des plantes à propriétés antidiabétiques: au total 112 espèces végétales ont été répertoriées au cours de la présente étude. Elles appartiennent à 51 familles. Les familles les plus représentées ont été les Caesalpiniaceae/Fabaceae avec 9 espèces à savoir: Cassia senna, Cassia occidentalis, Cassia siamea, Cassia siebériana, Cassia alata, Cassia italica, Cassia mimosoides / Chamaecrista mimosoides, Guilandina bonduc et Piliostigma thonningii. Les Euphorbiaceae et les Compositae ont été représentées par 8 espèces chacune suivie des Combretaceae avec 7 espèces, les Fabaceae, les Annonaceae et les Apocyanaceae avec 6 espèces chacune. Neuf familles ont été représentées par 2 espèces chacune et 32 représentées par une espèce chacune (Figure 1).
Figure 1.
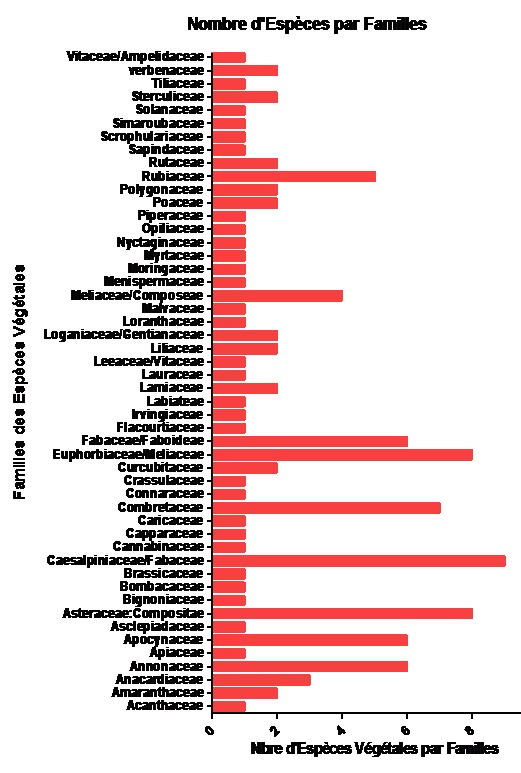
Répartition des espèces végétales au sein des familles
Les recettes de plantes antidiabétiques: la présente étude a permis de recenser 132 recettes préparées à partir de 112 espèces végétales dont 78 recettes à une seule plante et 54 recettes obtenues par des associations de plantes, soit respectivement 59,09% et 40,91%. Le nombre de plantes associées pour ces recettes varie entre 2 et 9. Au total, il a été recueilli 15 recettes (11,36%) à deux plantes, 18 recettes (13,64%) à trois plantes et 17 recettes (12,88%) à quatre plantes. L'importance des plantes a été matérialisée par leur valeur usuelle. Sur cette base, certaines plantes se sont révélées plus importantes que d'autres. Il s'est agi essentiellement de Allium sativum L. (Liliaceae), Alium cepa L. (Liliaceae), Guilandina bonduc L. (Caesalpinia/Fabaceae), Moringa oleifera L. (Moringaceae), Moringa oleiferaL. (Moringaceae) et de Picralima nitida (Stapf) T. Durand & H. Durand (Apocynaceae) qui ont eu une valeur usuelle de 0,05 (Tableau 3, Tableau 4, Tableau 5, Tableau 6). Elles ont été suivies par un groupe de 5 plantes qui ont présenté une valeur usuelle de 0,04. Ce sont: Catharanthus roseus L. G. Don (Apocynaceae), Conyza aegyptica L. Ait.var. (Asteraceae/Compositae), Crateva adansonii DC. (Capparaceae), Phyllanthus amarus Schum. (Euphorbiaceae) et de Xylopia aethiopica (Dunal) A. Rich. (Annonaceae). Un deuxième paramètre utilisé pour apprécier l'importance des plantes est la citation antérieure dans les précédentes études publiées. Il est ressorti de nos résultats que 40 plantes soit environ 35% des plantes ont été cité au moins dans une étude ayant trait au diabète. Parmi les plantes citées antérieurement la plupart ont présenté des valeurs usuelles supérieures à 0,03. Cependant des plantes comme Guilandina bonduc (VU = 0,05), Alium cepa (VU = 0,05) et Conyza aegyptica (VU = 0,04) n'ont pas de citation antérieure. Plusieurs organes de plantes entrent dans la préparation de ces recettes antidiabétiques, tel que le montre la Figure 2. Il ressort de cette figure que les feuilles (47%) suivies des racines (15%) et des tiges (13%) sont les parties les plus utilisées. Les autres parties sont utilisées dans des fréquences inférieures à 10%. En ce qui concerne les formes galéniques, plus de 50% des recettes sont sous la forme de décoction. Les poudres et les alcoolatures sont rencontrées dans un peu plus de 10% des cas (Figure 3). Les principales voies d'administration sont la voie orale majoritairement et le bain (Figure 4).
Tableau 3.
Les plantes et leurs modes d'emploi dans le traitement du diabète dans la région Maritime
| Espèces végétales | Noms vernaculaires | N° codes | Valeur usuelle | Parties utilisées | Mode de préparation | Voies d'administration |
|---|---|---|---|---|---|---|
| Acanthospermum hispidum DC. (Asteraceae/Compositae) | Ahlungovi | 746 | 0,01 | PE | Pou | Orale |
| Achyranhtes aspera I. (Amaranthaceae) | - | - | 0,01 | TF | Mac | Orale |
| Agelanthus dodoneifolius (DC.) Polhill & Wiens (Loranthaceae) | - | - | 0,02 | Ra | Déc | Orale |
| Alium cepa L. (Liliaceae) | Sabulè | 10855 | 0,05 | Bu | Mam, Sau, Mac, Déc, Alc | Orale |
| Allium sativum L. (Liliaceae) | Ayo | 10856 | 0,05 | Bu | Mam, Sau, Mac, Déc, Alc | Orale |
| Alternanthera pungens Kunth (Amaranthaceae) | Agbaklin | 1609 | 0,01 | PE | Pou | Orale |
| Anarcadium occidentale L. (Anacardiaceae) | Yovotsan | 1766 | 0,02 | Fe, Fr | Mac, Déc | Orale |
| Annona senegalensis PeRa. (Annonaceae) | Dzogbenyikli | 1877 | 0,01 | Fe | Déc | Orale |
| Annona glauca Schumach. & Thonn. (Annonaceae) | Agnigli | 1872 | 0,01 | Fe | Déc | Orale |
| Annona muricata L. (Annonaceae) | Yévoungnigli | 2267 | 0,01 | Fe | Déc | Orale |
| Anogeissus leiocarpus DC. Guill. Et Perr. (Combretaceae) | Héhéti | 476 | 0,01 | Fe | Déc | Orale |
| Anthocleista djalonensis A. Chev. (Loganiaceae/Gentianaceae) | Gboloba | 4781 | 0,02 | Ra, Fe | Déc | Orale |
| Anthocleista vogelii Planch (Loganiaceae) | Gboloba | 4781 | 0,01 | Fe | Mac | Orale |
| Azadirachta indica A. Juss. (Meliaceae) | Kiniti | 4647 | 0,01 | Fr, G | Déc, Pou | Orale |
| Blighia sapida K. D. Koenig (Sapindaceae) | Achanti (Fisanier) | 8087 | 0,01 | Gr, Ar | Déc, Mac | Orale |
| Boerhavia diffusa L. (Nyctaginaceae) | ahozemeklo/Katson –agni | 5306 | 0,01 | PE | Pou | Orale |
| Brassica oleracea L. (Brassicaceae) | Chou commun | 0,01 | Fe | Mac | Orale | |
| Bridelia ferruginea Benth. (Euphorbiaceae) | Akamati | 3072 | 0,03 | PE | Pou, Déc Mac, | Orale |
| Bryophyllum pinnatum Lam. (Crassulaceae) | wêkê | - | 0,01 | Fe | Déc | Orale |
| Cannabis sativa L. (Cannabinaceae) | Gbeku | 282 | 0,01 | Rf | Pou noire, Mac | Orale, Bain |
| Carica papaya L. (Caricaceae) | Adouba (papaya) | 340 | 0,01 | Gr, Fe | Déc, Pou | Orale |
| Cassia senna Lin. (Caesalpiniaceae/Fabaceae) | - | 12 | 0,01 | Ti | Déc | Orale |
| Cassia occidentalis L. (Caesalpiniaceae/Fabaceae) | Bessisan | 115 | 0,01 | Gr | Inf | Orale |
| Cassia siamea Lam. (Caesalpiniaceae/Fabaceae) | Zangarati-ma | 121 | 0,01 | Ra | Inf | Orale |
Pou (Poudre), Déc (Décoction), Mam (Mixture au Miel), Mac (Macération), Sau (Sauce), Alc (Alcoolature), Inf (Infusion) PE (Plante Entière), TF (Tiges Feuillées), Ra (Racine), Fe (Feuille), Fr (Fruit), Gr (Graine), TE (Ecorce de Tige), Bu (Bulbe), Rf (Rameaux feuillés), Rt (Racine tubérisée), Ar (arilles), Ti (Tiges), Gs (Grains),
Tableau 4.
Les plantes et leurs modes d'emploi dans le traitement du diabète dans la région Maritime (suite)
| Espèces végétales | Noms vernaculaires | N° codes | Valeur usuelle | Parties utilisées | Mode de préparation | Voies d'administration |
|---|---|---|---|---|---|---|
| Cassia siebériana DC. (Caesalpiniaceae/Fabaceae) | Gati- gati | 12521 | 0,01 | Ra | Inf, Déc | Orale |
| cassia alata L. (Caesalpiniaceae/Fabaceae) | Dartier | - | 0,01 | Fe | Déc | Orale |
| Cassia italica (Mill.) Lam. ex F.W.Andrews (Caesalpiniaceae/Fabaceae) | - | - | 0,01 | Fe | Déc | Orale |
| Cassia mimosoides / Chamaecrista mimosoides (L.) Greene (Caesalpiniaceae/Fabaceae) | - | - | 0,01 | Fe | Déc | Orale |
| Catharanthus roseus L. G. Don (Apocynaceae) | Flawavigbé | 2060 | 0,04 | PE | Alc, Déc | Orale |
| Ceiba pentandra (L.) Gaertn. (Bombacaceae) | Fromager/ Kapokier | 2485 | 0,01 | Ra, TE | Déc | Orale |
| Centaurea perrottetii DC. (Asteracea/Composeae) | - | - | 0,01 | Fl, Ra | Déc | Orale |
| Centella asiatica (L.) Urb. (Apiaceae) | - | - | 0,01 | TF | Déc | Orale |
| Cinnamomum zeylanicum Blume (Lauraceae) | Canelle | - | 0,01 | Fe | Mac | Orale |
| Cissus quadrangularis L. (Vitaceae/Ampelidaceae) | - | - | 0,01 | TF | Déc | Orale |
| Citrus aurantifolia Christm. Swingle. (Rutaceae) | N'tissi | 2480 | 0,02 | Fr | Déc | Orale |
| Clausena anisata (Willd.) Hook.f. ex Benth. (Rutaceae) | Eyra | 8028 | 0,01 | Fe | Inf | Orale |
| Cnestis ferruginea Vahl ex DC. (Connaraceae) | - | - | 0,01 | Fe, Ra | Déc | Orale |
| Coccinia grandis (L.) Voigt (Cucurbitaceae) | - | - | 0,01 | Rt | Déc | Orale |
| Cocoloba uvifera L. (Polygonaceae) | Raisin de mer | - | 0,01 | Fe | Déc | Orale |
| Coffea togoensis A. Chev (Rubiaceae) | Coffi | 7189 | 0,01 | Gs | Pou noire, Déc | Orale |
| Cola nitida (Vent.) Schott & Endl. (Sterculiaceae) | Goro | 8612 | 0,01 | Fr | Pou noire | Orale |
| Combretum glutinosum Perr. ex DC. (Combretaceae | - | 562 | 0,01 | Fe | Déc | Orale |
| Combretum micranthum G. Don (Combretaceae) | Kinkéliba | 596 | 0,02 | Fe | Déc, Mac | Orale |
| Conyza aegyptica L. Ait.var. (Asteraceae/Compositae) | Ahlomai, Dagnigbé | 869 | 0,04 | PE | Alc, Déc | Orale |
| Corchorus olitorius L. (Tiliaceae) | Ademè | 8750 | 0,02 | Fe, G | Déc, Pou noire | Orale |
| Crateva adansonii DC. (Capparaceae) | Ouatagnyizan | 326 | 0,04 | TE, Fe | Mac, Déc, Pou | Orale |
| Cymbopogon citratus Stapf. Brunel. (Poaceae) | Tigbé | 10749 | 0,01 | Fe | Déc, Mac | Orale |
| Eclipta prostrata L. (Asteraceae/Compositae) | - | 929 | 0,02 | Fe, PE | Déc | Orale |
| Ekebergia senegalensis / Ekebergia capensis Sparrm. (Meliaceae/Composeae) | - | - | 0,01 | TE | Déc | Orale |
| Elaeophorbia drupifera (Thonn.) Stapf (Euphorbiaceae/Meliaceae) | - | - | 0,02 | Ti (sève), TE | Pou, Déc | Orale |
Tableau 5.
Les plantes et leurs modes d'emploi dans le traitement du diabète dans la région Maritime (suite)
| Espèces végétales | Noms vernaculaires | N° codes | Valeur usuelle | Parties utilisées | Mode de préparation | Voies d'administration |
|---|---|---|---|---|---|---|
| Erythrina senegalensis A.DC. (Fabaceae) | Erythrine du Senegale | - | 0,01 | Fe | Déc | Orale |
| Euphorbia hirta L. (Euphorbiaceae) | Anossika | - | 0,01 | Tf | Déc | Orale |
| Feretia apodanthera Delile (Rubiaceae) | - | - | 0,01 | TF | Déc | Orale |
| Flacourtia indica (Burm.f.) Merr. (Flacourtiaceae) | - | - | 0,01 | Fe | Mac | Orale |
| Gardenia ternifolia Schumach. & Thonn. (Rubiaceae) | Kawouti/flifèti | 7361 | 0,01 | Fe | Déc | Orale |
| Guiera senegalensis J.F.Gmel. (Combretaceae) | zogbémakpavigbé | 663 | 0,01 | Fe | Déc | Orale |
| Guilandina bonduc L. (Caesalpiniaceae/Fabaceae) | Adiku | 151 | 0,05 | Fe, Ra | Déc, Mac, Pou, Mam | Orale |
| Gymnema sylvestris R. BR. (Asclepiadaceae) | - | 2261 | 0,01 | Fe | Déc | Orale |
| Harrisonia abyssinica Oliv. (Simaroubaceae) | Hedja | 8461 | 0,02 | Fe | Déc, Mac | Orale |
| Holarrhena floribunda G. Don (Apocynaceae) | Séséwou | 2075 | 0,02 | Ec, Ra | Déc | Orale |
| Hygrophila auriculata (Schumach.) Heine (Acanthaceae) | Ekpingbé/émougbé | 12512 | 0,01 | Pf | Déc | Orale |
| Indigofera hiRaute L. (Fabaceae) | Yovoviflower | - | 0,01 | Fe | Déc | Orale |
| Irvingia gabonensis (Aubry-LeComte ex O\‘Rorke) Baill. (Irvingiaceae) | - | - | 0,01 | Fe | Mac | Orale |
| Jatropha curcas L. (Euphorbiaceae) | Babatihé | - | 0,02 | Fe | Mac, Déc | Orale, Bain |
| Jatropha gossypiifolia L. (Euphorbiaceae) | Babatidzin | - | 0,01 | Gr, Fe | Déc | Orale |
| Kalanchoe crenata Lam (Combretaceae) | Aflatogan | - | 0,01 | Ra | Déc | Orale |
| Khaya senegalensis A. Juss. (Meliaceae) | Mahoghen | 4674 | 0,01 | Ec | Déc | Orale |
| Lactuca taraxacifolia (Willd.) Schum. (Asteraceae/Compositae) | Ahonto | 1053 | 0,01 | Fe | Inf | Orale |
| Lantana camara L. (Verbenaceae) | Fonyivi | 9189 | 0,01 | Fe | Inf | Orale |
| Leea guineensis G. Don (leeaceae/Vitaceae) | - | - | 0,01 | Ra | Déc | Orale |
| Mallotus oppositifolius (Geiseler) Müll.Arg. (Euphorbiaceae) | Kpamma | - | 0,01 | Fe | Déc | Orale |
| Mangifera indica L. (Anacardiaceae) | Mangoti | 1797 | 0,02 | Fe | Déc | Orale |
| Mitragyna inermis (Willd.) Kuntze (Rubiaceae) | Limkpati | 7466 | 0,01 | Fe, TE | Inf, Déc | Orale |
| Momordica charantia L. (Cucurbitaceae) | Agnagnra | 2799 | 0,05 | PE | Inf, Déc, Alc | Orale, Bain |
| Mondia whitei (Hook.f.) Skeels (Apocyanaceae) | Kanabo | - | 0,01 | Ra | Inf | Orale |
| Moringa oleifera L. (Moringaceae) | Yovoviti | 5252 | 0,05 | Gr, Ra | Mam, Alc, Pou, Déc, Pou noir | Orale, Scarification |
| Ocimum basilicum L. (Lamiateae) | Basilique centhale | 4199 | 0,01 | Fe | Déc | Orale |
| Ocinum gratissimum FoRask. (Labiatae) | Esrou | 4225 | 0,01 | Fe | Déc | Orale |
| Opilia amentacea Roxb. (Opiliaceae) | Méfiodudami/ fiodudami | 5525 | 0,01 | Fe | Pou noire | Orale |
Tableau 6.
Les plantes et leurs modes d'emploi dans le traitement du diabète dans la région Maritime (suite)
| Espèces végétales | Noms vernaculaires | N° codes | Valeur usuelle | Parties utilisées | Mode de préparation | Voies d'administration |
|---|---|---|---|---|---|---|
| Oxythenanthera abyssinica Munro. (Poaceae) | Planpoti | 11200 | 0,02 | Fe | Déc, Mac | Orale |
| Parkia biglobosa (Jacq.) R.Br. ex G. Don (Fabaceae/Faboideae) | Ewoati | 9468 | 0,01 | Fe | Déc | Orale |
| Phaseolus vulgaris L. (Fabaceae/Faboideae) | Ayi | 6503 | 0,01 | Fe | Déc | Orale |
| Phyllanthus amarus Schum. (Euphorbiaceae) | Ahlivi/Ehlinvi | 3367 | 0,04 | Fe | Déc, Pou | Orale |
| Picralima nitida (Stapf) T. Durand & H. Durand (Apocynaceae) | Ayokpè | 2105 | 0,05 | PE | Mam, Alc, Déc | Orale |
| Piliostigma thonningii Schum. (Caesalpiniaceae/Fabaceae) | Klo | 240 | 0,01 | Gr | Pou | Orale |
| Piper guineense Schumach. & Thonn. (Piperaceae) | - | - | 0,01 | Fe | Déc | Orale |
| PeRaicaria senegalensis (Meissner) Sojak (Polygonaceae) | - | - | 0,01 | Fr | Déc | Orale |
| Psidium guajava L. (Myrtaceae) | Gbèbèti | 10866 | 0,02 | Fe, T, Ra | Déc, Pou | Orale |
| Pterocarpus erinaceus Poir. (Fabaceae/Faboideae) | Tem | 6460 | 0,01 | Fe | Déc | Orale |
| Saba florida (Benth.) Bullock (Apocyanaceae) | - | - | 0,01 | Fe + TE | Déc | Orale |
| Sarcocephalus latifolius (Sm.) E.A.Bruce. (Rubiaceae) | Nyimon | 7536 | 0,01 | Fe | Déc | Orale |
| Scoparia dulcis L. (Scrophulariaceae) | Noumayi | 8440 | 0,01 | Ra | Déc | Orale |
| Securinega virosa Willd. Baill. (Euphorbiaceae) | Hésreé | 3750 | 0,01 | PE | Déc | Orale |
| Sida linifolia Juss. ex Cav. (Malvaceae) | Odoe-ogbogbo | 4488 | 0,01 | TF | Déc | Orale |
| Solanum ethiopicum L. (Solanaceae) | Agbissan | 8519 | 0,01 | PE | Déc | Orale |
| Solenostemon monostachyus (P.Beauv.) Briq. (Lamiaceae) | - | - | 0,01 | Fe | Déc + Pou | Orale |
| Spilanthes uliginosa/ Acmella uliginosa (Sw.) Cass. (Asteraceae) | Flowervi | - | 0,01 | Fe | Déc | Orale |
| Spondias monbin L. (Anacardiaceae) | Aklicon | 1853 | 0,02 | Fe, Fl, Ra | Pou noire, Déc | Orale |
| Stereospermum kunthianum Cham. (Bignoniaceae) | - | - | 0,01 | Fe | Déc | Orale |
| Strophantus hispidum DC (Apocyanaceae) | - | - | 0,01 | Fe | Déc | Orale |
| Tectona grandis L. (Verbenaceae) | Tecti | 9267 | 0,01 | Fe | Déc | Orale |
| Terminalia avicennioides Guill. & Perr. (Combretaceae) | - | 684 | 0,02 | Fe | Pou, Déc | Orale |
| Terminalia glaucescens Planch. Ex benth. (Combretaceae) | Souwadâou | 717 | 0,02 | Fe, TE | Pou, Déc | Orale |
| Theobroma cacao L. (Sterculiaceae) | Coco | 8669 | 0,01 | Gr | Déc | Orale |
| Tinospora bakis (A.Rich.) MieRa (Menispermaceae) | - | - | 0,01 | Ra | Déc | Orale |
| Trichilia emetica Vahl. (Meliaceae) | Adjendjegbizou | 308 | 0,01 | Ra(écorce de) | Pou | Orale |
| Uraria picta (Jacq.) DC. (Fabaceae/Faboideae) | Vénavioda | 1941 | 0,01 | Ra (écorce de) | Déc | Orale |
| Uvaria chamae P. Beauv. (Annonaceae) | Agbana | 1963 | 0,01 | Ra | Alc, Pou Noire | Orale |
| Uvariopsis guineensis Keay (Annonaceae) | - | - | 0,01 | Ec, Ra | Pou | Orale |
| Vernonia amygdalina Delile | Aloma | 1205 | 0,03 | Fe | Inf, Alc, Déc, Pou noire | Orale |
| Vernonia colorata Willd. Drake (Asteraceae/Compositae) | Aloma | 1208 | 0,01 | Fe | Déc | Orale |
| Xylopia aethiopica (Dunal) A. Rich. (Annonaceae) | Etso | 1987 | 0,04 | Fr | Déc, Alc, Pou | Orale |
Figure 2.
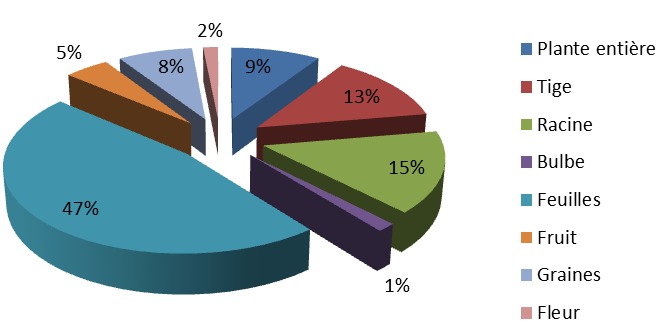
Les organes de plantes utilisés dans la préparation des recettes antidiabétiques
Figure 3.
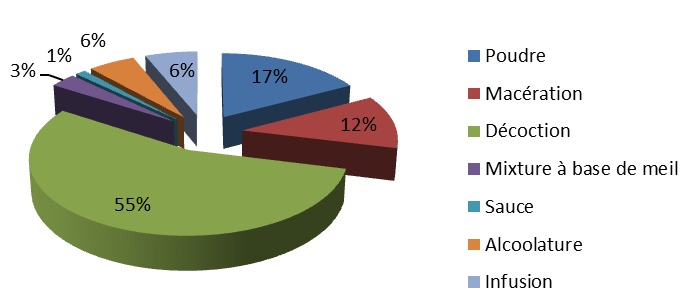
Les formes galéniques des recettes antidiabétiques
Figure 4.
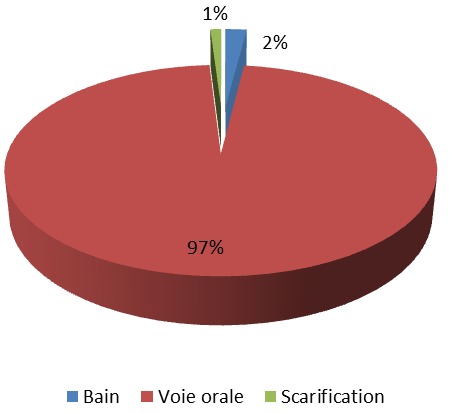
Les principales voies d'administration des recettes antidiabétiques
Discussion
La présente étude a eu pour objectif de recenser les plantes utilisées dans le traitement du diabète dans la région Maritime du Togo. Des études ethnobotaniques ont été réalisées dans la région, à l'instar de l’étude de Koudouvo et al. qui s'est penchée sur les plantes utilisées dans le traitement du paludisme [9]. En ce qui concerne le diabète, il s'agit d'une première étude du genre réalisée dans la région. L'enquête ethnobotanique a été réalisée auprès de 164 tradipraticiens de la région, qui étaient majoritairement des séniors de sexe masculin. Ce profil des tradipraticiens de la région Maritime du Togo est celui observé dans la plupart des études du genre, confirmant que la pratique de la médecine traditionnelle est l'apanage des hommes d’âge mûr [10]. Le constat établi est que la connaissance d'une recette en médecine traditionnelle est avant tout un secret de famille qui est transmis de génération en génération par le biais des coutumes et de la tradition orale. Il est donc nécessaire d'avoir un âge mature et de se faire une certaine confiance pour avoir accès aux connaissances de cette médecine. C'est la principale raison pour laquelle ce métier est pratiqué par des personnes âgées. Ce qui est d'ailleurs confirmé par le fait que les TD de la présente étude ont été dans la majorité initiés dans le cadre de la famille. La présente étude a montré une bonne diversité des plantes utilisées dans le traitement du diabète dans la région Maritime du Togo, 112 espèces végétales appartenant à 51 familles ont été recensées. D'autres études ethnobotaniques ont révélé de pareilles diversités de plantes antidiabétiques; Ziyyat et al. ont recensé 41 plantes appartenant à 36 familles [11]; Jouad et al. 54 plantes regroupées en 29 familles [12]; Tahraoui et al. 54 plantes regroupées en 25 familles [13] N'guessan et al. 19 espèces regroupées en 13 familles [14]; Adebayo 49 plantes appartenant à 33 familles [15].
Les familles les plus représentées ont été les Caesalpiniaceae/Fabaceae, les Euphorbiaceae et les Compositae. Ces résultats présentent quelques similitudes avec certains travaux antérieurs. Ainsi dans l’étude Adebayo et al., les familles les plus représentées ont été les Euphorbiaceae, les Apocynaceae, les Cucurbitaceae, les Asteraceae et les Fabaceae [15], tandis que dans l’étude de Karou et al., ce sont les Fabaceae qui ont été les plus représentées [4]. Il est ressorti de cette études que les espèces les plus utilisées par les tradipraticiens de la région Maritime pour soigner le diabète sont Allium sativum, Alium cepa, Guilandina bonduc, Moringa oleifera et de Picralima nitida. Certaines de ces plantes sont revenues dans les études effectuées par d'autres auteurs. Ainsi, dans l’étude antérieure réalisée par Adebayo au Nigeria, Momordica charantia et Ocinum gratissimum ont été les espèces les plus citées par les TD [15]. Plusieurs études ont démontré l'activité hypoglycémiante de quelques-unes des plantes citées dans notre étude, il s'agit: Ocinum gratissimum [16, 17]; Momordica charantia [18];Phyllanthus amarus [19]; Allium sativum [20]; Aloe vera [21]; Psydium guajava. Toutefois, le mode d'action de ces phytomédicaments dans l'organisme demeure mal connu. Certaines des plantes couramment revenues dans les études ethnobotaniques ont confirmé une certaine similitude entre le savoir des tradipraticiens de la région maritime du Togo et ceux des autres régions. A ce sujet, 39 sur les 112, soit 34,83% des plantes recensées ont déjà été citée dans au moins une étude publiée dans les journaux scientifiques indexés. Le reste des plantes n'a pas encore fait l'objet d'une publication en rapport avec le diabète. Parmi les plantes qui ont le plus fait l'objet d’étude scientifique en rapport avec le diabète figure en tête de liste Momordica charantia qui a fait l'objet d'environ une dizaine de publications dans le domaine [4, 15, 22–27]. Cette plantes est suivie de quatre autres plantes qui ont fait l'objet d'au moins cinq publications dans le domaine. Il s'agit de Catharanthus roseus [4, 15, 28–31] et de Phyllantus amarus [4, 19, 21, 32–34].
Conclusion
Il ressort de cette étude que la région maritime du Togo dispose d'une biodiversité floristique intéressante en matière de plantes antidiabétiques. De plus les tradipraticiens de la région partagent beaucoup de similitudes dans l'utilisation des espèces végétales. Les plantes ainsi répertoriées constituent un panel qui peut servir de point de départ pour les criblages biologiques au laboratoire surtout les espèces Guilandina bonduc, Allium cepa et Conyza aegyptica qui ont une bonne valeur usuelle mais qui n'ont pas encore été citées dans les travaux scientifiques ayant abordé le traitement du diabète.
Remerciements
Les auteurs remercient toutes les tradipraticiens de la région Maritime du Togo pour leur franche collaboration.
Conflits d'intérêts
Les auteurs ne déclarent aucun conflit d'intérêt.
Contributions des auteurs
Initiation et élaboration du protocole: Karou D. Simplice, Agbonon Amegnona, Simpore Jacques et Gnoula Charlemagne Collecte des données: Gbekley Efui Holaly, Agbodeka Kodjovi et Anani Kokou Identification des plantes: Batawila Komlan Rédaction et correction du manuscrit: Gbekley Efui Holaly, Tchacondo Tchadjobo et Karou D. Simplice
Références
- 1.«Protège ton coeur au Togo» (Internet); (cited 2015 Jan 15). Available from: http://www.afro.who.int/togo/press-materials/item/5169-protège-ton-coeur-au-togo.html?lang=fr. [Google Scholar]
- 2.Alwan A, Maclean DR, Riley LM, d’ Espaignet ET, Mathers CD, Stevens GA, et al. Monitoring and surveillance of chronic non-communicable diseases: progress and capacity in high-burden countries. Lancet. 2010 Nov 27;376(9755):1861–8. doi: 10.1016/S0140-6736(10)61853-3. [DOI] [PubMed] [Google Scholar]
- 3.N'diaye M, Diatta W, Sy GY, Fall AD, Faye B, Bassene E. Activité antihyperglycemiante de l'extrait éthanolique de feuilles d'Icacina senegalensis juss (Icacinaceae) Médecine d'Afrique noire (Internet) 2008;55(8-9):441–5. [Google Scholar]
- 4.Karou SD, Tchacondo T, Djikpo Tchibozo MA, Abdoul-Rahaman S, Anani K, Koudouvo K, et al. Ethnobotanical study of medicinal plants used in the management of diabetes mellitus and hypertension in the Central Region of Togo. Pharm Biol. 2011 Dec;49(12):1286–97. doi: 10.3109/13880209.2011.621959. [DOI] [PubMed] [Google Scholar]
- 5.Tchacondo T, Karou SD, Batawila K, Agban A, Ouro-Bang'na K, Anani KT, et al. Herbal remedies and their adverse effects in Tem tribe traditional medicine in Togo. Afr J Tradit Complement Altern Med. 2011;8(1):45–60. doi: 10.4314/ajtcam.v8i1.60522. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.Matheka DM, Demaio AR. Complementary and alternative medicine use among diabetic patients in Africa: a Kenyan perspective. Pan Afr Med J. 2013;15:110. doi: 10.11604/pamj.2013.15.110.2925. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 7.Bahmani M, Zargaran A, Rafieian-Kopaei M, Saki K. Ethnobotanical study of medicinal plants used in the management of diabetes mellitus in the Urmia, Northwest Iran. Asian Pac J Trop Med. 2014 Sep;7S1:S348–354. doi: 10.1016/S1995-7645(14)60257-1. [DOI] [PubMed] [Google Scholar]
- 8.Olaokun OO, McGaw LJ, Awouafack MD, Eloff JN, Naidoo V. The potential role of GLUT4 transporters and insulin receptors in the hypoglycaemic activity of Ficus lutea acetone leaf extract. BMC Complement Altern Med. 2014;14:269. doi: 10.1186/1472-6882-14-269. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 9.Koudouvo K, Karou DS, Kokou K, Essien K, Aklikokou K, Glitho IA, et al. An ethnobotanical study of antimalarial plants in Togo Maritime Region. J Ethnopharmacol. 2011 Mar 8;134(1):183–90. doi: 10.1016/j.jep.2010.12.011. [DOI] [PubMed] [Google Scholar]
- 10.Aburjai T, Hudaib M, Tayyem R, Yousef M, Qishawi M. Ethnopharmacological survey of medicinal herbs in Jordan, the Ajloun Heights region. J Ethnopharmacol. 2007 Mar 21;110(2):294–304. doi: 10.1016/j.jep.2006.09.031. [DOI] [PubMed] [Google Scholar]
- 11.Ziyyat A, Legssyer A, Mekhfi H, Dassouli A, Serhrouchni M, Benjelloun W. Phytotherapy of hypertension and diabetes in oriental Morocco. J Ethnopharmacol. 1997 Sep;58(1):45–54. doi: 10.1016/s0378-8741(97)00077-9. [DOI] [PubMed] [Google Scholar]
- 12.Jouad H, Haloui M, Rhiouani H, El Hilaly J, Eddouks M. Ethnobotanical survey of medicinal plants used for the treatment of diabetes, cardiac and renal diseases in the North centre region of Morocco (Fez-Boulemane) J Ethnopharmacol. 2001 Oct;77(2-3):175–82. doi: 10.1016/s0378-8741(01)00289-6. [DOI] [PubMed] [Google Scholar]
- 13.Tahraoui A, El-Hilaly J, Israili ZH, Lyoussi B. Ethnopharmacological survey of plants used in the traditional treatment of hypertension and diabetes in south-eastern Morocco (Errachidia province) J Ethnopharmacol. 2007 Mar 1;110(1):105–17. doi: 10.1016/j.jep.2006.09.011. [DOI] [PubMed] [Google Scholar]
- 14.N'Guessan K, Kadja B, Zirihi G, Traoré D, Aké-Assi L. Screening phytochimique de quelques plantes médicinales ivoiriennes utilisées en pays Krobou (Agboville, Côte-d'Ivoire) Sciences & Nature (Internet) 2009;6(1) (cited 2015 Jan 16). Available from: http://www.ajol.info/index.php/scinat/article/view/48575. [Google Scholar]
- 15.Gbolade AA. Inventory of antidiabetic plants in selected districts of Lagos State, Nigeria. J Ethnopharmacol. 2009 Jan 12;121(1):135–9. doi: 10.1016/j.jep.2008.10.013. [DOI] [PubMed] [Google Scholar]
- 16.Aguiyi JC, Obi CI, Gang SS, Igweh AC. Hypoglycaemic activity of Ocimum gratissimum in rats. Fitoterapia. 2000 Aug;71(4):444–6. doi: 10.1016/s0367-326x(00)00143-x. [DOI] [PubMed] [Google Scholar]
- 17.Egesie UG, Adelaiye AB, Ibu JO, Egesie OJ. Safety and hypoglycaemic properties of aqueous leaf extract of Ocimum gratissimum in streptozotocin induced diabetic rats. Niger J Physiol Sci. 2006 Jun-Dec;21(1-2):31–5. doi: 10.4314/njps.v21i1-2.53971. [DOI] [PubMed] [Google Scholar]
- 18.Bailey CJ, Day C, Turner SL, Leatherdale BA. Cerasee, a traditional treatment for diabetes: studies in normal and streptozotocin diabetic mice. Diabetes Res. 1985 Mar;2(2):81–4. [PubMed] [Google Scholar]
- 19.Ali H, Houghton PJ, Soumyanath A. Alpha-Amylase inhibitory activity of some Malaysian plants used to treat diabetes; with particular reference to Phyllanthus amarus. J Ethnopharmacol. 2006 Oct 11;107(3):449–55. doi: 10.1016/j.jep.2006.04.004. [DOI] [PubMed] [Google Scholar]
- 20.Chang ML, Johnson MA. Effect of garlic on carbohydrate metabolism and lipid synthesis in rats. J Nutr. 1980 May;110(5):931–6. doi: 10.1093/jn/110.5.931. [DOI] [PubMed] [Google Scholar]
- 21.Okyar A, Can A, Akev N, Baktir G, Sutlupinar N. Effect of Aloe vera leaves on blood glucose level in type I and type II diabetic rat models. Phytother Res. 2001;15(2):157–61. doi: 10.1002/ptr.719. [DOI] [PubMed] [Google Scholar]
- 22.Fah L, Klotoé JR, Dougnon V, Koudokpon H, Fanou VB, Dandjesso C, et al. tude ethnobotanique des plantes utilisées dans le traitement du diabète chez les femmes enceintes à Cotonou et Abomey-Calavi (Bénin) J Anim Plant Sci. 2013;18(1):2647–58. [Google Scholar]
- 23.Lans CA. Ethnomedicines used in Trinidad and Tobago for urinary problems and diabetes mellitus. J Ethnobiol Ethnomed. 2006;161(4):359–364. doi: 10.1186/1746-4269-2-45. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 24.Hossain M, Mostofa M, Debnath D, Alam A, Yasmin Z, Moitry N. Antihyperglycemic and Antihyperlipidemic of Karala (Momordica charantia) Fruits in Streptozotocin Induced Diabetic Rats. Journal of Environmental Science and Natural Resources (Internet) 2012 Aug 6;5(1) (cited 2015 Jan 16). Available from: http://www.banglajol.info/index.php/JESNR/article/view/11550. [Google Scholar]
- 25.Raza H, Ahmed I, Lakhani MS, Sharma AK, Pallot D, Montague W. Effect of bitter melon (Momordica charantia) fruit juice on the hepatic cytochrome P450-dependent monooxygenases and glutathione S-transferases in streptozotocin-induced diabetic rats. Biochem Pharmacol. 1996 Nov 22;52(10):1639–42. doi: 10.1016/s0006-2952(96)00526-6. [DOI] [PubMed] [Google Scholar]
- 26.Kolawole O. Seasonal Variation in the Anti-Diabetic and Hypolipidemic Effects of Momordica charantia Fruit Extract in Rats. European Journal of Medicinal Plants (Internet) 2012 Jan 10;2(2):177–85. (cited 2015 Jan 16) [Google Scholar]
- 27.Saha SK, Haque ME, Islam D, Rahman MM, Islam MR, Parvin A. Comparative study between the effect of Momordica charantia (wild and hybrid variety) on hypoglycemic and hypolipidemic activity of alloxan induced type 2 diabetic long-evans rats. Journal of Diabetes Mellitus (Internet) 2012;2:131. (cited 2015 Jan 16) [Google Scholar]
- 28.Natarajan A, Syed Zameer Ahmed K, Sundaresan S, Sivaraj A, Devi K, Senthil Kumar B. Effect of aqueous flower extract of Catharanthus roseus on alloxan induced diabetes in male albino rats. Int J Pharm Sci Drug Res. 2012;4(2):150–3. [Google Scholar]
- 29.Jayanthi M, Sowbala N, Rajalakshmi G, Kanagavalli U, Sivakumar V. Study of anti-hyperglycemic effect of Catharanthus roseus in alloxan induced diabetic rats. Int J Pharm Pharm Sci. 2010;2(4):114–6. [Google Scholar]
- 30.Mostofa M, Choudhury M, Hossain M, Islam M, Islam M, Sumon M. Antidiabetic effects of Catharanthus roseus, Azadirachta indica, Allium sativum and glimepride in experimentally diabetic induced rat. Bangladesh Journal of Veterinary Medicine (Internet) 2008 Oct 16;5(1) (cited 2015 Jan 16) [Google Scholar]
- 31.Jyothi P, Sarala Kumara D. Central nervous system protection by Catharanthus roseus leaf extract in streptozotocin-induced diabetes in rat brain. J Pharmacogn. 2012;3(2):63–6. [Google Scholar]
- 32.Abo KA, Fred-Jaiyesimi AA, Jaiyesimi AEA. Ethnobotanical studies of medicinal plants used in the management of diabetes mellitus in South Western Nigeria. J Ethnopharmacol. 2008 Jan 4;115(1):67–71. doi: 10.1016/j.jep.2007.09.005. [DOI] [PubMed] [Google Scholar]
- 33.Agbonon A, Eklu-Gadegbeku K, Aklikokou K, Gbeassor M, Akpagana K, Tam TW, et al. In vitro inhibitory effect of West African medicinal and food plants on human cytochrome P450 3A subfamily. J Ethnopharmacol. 2010 Mar 24;128(2):390–4. doi: 10.1016/j.jep.2010.01.039. [DOI] [PubMed] [Google Scholar]
- 34.Mbagwu HO, Jackson C, Jackson I, Ekpe G, Eyaekop U, Essien G, et al. Evaluation of the hypoglycemic effect of aqueous extract of Phyllanthus amarus in alloxan-induced diabetic albino rats. International Journal of Pharmaceutical and Biomedical Research (Internet) 2011;2:158–60. [Google Scholar]


