Resumen
Al iniciar la era de la terapia antiretroviral para el VIH, se han evidenciado cambios en las tendencias de supervivencia de la enfermedad. El objetivo de este estudio fue estimar la supervivencia de las personas con VIH/SIDA en Puerto Rico para el periodo de 2003–2011. Se realizó un estudio de cohorte retrospectiva utilizando una base de datos secundarios del Sistema de Vigilancia VIH de Puerto Rico. Se registró un total de N = 9,240 sujetos diagnosticados con la enfermedad durante el periodo de estudio. La probabilidad de supervivencia a 6 años en personas en estadío de VIH fue de 0.87 (IC95%: 0.09, 0.72) en comparación con aquellos en estadío SIDA de 0.57 (IC95%: 0.55, 0.60) p<0.001. El modo de transmisión con menor probabilidad de supervivencia a 5 años fue el relacionado con el uso de drogas inyectables (UDI) con 0.69 (IC95%: 0.67, 0.71) p<0.001. Se recomienda estrategias de prevención dirigidas a personas con VIH/SIDA e historial de UDI de manera que se produzca un aumento en la supervivencia de esta población.
Palabras Claves: VIH/SIDA, Análisis de Supervivencia, Puerto Rico, modos de transmisión, sexo
Abstract
After the introduction of HAART, the HIV/AIDS epidemiological trends has shown an increasing in the survival rates. HAART has dramatically improved the life expectancy of HIV/AIDS. The objective of this study was to estimate survival in people diagnosed with HIV/AIDS in Puerto Rico (PR) from 2003–2011. A population-based study using the PR HIV Surveillance System was implemented. A total of N = 9,290 people were diagnosed with HIV/AIDS in PR for 2003–2011 period. Cox regression models for survival analysis were assessed. Survival at 6 years after diagnosis in HIV patients was 0.87 (CI95%: 0.09, 0.72) when compare with AIDS patients at same time of diagnosis was 0.57 (CI95%: 0.55, 0.60) p<0.001. Intravenous drug users [IDU] have less probability of survival at 5 years after diagnosis when compare with other transmission modes 0.69 (CI95%: 0.67, 0.71) p<0.001. Assertive prevention strategies must be developed and implemented in PR for IDU’s in order to increase their survival rates.
Keywords: HIV/AIDS, Survival analysis, Puerto Rico, modes of transmission, sex
Epidemiología Descriptiva VIH/SIDA
La ONUSIDA [1] reportó que para el año 2016 habrá una prevalencia de 36.7 [IC95%: 30.8, 42.9] millones de personas a nivel mundial con VIH. La Oficina de Vigilancia del SIDA del Departamento de Salud de Puerto Rico [2] reportó N = 48,695 casos de VIH/SIDA hasta 31 de octubre de 2017. El 74.1% (N = 36,093) eran hombres y 25.9% (N = 12,602) mujeres. Los medios de transmisión más comunes son: el uso de drogas inyectables (UDI) con el 42% de los casos (N = 20,374); contacto heterosexual (HET) son el 29% de los casos (N = 14,046); las relaciones entre hombres que tienen sexo con otros hombres (HSH) son el 20% (N = 9,571) y, los HSH con historial de UDI son el 6% de los casos (N = 2,956).
Supervivencia y VIH/SIDA
Durante el periodo de 2000–16, se estima 13.1 millones de vidas salvadas por el uso de las terapias anti retrovirales altamente activa (HAART, por sus siglas en inglés) [3]. Las tendencias de supervivencia sobre VIH/SIDA alrededor del mundo, Estados Unidos y Puerto Rico señalan el aumento en la probabilidad de supervivencia y esto en parte a la introducción de HAART [1,4,5,6,7]. Luego de la introducción de HAART, las tendencias de supervivencia han aumentado significativamente [1].
Recientemente, en un meta-análisis que analizó 57 estudios de supervivencia en personas con diagnósticos de VIH/SIDA, encontró que en su mayoría las personas en estadío I (VIH) progresaron a estadío III (SIDA) durante la primera década de su diagnóstico [8]. Específicamente, aquellos en HAART sobrevivieron más de 10 años luego de su diagnóstico en estadio III.
Aunque HAART ha sido un evento que ha marcado un aumento en la tendencia de supervivencia de VIH/SIDA, es necesario entender los factores alrededor de la epidemia. Ante este reto, los estudios de supervivencia en VIH/SIDA han logrado asociar algunos factores que requieren iniciativas de prevención específicas en subpoblaciones con la enfermedad [9]. Entre estos factores asociados a la supervivencia de las personas con VIH/SIDA se encuentran: sexo, edad, modo de transmisión, nivel educativo, conteo de células CD4, carga viral, acceso a tratamiento, entre otros [10,11,12,13,14,].
Las tendencias epidemiológicas muestran el éxito de HAART a través del aumento de la probabilidad de supervivencia y la disminución en la mortalidad en las personas con VIH/SIDA [1,15]. Sin embargo, sigue siendo un asunto de salud pública identificar los factores que pueden reducir o aumentar la supervivencia en las personas con VIH/SIDA. Estimar la supervivencia de VIH/SIDA en Puerto Rico ayuda a una mejor comprensión de los factores que aumentan y/o disminuyen la expectativa de vida en esta población dentro de nuestro contexto social.
Método
Se realizó un estudio de cohorte retrospectivo [16,17], utilizando una base de datos secundaria que proviene del Sistema de Vigilancia VIH de Puerto Rico, para estimar la probabilidad de supervivencia para la población de estudio.
Muestra
Los sujetos a evaluar para este análisis de supervivencia son todos aquellos individuos que tuvieron una primera prueba positiva al VIH durante el periodo de 1 de enero de 2003 hasta el 31 de diciembre de 2011. Para el periodo de estudio, el Sistema de Vigilancia VIH de Puerto Rico registró N = 9,290 individuos con una primera prueba positiva al VIH.
Instrumento
Los datos utilizados en este estudio fueron recopilados por el Sistema de Vigilancia VIH de Puerto Rico, el cual utiliza un instrumento estandarizado por los Centros para el Control y Prevención de Enfermedades (CDC, por sus siglas en inglés) para recopilación de datos sobre los casos diagnosticados con VIH/SIDA. Además, de este instrumento, el Sistema de Vigilancia VIH de Puerto Rico en conjunto con el Registro Demográfico de Puerto Rico realizó un pareo de datos para identificar las muertes que fueron reportadas en el periodo de estudio.
Informatización de los datos
La información de las variables de interés fueron obtenidas en el formato del programa estadístico de Excel, de esta manera, los datos fueron incorporados al programa de análisis de datos Statistical Package for Social Sciences (SPSS v19.0) y el programado R.
Datos Perdidos
Para completar los datos perdidos relacionados con los tiempos de supervivencia se utilizó un método de verosimilitud, en concreto el de imputación múltiple (Modelos de Markov Monte Carlo) [18]. Las imputaciones múltiples son una práctica para completar los valores perdidos por valores plausibles en un banco de datos. Regularmente, esta práctica suele ser llamativa para casos con altos porcentajes de valores perdidos porque permite analizar datos incompletos [17,19].
Para este estudio se tomó la determinación de generar el modelo de imputaciones múltiples utilizando 10 imputaciones. Hay varias razones para esto: primero, imputar a 10 asegura el reducir el error estándar y problemas con el valor de p (significancia estadística). Segundo, 10 imputaciones garantizan una alta eficiencia según la teoría de Robin. El modelo de eficiencia de este estudio se estimó en un 93.5% [18,20].
En estudios que han analizado los datos de los Sistemas de Vigilancia de VIH de los CDC han utilizado hasta 20 imputaciones [21,22]. Sin embargo, se reconoce que 10 imputaciones ayudan a alcanzar la eficiencia adecuada para realizar posteriormente los análisis [23].
Análisis Estadísticos
Se estimó la probabilidad de supervivencia utilizando modelos de regresión de Cox y se representó en curvas de supervivencia de Kaplan-Meier con su prueba de log rank para determinar si habían diferencias estadísticamente significativas. Los modelos fueron calculados con la aportación de los casos en años. Se realizaron tres modelos utilizando las variables de: sexo, estadío inmunológico y modo de transmisión, todos ajustados por las posibles variables de confusión disponibles. [2]
Asuntos Éticos
Este protocolo de estudio fue aprobado por el Institutional Review Board de la Ponce Health Sciences University (Número de protocolo: 140403-DZ).
Resultados
El acumulativo en años fue de 44,047 personas-años en personas diagnosticadas con VIH/SIDA para el periodo de 2003–11 (p<0.001). Se realizó tres análisis para estimar la probabilidad de supervivencia por las variables de: estadío inmunológico sexo y modo de transmisión. El primer análisis fue realizado por la variable de estadío inmunológico. En general, los casos VIH (asintomáticos) mantienen una expectativa de supervivencia mayor con un 0.87 (IC95%: 0.09, 0.72) (p<0.001) en comparación con los casos en estadio SIDA con un 0.57 (IC95%: 0.55, 0.60) (p<0.001) al sexto año de diagnóstico ajustado por las variables de interés. A continuación, la figura 1 presenta las curvas de supervivencia y la tabla resumen 1 de la función de probabilidad de supervivencia por estadio de la enfermedad en personas diagnosticadas con VIH/SIDA para el periodo de 2003–11 en años.
Figura 1.
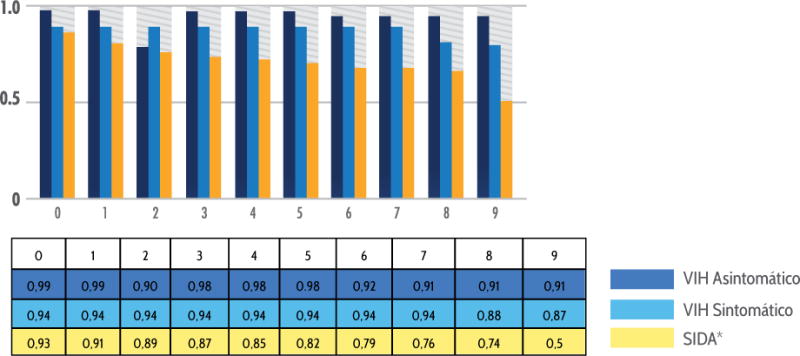
Probabilidad de supervivencia por estadio Inmunológico en personas diagnosticadas con VIH/SIDA en el periodo de 2003 – 2011 - Años
Tabla 1.
Probabilidad de supervivencia en personas diagnosticadas con VIH/SIDA para el periodo de 2003 – 2011 Años de 2003 – 2011 - Años. La probabilidad de supervivencia en mujeres es de 0.15 en comparación a los hombres de 0.07.
| Variable | Año | #Riesgo | Probabilidad de supervivencia | IC95% | Valor p |
|---|---|---|---|---|---|
|
| |||||
| VIH Asintomático | 1 | 51 | 0.989 | 0.96, 1.00 | 0.05 |
| 3 | 46 | 0.977 | 0.94, 1.00 | 0.05 | |
| 0 | 11 | 0.916 | 0.80, 1.00 | 0.05 | |
|
| |||||
| VIH Sintomático | 0 | 14 | 0.936 | 0.85, 1.00 | 0.05 |
| 8 | 5 | 0.876 | 0.75, 1.00 | 0.05 | |
|
| |||||
| SIDA | 0 | 1489 | 0.928 | 0.92, 0.94 | <0.001* |
| 1 | 1095 | 0.909 | 0.90, 0.92 | <0.001* | |
| 2 | 975 | 0.891 | 0.88, 0.90 | <0.001* | |
| 3 | 859 | 0.873 | 0.86, 0.89 | <0.001* | |
| 4 | 724 | 0.847 | 0.83, 0.86 | <0.001* | |
| 5 | 586 | 0.820 | 0.80, 0.84 | <0.001* | |
| 6 | 444 | 0.790 | 0.77, 0.81 | <0.001* | |
| 7 | 285 | 0.763 | 0.74, 0.79 | <0.001* | |
| 8 | 156 | 0.738 | 0.71, 0.77 | <0.001* | |
| 9 | 9 | 0.496 | 0.36, 0.69 | <0.001* | |
| 10 | 2 | 0.295 | 0.13, 0.68 | <0.001* | |
Ajustado por variables de confusión: estado civil, sexo, edad, conteo de célular CD4, nivel educativo y modo de transmisión.
Estadísticamente Significativo.
[1] Este estudio se realizó como requisito para obtener el grado de Doctor en Salud Pública con especialidad en Epidemiología del Programa de Salud Pública de la Ponce Health Sciences University.
Discusión
En Puerto Rico para el periodo de 2003–11, al igual que en otros estudios de supervivencia [24], las personas que fueron diagnosticadas en estadio SIDA presentaron tener una menor probabilidad de supervivencia 0.57 (p<0.001) en comparación con la probabilidad de supervivencia en casos diagnosticados en estadio VIH, donde fue de 0.87 (p<0.001) ambos a 6 años del diagnóstico. Respecto a la probabilidad de supervivencia a 5 años luego del diagnóstico de VIH o SIDA, los UDI tienen menor probabilidad de supervivencia 0.69 (IC95%: 0.67, 0.71) (p<0.001) en comparación con: HSH 0.84 (IC95%: 0.82, 0.85) (p<0.001); HSH con historial de UDI 0.80 (IC95%: 0.75, 0.85) (p<0.001) y HET 0.79 (IC95%: 0.77, 0.80) (p<0.001). Igualmente, otros estudios han encontrado que personas con VIH/SIDA con historial UDI tienen una menor probabilidad de supervivencia con un 0.35 (IC95%: 0.13, 1.00) en comparación con otros modos de transmisión [24,25]. Para poder alcanzar la meta de aumento en la supervivencia, es necesaria la identificación temprana de los casos nuevos en las comunidades.
Ante este reto, se sugiere realizar esfuerzos conjuntos entre las autoridades federales y locales con organizaciones de base comunitarias que trabajen con las poblaciones vulnerables impactadas por la epidemia como lo son: las personas con historial de UDI. De manera que se puedan atender los retos que esta población se presentan como: factores asociados a la pobreza, escasas o ninguna política pública desde un modelo salubrista, estigma social y acceso a tratamiento. Trabajar estrategias de prevención específicas que incluyan las necesidades de las personas con VIH/SIDA e historial UDI puede lograr un aumento en la supervivencia de esta población.
Las tendencias de supervivencia sobre VIH/SIDA alrededor del mundo, Estados Unidos y Puerto Rico señalan el aumento en la probabilidad de supervivencia y esto en parte a la introducción de HAART.
Figura 2.
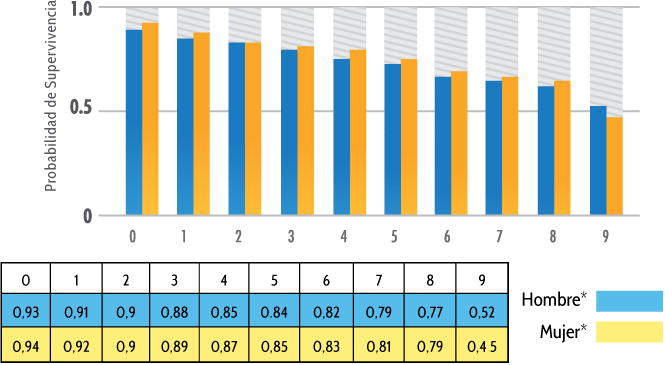
Probabilidad de supervivencia por sexo en personas diagnosticadas con VIH/SIDA en Puerto Rico para el periodo de 2003 – 2011 Años.
Los casos transmitidos por UDI tienen una expectativa menor de supervivencia 0.64 en comparación con los casos por HET 0.75; los casos por HSH 0.80 y los casos HSH con historial de UDI 0.73 al séptimo año de diagnóstico ajustado por las variables de interés.
Figura 3.
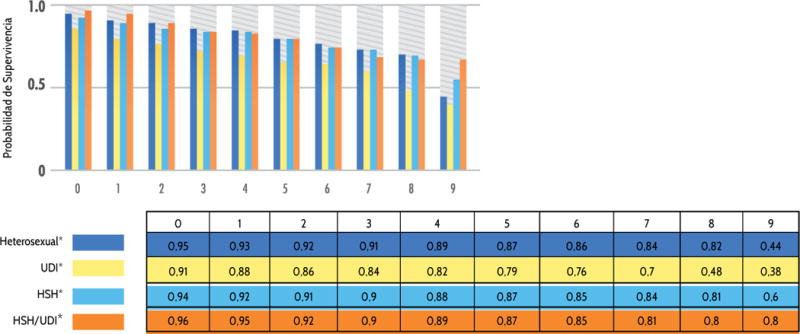
Probabilidad de supervivencia por modo de transmisión en personas diagnosticadas con VIH/SIDA en Puerto Rico para el periodo de 2003 – 2011 - Años.
Tabla 2.
Probabilidad de supervivencia por sexo en personas diagnosticadas con VIH/SIDA para el periodo de 2003 – 2011 Años.
| Variable | Año | #Riesgo | Probabilidad de supervivencia | IC95% | Valor p |
|---|---|---|---|---|---|
|
| |||||
| Mujer | 0 | 2697 | 0.930 | 0.92, 0.94 | <0.001* |
| 1 | 2208 | 0.913 | 0.90, 0.92 | <0.001* | |
| 2 | 1979 | 0.896 | 0.88, 0.91 | <0.001* | |
| 3 | 1742 | 0.878 | 0.87, 0.89 | <0.001* | |
| 4 | 1477 | 0.854 | 0.84, 0.87 | <0.001* | |
| 5 | 1182 | 0.837 | 0.82, 0.85 | <0.001* | |
| 6 | 903 | 0.815 | 0.80, 0.84 | <0.001* | |
| 7 | 595 | 0.786 | 0.76, 0.81 | <0.001* | |
| 8 | 294 | 0.767 | 0.74, 0.80 | <0.001* | |
| 9 | 5 | 0.516 | 0.35, 0.77 | <0.001* | |
| 10 | 1 | 0.437 | 0.26, 0.74 | <0.001* | |
|
| |||||
| Hombre | 0 | 6597 | 0.937 | 0.00, 0.94 | <0.001* |
| 1 | 5265 | 0.918 | 0.00, 0.93 | <0.001* | |
| 2 | 4595 | 0.902 | 0.00, 0.91 | <0.001* | |
| 3 | 3956 | 0.888 | 0.00, 0.90 | <0.001* | |
| 4 | 3287 | 0.870 | 0.00, 0.88 | <0.001* | |
| 5 | 2638 | 0.851 | 0.00, 0.86 | <0.001* | |
| 6 | 1949 | 0.831 | 0.00, 0.84 | <0.001* | |
| 7 | 1258 | 0.811 | 0.00, 0.83 | <0.001* | |
| 8 | 670 | 0.787 | 0.00, 0.81 | <0.001* | |
| 9 | 10 | 0.453 | 0.00, 0.73 | <0.001* | |
| 10 | 1 | 0.005 | 0.00, 1.00 | <0.001* | |
Ajustado por variables de confusión: estado civil, estado inmunológico, edad, conteo de células CD4, nivel educativo y modo transmisión.
Estadísticamente Significativo.
[2] Los modelos fueron ajustados por las siguientes variables: edad, estado civil, nivel educativo y conteo de células CD4. La variable de tratamiento no está incluida en este anàlisis debido al alto porcentaje de valores perdidos para esta variable
Tabla 3.
Probabilidad de supervivencia por modo de transmisión en personas diagnosticadas con VIH/SIDA para el periodo de 2003–2011-Años
| Variable | Año | #Riesgo | Probabilidad de supervivencia | IC95% | Valor p |
|---|---|---|---|---|---|
|
| |||||
| Heterosexual | 0 | 3636 | 0.948 | 0.94, 0.95 | <0.001* |
| 1 | 2954 | 0.934 | 0.93, 0.94 | <0.001* | |
| 2 | 2619 | 0.922 | 0.91, 0.93 | <0.001* | |
| 3 | 2275 | 0.909 | 0.90, 0.92 | <0.001* | |
| 4 | 1919 | 0.889 | 0.88, 0.90 | <0.001* | |
| 5 | 1549 | 0.871 | 0.86, 0.88 | <0.001* | |
| 6 | 1150 | 0.856 | 0.84, 0.87 | <0.001* | |
| 7 | 777 | 0.838 | 0.82, 0.86 | <0.001* | |
| 8 | 412 | 0.819 | 0.80, 0.84 | <0.001* | |
| 9 | 6 | 0.438 | 0.24, 0.81 | <0.001* | |
|
| |||||
| Uso de drogas Intravenosa | 0 | 2685 | 0.912 | 0.90, 0.92 | <0.001* |
| 1 | 2120 | 0.883 | 0.87, 0.90 | <0.001* | |
| 2 | 1920 | 0.861 | 0.85, 0.87 | <0.001* | |
| 3 | 1717 | 0.841 | 0.83, 0.86 | <0.001* | |
| 4 | 1465 | 0.816 | 0.80, 0.83 | <0.001* | |
| 5 | 1221 | 0.791 | 0.77, 0.81 | <0.001* | |
| 6 | 939 | 0.763 | 0.74, 0.78 | <0.001* | |
| 7 | 624 | 0.702 | 0.68, 0.73 | <0.001* | |
| 8 | 340 | 0.477 | 0.33, 0,69 | <0.001* | |
| 9 | 6 | 0.384 | 0.22, 0.68 | <0.001* | |
| 10 | 1 | NA | NA | NA | |
|
| |||||
| Hombre sexo con hombre | 0 | 2094 | 0.942 | 0.00, 0.95 | <0.001* |
| 1 | 1680 | 0.924 | 0.00, 0.94 | <0.001* | |
| 2 | 1406 | 0.911 | 0.00, 0.92 | <0.001* | |
| 3 | 1152 | 0.900 | 0.00, 0.91 | <0.001* | |
| 4 | 908 | 0.883 | 0.00, 0.90 | <0.001* | |
| 5 | 679 | 0.872 | 0.00, 0.89 | <0.001* | |
| 6 | 505 | 0.849 | 0.00, 0.87 | <0.001* | |
| 7 | 302 | 0.837 | 0.00, 0.86 | <0.001* | |
| 8 | 147 | 0.808 | 0.00, 0.84 | <0.001* | |
| 9 | 3 | 0.603 | 0.00, 0.93 | <0.001* | |
| 10 | 1 | 0.012 | 0.00, 1.00 | 0.05 | |
|
| |||||
| Uso Drogas Intravenosa/Hombre Sexo con Hombre | 0 | 285 | 0.955 | 0.94, 0.97 | <0.001* |
| 1 | 251 | 0.946 | 0.93, 0.97 | <0.001* | |
| 2 | 229 | 0.916 | 0.89, 0.94 | <0.001* | |
| 3 | 200 | 0.900 | 0.87, 0.93 | <0.001* | |
| 4 | 177 | 0.892 | 0.86, 0.92 | <0.001* | |
| 5 | 145 | 0.869 | 0.83, 0.91 | <0.001* | |
| 6 | 110 | 0.853 | 0,81, 0.89 | <0.001* | |
| 7 | 71 | 0.814 | 0.76, 0.87 | <0.001* | |
Ajustado por variables de confusión: estado civil, sexo, edad, conteo de células CD4, nivel educativo y modo de transmisión.
Estadísticamente Significativo
Biography

Credenciales Autor Principal: Melissa Marzán-Rodríguez, DrPH, MPH, CPH- Es Investigadora Post-Doctoral en el Centro de Investigación y Evaluación Sociomédica del Recinto de Ciencias Médicas de la Universidad de Puerto Rico. Profesora Asistente en Epidemiología del Programa de Salud Pública de la Ponce Health Sciences University. Correo electrónico: mmarzan@psm.edu
Contributor Information
Melissa Marzán-Rodríguez, Es Investigadora Post-Doctoral en el Centro de Investigación y Evaluación Sociomédica del Recinto de Ciencias Médicas de la Universidad de Puerto Rico. Profesora Asistente en Epidemiología del Programa de Salud Pública de la Ponce Health Sciences University.
Diego E. Zavala Segarra, Es Director del Registro de Cáncer de Puerto Rico, Co-InvestigadorPrincipal del Sistema de Muertes Violentas de Puerto adscrito al Instituto de Estadística de Puerto Rico y Profesoren Epidemiología del Programa de Salud Pública de la Ponce Health Sciences University.
Juan Carlas Orengo Valverde, Es Profesor e Investigador en Epidemiología del Programa de Salud Pública de la Ponce Health Sciences University. También funge como Co-Líder en el Puerto Rico Clinical Traslational Research Consortium (PRCTRC).
Nelson Varas-Díaz, Profesor e Investigador en el Departamento de Estudios Socioculturales y Globales en la Escuela de Asuntos Internacionales y Públicos de la Florida International University.
Sandra Miranda De León, Epidemióloga y Directora del Sistema de Vigilancia de VIH de la Oficina de Epidemiologia e Investigación del Departamento de Salud de Puerto Rico.
Eliseo Acevedo-Díaz, Bioestadístico en el Departamento de Epidemiología de la Johns Hopkins University.
Referencias
- 1.ONUSIDA. Global data. 2017 Recuperado el 13 de noviembre de 2017, de: http://www.unaids.org/sites/default/files/media_asset/20170720_Data_book_2017_en.pdf.
- 2.Departamento de Salud del Estado Libre de Asociado de Puerto Rico. Reporte de Estadísticas de la Oficina de Vigilancia de SIDA. San Juan, Puerto Rico: Departamento de Salud del Estado Libre Asociado de Puerto Rico; 2017. [Google Scholar]
- 3.OMS. VIH/SIDA Key facts. 2017 Recuperado el 14 de noviembre de 2017, de: http://www.sho.int/mediacentre/factsheets/fs360/en/
- 4.Lesko CR, Cole SR, Miller WC, Westreich D, Eron JJ, Adimora AA, Moore RD, Mathews WC, Martin JN, Drozd DR, Kitahata MM, Edwards JK, Mugavero MJ. Ten-year Survival by Race/Ethnicity and Sex Among Treated, HIV-infected Adults in the United States. Clin Infect Dis. 2015 doi: 10.1093/cid/civ183. pii: civ183. [Epub ahead of print] [DOI] [PMC free article] [PubMed] [Google Scholar]
- 5.Lima VD, Lepik KJ, Zhang W, Muldoon KA, Hogg RS, Montaner JSG. Regional and temporal changes in HIV-related mortality in British Columbia 1987-2006. Can J Public Health. 101(5):415–419. doi: 10.1007/BF03404864. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.de Aguiar-Perreira C, Jorge-Machado C, do Nascimento-Rodrigues R. Perfis de causas múltiples de morte relacionadas ao HIV/AIDS nos municipios de Sao Paulo e Santos, Brasil, 2001. Cad Saúde Pública, Rio de Janeiro. 2007;23(3):645–655. doi: 10.1590/s0102-311x2007000300023. [DOI] [PubMed] [Google Scholar]
- 7.Quinn TC. HIV epidemiology and the effects of antiviral therapy on longterm consequences. AIDS. 2008;22(3):s7–s12. doi: 10.1097/01.aids.0000327510.68503.e8. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 8.Poorolajal J, Hoshmand E, Mahjud H, Esmailnasab N, Jenabi E. Survival rate of AIDS disease and mortality in HIV-infected patients: a meta-analysis. Public Health. 2016;139:3–12. doi: 10.1016/j.puhe.2016.05.004. [DOI] [PubMed] [Google Scholar]
- 9.Jiang H, et al. Determinants of progression to AIDS and death following HIV diagnosis: A retrospective cohort study in Wuhan, China. PLoS ONE. 2013;8(12):e83078. doi: 10.1371/journal.pone.0083078.. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 10.Malta M, Cosme MFP, da Silva M, Magnanini MF, Wirtz AL, Perissé ARS, Beyrer C, Strathdee SA, Bastos FI. Improvement of HAART in Brazil, 1998–2008: a nationwide assessment of survival times after AIDS diagnosis among men who have sex with men. BMC Public Health. 2015;15:226. doi: 10.1186/sl2889-015-1530-y.. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 11.Malta M, Bastos FI, da Silva CM, Pereira GF, Lucena FF, et al. Differential survival benefit of universal HAART access in Brazil: a nation-wide comparison of injecting drug users versus men who have sex with men. J Acquir Immune Defic Syndr. 2009;52:629–635. doi: 10.1097/QAI.0b013e3181b31b8a. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 12.Mee-Kyung K, Jin-Hee L, Eunjin K, Jiae L, Jeong-Gu N, Byung-Hee Y, Sung Soon KM. Improvement in survival among HIV-infected individuals in the Republic of Korea: Need for an early HIV diagnosis. BMC Infectious Diseases. 2009;9:128. doi: 10.l.186/1471-2334-9-128. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 13.Zhang E, Dou Z, Yu L, Xu J, Jiao JH, et al. The effect of highly active antiretroviral therapy on mortality among HIV-infected former plasma donors in China. Clin Infect Dis. 2008;47:825–833. doi: 10.1086/590945. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.Egger M, May M, Chene G, Phillips AN, Ledergerber B, et al. Prognosis of HIV-l-infected patients starting highly active antiretroviral therapy: a collaborative analysis of prospective studies. Lancet. 2002;360:119–129. doi: 10.1016/s0140-6736(02)09411-4. [DOI] [PubMed] [Google Scholar]
- 15.Mayor AM, Gómez MA, Ríos-Oliveras E, Hunter-Mellado RF. Mortality trends of HIV-infected patients after the introduction of highly active antiretroviral therapy: Analysis of a cohort of 3,332 HIV-infected persons. Ethn Dis. 2005;15(5):57–62. [PubMed] [Google Scholar]
- 16.Gordis L. Epidemiology. 3rd. Elsevier Saunders; Philadelphia: Pennsylvania: 2004. [Google Scholar]
- 17.Kelsey JL, Whittemore AS, Evans AS, Thompson WD. Methods in observational epidemiology. 2nd. Oxford University Press; New York: New York: 1996. Capítulo 10: Cross Sectional and other types of studies. [Google Scholar]
- 18.Rubin DB. Inference and missing data. Biometrika. 1976;63:581–592. [Google Scholar]
- 19.Lee KJ, Carlin JB. Recovery of information from multiple imputation: A simulation study. Emerging Themes in Epidemiology. 2012;9:3. doi: 10.1186/1742-7622-9-3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 20.Badler C, Alsina SF, Puigsubirá C, Vitelleschi MS. Imputación multiple en SAS para estimaciones a partir de bases de datos con información faltante. Afiche presentado en: Instituto de Investigaciones Teóricas y Aplicadas de la Escuela de Estadística. Facultas de Ciencias Económicas y Estadística; Universidad Nacional de Rosario. Argentina. 2014. Recuperado el 13 de marzo de 2015, de: http://www.fcecon.unr.edu.ar/investigacion/jornadas/afices/badlerposter02.pdf. [Google Scholar]
- 21.Irene Hall H, Song R, Rhodes P, Prejean J, An Q, Lee LM, Karon J, Brookmeyer R, Kaplan EH, McKenna MT, Jansscn RS. Estimation of HIV Incidence in the United States. JAMA. 2008;300(5):520–529. doi: 10.1001/jama.300.5.520. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 22.MMWR. Subpopulation Estimates from the HIV Incidence Surveillance System, United States, 2006. 2008;57(36):985–989. [PubMed] [Google Scholar]
- 23.Stuart EA, Azur M, Frangaski C, Leaf P. Multiple imputation with large data sets: A case study of the children’s mental health initiative. Am J Epidemiol. 2009;169(9):1133–1139. doi: 10.1093/aje/kwp026. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 24.The Antiretroviral Therapy Cohort Collaboration. Causes of death in HIV-1 infected patients treated with Antiretroviral Therapy, 1996–2006: Collaborative analysis of 13 HIV cohort studies. Clinical Infectious Diseases. 2010;50(10):1387–1396. doi: 10.1086/652283. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 25.Yao ST, Duan S, Xiang LF, Ye RH, Yang YC, Li YL, Wang JB, et al. Survival analysis on 3103 HIV/AIDS patients receiving antiretroviral treatment in Dehong prefecture, Yunnan province. Chinese Journal of Epidemiology. 2010;31(11):1215–1218. [PubMed] [Google Scholar]
- 26.Abaasa AM, Todd J, Ekoru K, Kalyango JN, Levin J, Odeke E, Karamagi CA. Good adherence to HAART and improved survival in a community HIV/AIDS treatment and care programme: The experience of The AIDS Support Organization (TASO), Kampala, Uganda. BMC Health Serv Res. 2008;8:241. doi: 10.1186/1472-6963-8-241.. [DOI] [PMC free article] [PubMed] [Google Scholar]


