Resumen
Objetivo
Determinar la eficacia de una intervención (Time In) para reducir el dolor y mejorar los síntomas psicológicos en personas con dolor crónico.
Diseño
Ensayo clínico aleatorizado con grupo control y con 3 mediciones realizadas a lo largo de 3 meses.
Emplazamiento
Granada.
Participantes
Un total de 40 mujeres mayores de 18 años con una historia de dolor crónico (más de 6 meses de duración). La captación fue en la Asociación de Fibromialgia de Granada (AGRAFIM).
Intervenciones
Time In es un trabajo sensoriomotriz que combina procedimientos biomecánicos fisioterapéuticos y estrategias psicológicas. Se planificó una sesión semanal de 3 h de duración y el total del programa se desarrolló durante 5 semanas seguidas.
Mediciones principales
Variables dependientes: puntuaciones de las escalas Brief Pain Inventory (BPI-S), Short-Form Health Survey (SF-12), Symptom Check List-90-R (SCL-90-R) y Clinical Outcome in Routine Evaluation (CORE-OM). Variables independientes: información sociodemográfica, historial clínico y grupo de intervención o control.
Resultados
Se observaron diferencias significativas entre grupo control y grupo intervención de gran parte de las escalas utilizadas en las mediciones postintervención y seguimiento. Así pues, se obtuvieron puntuaciones medias significativamente inferiores en la intensidad, interferencia y zonas de dolor, calidad de vida, síntomas psicológicos y cambio de comportamiento. Se observaron resultados similares en las puntuaciones de d Cohen «muy importantes» en la intensidad del dolor (d = –1,01, d = –0,97) y la interferencia del dolor (d = –0,85, d = 0,74), con un porcentaje de mejoría del 21 al 30%.
Conclusiones
La intervención Time In reduce el dolor y mejora los síntomas psicológicos en pacientes con fibromialgia, lo que redunda en una mejor calidad de vida.
Palabras clave: Dolor crónico, Fibromialgia, Ensayo controlado aleatorizado, Enfoque sensoriomotriz
Abstract
Objective
To assess the effectiveness, on people with chronic pain, of an intervention (Time In) designed to reduce pain and to improve psychological symptoms.
Design
A randomized clinical trial with a control group, taking three measurements over three months.
Setting
Granada, Spain.
Participants
A sample of 40 women aged 18 or older with a history (over 6 months) of chronic pain. The recruitment was in the Fibromyalgia Association of Granada, Spain (AGRAFIM).
Interventions
Time In is a sensorimotor intervention that combines biomechanical physiotherapeutic procedures and psychological strategies. A weekly session of 3 h was planned and the total of the program was developed during five weeks.
Main measurements
Independent variables: sociodemographic information, clinical history and Time In intervention. Dependent variables: Brief Pain Inventory (BPI-S), Short-Form Health Survey (SF-12), Symptom Check List-90-R (SCL-90-R) and Clinical Outcome in Routine Evaluation (CORE-OM).
Results
Significant differences were observed between control group and intervention group of most of the scales used in postintervention and follow up measurements. Thus, significantly lower mean scores were obtained in intensity, interference and areas of pain, quality of life, psychological symptoms and behavioural change. Similar results were observed on d Cohen scores. They were ‘very important’ on intensity of pain (d = –1.01, d = –0.97) and interference of pain (d = –0.85, d = –0.74), with an improvement percentage from 21% to 30%.
Conclusions
Time In intervention reduces pain and improves psychological symptoms in patients with fibromyalgia; this results in a better quality of life.
Keywords: Chronic pain, Fibromyalgia, Randomized controlled trial, Sensorimotor approach
Introducción
El dolor crónico (DC) es una experiencia compleja y multidimensional y es frecuente entre la población adulta española (17,03 %)1; su elevada prevalencia lo convierte en un primordial problema de salud pública, especialmente en Atención Primaria, tanto por el empleo de recursos sanitarios (e.g., consultas generadas, consumo de fármacos, etc.)2 como por el impacto psicosocial que ejerce en la vida del paciente, sobre todo en la población con DC discapacitante3. Por estos motivos, se empiezan a desarrollar tratamientos que agrupan terapias físicas y psicológicas4. Actualmente, existe un creciente interés en intervenciones centradas en el enfoque sensoriomotriz5, 6, 7, las cuales actúan sobre procesos interoceptivos y propioceptivos y su relación con los procesos cognitivos, emocionales, sociales y comportamentales8, 9, 10.
La neurociencia sugiere una red de regiones del cerebro donde se procesa la interocepción y su relación con las emociones, el dolor y la toma de decisiones11. Las alteraciones interoceptivas, específicamente la precisión interoceptiva, es menor en personas con DC12, 13. También, la reducción de la variabilidad aferente de los receptores propioceptivos periféricos puede causar un mal funcionamiento de control neuromuscular y una regulación defectuosa de los movimientos dinámicos, que puede conducir a una actividad muscular inadecuada (i.e., sobre o subutilización)14. Esto crea estados tensos en los tejidos blandos, activación muscular desequilibrada y mala postura, que puede conducir a DC.
Los tratamientos centrados en los procesos sensoriomotrices han demostrado ser útiles en el tratamiento del DC musculoesquelético15, en la insuficiencia renal crónica, en la insuficiencia cardíaca, en la fibromialgia y en el síndrome de intestino irritable5. Además, disminuyen la reacción emocional, la ansiedad y el consumo de medicamentos, y aumentan la calidad de vida relacionada con la salud (CVRS), en comparación con grupos de control8, 9.
Por otro lado, la eficacia de la terapia cognitivo-conductual para el DC está ahora bien establecida. Actualmente ha aumentado el interés por la terapia de aceptación y compromiso, una forma más reciente de terapia cognitivo-conductual, que mejora los resultados en DC16. También, la terapia constructivista es particularmente útil para explorar las conexiones entre la persona, su cuerpo, sus relaciones interpersonales y su actitud hacia el tratamiento y el sistema de salud en general17.
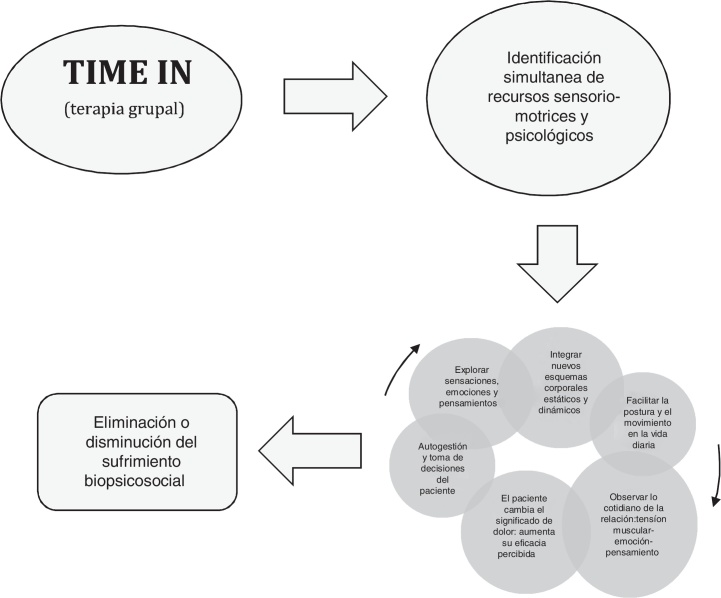
Ajustándonos a lo anteriormente comentado, entre las diversas estrategias corporales para reducir la intensidad de DC8, 9, 10, 18, hemos diseñado la propuesta grupal Time In (fig. 1). Así pues, es un trabajo sensoriomotriz, que utiliza procesos interoceptivos bajo un criterio biomecánico humano, a través de la conciencia de la respiración, la postura y la tensión muscular19, 20. Igualmente, aplica ejercicios propioceptivos centrados en el estiramiento dinámico20. Este está dentro de un creciente marco conceptual del movimiento en el campo de la investigación del tejido conectivo. Así, en estudios realizados en personas sin dolor, los estiramientos dinámicos llevados a cabo una o dos veces por semana, en sesiones de 30 min, son suficientes para la remodelación del colágeno (entre 6 meses y 2 años), facilitando un tejido conjuntivo ágil, flexible y resistente21. En consecuencia, estos tipos de estiramientos son también de interés en personas con DC. Por último, se integran las estrategias psicológicas de la terapia de aceptación y compromiso y la terapia constructivista para facilitar a la persona con DC el entendimiento de la interdependencia entre la psicología y el trabajo corporal.
Figura 1.
Time In agrupa estrategias interoceptivas, propioceptivas y psicológicas.
El objetivo de este trabajo fue determinar la eficacia de la intervención Time In en mejorar los síntomas de dolor y psicológicos en mujeres con DC.
Material y métodos
Diseño y población del estudio
Ensayo clínico aleatorizado. Para la captación de las participantes se utilizó el método de conveniencia y de bola de nieve en la Asociación de Fibromialgia de Granada (AGRAFIM). En este estudio se consideró a la fibromialgia como una manera de padecer DC, ya que informar de DC no es equivalente a una enfermedad física crónica, incluso cuando la enfermedad física esté fuertemente asociada con DC22. Se requirió los criterios de:
-
-
inclusión: ser mujer mayor de 18 años, tener diagnóstico clínico correspondiente (CIE 9) de fibromialgia superior a los 6 meses;
-
-
exclusión: padecer enfermedades neurológicas y/o oncológicas.
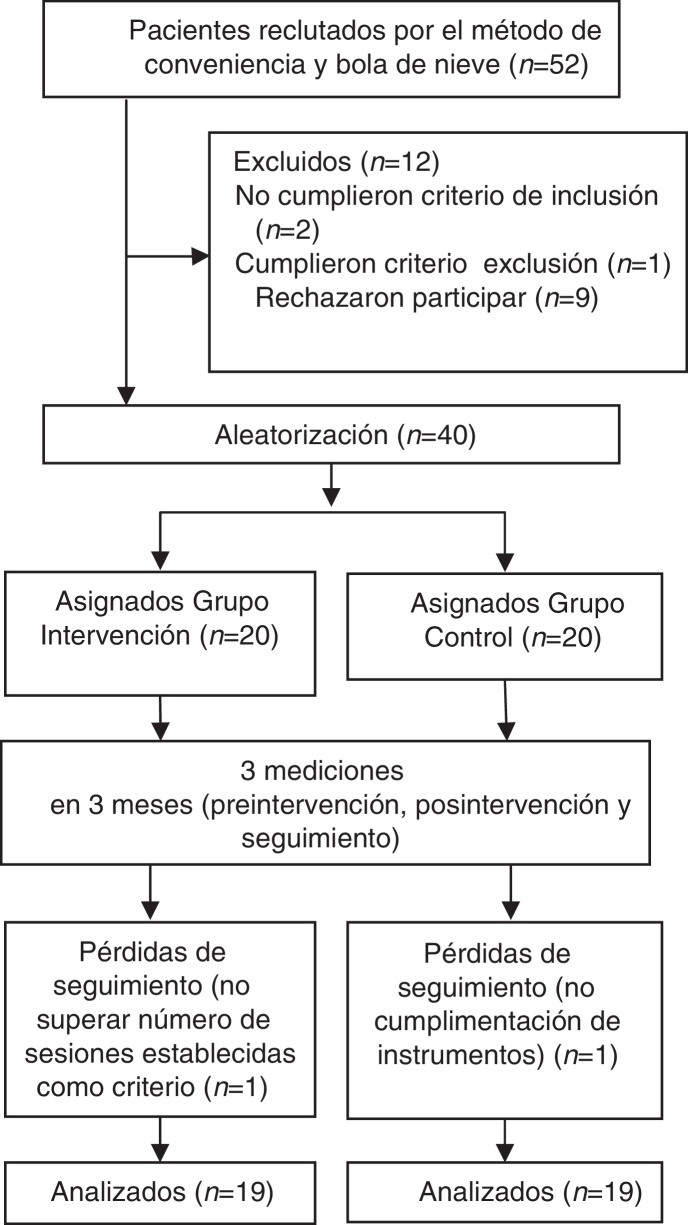
La muestra inicial de participantes fue de 52 mujeres. Entre estas, 12 rechazaron finalmente participar, 2 no cumplieron el criterio de inclusión y una cumplió el criterio de exclusión, por lo que la muestra final fue de 40 participantes, 20 en cada grupo. Con ese tamaño de muestra, un nivel de confianza del 90%, una diferencia media de intensidad de dolor entre el grupo intervención (GI) y el grupo control (GC) tras la intervención de 1,2 según la escala Brief Pain Inventory23, y fijando la prueba a 2 colas, se obtiene una potencia estadística del 98%24.
Variables
Variables independientes
Edad, estado civil, situación laboral y nivel de estudios; tiempo con dolor, antecedentes quirúrgicos; y grupo control o de intervención.
Variables dependientes
Puntuaciones de las siguientes escalas:
Brief Pain Inventory (BPI-S)23: consta de 11 ítems distribuidos en las dimensiones de intensidad del dolor (4) e interferencia del dolor en las actividades (7). Estos 11 ítems puntúan en una escala numérica de valores entre 0-10, que oscila entre «ausencia de dolor o no interfiere nada» y «peor dolor imaginable o interfiere por completo». Se dispone de puntuaciones de subescala para la severidad del dolor y subescala de interferencia de dolor, que a puntuaciones más altas indica mayores niveles de dolor y de impacto. Además, contiene un diagrama frontal y dorsal en los que los pacientes ubican su dolor.
Short-Form Health Survey (SF-12)25: mide la CVRS mediante una puntuación física y mental a partir de variables sobre función física, rol físico, dolor corporal, salud general, vitalidad, función social, rol emocional y salud mental. Las opciones de respuesta forman escalas de tipo Likert que evalúan intensidad o frecuencia. Las puntuaciones están construidas de forma que 50 sea la media de la población, y, por tanto, una puntuación superior a 50 será mejor que la media y por debajo será peor.
Symptom Check List-90-R (SCL-90-R)26: evalúa síntomas psicológicos y psicopatológicos. Se compone de 90 ítems que se puntúan según una escala de Likert de 1 a 5. Las variables que lo componen (con sus índices globales medios en población general y psiquiátrica ambulante, respectivamente) son: somatización (0,54 y 1,72), obsesión (0,58 y 1,76), sensibilidad interpersonal (0,48 y 1,53), depresión (0,48 y 2,02), ansiedad (0,7 y 1,84), hostilidad (0,49 y 1,4), ansiedad fóbica (0,43 y 1,45), ideación paranoide (0,44 y 1,42), psicoticismo (0,21 y 1,26) e índice general (0,46 y 1,67).
Clinical Outcome in Routine Evaluation (CORE-OM)27: mide cambio comportamental del paciente durante la terapia mediante una puntuación general VISI calculada a partir de variables en bienestar, problemas/síntomas, funcionamiento general y riesgo. Se compone de 34 ítems que se presentan en formato de respuesta Likert de 5 puntos. El valor de cada ítem puede estar entre 0-4. Determina la puntuación 10 como punto de corte (puntuación directa 1,0) entre poblaciones clínica y no clínica. Por tanto, superior a 10 lo considera como nivel leve; 15 para nivel medio; 20 para nivel moderado, y 25 para nivel moderado a severo. Una puntuación por encima de 25 indicaría un nivel de malestar severo27.
Procedimiento
Los instrumentos fueron autoadministrados mediante encuesta web (software libre www.limesurvey.org) y, para aquellas personas sin acceso a Internet, mediante papel (6 participantes en el GI y 3 en el GC). La encuesta web fue enviada a las direcciones de correo electrónico de las participantes, mientras que la encuesta en papel se realizó en la misma asociación de AGRAFIM. El periodo de cumplimentación de la encuesta para las mediciones preintervención y postintervención fue aquel justo antes de producirse las mediciones de postintervención y seguimiento, respectivamente (un mes aproximadamente), mientras que para la de seguimiento se estableció un mes tras la finalización de la intervención.
Tras una entrevista informativa, las participantes firmaron un consentimiento informado y se les asignó un código que mantendrían hasta el final del estudio. La asignación de las participantes al GI o al GC se realizó aleatoriamente, siendo informadas telefónicamente. El GC pasa a estar en lista de espera durante 3 meses, sin recibir información alguna sobre la intervención por parte del equipo investigador. Además, el GI firmó junto con el consentimiento informado mantener en la intimidad el trabajo realizado durante el periodo de la intervención. Para el adecuado desarrollo de las sesiones, se formaron 2 grupos de 10 personas en el GI28. Se consideró abandono de la intervención: no asistir al menos al 60% de las sesiones o no tener cumplimentados los cuestionarios pretratamiento, postratamiento y seguimiento. La intervención fue aplicada por un fisioterapeuta y psicólogo con 15 años de experiencia en terapia de grupo e individual. Se planificó una sesión semanal de 3 h de duración y el total del programa se desarrolló durante 5 semanas seguidas, quedando descritas en la tabla 1. En todas las sesiones se combinó el trabajo corporal y el psicológico.
Tabla 1.
Secuencia del programa grupal Time In desarrollado en este estudio
| Sesión 1. Introducción del concepto biopsicosocial del dolor, conciencia corporal y expresión comunicativa a través del cuerpo. Ejercicios enfocados a la respiración y cómo se expresa en los 2 ejes corporales (véase en Campignion, 2001)19, vertical (occipital-sacro y línea media anterior) y horizontal (caderas y hombros). Observación de estos ejes en la posición tumbada (decúbito supino), sentada y de pie. Entre ejercicio y ejercicio se expresan las experiencias sentidas para aquellas personas que así lo deseen |
| Sesión 2. Visualización anatómica de la pelvis y miembros inferiores y localización y reconocimiento de isquiones, pubis, iliacos y talones. Utilización de los isquiones como recurso de la posición sentada para centrar el cuerpo en el equilibrio sin dolor. Utilización de los talones como recurso a la hora de andar e integrarlo como continuación de los isquiones. Localización y entendimiento de las caderas como recurso y cómo afectan a nuestra relación con los otros. Entre ejercicio y ejercicio se expresan las experiencias sentidas para aquellas personas que así lo deseen |
| Sesión 3. Formación del espacio torácico y sus recursos corporales. Utilización del esternón como recurso para reconocer diferentes emociones (e.g., ansiedad, miedo). Conciencia de las clavículas y omoplatos en relación con el cuello y su influencia en los estados mentales, emocionales y de relación. Se incorpora el trabajo de estiramiento dinámico de todos los recursos vistos hasta ahora. Entre ejercicio y ejercicio se expresan las experiencias sentidas para aquellas personas que así lo deseen |
|
Sesión 4. Formación del espacio de la cabeza y sus recursos corporales. Utilización de las articulaciones temporomandibulares (ATM), lengua y centro del cerebro y reconocer la influencia que pueden tener en la vida diaria y cómo se relaciona con los diferentes estados mentales, emocionales y relacionales. Se integran a los demás recursos vistos hasta ahora, formando una visión más holística. Entre ejercicio y ejercicio se expresan las experiencias sentidas para aquellas personas que así lo deseen |
| Sesión 5. Identificación y anclaje individual de sus propios recursos, trasladarlos a la vida cotidiana y cómo aparecen nuevos significados utilizando el trabajo sentido. Integración de una manera global de los estiramientos dinámicos y cómo estos repercuten sobre el estado mental, emocional y relacional. Comparación del estado corporal antes y después de empezar el trabajo Time In. Entre ejercicio y ejercicio se expresan las experiencias sentidas para aquellas personas que así lo deseen. Clausura |
| En general, las sesiones se suceden y se integran mutuamente en el autoconocimiento de la persona de su estado corporal en estática y en dinámica. El trabajo estático se centra en la repercusión de la respiración en diferentes zonas corporales en posición tumbada, sentada y de pie. Por otro lado, en el estiramiento dinámico no se espera pasivamente, sino que son movimientos multidireccionales, utilizando ligeros cambios de ángulo incluyendo variaciones de movimientos laterales, diagonales o en espiral, con el objetivo de facilitar la incorporación de las cadenas miofasciales más largas posibles en los patrones de movimiento de la persona. Esta experiencia sentida es verbalizada voluntariamente en grupo. Con Time In se reconocen los movimientos cotidianos y se hace consciente de la calidad de estos movimientos integrando nuevos patrones o esquemas corporales |
Análisis de datos
Se realizaron análisis de frecuencias y descriptivos, así como contrastes de hipótesis para analizar la asociación entre el dolor y el resto de escalas introducidas con las características sociodemográficas. Aunque la mayoría de las variables del estudio cumplieron los supuestos estadísticos de normalidad y homocedasticidad, también se utilizaron estadísticos no paramétricos y pruebas exactas, más adecuados para muestras pequeñas29. Así pues, para contrastar la igualdad de medianas de 2 muestras independientes se utilizó el estadístico no paramétrico U de Mann-Whitney, mientras que la independencia entre variables categóricas se contrastó mediante el estadístico Chi-cuadrado de Pearson y Fisher como pruebas no paramétricas. Por otro lado, la medida de evolución de las diferentes variables, según la aplicación o no de la intervención, se analizó mediante el estadístico no paramétrico de Friedman y Wilcoxon. Con el objetivo de poder valorar la magnitud de cambio intragrupal e intergrupal en las medidas postintervención y seguimiento, se empleó la d de Cohen30, 31. Además, se empleó el porcentaje de cambio en ambos grupos entre las puntuaciones preintervención-postintervención, preintervención-seguimiento y postintervención-seguimiento.
Los contrastes fueron bilaterales, estableciendo un nivel de significación de 0,129 y utilizando el paquete estadístico SPSS.
Esquema general del estudio.
Resultados
La tabla 2 recoge las variables sociodemográficas e historial clínico de las participantes, no observándose diferencias estadísticamente significativas entre GI y GC. Así pues, un 62,5% de la muestra estaba casada, un 20% tenía invalidez permanente y un 32,5%, estudios universitarios; la edad media fue de 55 años, el número medio de años con dolor fue 15 y de zonas con dolor, 12.
Tabla 2.
Características sociodemográficas clínicas según grupos intervención y control
| Total (n = 40) |
Grupo intervención (n = 20) |
Grupo control (n = 20) |
|||||
|---|---|---|---|---|---|---|---|
| n | % | n | % | n | % | ||
| Estado civil (p = 0,224) |
Casado | 25 | 62,5 | 11 | 55 | 14 | 70 |
| Soltero | 5 | 12,5 | 2 | 10 | 3 | 15 | |
| Separado | 1 | 2,5 | 0 | 0 | 1 | 5 | |
| Divorciado | 4 | 10 | 4 | 20 | 0 | 0 | |
| Viudo | 3 | 7,5 | 1 | 5 | 2 | 10 | |
| NS/NC | 2 | 5 | 2 | 10 | 0 | 0 | |
| Situación laboral actual (p = 0,680) |
Trabaja | 8 | 20 | 4 | 20 | 4 | 20 |
| Parada y ha trabajado antes | 5 | 12,5 | 2 | 10 | 3 | 15 | |
| Jubilada | 8 | 20 | 5 | 25 | 3 | 15 | |
| Sus labores/Ama de casa | 7 | 17,5 | 4 | 20 | 3 | 15 | |
| Estudiante | 2 | 5 | 1 | 5 | 1 | 5 | |
| Incapacidad/invalidez permanente | 8 | 20 | 4 | 20 | 4 | 2 | |
| Otra | 2 | 5 | 0 | 0 | 2 | 1 | |
| Nivel de estudios (p = 0,669) |
No sabe leer o escribir | 0 | 0 | 0 | 0 | 0 | 0 |
| No ha estudiado, pero sabe leer y escribir | 1 | 2,5 | 0 | 0 | 1 | 5 | |
| Estudios primarios (hasta 5.o EGB) | 4 | 10 | 3 | 15 | 1 | 5 | |
| EGB completa (8.o) | 12 | 30 | 5 | 25 | 7 | 35 | |
| Estudios de FP I | 4 | 10 | 1 | 5 | 3 | 15 | |
| Estudios de FP II | 3 | 7,5 | 2 | 10 | 1 | 5 | |
| Estudios secundarios (BUP, B. Superior) | 2 | 5 | 1 | 5 | 1 | 5 | |
| Estudios universitarios de grado medio | 8 | 20 | 5 | 25 | 3 | 15 | |
| Estudios universitarios de grado superior | 5 | 12,5 | 2 | 10 | 3 | 15 | |
| Otro | 1 | 2,5 | 1 | 5 | 0 | 0 | |
| Total (n = 40) |
Grupo intervención (n = 20) |
Grupo control (n = 20) |
|||||||
|---|---|---|---|---|---|---|---|---|---|
| Desviación típica | (rango) | Desviación típica | (rango) | Desviación típica | (rango) | ||||
| Edad (p = 0,695) |
55,4 | 12,3 | (24-76) | 54,2 | 13,2 | (24-69) | 56,6 | 11,6 | (29-76) |
| Años con dolor (p = 0,955) |
15 | 11 | (2-40) | 15 | 11 | (2-39) | 14 | 10 | (3-40) |
| Zonas de dolor (p = 0,879) |
12 | 5 | (5-23) | 12 | 6 | (2-21) | 12 | 4 | (6-23) |
| Número de operaciones (p = 0,456) |
2 | 3 | (0-10) | 2 | 3 | (0-10) | 3 | 2 | (0-7) |
Tampoco se observaron diferencias significativas entre GI y GC antes de la intervención en ninguna de las escalas utilizadas (tabla 3). Por el contrario, sí se observaron diferencias significativas entre GC y GI de gran parte de las escalas utilizadas en las mediciones postintervención y seguimiento. Así pues, se obtuvieron puntuaciones medias significativamente inferiores en intensidad del dolor, interferencia del dolor y zonas de dolor, SCL-90-R y CORE-OM, y significativamente superiores en el componente mental de calidad de vida (tabla 3).
Tabla 3.
Puntuaciones medias de los grupos intervención y control según variables en las 3 medidas del estudio
| Preintervención |
Postintervención |
Seguimiento |
||||
|---|---|---|---|---|---|---|
| Grupo intervención | Grupo control | Grupo intervención | Grupo control | Grupo intervención | Grupo control | |
| Zonas con dolor (media) | 12,62 | 12,47 | 8,21** | 13,20 | 9,11** | 16,53 |
| Brief Pain Inventory (BPI) | ||||||
| Intensidad dolor | 5,72 | 5,87 | 4,77** | 6,22 | 4,94** | 6,22 |
| Interferencia dolor | 6,51 | 6,58 | 5,49** | 6,67 | 5,67** | 6,95 |
| Short-Form Health Survey (SF-12) | ||||||
| Calidad vida (componente físico)b | 30,17 | 26,57 | 29,17 | 26,70 | 30,41 | 27,66 |
| Calidad vida (componente mental)b | 34,46 | 35,64 | 41,60** | 35,59 | 40,01 | 35,60 |
| Symptom Check List-90-R (SCL-90-R) | ||||||
| Somatización | 2,34 | 2,56 | 1,93*** | 2,56 | 1,86** | 2,44 |
| Obsesión | 2,05 | 2,26 | 1,67** | 2,24 | 1,50** | 2,18 |
| Sensibilidad | 1,4 1,41 | 1,27 | 0,99 | 1,30 | 1,04** | 1,35 |
| Depresión | 1,85 | 2,08 | 1,46** | 2,02 | 1,36** | 2,11 |
| Ansiedad | 1,69 | 1,54 | 1,26 | 1,53 | 1,23** | 1,47 |
| Hostilidad | 1,12 | 0,99 | 0,78 | 0,97 | 0,74** | 1,12 |
| Fobia | 1,31 | 0,81 | 0,84 | 0,80 | 0,73** | 0,75 |
| Ideación paranoide | 1,02 | 1,31 | 0,81* | 1,28 | 0,74** | 1,31 |
| Psicoticismo | 1,03 | 0,89 | 0,62* | 0,90 | 0,58** | 1,03 |
| Índice general | 1,63 | 1,65 | 1,25** | 1,65 | 1,16** | 1,65 |
| Clinical Outcome in Routine Evaluation (CORE-OM) | ||||||
| Bienestarb | 22,7 | 22,6 | 18,8* | 22,4 | 18,1** | 23,7 |
| Problemas | 23,0 | 25,7 | 19,7** | 25,2 | 17,6** | 24,5 |
| Funcionamiento general | 14,4 | 16,2 | 13,8* | 16,7 | 13** | 17,3 |
| Riesgo | 9 | 8,7 | 7,4* | 1 | 5,8** | 1 |
| Índice general | 17,8 | 18,9 | 14,8** | 19,2 | 14** | 19,3 |
Contraste: Grupo intervención > Grupo control (medida inversa).
0,05 < p < 0,1.
p ≤ 0,05
p ≤ 0,001.
a Contraste: Grupo intervención < Grupo control.
Por otro lado, las puntuaciones del GC aumentaron entre mediciones, incluso de manera estadísticamente significativa en la medición de seguimiento con respecto a preintervención para intensidad, interferencia y zonas de dolor. Sin embargo, no se observaron diferencias estadísticamente significativas de ninguna variable en la medida postintervención-seguimiento en ninguno de los grupos de estudio.
La tabla 4 muestra las puntuaciones del efecto d de Cohen y los porcentajes de cambio del GI con respecto al GC y del GI en las 3 mediciones. Hubo cambios muy importantes entre el GI y el GC en las variables de dolor, y cambios importantes en las variables psicológicas y en el componente mental de CVRS. Los cambios producidos en el GI en todas las mediciones fueron importantes en la mayoría de las variables de dolor, componente mental de la CVRS y variables psicológicas, siendo mínimos en el resto de variables.
Tabla 4.
Comparación Grupo intervención y Grupo control según puntuaciones d de Cohen y porcentajes de cambio en variables de dolor, calidad de vida y psicológicas, y según mediciones: preintervención (pre), postintervención (pos) y seguimiento (seg)
| Variables | Grupo intervención adversus Grupo control |
Grupo intervención según mediciones |
||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Postratamiento |
Seguimiento |
Pre-pos |
Pre-seg |
Pos-seg |
||||||
| d Cohen | % | d Cohen | % | d Cohen | % | d Cohen | % | d Cohen | % | |
| Zonas de dolor | –0,93 | –61 | –1,1 | –81 | –0,74 | 35 | –0,60 | 28 | –0,17 | –11 |
| Brief Pain Inventory (BPI) | ||||||||||
| Intensidad dolor | –1,0 | –30 | –0,97 | –26 | 0,63 | –17 | 0,55 | –14 | –0,12 | –4 |
| Interferencia dolor | –0,85 | –21 | –0,74 | –23 | 0,54 | –16 | 0,43 | –15 | –0,09 | –4 |
| Short-Form Health Survey (SF-12) | ||||||||||
| Calidad vida (físico) | 0,52 | 8 | 0,45 | 9 | 0,13 | 4 | 0,03 | 1 | 0,15 | 5 |
| Calidad vida (mental) | 0,56 | 14 | 0,38 | 11 | 0,67 | 21 | 0,58 | 17 | 0,15 | 4 |
| Symptom Check List-90-R (SCL-90-R) | ||||||||||
| Somatización | –1,07 | –32 | –0,85 | 30 | –0,55 | –18 | –0,60 | –21 | 0,09 | 4 |
| Obsesión | –0,74 | –34 | –0,82 | –45 | –0,43 | –19 | –0,60 | –27 | –0,20 | –11 |
| Sensibilidad | –0,39 | –31 | –0,41 | –30 | –0,54 | –3 | –0,50 | –27 | –0,07 | –5 |
| Depresión | –0,72 | –38 | –1,1 | –59 | –0,44 | –21 | –0,58 | –27 | –0,13 | –7 |
| Ansiedad | –0,37 | –22 | –0,28 | –20 | –0,49 | –26 | –0,50 | –28 | –0,04 | –3 |
| Hostilidad | –0,26 | –24 | –0,45 | –51 | –0,44 | –31 | –0,49 | –34 | –0,06 | –6 |
| Fobia | 0,04 | 5 | –0,03 | –4 | –0,47 | –36 | –0,61 | –45 | –0,13 | –13 |
| Ideación paranoide | –0,70 | –58 | –0,78 | –78 | –0,30 | –21 | –0,40 | –28 | –0,10 | –9 |
| Psicoticismo | –0,46 | –45 | –0,76 | –14 | –0,62 | –4 | –0,72 | –44 | –0,08 | –7 |
| Índice general SCL | –0,65 | –42 | –0,77 | –32 | –0,52 | –24 | –0,64 | –29 | –0,14 | –8 |
| Clinical Outcome in Routine Evaluation (CORE-OM) | ||||||||||
| Bienestar | –0,59 | –18 | –0,76 | –39 | –0,53 | –18 | –0,59 | –21 | –0,09 | –4 |
| Problemas | –0,90 | –28 | –1,11 | –39 | –0,49 | –15 | –0,79 | –24 | –0,29 | –11 |
| Funcionamiento general | –0,56 | –21 | –0,74 | –34 | –0,11 | –5 | –0,26 | –1 | –0,15 | –6 |
| Riesgo | –0,40 | –37 | –0,66 | –12 | –0,23 | –18 | –0,47 | –36 | –0,24 | –22 |
| Índice general | –0,80 | –29 | –0,98 | –38 | –0,53 | –17 | –0,68 | –22 | –0,13 | –6 |
No se incluyeron los resultados del Grupo control por no ser relevantes, quedando los más importantes recogidos en el texto principal.
Cambios en d de Cohen: > 0,8 = cambios muy importantes; entre 0,5-0,8 = cambios importantes; entre 0,2-0,5 = cambios medios; < 0,2 = cambios pocos importantes.
Valores en negrita: cambios importantes o muy importantes según el valor de Cohen.
En el GC los cambios del efecto fueron importantes en las medidas preintervención-postintervención y postintervención-seguimiento en las variables zonas de dolor (d = 0,61; d = 0,48) y somatización (d = 0,60; d = 0,65), mientras que fueron mínimos en el resto de variables.
Discusión
El programa grupal Time In ha sido eficaz para mejorar la sintomatología de dolor y síntomas psicológicos asociados a la fibromialgia. La mayoría de los estudios que recogen información de DC lo consideran como un síntoma de diferentes enfermedades crónicas. Por otra parte, hay autores que consideran al DC como una variable independiente del resto de enfermedades crónicas, asociando DC a diferentes condiciones comórbidas1, 22, 32. En nuestro estudio consideramos a la fibromialgia como una forma de padecer DC, con afectación musculoesquelética generalizada y en ocasiones acompañada de fatiga y alteraciones del sueño33, 34.
Nuestra intervención obtiene cambios favorables en el GI en variables que reflejan dolor, CVRS y síntomas psicológicos. Por tanto, el trabajo corporal puede influir y reducir la sintomatología del DC, somatización, reacción emocional, depresión y aumentar la CVRS y el bienestar de la persona6, 8, 9, 35. Davis y Zautra35 sugieren a partir de un metaanálisis que el trabajo sensoriomotriz podría ser un enfoque útil para los pacientes con fibromialgia.
En nuestro estudio, las variables físicas en intensidad de dolor, y CVRS en su componente físico, han obtenido una mejoría por debajo de las variables psicológicas. Se pudo deber a que las participantes mostraban valores medio-altos en edad ( = 55), años con dolor ( = 15) y operaciones ( = 2; ver tabla 2). Sabemos que la falta de movilidad, propio de personas con DC, produce cambios en la calidad del tejido conectivo y muscular, con una progresiva pérdida de la función y por tanto instalación del dolor20. El tejido conjuntivo se asocia a multitud de adherencias y fijaciones difíciles de eliminar y más si se posee mayor edad, más años con dolor y mayor número de operaciones36. Sabemos que un terapeuta necesita una media de 6 sesiones para eliminar adherencias o fijaciones en el tejido conjuntivo y así obtener un resultado óptimo20, 21. Así pues, el tiempo dedicado en nuestra intervención al trabajo propioceptivo debería ser más amplio, con más sesiones. También, hay que tener en cuenta que fue la propia persona quien trabajó autónomamente en el estiramiento sobre el tejido conectivo, y por tanto, hubo mayor dificultad.
El 80% de los participantes accedió a responder la encuesta por web, obteniendo las ventajas de este planteamiento37. Además, todas las participantes finalizaron la intervención. Este hecho, además de asegurar la validez de los resultados obtenidos en la evaluación al no tener falta de respuesta, es un excelente indicador del éxito de la intervención. Por otro lado, el GC recibió la misma intervención una vez finalizada en el GI.
Entre las limitaciones de nuestro estudio están la muestra homogénea de DC con fibromialgia y su composición solamente de mujeres, la relación terapéutica, el efecto de apoyo social del grupo y medir los cambios interoceptivos que pudo tener la persona. Por otro lado, el tamaño muestral fue suficiente para detectar diferencias a un nivel de confianza y de potencia estadísticos altos en pruebas estadísticas bivariantes (más aún cuando las diferencias observadas fueron mayores que las estimadas inicialmente). No obstante, es necesario seguir investigando en futuros estudios con un mayor número de participantes y posibles efectos múltiples de las variables de control. Además, como futuras líneas de investigación se plantea intervenir en otras poblaciones con DC, ya que es relevante su alta prevalencia e impacto sociosanitario y laboral que conlleva3, especialmente aquel DC que discapacita1. Igualmente, analizar la eficacia de un abordaje psicológico del DC (como pretende ser Time In), y muy en particular el análisis de los componentes terapéuticos, sería de interés profesional y en el desarrollo de la disciplina de Atención Primaria.
Conclusiones
Las intervenciones grupales combinando y simultaneando terapias físicas y psicológicas ayudan a disminuir los síntomas del DC y los síntomas psicológicos y aumentan la CVRS. Asimismo, el alivio del dolor no es el único objetivo de una intervención, pues desvía la atención de otros factores, que contribuyen a la discapacidad y sufrimiento.
Lo conocido sobre el tema
-
•
El dolor crónico es una experiencia compleja y multidimensional y es frecuente entre la población adulta española.
-
•
Su elevada prevalencia lo convierte en un primordial problema de salud pública, especialmente en Atención Primaria, tanto por el empleo de recursos sanitarios como por el impacto psicosocial que ejerce en la vida del paciente.
-
•
Se empiezan a desarrollar tratamientos para el dolor crónico que agrupan terapias físicas y psicológicas.
Qué aporta este estudio
-
•
El alivio del dolor no es el único objetivo de una intervención en el dolor crónico.
-
•
Time In es una intervención que combina técnicas interoceptivas, propioceptivas y psicológicas que mejora el dolor, los síntomas psicológicos y aumenta la calidad de vida.
-
•
Time In facilita a la persona una implicación más activa de su experiencia con el dolor crónico.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- 1.Cabrera-Leon A, Cantero-Braojos M.A, Garcia-Fernandez Ll, Guerra de Hoyos J.A, Disabling chronic pain: prevalence, multimorbidity, and associated factors based on a face-to-face cross-sectional population study, BMJ Open. 2018 (en revisión). [DOI] [PMC free article] [PubMed]
- 2.Martín Mola E., Woolf A.D., Zeidler H., Haglund U., Carr A.J. Evaluación del dolor musculoesquelético crónico en la población adulta española y su manejo en Atención Primaria: actitudes, percepción del estado de salud y uso de recursos sanitarios. Aten Primaria. 2005;31:508–515. [Google Scholar]
- 3.Cabrera León A., Cantero Braojos M.A. Impacto del dolor crónico discapacitante: resultados de un estudio poblacional transversal con entrevista cara a cara. Aten Primaria. 2017 doi: 10.1016/j.aprim.2017.03.020. [en prensa] [DOI] [PMC free article] [PubMed] [Google Scholar]
- 4.Carnicero-Iglesias M. Intervención grupal y autocuidados en el dolor crónico osteomuscular. Aten Primaria. 2017;49:122–124. doi: 10.1016/j.aprim.2016.05.008. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 5.Courtois I., Cools F., Calsius J. Effectiveness of body awareness interventions in fibromyalgia and chronic fatigue syndrome: A systematic review and meta-analysis. J Bodyw Mov Ther. 2015;19:35–56. doi: 10.1016/j.jbmt.2014.04.003. [DOI] [PubMed] [Google Scholar]
- 6.Lumley M.A., Cohen J.L., Borszcz G.S., Cano A., Radcliffe A.M., Porter L.S. Pain and emotion: A biopsychosocial review of recent research. J Clin Psychol. 2011;67:942–968. doi: 10.1002/jclp.20816. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 7.Steen E., Haugli L. The body has a history: An educational intervention programme for people with generalised chronic musculoskeletal pain. Patient Educ Couns. 2000;41:181–195. doi: 10.1016/s0738-3991(99)00077-4. [DOI] [PubMed] [Google Scholar]
- 8.Dragesund T., Raheim M. Norwegian psychomotor physiotherapy and patients with chronic pain: Patients’ perspective on body awareness. Physiother Theory Pract. 2008;24:243–254. doi: 10.1080/09593980701738400. [DOI] [PubMed] [Google Scholar]
- 9.Gard G. Body awareness therapy for patients with fibromyalgia and chronic pain. Disabil Rehabil. 2005;27:725–728. doi: 10.1080/09638280400009071. [DOI] [PubMed] [Google Scholar]
- 10.Gyllensten A.L., Skär L., Miller M., Gard G. Embodied identity — a deeper understanding of body awareness. Physiother Theory Pract. 2010;26:439–446. doi: 10.3109/09593980903422956. [DOI] [PubMed] [Google Scholar]
- 11.Mehling W.E., Gopisetty V., Daubenmier J., Price C.J., Hecht F.M., Stewart A. Body awareness: Construct and self-report measures. PLoS One. 2009;4:e5614. doi: 10.1371/journal.pone.0005614. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 12.Di Lernia D., Serino S., Riva G. Pain in the body. Altered interoception in chronic pain conditions: A systematic review. Neurosci Biobehav Rev. 2016;71:328–341. doi: 10.1016/j.neubiorev.2016.09.015. [DOI] [PubMed] [Google Scholar]
- 13.Di Lernia D., Serino S., Cipresso P., Riva G. Ghosts in the machine. Interoceptive modeling for chronic pain treatment. Front Neurosci. 2016;10:314. doi: 10.3389/fnins.2016.00314. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.McCaskey M.A., Schuster-Amft C., Wirth B., Suica Z., de Bruin E.D. Effects of proprioceptive exercises on pain and function in chronic neck- and low back pain rehabilitation: A systematic literature review. BMC Musculoskel Dis. 2014;15:382. doi: 10.1186/1471-2474-15-382. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 15.Kerns R.D., Sellinger J., Goodin B.R. Psychological treatment of chronic pain. Annu Rev Clin Psychol. 2011;7:411–434. doi: 10.1146/annurev-clinpsy-090310-120430. [DOI] [PubMed] [Google Scholar]
- 16.McCracken L.M., Vowles K.E. Acceptance and commitment therapy and mindfulness for chronic pain: Model, process, and progress. Am Psychol. 2014;69:178–187. doi: 10.1037/a0035623. [DOI] [PubMed] [Google Scholar]
- 17.Compañ V, Feixas G, Varlota-Dominguez N, Torres-Viñals M, Aguilar-Alonso A, Dada G, Saúl LA. Cognitive factors in fibromyalgia: The role of self-concept and identity related conflicts. J Constr Psycho, 24, 56-77. doi: 10.1080/10720537.2011.530492 [DOI] [PMC free article] [PubMed]
- 18.Kabat-Zinn J., Lipworth L., Burney R. The clinical use of mindfulness meditation for the self-regulation of chronic pain. J Behav Med. 1985;8:163–190. doi: 10.1007/BF00845519. [DOI] [PubMed] [Google Scholar]
- 19.Campignion Ph. Concept G.D.S. Aspects Biomécaniques. Notions de base. Camblain-ĺAbbé, Francia: Ph Campignion 2001.
- 20.Pilat A. McGraw-Hill. Interamericana; Madrid: 2003. Terapias miofasciales: inducción miofascial. [Google Scholar]
- 21.Schleip R., Müller D.G. Training principles for fascial connective tissues: Scientific foundation and suggested practical applications. J Bodyw Mov Ther. 2013;17:103–115. doi: 10.1016/j.jbmt.2012.06.007. [DOI] [PubMed] [Google Scholar]
- 22.Dominick C.H., Blyth F.M., Nicholas M.K. Unpacking the burden: Understanding the relationships between chronic pain and comorbidity in the general population. Pain. 2012;153:293–304. doi: 10.1016/j.pain.2011.09.018. [DOI] [PubMed] [Google Scholar]
- 23.Badia X., Muriel C., Gracia A., Núñez-Olarte J., Perulero N., Gálvez R. Validation of the Spanish version of the Brief Pain Inventory in patients with oncological pain. Med Clin (Barc). 2003;120:52–59. doi: 10.1016/s0025-7753(03)73601-x. [DOI] [PubMed] [Google Scholar]
- 24.Champely S. pwr: Basic Functions for Power Analysis 2015. R package version 1.1-3. 2015 [consultado 18 Ago 2016]. Disponible en: https://CRAN.R-project.org/package=pwr
- 25.Ware J.E., Jr., Kosinski M., Keller S.D. A 12-Item Short-Form Health Survey: Construction of scales and preliminary tests of reliability and validity. Med Care. 1996;34:220–233. doi: 10.1097/00005650-199603000-00003. [DOI] [PubMed] [Google Scholar]
- 26.Derogatis L. National Computer System; Minneapolis: 1994. SCL-90-R. Symptom Checklist-90-R. Administration, scoring and procedures manual. [Google Scholar]
- 27.Evans C., Connell J., Barkham M., Margison F., McGrath G., Mellor-Clark J. Towards a standardised brief outcome measure: Psychometric properties and utility of the CORE-OM. Br J Psychiatry. 2002;180:51–60. doi: 10.1192/bjp.180.1.51. [DOI] [PubMed] [Google Scholar]
- 28.Díaz-Portillo I. Pax México; México: 2002. Bases de la terapia de grupo. [Google Scholar]
- 29.Martínez-González M.A., Sánchez-Villegas A., Faulín-Fajardo F. Díaz de Santos; Madrid: 2006. Bioestadística amigable. [Google Scholar]
- 30.Cohen J. Statistical Power Analysis for the Behavioral Sciences. 1988 [consultado 19 May 2016]. Disponible en: https://books.google.es/books/about/Statistical_power_analysis_for_the_behav.html?id=Tl0N2lRAO9oC&pgis=1
- 31.Greenland S., Senn S.J., Rothman K.J., Carlin J.B., Poole C., Goodman S.N. Statistical tests. P values, confidence intervals, and power: A guide to misinterpretations. Eur J Epidemiol. 2016;31:337–350. doi: 10.1007/s10654-016-0149-3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 32.Eriksen J., Jensen M.K., Sjøgren P., Ekholm O., Rasmussen N.K. Epidemiology of chronic non-malignant pain in Denmark. Pain. 2003;106:221–228. doi: 10.1016/S0304-3959(03)00225-2. [DOI] [PubMed] [Google Scholar]
- 33.Glass J.M. Fibromyalgia and cognition. J Clin Psychiatry. 2008;69(Suppl. 2):20–24. [PubMed] [Google Scholar]
- 34.Williams D.A., Clauw D.J., Glass J.M. Perceived cognitive dysfunction in fibromyalgia syndrome. J Musculoskelet Pain. 2011;19:66–75. [Google Scholar]
- 35.Davis M.C., Zautra A.J. An online mindfulness intervention targeting socioemotional regulation in fibromyalgia: Results of a randomized controlled trial. Ann Behav Med. 2013;46:273–284. doi: 10.1007/s12160-013-9513-7. [DOI] [PubMed] [Google Scholar]
- 36.Paoletti S. Editorial Paidotribo; Barcelona: 2004. Las Fascias. El papel de los tejidos en la mecánica humana. [Google Scholar]
- 37.Andreu J. Calidad de las ¿encuestas? en la red. Metod Encues. 2002;4:105–107. [Google Scholar]