Resumen
Objetivo
Conocer el grado de seguimiento de las recomendaciones en prevención secundaria cerebrovascular en atención primaria e identificar factores asociados.
Diseño
Transversal multicéntrico.
Emplazamiento
Centros de salud de atención primaria de un área metropolitana (944.280 habitantes).
Participantes
Pacientes mayores de 18 años con diagnóstico de enfermedad cerebrovascular antes de 6 meses del estudio.
Mediciones principales
Extracción de historia clínica informatizada de variables demográficas, factores de riesgo y comorbilidad cardiovascular, fármacos, valores de presión arterial (PA), colesterol LDL y visitas por medicina y enfermería posteriores al episodio. Se consideró buen control: PA < 140/90 mmHg, colesterol LDL < 100 mg/dl, abstención tabáquica y prescripción de fármacos preventivos (antiagregantes/anticoagulantes, estatinas e IECA/ARA II o diurético) en los últimos 18 meses.
Resultados
Un total de 21.976 sujetos, media de edad 73,1 años (DE: 12,1), 48% mujeres, el 72,7% con accidente vascular cerebral establecido. Comorbilidad: 70,8% HTA, 55,1% dislipidemia, 30,9% DM, 14,1% fibrilación auricular, 13,5% cardiopatía isquémica, 12,5% insuficiencia renal crónica, 8,8% insuficiencia cardiaca, 6,2% arteriopatía periférica, 7,8% demencia. Sin registro de: hábito tabáquico 3,7%, PA 3,5% y colesterol LDL 6,5%. Grado de control: 75,4% abstención tabáquica, 65,7% PA < 140/90 y 41,0% colesterol LDL < 100 mg/dl. Tratamiento: 86,2% antiagregantes/anticoagulantes, 61,3% estatinas y 61,8% IECA/ARA II o diurético. El registro/grado de control fue superior en el grupo de 66-79 años e inferior en el de 18-40 años.
Conclusiones
El seguimiento de las recomendaciones de las guías clínicas para la prevención de la enfermedad cerebrovascular en atención primaria es mejorable, especialmente en los más jóvenes. Son necesarios cambios organizativos e intervención más activa de los profesionales, así como estrategias para combatir la inercia terapéutica.
Palabras clave: Accidente cerebrovascular, Ictus, Prevención secundaria, Atención primaria
Abstract
Objective
Knowing compliance with secondary prevention recommendations of stroke in primary care and to identify factors associated with compliance.
Design
Multi-centre cross-sectional.
Setting
Health primary care centres in a metropolitan area (944,280 inhabitants).
Participants
Patients aged 18 years and over with ischemic brain disease diagnosis prior to 6 months before the study.
Main measurements
Clinical history records of demographic variables, risk factors and cardiovascular comorbidity, drugs, blood pressure values (BP), LDL-cholesterol and medical visits by doctor and nurses after the event. Good adherence was considered when BP < 140/90 mmHg, LDL-cholesterol < 100 mg/dL, smoking abstention and preventive drugs prescription (anti-platelet/anticoagulants, statins and angiotensin-converting-enzyme inhibitors/angiotensin-receptor-antagonists or diuretics) during the last 18 months.
Results
A total of 21,976 patients, mean age 73.12 years (SD: 12.13), 48% women, 72.7% with stroke. Co-morbidity: hypertension 70.8%, dyslipidemia 55.1%, DM 30.9%, atrial fibrillation 14.1%, ischemic heart disease 13.5%, chronic renal failure 12.5%, heart failure 8.8%, peripheral arterial disease 6.2%, dementia 7.8%. No record was found for smoking in 3.7%, for BP in 3.5% and for LDL in 6.5%. Optimal control: abstention smoking in 3.7%, BP < 140/90 in 65.7% and LDL < 100 mg/dL in 41.0%. Treatment: 86.2% anti-platelet/anticoagulants, 61.3% statins and 61.8% angiotensin-converting-enzyme inhibitors, angiotensin-receptor-antagonists or diuretic. Registration and risk factors control was higher in 66-79 years aged and lower in 18-40 years aged.
Conclusions
The implementation of clinical guidelines recommendations for stroke prevention in primary care must be improved, especially among younger population. Organizational changes and more active involvement by professionals and strategies against therapeutic inertia must be taken.
Keywords: Cerebral infarction, Stroke, Secondary prevention, Primary health care
Introducción
En España el ictus es la primera causa de mortalidad en mujeres y la segunda en hombres1, la principal causa de discapacidad severa en mayores de 65 años y la segunda de demencia. Su incidencia oscila según los estudios entre 150 y 200 casos por 100.000 habitantes/año, y llega hasta 591 por 100.000 habitantes/año en mayores de 64 años2, 3.
Su prevalencia se sitúa, según estudios y grupos de edad, entre el 3,8 y el 11,8% en mayores de 65 años4. El antecedente de ictus incrementa notablemente el riesgo de padecer un unevo episodio, estimándose el riesgo de recurrencia en mayores de 65 años aproximadamente en un 10,5% el primer año y posteriormente en un 5% anual5. El riesgo de cardiopatía isquémica después de un ictus también aumenta, y se estima en un 6% durante el primer año, seguido de un 4,6% anual5.
Está ampliamente demostrado que la prevención secundaria después de un ictus reduce significativamente el número de recurrencias y la morbimortalidad cardiovascular en estos pacientes. Las estrategias utilizadas se basan en el control de los factores de riesgo cardiovascular (FRCV) modificables, como la hipertensión arterial (HTA)6, 7, la dislipidemia8, 9 y el tratamiento antiagregante10 o anticoagulante en caso de fibrilación auricular11.
Estudios observacionales han evidenciado déficits importantes en la prevención secundaria de los pacientes que han tenido un ictus12, 13, 14, 15, mayor que el detectado en pacientes con enfermedad coronaria14, 16, 17. Diversos factores se han relacionado con el seguimiento de las recomendaciones en prevención secundaria de la enfermedad cerebrovascular (ECV): edad, raza, sintomatología, magnitud del déficit neurológico, depresión, comorbilidad, nivel educativo, coste de la terapia, grado de comunicación, acceso y continuidad en la atención sanitaria, complejidad y tipo de tratamiento farmacológico, tiempo transcurrido desde el episodio y características del médico12, 18, 19.
En nuestro país, en atención primaria, el estudio IMPACTO14 mostró que el control de los FRCV era mejor ante la presencia de enfermedad coronaria, mayor edad y menos de 3 FRCV. El estudio EBRICTUS20 analizó la situación de la prevención secundaria al año del episodio de ECV, concluyendo la necesidad de intensificar el tratamiento de los FRCV como intervención fundamental para prevenir la recurrencia del ictus y la consiguiente mortalidad y discapacidad asociadas. El estudio ICTUSCARE15 evaluó el control de los FRCV en el seguimiento de individuos con episodio de ECV previo (3 meses-10 años) que acudían a la consulta de atención primaria con similares resultados. Estos estudios fueron realizados al poco tiempo de la publicación de la guía de referencia en Cataluña, impulsada por el Plan Director de la enfermedad vascular cerebral actualizada en 2007 y con vigencia durante la realización del estudio21.
En este artículo se describe el grado de seguimiento actual de las recomendaciones en prevención secundaria cerebrovascular en atención primaria. Se hace especial énfasis en la identificación de los factores asociados a un mejor seguimiento como paso previo al diseño de una intervención de mejora.
Metodología
Se realizó un estudio transversal multicéntrico de base poblacional con inclusión de todos los individuos mayores de 18 años con diagnóstico activo a 31 de junio de 2013 de enfermedad cerebrovascular (ECV; códigos CIE10: I63, I64, I69, I69.3, I69.4, I69.8, G45, G45.0, G45.1, G45.2, G45.8, G45.9, G46) de más de 6 meses atendidos en los centros de salud de los Servicios de Atención Primaria (SAP) Baix Llobregat Nord, Baix Llobregat Centre y Delta, pertenecientes a la Dirección de Atención Primaria (DAP) Costa de Ponent (944.280 habitantes mayores de 18 años).
El Gabinete Técnico de la DAP realizó la extracción de los siguientes datos de la historia clínica informatizada (ECAP) en junio de 2013: variables demográficas (edad y sexo), diagnóstico y fecha de FRCV (HTA, tabaquismo, DM, fibrilación auricular, dislipidemia, enfermedad cardiovascular (cardiopatía isquémica, enfermedad arterial periférica, insuficiencia cardiaca, fibrilación auricular). Se creó la variable obesidad a partir del registro del índice de masa corporal (IMC) mayor o igual a 30 kg/m2. Se consideró tratamiento activo si en el momento de la extracción de datos constaba la prescripción de fármacos antiagregantes, anticoagulantes, antihipertensivos (inhibidores de la enzima conversora de la angiotensina [IECA], antagonistas de los receptores de la angiotensina ii [ARA II], diuréticos) y/o estatinas.
El grado de control posterior al episodio de ECV se valoró a partir de la última medida registrada en ECAP de presión arterial (PA) sistólica y diastólica, de colesterol LDL, de HbA1c en diabéticos, de IMC y del hábito tabáquico en 2 periodos (cualquier momento posterior al episodio y en los últimos 18 meses).
Se consideró seguimiento de las recomendaciones el control en los últimos 18 meses de la PA (< 140/90 mmHg), del colesterol LDL (< 100 mg/dl), la abstención tabáquica y la prescripción de fármacos preventivos (antiagregantes/anticoagulantes, estatinas y IECA/ARA II o diurético)21, 22. El seguimiento se valoró de forma total, y por control de factores de riesgo y prescripción de fármacos preventivos por separado.
Se determinó también el número de visitas realizadas por medicina de familia y enfermería en los últimos 18 meses.
Análisis estadístico
Se realizó un análisis descriptivo de la población de estudio global y por sexo mediante frecuencias absolutas y relativas para las variables categóricas, y media y desviación típica en continuas, incluyendo el número total de valores válidos. Así mismo, las variables de número de visitas, registro y seguimiento de los distintos factores de riesgo y tratamiento según las recomendaciones se analizaron estratificadas por grupos de edad mediante χ2 de Pearson para variables cualitativas. Dado el gran tamaño de la población de estudio la potencia del mismo es elevada, y por este motivo pueden detectarse diferencias estadísticamente significativas con poca relevancia clínica. Se considerará que esta existe cuando, además de obtener significación estadística, las diferencias halladas superen el 5%.
Aspectos éticos
El estudio se realizó según los requerimientos expresados en la Declaración de Helsinki. El tratamiento, la comunicación y la cesión de los datos de carácter personal de todos los sujetos participantes se ajustó a lo dispuesto en la Ley Orgánica 15/1999, de 13 de diciembre, de protección de datos de carácter personal. La identidad de los pacientes se guardó de forma confidencial generando un listado de códigos de identificación personal (CIP) a la que se asignó un número de identificación como única información para identificar al paciente en la base de datos.
El protocolo del estudio fue aprobado por el Comité Ético de la IDIAP Jordi Gol (P13/51).
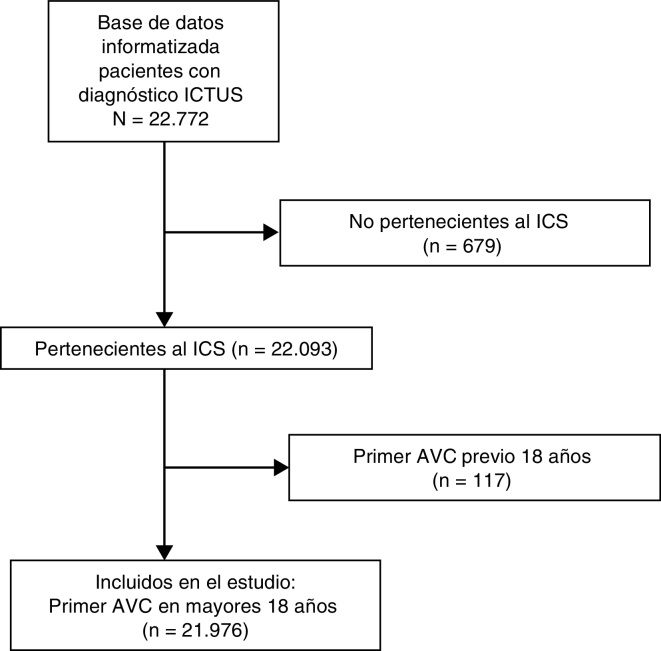
Esquema general del estudio: Adherencia a las recomendaciones en prevención secundaria cerebrovascular en atención primaria. Estudio descriptivo transversal multicéntrico. El esquema de estudio muestra la secuencia seguida para la obtención de la población de estudio. Una vez obtenida esta no ha habido pérdida de casos y se ha estudiado la base de datos. AVC: accidente vascular cerebral; ICS: Instituto Catalán de la Salud.
Resultados
Se incluyeron un total de 21.976 individuos, el 48% mujeres. La media de edad en el momento del estudio era de 73,1 años (DE: 12,1; rango: 19-106), y el 33,8% tenían más de 79 años (tabla 1).
Tabla 1.
Grupo de edad y prevalencia de comorbilidad asociada en el momento del estudio según género (n = 21.976)
| Hombres n = 11.422 (%) | Mujeres n = 10.554 (%) | Global n = 21.967(%) | |
|---|---|---|---|
| Edad media (DE) | 71,27 (11,60) | 75,11 (12,37) | 73,12 (12,13) |
| Grupos de edad | |||
| 18-39 años | 114 (1,0) | 125 (1,2) | 239 (1,1) |
| 40-65 años | 3.153 (27,6) | 1.988 (18,8) | 5.141 (23,4) |
| 66-79 años | 5.172 (45,3) | 3.997 (37,9) | 9.169 (41,7) |
| ≥ 80 años | 2.983 (26,1) | 4.444 (42,1) | 7.427 (33,8) |
| HTA | 7.862 (68,8) | 7.700 (72,9) | 15.562 (70,8) |
| Dislipidemia | 6.082 (53,2) | 6.020 (67,0) | 12.102 (55,1) |
| DM | 3.741 (32,8) | 3.049 (28,9) | 6.790 (30,9) |
| Fibrilación auricular | 1.462 (12,8) | 1.633 (15,5) | 3.095 (14,1) |
| Cardiopatía isquémica | 1.896 (16,6) | 1.077 (10,2) | 2.973 (13,5) |
| Arteriopatía periférica | 1.043 (9,1) | 320 (3,1) | 1.363 (6,2) |
| Insuficiencia cardiaca | 853 (7,4) | 1.077 (10,2) | 1.930 (8,8) |
| Insuficiencia renal | 1.301 (11,4) | 1.441 (13,7) | 2.742 (12,5) |
| Demencia | 649 (5,7) | 1.062 (10,1) | 1.711 (7,8) |
La prevalencia global de ECV fue del 2,33%, y del 11,86% en mayores de 75 años. El 72,7% de los individuos había presentado un accidente vascular cerebral establecido y el resto accidente isquémico transitorio, sin detectarse diferencias por edad ni sexo.
La media de edad en el primer episodio fue de 67,2 años (DE: 13,0), mayor en las mujeres que en los hombres: 69,2 años (DE: 13,4) vs. 65,3 años (DE: 12,2), respectivamente (p < 0,05). El sexo masculino predominaba hasta los 74 años (75,4% hombres, 59,7% mujeres), invirtiéndose a partir de esta edad (24,5 y 40,3%, respectivamente) (p < 0,0001). Se observó un aumento progresivo de la edad en el primer episodio. En los últimos 10 años fue de 63,8 (DE: 11,5) en el año 2003, de 67,6 (DE: 2,3) en 2007 y de 71,8 (DE: 12,6) en 2012 (p < 0,0001).
La comorbilidad registrada en el momento del estudio se muestra en la tabla 1. El 10% estaban incluidos en el programa de atención domiciliaria (12,2% en mujeres y 8% en hombres).
Según el último registro de hábito tabáquico en historia clínica, el 11,2% eran fumadores (8,9% en mujeres y 16,2% en hombres) y un 33,2% (7,5% en mujeres y 57,1% en hombres) ex fumadores.
El 20,8% de individuos no habían sido visitados por enfermería en los últimos 18 meses, el 4,5% por medicina y el 3,7% por ningún profesional (tabla 2); estos porcentajes llegaron al 46,4, al 13 y al 10,9%, respectivamente, en menores de 40 años. El porcentaje de pacientes con 4 o más visitas fue máximo en el grupo de 66-79 años.
Tabla 2.
Visitas por enfermería, medicina de familia y global por grupo de edad (n = 21.976)
| 18-39 años n = 239 (%) | 40-65 años n = 5.141 (%) | 66-79 años n = 9.169 (%) | ≥ 80 años n = 7.427 (%) | Global n = 21.976(%) | |
|---|---|---|---|---|---|
| Visitas enfermería | |||||
| Ninguna | 111 (46,4) | 1.388 (27,0) | 1.419 (15,5) | 1.649 (22,2) | 4.567 (20,8) |
| 1-3 visitas | 77 (32,2) | 1.380 (26,8) | 2.058 (22,4) | 1.794 (24,2) | 5.309 (24,2) |
| ≥ 4 visitas | 51 (21,3) | 2.373 (46,2) | 5.692 (62,1) | 3.984 (53,6) | 12.100 (55,1) |
| Visitas medicina | |||||
| Ninguna | 31 (13,0) | 246 (4,8) | 241 (2,6) | 479 (6,4) | 997 (4,5) |
| 1-3 visitas | 52 (21,8) | 659 (12,8) | 725 (7,9) | 756 (10,2) | 2.192 (10,0) |
| ≥ 4 visitas | 156 (65,3) | 4.236 (82,4) | 8.203 (89,5) | 6.192 (83,4) | 18.787 (85,5) |
| Visitas global | |||||
| Ninguna | 26 (10,9) | 215 (4,2) | 188 (2,1) | 374 (5,0) | 803 (3,7) |
| 1-3 visitas | 43 (18,0) | 422 (8,2) | 404 (4,4) | 512 (6,9) | 1.381 (6,3) |
| ≥ 4 visitas | 170 (71,1) | 4.504 (87,6) | 8.577 (93,5) | 6.541 (88,1) | 19.792 (90,1) |
Seguimiento y control
No existía ningún registro posterior al episodio sobre hábito tabáquico en el 3,7% de casos, sobre PA en el 3,5% y sobre colesterol LDL en el 6,5% (tabla 3); este porcentaje era más alto en el grupo de 18-40 años y menor en el grupo 66-79 años. El registro fue anterior a 18 meses en el 41,8, el 15,6 y el 21,5% de los casos, respectivamente. El grado de control, considerando los últimos 18 meses, fue del 75,4% para la abstención tabáquica, del 65,7% para PA < 140/90 y del 41,0% para colesterol LDL < 100 mg/dl. El grado de control para todos ellos fue menor en el grupo de 18-40 años y máximo en el de 66-79 años. El grado de control de la PA o el del colesterol LDL no se modificaron según los años de evolución del episodio. En los pacientes con cardiopatía isquémica se observa un mejor grado de control de colesterol LDL (54,1% vs 39%), pero no de las cifras de PA.
Tabla 3.
Registro y control óptimo de presión arterial, colesterol LDL y hábito tabáquico por grupo de edad (n = 21.976)
| 18-39 años n = 239 (%) | 40-65 años n = 5.141 (%) | 66-79 años n = 9.169 (%) | ≥ 80 años n = 7.427 (%) | Global n = 21.976(%) | |
|---|---|---|---|---|---|
| Sin registro | |||||
| Presión arterial | 39 (16,3) | 208 (4,0) | 182 (2,0) | 332 (4,5) | 761 (3,5) |
| Colesterol LDL | 85 (35,6) | 422 (8,2) | 352 (3,8) | 567 (7,6) | 1.426 (6,5) |
| Hábito tabáquico | 29 (12,1) | 194 (3,8) | 187 (2,0) | 403 (5,4) | 813 (3,7) |
| Control según último registro disponible | |||||
| Presión arterial < 140/90 | 178 (74,5) | 3.897 (75,8) | 6.981 (76,2) | 5.297 (71,3) | 16.353 (74,4) |
| Colesterol LDL < 100 mg/dl | 101 (42,3) | 4.069 (79,2) | 8.752 (95,5) | 6.441 (86,7) | 19.363 (88,1) |
| No tabaquismo activo | 136 (56,9) | 3.585 (69,7) | 8.182 (89,2) | 6.827 (91,9) | 18.730 (85,2) |
| Control según registro últimos 18 meses | |||||
| Presión arterial < 140/90 | 99 (41,4) | 3.261 (63,4) | 6.368 (69,5) | 4.714 (63,5) | 14.442 (65,7) |
| Colesterol LDL < 100 mg/dl | 41 (17,2) | 1.896 (36,9) | 4.134 (45,1) | 2.948 (39,7) | 9.019 (41,0) |
| No tabaquismo activo | 114 (47,7) | 2.967 (57,7) | 7.297 (79,6) | 6.212 (83,6) | 16.590 (75,5) |
El 27,8% de los individuos presentaban buen control de los 3 FRCV, el 43,6% de 2 de ellos y el 28,7% de uno o ninguno (tabla 4). Solo el 33,4% de los individuos de 18-40 años presentaban control de 2 o más FRCV, frente al 76,5% en el grupo de 66-79 años (p < 0,05). Se detectaron también diferencias estadísticamente significativas según género y tipo de episodio en el control de todos los FRCV y del número de factores controlados, excepto la PA. Solo se consideraron clínicamente relevantes según género para colesterol LDL < 100 (45,4% en hombres versus 36,3% en mujeres) y abstención tabáquica (64,7 y 87%, respectivamente).
Tabla 4.
Número de factores de riesgo cardiovascular con buen control por grupo de edad (n = 21.976)
| Núm. FRCV controlados | 18-39 años n = 239 (%) | 40-65 años n = 5.141 (%) | 66-79 años n = 9.169 (%) | ≥ 80 años n = 7.427 (%) | Global n = 21.976(%) |
|---|---|---|---|---|---|
| 0 | 37 (15,5) | 445 (8,7) | 205 (2,2) | 60 (0,80) | 747 (3,40) |
| 1 | 122 (51,0) | 1.527 (30,6) | 1.954 (21,3) | 1.907 (25,7) | 5.555 (25,3) |
| 2 | 57 (23,8) | 2.008 (39,1) | 4.113 (44,9) | 3.395 (45,7) | 9.573 (43,6) |
| 3 | 23 (9,60) | 1.116 (21,7) | 2.897 (31,6) | 2.065 (27,8) | 6.101 (27,8) |
Respecto a los fármacos (tabla 5), el 86,2% tenían prescritos anticoagulantes o antiagregantes, el 61,3% estatinas y el 61,8% IECA/ARA II o diurético. El 40,6% de los individuos cumplían los criterios de prescripción de fármacos, y el 36,2%, de 2 de ellos; estos porcentajes fueron del 5,9 y del 13,4%, respectivamente, en el grupo de menor edad. Se detectaron diferencias estadísticamente significativas en la prescripción de todos los fármacos y en el número total de fármacos prescritos según género y tipo de episodio inicial (p < 0,05), pero clínicamente relevantes solo para la prescripción de estatinas (64,7% en hombres y 57,6% en mujeres).
Tabla 5.
Prescripción de fármacos recomendados por grupo de edad (n = 21.976)
| Fármacos | 18-39 años n = 239 (%) | 40-65 años n = 5.141 (%) | 66-79 años n = 9.169 (%) | ≥ 80 años n = 7.427 (%) | Global n = 21.976(% |
|---|---|---|---|---|---|
| Antiagregante o anticoagulante | 112 (46,9) | 4.149 (80,7) | 8.204 (89,5) | 6.487 (87,3) | 18.952 (86,2) |
| Estatinas | 45 (18,8) | 3.317 (64,5) | 6.418 (70,0) | 3.688 (49,7) | 13.468 (61,3) |
| IECA, ARA II o diurético | 25 (10,5) | 2.764 (53,8) | 6.107 (66,6) | 4.683 (63,1) | 13.579 (61,8) |
| Número de fármacos recomendados prescritos | |||||
| 0 | 117 (49,0) | 615 (12,0) | 454 (5,0) | 581 (7,8) | 1.767 (8,0) |
| 1 | 763 (1,8) | 811 (15,8) | 1.078 (11,8) | 1.369 (18,4) | 3.334 (15,2) |
| 2 | 32 (13,4) | 1.726 (33,6) | 3.260 (35,6) | 2.942 (39,6) | 7.960 (36,2) |
| 3 | 14 (5,9) | 1.989 (38,7) | 4.377 (47,7) | 2.535 (34,1) | 8.915 (40,6) |
El grado de control fue superior en los individuos con prescripción de fármacos tanto para la PA (74% en individuos en tratamiento con IECA/ARA II o diurético versus 65,5% en individuos sin), como para el colesterol LDL (50,7% en individuos en tratamiento con estatinas versus 25,8% sin).
Discusión
La prevalencia de ECV en el presente estudio es similar a la descrita en la literatura. Al igual que otras poblaciones con ECV atendidas en atención primaria, se trata de individuos mayores20, de edad superior y mayor porcentaje de mujeres respecto a muestras de origen hospitalario13, 23.
La prevalencia de FRCV observada es similar a la de otros estudios realizados en atención primaria14, 15, 20, excepto la de HTA, ligeramente inferior en la población estudiada
Más del 95% de pacientes han sido visitados en el centro de salud, aunque solamente un 80% por enfermería. Teniendo en cuenta el papel primordial de enfermería en la educación sanitaria y seguimiento de los FRCV, estos datos identifican un punto de mejora, especialmente en los más jóvenes.
El cribado y el seguimiento de los FRCV son mejorables. Si bien el 95% de los individuos presentaban algún registro de PA y colesterol LDL, en el 20% de casos los registros no estaban actualizados en los últimos 18 meses. La situación es especialmente preocupante en los menores de 40 años, sin registro de PA en uno de cada 6 y de colesterol LDL en 4 de cada 10.
El porcentaje de individuos con buen control tensional es bastante superior al descrito en la literatura13, 23, 24. Estos valores pueden estar relacionados con una menor prevalencia de HTA en la población estudiada.
También se observa un mayor porcentaje de control de colesterol LDL respecto a algunos estudios13, 14, 15, pero similar al registrado en estudios más recientes23. Estos datos pueden ser reflejo del impacto de las últimas recomendaciones más restrictivas en cuanto a objetivo de grado de control y a la recomendación del uso sistemático de estatinas en prevención secundaria. Los pacientes que también presentan cardiopatía isquémica tienen un mejor grado de control, efecto observado ya en otros estudios14, 16.
La prevalencia de abstención tabáquica es más elevada a la descrita en otros estudios13, 14, 15, 17, 20, 23, 24. No puede descartarse cierto grado de infrarregistro de tabaquismo activo.
A pesar de estos mejores resultados, en la valoración conjunta de los FRCV existe margen de mejora, ya que menos de una tercera parte presentan buen control de los 3 factores.
Las guías de práctica clínica recomiendan el uso de 3 grupos farmacológicos para los pacientes que ha sufrido una ECV. Valorando conjuntamente el uso de fármacos recomendados se observa que solo 4 de cada 10 pacientes tienen una adecuada prescripción, datos similares a los obtenidos en el estudio Euroaspire III13 y superiores a los publicados por Heeley et al.16. Nuevamente, la situación es peor en los individuos más jóvenes. Contrasta en especial que solamente la mitad de los individuos en tratamiento con estatinas presentan cifras de buen control de colesterol LDL, datos consonantes con estudios similares13, 14, y de nuevo superiores a los de Heeley et al.16. A pesar de la eficacia de los fármacos actualmente disponibles, los objetivos terapéuticos parecen no estar suficientemente interiorizados en la prevención secundaria de la ECV y las dosis utilizadas son probablemente bajas. Estos datos ponen de manifiesto una falta evidente de seguimiento de las recomendaciones terapéuticas de las guías de práctica clínica por parte de los profesionales médicos. Estas recomendaciones están refrendadas por un alto nivel de evidencia25 que ha demostrado una disminución de la mortalidad en estos pacientes26. Esto lleva a una necesidad de reflexión de los profesionales y a la instauración de medidas correctoras de la tendencia a la inercia terapéutica.
En el grupo de pacientes de 66 a 79 años de edad se observan los resultados más favorables en cuanto a control de FRCV y a uso de fármacos recomendados. Así mismo es el grupo con mayor porcentaje de visitas en atención primaria, tanto por medicina como por enfermería. Por el contrario, se observa una tendencia opuesta en los más jóvenes.
Como limitaciones del estudio destaca, en primer lugar, la posibilidad de un sesgo de inclusión al quedar excluidos episodios leves transitorios que no consultaron a los centros de atención primaria. En segundo lugar, se analizaron casos prevalentes con un posible sesgo de supervivencia; el hecho de que la edad del primer episodio disminuye a medida que nos alejamos en el tiempo refrenda este posible sesgo; si esto se relacionara con mejor grado de control y seguimiento de las recomendaciones, nuestros resultados podrían estar sobrevalorados. En tercer lugar, se incluyeron todos los pacientes con registros de ECV sin revisión de los criterios diagnósticos; puesto que el objetivo principal del estudio no fue la evaluación epidemiológica sino la del seguimiento de las recomendaciones tras el diagnóstico, se considera que este punto no afecta a los resultados.
Como fortaleza del estudio, destacar el gran número de individuos incluidos y el reflejo de la práctica clínica real.
Como conclusión, el seguimiento de las recomendaciones de las guías clínicas para la prevención de la ECV en atención primaria es mejorable. Tratándose de población con ECV previa, creemos que debe hacerse un esfuerzo para la derivación/captación de estos pacientes, que en un 90-95% sí acuden al centro de salud. Es necesario introducir cambios organizativos que faciliten la captación de estos individuos cuando acuden al centro, especialmente los más jóvenes, y su inclusión en protocolos de prevención secundaria con participación activa de los profesionales de medicina y enfermería. Por otra parte, hay que establecer estrategias que fomenten la prescripción sistemática de los fármacos recomendados y una mayor agresividad para obtener el objetivo de control deseado.
Lo conocido sobre el tema
-
-
La prevención secundaria después de un ictus reduce significativamente el número de recurrencias y la morbimortalidad cardiovascular en estos pacientes.
-
-
Existen déficits importantes en la prevención secundaria de los pacientes que han tenido un ictus.
Qué aporta este estudio
-
-
La implementación de las recomendaciones de las guías clínicas para la prevención de la enfermedad cerebrovascular en atención primaria es mejorable, especialmente en los más jóvenes.
-
-
El grupo de pacientes de 66-79 años de edad presenta los mejores resultados en cuanto a control de factores de riesgo cardiovascular y al uso de fármacos recomendados. Así mismo, es el grupo con mayor porcentaje de visitas en atención primaria tanto por medicina como por enfermería. Por el contrario, se observa una tendencia opuesta en los más jóvenes.
-
-
Son necesarios cambios organizativos e intervención más activa de los profesionales, así como estrategias para combatir la inercia terapéutica.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Agradecimientos
Agradecemos al resto del equipo investigador que ha colaborado en el diseño del proyecto, en la recogida de los datos y en la valoración de los resultados: J. Barberà Viala, I. Campama Tutusaus, S. Cañadas Crespo, M. d’Lacoste Farré, L. Gardeñes Moron, P. Guirado Vila, M.A. Herrero Rabella, A. Izquierdo Martinez, V. Lagares Sevilla, A. Martinez Gomez, C. Moliner Molins, S. Olasolo Ausio, M. Pérez Gañán, M. Prats Guardiola, E. Quesada Suarez, A. Rascon Garcia, M. Regí Bosque, M. Retana Puigmartí, B. Robles Olmo, E. Rodero Perez, C. Rubio Ripolles, M. Sans Rubio, M. Solà Gonfaus y M. Tramunt Mestre.
Bibliografía
- 1.INE Defunciones según causa de muerte. INE 2009 [consultado 10 Feb 2016]. Disponible en: http://www.ine.es/prensa/np664.pdf
- 2.Alzamora M.T., Sorribes M., Heras A., Vila N., Vicheto M., Forés R. Ischemic stroke incidence in Santa Coloma de Gramenet (ISISCOG), Spain. A community-based study. BMC Neurol. 2008;8:5–13. doi: 10.1186/1471-2377-8-5. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 3.Díaz-Guzmán J., Egido-Herrero J.A., Fuentes B., Fernández-Pérez C., Gabriel-Sánchez R., Barberà G. Incidence of strokes in Spain: The Iberictus study. Data from the pilot study. Rev Neurol. 2009;48:61–65. [PubMed] [Google Scholar]
- 4.Díaz-Guzmán J., Bermejo-Pareja F., Benito-León J., Vega S., Gabriel R., Medrano M.J. Prevalence of stroke and transient ischemic attack in three elderly populations of Central Spain. Neuroepidemiology. 2008;30:247–253. doi: 10.1159/000135643. [DOI] [PubMed] [Google Scholar]
- 5.Kaplan R.C., Tirschwell D.L., Longstreth W.T.J., Manolio T.A., Heckbert S.R., Lefkowitz D. Vascular events, mortality, and preventive therapy following ischemic stroke in the elderly. Neurology. 2005;65:835–842. doi: 10.1212/01.wnl.0000176058.09848.bb. [DOI] [PubMed] [Google Scholar]
- 6.Lawes C.M.M., Bennett D., Feigin V.L., Rodgers A. Blood Pressure and stroke: An overview of published reviews. Stroke. 2004;35:776–785. doi: 10.1161/01.STR.0000116869.64771.5A. [DOI] [PubMed] [Google Scholar]
- 7.Bestehorn K., Wahle K. Impact of losartan on stroke risk in hypertensive patients in primary care. Clin Drug Investig. 2007;27:347–355. doi: 10.2165/00044011-200727050-00006. [DOI] [PubMed] [Google Scholar]
- 8.Amarenco P., Labreuche J., Lavallée P., Touboul P.J. Statins in stroke prevention and carotid atherosclerosis: Systematic review and up-to-date meta-analysis. Stroke. 2004;35:2902–2909. doi: 10.1161/01.STR.0000147965.52712.fa. [DOI] [PubMed] [Google Scholar]
- 9.Amarenco P., Bogousslavsky J., Callahan A., 3rd, Goldstein L.B., Hennerici M., Rudolph A.E. High-dose atorvastatin after stroke or transient ischemic attack. N Engl J Med. 2006;355:549–559. doi: 10.1056/NEJMoa061894. [DOI] [PubMed] [Google Scholar]
- 10.Baigent C., Blackwell L., Collins R., Emberson J., Godwin J., Peto R. Aspirin in the primary and secondary prevention of vascular disease: Collaborative meta-analysis of individual participant data from randomised trials. Lancet. 2009;373:1849–1860. doi: 10.1016/S0140-6736(09)60503-1. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 11.Saxena R., Koudstaal P. Anticoagulants versus antiplatelet therapy for preventing stroke in patients with nonrheumatic atrial fibrillation and a history of stroke or transient ischemic attack. Cochrane Database Syst Rev. 2004;18:CD000187. doi: 10.1002/14651858.CD000187.pub2. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 12.Glader E.L., Sjölander M., Eriksson M., Lundberg M. Persistent use of secondary preventive drugs declines rapidly during the first 2 years after stroke. Stroke. 2010;41:397–401. doi: 10.1161/STROKEAHA.109.566950. [DOI] [PubMed] [Google Scholar]
- 13.Heuschmann P.U., Kircher J., Nowe T., Dittrich R., Reiner Z., Cifkova R. Control of main risk factors after ischaemic stroke across Europe: Data from the stroke-specific module of the EUROASPIRE III survey. Eur J Prev Cardiol. 2014;22:1354–1362. doi: 10.1177/2047487314546825. [DOI] [PubMed] [Google Scholar]
- 14.Alvarez-Sabin J., Quintana M., Hernandez-Presa M.A., Alvarez C., Chaves J., Ribo M. Therapeutic interventions and success in risk factor control for secondary prevention of stroke. J Stroke Cerebrovasc Dis. 2009;18:460–465. doi: 10.1016/j.jstrokecerebrovasdis.2009.01.014. [DOI] [PubMed] [Google Scholar]
- 15.Abellán Alemán J., Ruilope Urioste L.M., Leal Hernández M., Armario García P., Tiberio López G., Martell Claros N. Control de los factores de riesgo cardiovascular en pacientes con ictus atendidos en Atención Primaria en España. Estudio ICTUSCARE. Med Clin (Barc). 2011;136:329–335. doi: 10.1016/j.medcli.2010.04.035. [DOI] [PubMed] [Google Scholar]
- 16.Heeley E., Anderson C., Patel A., Cass A., Peiris D., Weekes A. Disparities between prescribing of secondary prevention therapies for stroke and coronary artery disease in general practice. Int J Stroke. 2012;7:649–654. doi: 10.1111/j.1747-4949.2011.00613.x. [DOI] [PubMed] [Google Scholar]
- 17.Blanco M., Vivancos-Mora J., Castillo J. Cumplimiento de las medidas de prevención de factores de riesgo vascular en pacientes ingresados con ictus agudo. Análisis de un registro multicéntrico: Registro EPICES (III) Rev Neurol. 2012;54:523–529. [PubMed] [Google Scholar]
- 18.Ovbiagele B., Campbell S., Faiz A., Chambless L.E. Relationship between non-specific prescription pill adherence and ischemic stroke outcomes. Cerebrovasc Dis. 2010;29:146–153. doi: 10.1159/000262311. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 19.Francke A.L., Smit M.C., de Veer A.J.E., Mistiaen P. Factors influencing the implementation of clinical guidelines for health care professionals: A systematic meta-review. BMC Med Inform Decis Mak. 2008;8:38. doi: 10.1186/1472-6947-8-38. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 20.Clua-Espuny J.L., Piñol-Moreso J.L., Gil-Guillén V.F., Orozco-Beltrán D., Panisello-Tafalla A., Lucas-Noll J. Resultados de prevención cardiovascular primaria y secundaria en pacientes con ictus: Riesgo de recurrencia y supervivencia asociada (estudio Ebrictus) Rev Neurol. 2012;54:81–92. [PubMed] [Google Scholar]
- 21.Grupo de trabajo de la Guía de prevención del ictus. Centro Cochrane Iberoamericano, coordinador. Guía de práctica clínica sobre la prevención primaria y secundaria del ictus. Madrid: Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad y Consumo. Agència d’Avaluació de Tecnologia i Recerca Mèdiques; 2008. Guía de práctica clínica: AATRM N.° 2006/15 [consultado 10 Feb 2016]. Disponible en: http://www.guiasalud.es/GPC/GPC_442_Prevencion_Ictus.pdf
- 22.Baena JM, Barcelo E, Ciurana R, Franzi A, García MR, Ríos MA, et al. Colesterol i risc coronari. Barcelona: Institut Català de la Salut, 2009. Guies de pràctica clínica i material docent, núm. 15 [consultado 10 Feb 2016]. Disponible en: http://www.gencat.net/ics/professionals/guies/colesterol.htmç+
- 23.Cífková R., Wohlfahrt P., Krajčoviechová A., Jozífová M., Mayer O., Vaněk J. Blood pressure control and risk profile in poststroke survivors. J Hypertens. 2015;33:2107–2115. doi: 10.1097/HJH.0000000000000660. [DOI] [PubMed] [Google Scholar]
- 24.Kesarwani M., Perez A., Lopez V.A., Wong N.D., Franklin S.S. Cardiovascular comorbidities and blood pressure control in stroke survivors. J Hypertens. 2009;27:1056–1063. doi: 10.1097/hjh.0b013e32832935ce. [DOI] [PubMed] [Google Scholar]
- 25.Rigau Comasa D., Álvarez-Sabin J., Gil Núñez A., Abilleira Castells S., Borras Pérez F.X., Armario García P. Guía de práctica clínica sobre prevención primaria y secundaria del ictus. Med Clin (Barc). 2009;133:754–762. doi: 10.1016/j.medcli.2009.02.037. [DOI] [PubMed] [Google Scholar]
- 26.Hackam D.G., Spence J.D. Combining multiple approaches for the secondary prevention of vascular events after stroke: A quantitative modeling study. Stroke. 2007;38:1881–1885. doi: 10.1161/STROKEAHA.106.475525. [DOI] [PubMed] [Google Scholar]