La enfermedad de Graves (EG) es la causa más frecuente de hipertiroidismo1. El bocio, la oftalmopatía (25% de los pacientes) y el mixedema pretibial (MP) (1,5% de los pacientes) conforman la triada clásica2, 3. La EG con frecuencia presenta manifestaciones cutáneas y en el MP, el diagnóstico y el tratamiento precoz son importantes.
Describimos el caso de una mujer de 60 años, con antecedente de hipotiroidismo subclínico. Consulta por edema palpebral bilateral y lesiones cutáneas eritematosas no pruriginosas en zonas pretibiales de un mes de evolución.
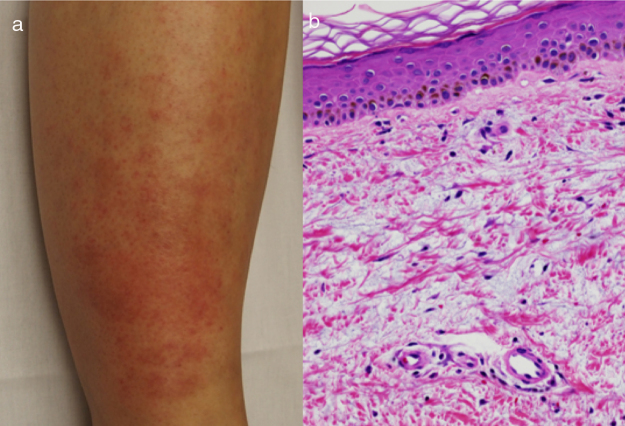
En la exploración presenta placas de morfología rectangular bien delimitadas, de 15-20 cm de diámetro mayor, eritematosas, no dolorosas, con superficie abullonada y discretamente calientes, localizadas en la zona pretibial bilateral (fig. 1 a). Además, presenta exoftalmos e hiperemia conjuntival bilateral, edema palpebral superior e inferior y limitación de la lateralización de la mirada con el ojo izquierdo.
Figura 1.
a. Placas de morfología rectangular bien delimitadas, de 15-20 cm de diámetro mayor, eritematosas no dolorosas, con superficie abullonada y discretamente calientes, localizadas en zona pretibial bilateral. b. Análisis histopatológico (tinción de hematoxilina-eoxina, x20 aumentos) que muestra una ligera hiperpigmentación basal y parabasal en la epidermis, y en la dermis un marcado depósito de mucina ácida entremezclado con fibrosis colagénica de patrón irregular, proliferación vascular e infiltración inflamatoria perivascular polimorfa (tinción hematoxilina-eosina, x20 aumentos).
En la analítica destaca perfil tiroideo con T3 total 2,82 nmol/l (ref.: 1,1-2,67 nmol/l), T4 libre 23,35 pmol/l (ref.: 9-24 pmol/l), TSH basal 0,057 microU/ml (ref.: 0,37-4,7 microU/ml) y TSI 27 UI/l (ref.: ≤ 14 UI/l). La gammagrafía tiroidea muestra hipercaptación difusa del tiroides. La resonancia magnética cerebral evidencia proptosis bilateral asociada a engrosamiento de los músculos recto externo e interno bilaterales. El análisis histopatológico muestra una ligera hiperpigmentación basal y parabasal en la epidermis, y en la dermis un marcado depósito de mucina ácida entremezclado con fibrosis colagénica de patrón irregular, intensa proliferación vascular e infiltración inflamatoria perivascular polimorfa, con frecuentes células cebadas (fig. 1 b).
Se diagnostica a la paciente de hipertiroidismo autoinmune en el contexto de enfermedad de Graves-Basedow, oftalmopatía tiroidea bilateral y mixedema pretibial. Inicia tratamiento con tiamazol y prednisona orales, colirio de lágrimas artificiales y corticoide tópico de alta potencia, con buena evolución.
En la EG, un defecto en la acción del linfocito T supresor permitiría a los linfocitos B sintetizar anticuerpos contra el receptor de la hormona estimuladora del tiroides1. Ello conllevaría, por un lado, a un exceso de T3 y T4 circulantes, responsables de manifestaciones cutáneas como la piel caliente, húmeda, pruriginosa y, por otro lado, a una alteración inmune con proliferación de fibroblastos y consecuente acumulación de glucosaminoglucanos y mucina, provocando engrosamiento cutáneo y potencial obstrucción de la microcirculación linfática y elefantiasis1, 3. La localización pretibial se explicaría por factores mecánicos locales, de ahí que ante traumatismos pueda desarrollarse MP1, 3, 4. El pelo fino y su caída y las uñas de Plummer son otras de las alteraciones dermatológicas1.
El MP se presenta como engrosamiento cutáneo unilateral o bilateral, asimétrico, normalmente bien definido, con pigmentación cutánea marrón-amarillenta y nódulos y placas eritematosas, la mayoría de las veces no dolorosas y, en ocasiones, pruriginosas3, 5. La afectación de los folículos pilosos da lugar a la «piel de naranja», hipertricosis e hiperhidrosis1. Se ha clasificado en 4 formas clínicas: indurada-edematosa, placa, nodular y elefantiásica (en orden decreciente de frecuencia)5.
El diagnóstico de MP es clínico ante hallazgos cutáneos típicos en el contexto de EG. La biopsia, que muestra acumulación de glucosaminoglucanos y mucina, y proliferación de fibroblastos, no es necesaria ante alta sospecha y contexto plausible3.
El control de la función tiroidea, la cesión del hábito tabáquico, los suplementos de selenio contra el estrés oxidativo, la pérdida de peso y evitar traumatismos, cirugías y biopsias innecesarias son algunas de las acciones preventivas3.
La aplicación de corticoides tópicos de media-alta potencia constituye el tratamiento clásico más empleado, habiéndose descrito buenos resultados aplicándolos en parche oclusivo6.
La remisión de las lesiones cutáneas parece depender en gran medida de la severidad y del inicio temprano del tratamiento3, 6, de ahí la importancia en su reconocimiento precoz.
Bibliografía
- 1.Burman K.D., McKinley-Grant L. Dermatologic aspects of thyroid disease. Clin Dermatol. 2006;24:247–255. doi: 10.1016/j.clindermatol.2006.04.010. [DOI] [PubMed] [Google Scholar]
- 2.Urrets-Zavalía J.A., Espósito E., Garay I., Monti R., Ruiz-Lascano A., Correa L. The eye and the skin in endocrine metabolic diseases. Clin Dermatol [Internet] 2016;34:151–165. doi: 10.1016/j.clindermatol.2015.12.001. [DOI] [PubMed] [Google Scholar]
- 3.Bartalena L., Fatourechi V. Extrathyroidal manifestations of Graves’ disease: A 2014 update. J Endocrinol Invest. 2014;37:691–700. doi: 10.1007/s40618-014-0097-2. [DOI] [PubMed] [Google Scholar]
- 4.Kishimoto I., Chuyen N.T., Okamoto H. Annularly arranged nodular pretibial myxedema after 7-year treatment of Graves’ disease. J Dermatol. 2018;45:110–111. doi: 10.1111/1346-8138.13750. [DOI] [PubMed] [Google Scholar]
- 5.Doshi D.N., Blyumin M.L., Kimball A.B. Cutaneous manifestations of thyroid disease. Clin Dermatol. 2008;26:283–287. doi: 10.1016/j.clindermatol.2007.10.020. [DOI] [PubMed] [Google Scholar]
- 6.Takasu N., Higa H., Kinjou Y. Treatment of pretibial myxedema (PTM) with topical steroid ointment application with sealing cover (steroid occlusive dressing technique: Steroid ODT) in Graves’ patients. Inter Med. 2010 doi: 10.2169/internalmedicine.49.2617. 49-665-9. [DOI] [PubMed] [Google Scholar]