Resumen
Objetivo
Validar un instrumento para medir la cultura de seguridad del paciente de los profesionales de atención primaria (AP) en España.
Métodos
Cuestionario Medical Office Survey on Patient Safety Culture (MOSPSC) elaborado por la Agency for Healthcare and Research in Quality (AHRQ). El proceso se realizó en 5 etapas: traducción de la versión original, evaluación de la equivalencia conceptual, valoración de la aceptabilidad y viabilidad, análisis de la validez del contenido y pilotaje del cuestionario adaptado y análisis de la respuesta y evaluación de las propiedades psicométricas.
Emplazamiento
Atención primaria.
Participantes
Se solicitó la colaboración de profesionales de AP de distintos servicios de salud siendo la muestra final de 185 profesionales.
Mediciones principales
Frecuencia, patrón de respuesta y poder de discriminación de cada pregunta. α de Cronbach y dimensiones obtenidas mediante análisis factorial.
Resultados
El 17,8% de los participantes contestaron todas las preguntas y el 28,7% dejaron sin responder o marcaron la opción «no lo sé/no procede» entre 1 y 4 preguntas. Todas las sentencias, con una única excepción, tienen capacidad de discriminación. El α de Cronbach es de 0,96 y la información se resume en 15 dimensiones con una adscripción de variables idéntica en 7 de las 12 dimensiones del cuestionario original.
Conclusiones
El cuestionario de la AHRQ traducido, adaptado, ampliado y validado es, para nuestro medio, un instrumento fiable y útil y debe emplearse para realizar comparaciones internacionales.
Palabras clave: Atención primaria de salud, Cuestionarios, Seguridad del paciente
Abstract
Objetive
To validate a tool to measure patient safety culture in Spanish primary care professionals.
Methods
Medical Office Survey on Patient Safety Culture (MOSPSC), from the Agency for Healthcare and Research in Quality (AHRQ). The process has been performed in five steps: original version traslation, conceptual equivalence evaluation, acceptability and viability assessment, content validity and questionnaire test and response analysis and psichometric properties assessment.
Setting
Primary care.
Subjects
185 Primary care professionals from different Spanish regions represented the sample test.
Main outcome measures
Frecuency, response pattern and discrimination power of each item.
Cronbach's alpha coefficient and dimensions obtained through factor analysis.
Results
17, 8% of respondents answered all the items and 28, 7% of them did not answer, or answered the option “Don’t know/Does not apply”, to one to four items. All the sentences, with only one exception, present discrimination capacity. Cronbach's alpha coefficient results 0,96 and information is sumarized in 15 factors obtaining the same items in 7 of the total 12 factors in the original questionnaire.
Conclusions
Traslated, adapted, extended and validated AHRQ questionnaire is, in this setting, a reliable and useful instrument and it must be used for international comparisons.
Keywords: Primary health care, Questionnaires, Patient safety
Introducción
El estudio APEAS, sobre seguridad de los pacientes en atencion primaria, estima una prevalencia de eventos adversos (EA) de 11,2‰, de los que el 54,7% eran leves, el 38,0% moderados y el 7,3% graves. De estos últimos, el 70% eran claramente evitables1. Se estima que, en nuestro país, 7 de cada 100 pacientes podrían verse afectados en un año, pudiendo evitarse en muchos casos2. Esto sugiere la necesidad de promover acciones que disminuyan los EA y mejoren la seguridad del paciente (SP) en los centros de salud (CS) españoles3. Sin embargo, la percepción de la ocurrencia de EA varía en función de la cultura de los profesionales4. Por ello, se precisa un cambio en el modo de afrontar los incidentes de forma que no sean tratados como fallos de las personas, sino como oportunidades para mejorar el sistema y prevenir el daño5, 6.
La cultura de SP puede definirse como el modo de pensar sobre la SP y la forma en que se implementa en una organización. Las organizaciones con una cultura positiva comparten la percepción de la importancia de la seguridad y confían en la eficacia de las acciones preventivas7. Dada la influencia de la cultura de la organización y de las actitudes de los equipos, se propone que la SP sea un área competencial y formativa esencial8 y que su medición pueda utilizarse para monitorizar el cambio de una forma eficiente.
En la búsqueda de un instrumento adecuado, se encontraron varias revisiones sobre las herramientas disponibles9, 10, 11. En 2008, la Agency for Healthcare and Research in Quality (AHRQ) diseñó un cuestionario para valorar la cultura de SP dirigido específicamente a la atención ambulatoria, denominado Medical Office Survey on Patient Safety Culture (MOSPSC)12. Esta herramienta valora la cultura de la SP en un entorno de trabajo en equipo, para profesionales sanitarios y no sanitarios, contiene sus dimensiones más importantes junto con aspectos importantes de calidad asistencial, presenta un desarrollo psicométrico riguroso y se ha aplicado extensamente permitiendo la comparación internacional.
El objetivo de este trabajo, ante las diferencias existentes entre el sistema sanitario español y el americano, es traducir, adaptar y validar el cuestionario MOSPSC para medir la cultura de SP entre los profesionales de atención primaria (AP) españoles.
Material y métodos
El cuestionario MOSPSC está constituido por 52 preguntas que miden 12 dimensiones del constructo de cultura de SP, siendo 6 de ellas específicas para las consultas de atención ambulatoria. Las sentencias están redactadas de forma que algunas expresan aspectos positivos y otras negativos, y las respuestas se presentan según una escala Likert de 5 o 6 opciones según la sección. El cuestionario también incluye 2 preguntas de valoración global de la SP y la calidad, completándose con una sección que recoge variables sociodemográficas y ligadas al puesto de trabajo y otra en la que los encuestados pueden escribir comentarios.
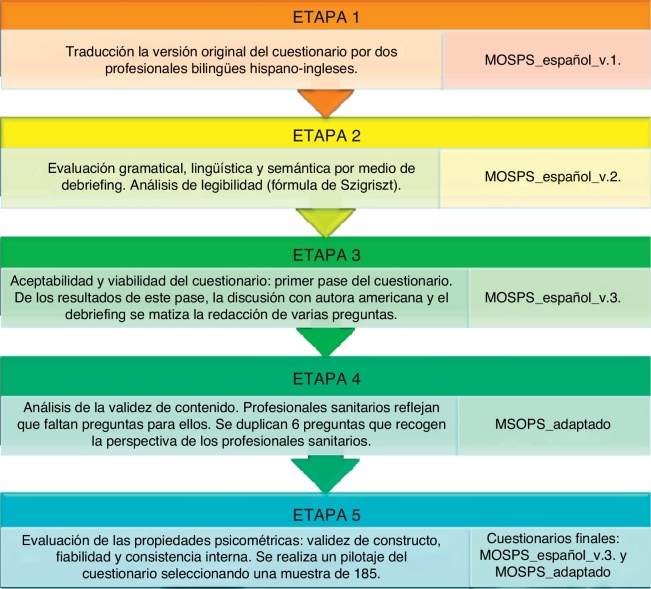
La adaptación transcultural ha sido realizada durante el año 2010, con el método de traducción/retrotraducción conceptual por personas bilingües13. El proceso se ha desarrollado en 5 etapas.
Etapa 1: traducción de la versión original
Dos traductores bilingües, con el español como lengua materna y experiencia en literatura científica biomédica, tradujeron la versión original del cuestionario, teniendo en cuenta las características de la sanidad española y sus CS. Ambas traducciones fueron discutidas con el equipo investigador manteniendo siempre un consenso con las autoras del cuestionario original. El resultado fue la primera versión en español.
Etapa 2: evaluación de equivalencia conceptual
Un médico de familia con experiencia laboral en países anglófonos evaluó la equivalencia conceptual, claridad y naturalidad de cada una de las frases y opciones de respuesta. Además se realizó una evaluación gramatical, lingüística y semántica por medio de debriefing14, 15 de los investigadores y de un grupo de profesionales de AP. Con las modificaciones se obtuvo una segunda versión cuya legibilidad fue analizada mediante la fórmula de Flesch-Szigriszt utilizando el programa INFLES16. Un traductor americano bilingüe realizó la primera retrotraducción.
Etapa 3: valoración de aceptabilidad y viabilidad
La aceptabilidad y viabilidad de la versión obtenida se valoraron mediante pilotaje del cuestionario en la II Jornada de SP en AP (Granada, 2009). Tras analizar los resultados, debatir con la autora americana y el debriefing, se matizó la redacción de varias preguntas obteniéndose una tercera versión más fiel al cuestionario original.
Etapa 4: análisis de la validez de contenido
En el debriefing, los profesionales sanitarios reflejaron que algunas preguntas solo se dirigían a no sanitarios, demandando la redacción de preguntas equivalentes para su categoría. Tras consultar con 2 expertos externos, se duplicaron 6 preguntas para recoger la opinión específicamente de profesionales sanitarios sobre aspectos de SP, replicando el texto que en origen se dirigía al personal no sanitario, obteniendo la «versión española adaptada» (anexo 1).
Etapa 5: pilotaje del cuestionario español adaptado. Análisis de la respuesta y evaluación de las propiedades psicométricas
Se obtuvo una muestra no probabilística solicitando la colaboración de al menos 30 profesionales (médicos, enfermeras y no sanitarios) de AP de los centros públicos de los servicios de salud de Aragón, Castilla y León, Castilla-La Mancha, Madrid, Andalucía y Cataluña.
Se ha valorado la frecuencia y el patrón de respuesta de cada pregunta. Se ha calculado su poder de discriminación comparando las puntuaciones medias de cada sentencia entre los individuos cuya puntuación en el total de la escala se situó por encima del percentil 75 y los que estaban por debajo del percentil 25. La consistencia interna de las dimensiones se ha determinado mediante el coeficiente αde Cronbach17. La estructura interna del cuestionario se ha analizado mediante un análisis factorial, por el método de componentes principales con rotación varimax18. El análisis estadístico ha sido efectuado con el programa SPSS v.15.0.
Esquema del estudio: Etapas de traducción, adaptación y validación del cuestionario MOSPSC al español
Estudio de traducción, adaptación y validación del cuestionario Medical Office Survey on Patient Safety Culture al español mediante el método de traducción/retrotraducción conceptual por personas bilingües realizado en 5 etapas. Las principales mediciones efectuadas han sido la frecuencia, el patrón de respuesta y el poder de discriminación de cada pregunta, así como el coeficiente α de Cronbach y las dimensiones obtenidas mediante análisis factorial.
Resultados
Las secciones, dimensiones y correspondientes preguntas del cuestionario original y de la estructura inicial de la versión española adaptada quedan reflejadas en la tabla 1. Los formularios, así como el informe completo, están disponibles en la web del ministerio de Sanidad, Servicios Sociales e Igualdad19. El índice de legibilidad de Flesch-Szigriszt obtiene un valor de 75,8, que se clasifica como «bastante fácil».
Tabla 1.
Secciones y dimensiones del cuestionario Medical Office Survey on Patient Safety Culture de la Agency for Healthcare and Research in Quality y de la estructura inicial de la versión española adaptada
| Secciones y dimensiones | Preguntas adscritas |
|
|---|---|---|
| Cuestionario original (AHRQ) | Versión española adaptadaa | |
| Sección A. Aspectos relacionados con la seguridad del paciente y calidad | ||
| Aspectos relacionados con la seguridad del paciente y calidad | A1-A9 | A1-A9 |
| Sección B. Intercambio de información con otros dispositivos asistenciales | ||
| Intercambio de información con otros dispositivos asistenciales | B1 - B5 | B1 - B4 |
| Sección C. Trabajando en el centro de salud | ||
| Trabajo en equipo | C1, C2, C5, C13 | C1, C2, C5, C13 |
| Ritmo y carga de trabajo | C3, C6, C11, C14 | C3, C6, C11, C14 |
| Formación del personal | C4, C7, C10 | C4, C7, C10 (C16), (C17), (C18) |
| Procedimientos establecidos en el centro | C8, C9, C12, C15 | C8, C9, C12, C15 (C19) |
| Sección D. Comunicación y seguimiento | ||
| Comunicación franca | D1, D2, D4, D10 | D1, D2, D4, D10 |
| Seguimiento de la atención a los pacientes | D3, D5, D6, D9 | D3, D5, D6, D9 |
| Comunicación sobre el error | D7, D8, D11, D12 | D7, D8, D11, D12 (D13), (D14) |
| Sección E. Apoyo al Liderazgo | ||
| Apoyo de los responsables del centro a la seguridad del paciente | E1-E4 | E1-E4 |
| Sección F. En el centro | ||
| Aprendizaje organizacional | F1, F5, F7 | F1, F5, F7 |
| Percepciones generales sobre la seguridad del paciente y la calidad: | F2, F3, F4, F6 | F2, F3, F4, F6 |
| Sección G. Puntuaciones globales sobre la calidad y seguridad | G1-G6 | G1-G6 |
| Sección H. Sobre su trabajo en el centro de salud | Descriptivos de los participantes | Descriptivos de los participantes |
| Sección I. Comentarios libres del encuestado | Observaciones | Obsevaciones |
aEntre paréntesis se muestran las preguntas incorporadas en la versión española adaptada del cuestionario.
Nota: Correspondencia de las preguntas del cuestionario MOSPSC con las incorporadas en la versión española adaptada (que incorpora sentencias duplicadas para profesionales sanitarios y no sanitarios): C4 (C16); C7 (C17); C10 (C18); C15 (C19); D7 (D13); D12 (D14).
Se aplicó el cuestionario adaptado a 185 profesionales. El 44,9% fueron médicos, el 30,3% enfermeras y el 19,4% administrativos. Desempeñaban un puesto de responsabilidad el 19,6%. La antigüedad en el centro fue superior a 6 años en 37,3% de los casos y menor a uno en el 14,5%. La mayoría (87,0%) trabajaba más de 32 h semanales.
El 17,8% de los participantes contestaron todas las preguntas y el 28,7% dejaron sin responder o marcaron la opción «no lo sé/no procede» entre 1 y 4 preguntas. La tabla 2 muestra la frecuencia de participantes que responden «no lo sé/no procede» o no responden («no respuesta»), junto con la media de preguntas sin respuesta en cada sección.
Tabla 2.
Frecuencia de no respuesta y media de preguntas no respondidas según la sección del cuestionario
| Sección (n.° de sentencias) | Porcentaje medio de no respuestaa |
Media de preguntas no respondidasa | ||||
|---|---|---|---|---|---|---|
| Total muestra (n = 185) |
Total sanitarios (n = 147) |
Médicos (n = 83) |
Enfermeras (n = 56) |
No sanitarios (n = 36) |
||
| A. Aspectos relacionados con la seguridad del paciente y la calidad (9) | 15,7% | 12,8% | 4,7% | 22,4% | 28,1% | 1,4 |
| B. Intercambio de información con otros dispositivos asistenciales(4) | 15,9% | 14,8% | 1,2% | 32,2% | 21,5% | 0,6 |
| C. Trabajando en el centro de salud (19) | 6,4% | 5,2% | 4,7% | 5,6% | 11,7% | 1,3 |
| D. Comunicación y seguimiento (14) | 13,1% | 10,5% | 8,8% | 12,3% | 23,8% | 1,8 |
| E. Apoyo al liderazgo (4)b | 12,1% | 9,5% | 9,4% | 9,9% | 28,6% | 0,5 |
| F. En el centro (7) | 15,7% | 15,2% | 15,7% | 13,3% | 19,1% | 1,1 |
| G1. Puntuaciones globales sobre la calidad (5) | 1,3% | 0,6% | 0,5% | 0,7% | 4,5% | 0,1 |
| G2. Puntuación global sobre la seguridad del paciente (1) | 0,0% | 0,0% | 0,0% | 0,0% | 0,0% | 0 |
| Total | 10,7% | 9,0% | 6,4% | 11,8% | 18,5% | 6,8 |
Total «No lo sé/no procede» + no respuesta.
Calculado sobre 143 cuestionarios resultantes de excluir los que manifestaron estar en posición de liderazgo.
Las dimensiones con peor respuesta son «Aspectos relacionados con la SP y calidad», «Intercambio de información con otros dispositivos asistenciales», «Aprendizaje organizacional» y «Percepciones generales sobre la SP y la calidad». Estas dimensiones acumularon todas las preguntas con una tasa de no respuesta superior al 15%. Se percibe además, una diferencia notable en el origen de la no respuesta, de forma que en las sentencias de las 2 primeras dimensiones mencionadas, la no respuesta es a expensas de la opción «no lo sé/no procede» (97,5 y 84,3% respectivamente), mientras que en el caso de las sentencias correspondientes al «Aprendizaje organizacional» y «Percepciones generales sobre la SP y la calidad» los encuestados no marcan ninguna opción de respuesta (74,9 y 74,1%, respectivamente).
Todas las preguntas, con la excepción de la C11, tienen capacidad de discriminación. Las puntuaciones medias, en el caso de la pregunta C11, de los grupos situados por debajo del percentil 25 y por encima del percentil 75 son 2,89 y 3,23, en una escala de 1 a 5, respectivamente. Esta pregunta se refiere a la suficiencia de personal no sanitario, para dar respuesta a las demandas de los pacientes.
El coeficiente α de Cronbach para el total de la escala es de 0,96. Los resultados de las diferentes subescalas, junto con los valores correspondientes que se obtuvieron en el pilotaje de la encuesta MOSPSC de la AHRQ, se muestran en la tabla 3. Los coeficientes α de Cronbach de las puntuaciones globales sobre la calidad y de 10 de las 12 dimensiones se sitúan entre los valores de 0,70 a 0,84. Solo las dimensiones «Formación del personal no sanitario», y «Seguimiento de la atención a los pacientes» obtienen valores ligeramente inferiores a 0,70.
Tabla 3.
Coeficientes α de Cronbach de las dimensiones del cuestionario Medical Office Survey on Patient Safety Culture de la Agency for Healthcare and Research in Quality y de la versión española adaptada
| Dimensiones | α de Cronbach Versión española adaptada (n = 185) |
α de Cronbach MOSPS - AHRQ (n = 4.200) |
|---|---|---|
| 1. Aspectos relacionados con la seguridad del paciente y calidad | 0,81 | 0,86 |
| 2. Intercambio de información con otros dispositivos asistenciales | 0,83 | 0,90 |
| 3. Trabajo en equipo | 0,75 | 0,83 |
| 4. Ritmo y carga de trabajo | 0,74 | 0,76 |
| 5. Formación del personal no sanitario | 0,63 | 0,80 |
| 5b. Formación del personal sanitario | 0,76 | |
| 6. Procedimientos establecidos en el centro: C8, C9, C12, C15 (C19) | 0,78 | 0,77 |
| 7. Comunicación franca | 0,70 | 0,81 |
| 8. Seguimiento de la atención a los pacientes | 0,66 | 0,78 |
| 9. Comunicación sobre el error: D7 (D13), D8, D11, D12 (D14) | 0,80 | 0,75 |
| 10. Apoyo de los responsables del centro a la seguridad del paciente | 0,78 | 0,76 |
| 11. Aprendizaje organizacional | 0,77 | 0,82 |
| 12. Percepciones generales sobre la seguridad del paciente y la calidad | 0,74 | 0,79 |
El número de factores extraídos en el análisis factorial fue de 15 (en el original de la AHRQ el número de dimensiones identificadas fue 12). El porcentaje de variabilidad que explican dichos factores es de 67,2%.
En cuanto a las comunalidades (proporción en que cada sentencia está explicada por el conjunto de factores retenidos), todas las sentencias presentan valores entre 0,48 de E4 y 0,81 de C17. Se ha estudiado la posible relación entre las sentencias que han obtenido unas cargas factoriales altas para el mismo factor y se ha comprobado que la estructura factorial de ambos cuestionarios es muy similar y la correspondencia con las dimensiones identificadas en el MOSPSC de la AHRQ es satisfactoria (tabla 4). La adscripción de variables es idéntica al cuestionario original en 7 de las 12 dimensiones. La versión adaptada añade una dimensión al duplicar preguntas sobre formación, para sanitarios y no sanitarios.
Tabla 4.
Correspondencia entre las dimensiones del cuestionario Medical Office Survey on Patient Safety Culture de la Agency for Healthcare and Research in Quality y la solución factorial de la versión española adaptada
| Cuestionario MOSPSC de la AHRQ |
Versión española adaptada: | |
|---|---|---|
| Dimensiones | Preguntas adscritas | componentes extraídos y preguntas adscritasb |
| - Aspectos relacionados con la seguridad del paciente y calidad | A1, A2, A3, A4, A5, A6, A7, A8, A9 | A2, A3, A4, A6, A7, A8, A9 |
| - Intercambio de información con otros dispositivos asistenciales | B1, B2, B3, B4, B5 | B1, B2, B3, B4 |
| - Trabajo en equipo | C1, C2, C5, C13 | C1, C2, C5, C13 |
| - Ritmo y carga de trabajo | C3, C6, C11, C14 | C3, C6, C11, C14 |
| - Formación del personal no sanitario | C4, C7, C10 | A5 C4, C7 |
| - | Formación del personal sanitario (C16)a, (C17)a |
|
| - Procedimientos establecidos en el centro | C8, C9, C12, C15 | C8, C9, C12, C15, (C19)a (C18)a |
| - Comunicación franca | D1, D2, D4, D10 | D1, D2 |
| - Seguimiento de la atención a los pacientes | D3, D5, D6, D9 | D3, D5, D6, D9 |
| - Comunicación sobre el error | D7, D8, D11, D12 | D4, D10 D7, (D13)a, D8, D12, (D14)a |
| - Apoyo de los responsables del centro a la seguridad del paciente | E1, E2, E3, E4 | E1, E2, E3, E4 |
| - Aprendizaje organizacional | F1, F5, F7 | D11, D14 F1, F5, F7 F2 |
| - Percepciones generales sobre la seguridad del paciente y la calidad | F2, F3, F4, F6 | F3, F4 |
| El paciente no consiguió una cita en las siguientes 48 h por un problema de salud A1 |
||
| Al personal no sanitario se le pide realizar tareas para las que no ha sido formado C10 |
||
Notas: 1) Correspondencia de las preguntas originales con las incorporadas en la tercera versión del cuestionario (duplicadas para profesionales sanitarios y no sanitarios): C4 (C16); C7 (C17); C10 (C18); C15 (C19); D7 (D13); D12 (D14); 2) En la fase 1 se decidió no considerar la pregunta B5 en la versión española adaptada.
Preguntas incorporadas en la solución factorial de la versión española adaptada del cuestionario.
Sentencias que tienen saturaciones superiores a 0,30.
Discusión
El proceso de traducción y retrotraducción se desarrolló de forma secuencial sin incidencias. Al realizar el debriefing se detectaron desajustes, como la valoración reiterada de que el cuestionario resultaba excesivamente largo y redundante en varias preguntas y que algunas de ellas resultaban difíciles de contestar. Ninguna de estas limitaciones pudo solventarse tras los intercambios de opinión con las autoras americanas alegando que, de otra forma, el cuestionario se alejaría ostensiblemente del original.
A pesar de ello, el cuestionario español y el ampliado tienen una validez de constructo, consistencia interna y estructura similares, lo que permite realizar comparaciones con los resultados de la AHRQ.
Un aspecto no resuelto es el problema de extensión, agravado lógicamente por la inclusión de preguntas adicionales. El cuestionario requiere al menos 20 min para su cumplimentación. La elaboración de una versión abreviada es una de las líneas de investigación futura.
En cuanto al menor poder de discriminación de alguna pregunta concreta, como la C11, podría deberse a un sesgo de conveniencia social: la percepción que tienen los profesionales sobre la presión asistencial, agravada probablemente por la situación de escasez que vivimos en cuanto a recursos humanos se refiere, está probablemente influyendo en sus respuestas, siendo esto claramente modificable.
Los valores de α de Cronbach obtenidos son parejos a los notificados por la AHRQ en la mayoría de las dimensiones, considerándose adecuados.
La no respuesta creemos que se muestra condicionada por la distinta organización del sistema sanitario en un país y otro y el papel claramente diferenciado que tiene cada profesional, con tareas también diferenciadas a las de los profesionales americanos y, a su vez, muy diferentes entre profesionales sanitarios y no sanitarios y entre médicos y enfermeras. Así, parece reflejarse que los encuestados no consideran que todos los aspectos abordados en la encuesta les incumban de igual manera.
Destaca la frecuencia de no respuesta en las dimensiones «Aprendizaje organizacional» y «Percepciones generales sobre la SP y la calidad», donde las preguntas no se refieren a aspectos que afecten a un determinado colectivo, ni se requiere, para su respuesta, disponer de una información de difícil acceso. Por el contrario, hacen referencia a aspectos centrales de la cultura de SP que pueden afectar a todos los trabajadores del centro. La falta de selección de una respuesta puede sugerir que no se ha realizado un planteamiento previo de estas cuestiones dejando traslucir una pobre cultura de SP.
El proceso ha demostrado que este cuestionario es una buena herramienta para el diagnóstico de la cultura de seguridad en AP y permite realizar comparaciones a nivel internacional.
Los profesionales manifestaron en numerosos comentarios que el tema les había resultado muy interesante por lo que creemos que es útil como intervención de sensibilización. Se podrían utilizar, como sugiere AHRQ, preguntas de dimensiones concretas que se quieran investigar20 y, en este caso, sería útil para evaluar el impacto de iniciativas de mejora concretas. Para ser una herramienta de autoevaluación periódica, debería ser más breve atendiendo a necesidades específicas de cada categoría profesional.
Podemos concluir que el cuestionario de la AHRQ traducido, adaptado y validado, es fiable y útil y debe emplearse para medir la cultura de SP en atención primaria en España y realizar comparaciones internacionales. No obstante, en nuestro ámbito sería más adecuado y manejable un cuestionario con menor número de ítems por lo que esta será una línea de investigación en el futuro.
Puntos clave
Lo conocido sobre el tema
Se conoce la importancia de la existencia de una cultura de seguridad del paciente para conseguir reducir los eventos adversos en la asistencia sanitaria, tanto en hospitales como en atención primaria.
No se dispone de un instrumento validado que permita describir de forma específica la cultura de seguridad del paciente existente en atención primaria en España.
Qué aporta este estudio
Este trabajo proporciona una herramienta validada para medir la cultura de seguridad del paciente de los profesionales de atención primaria en España.
Con este instrumento podremos conocer la percepción actual sobre seguridad del paciente de estos profesionales y su evolución con el paso del tiempo y las nuevas intervenciones.
Su desarrollo permitirá además la planificación de actividades que contribuyan a mejorar la cultura de seguridad del paciente y en consecuencia, reducir los episodios adversos en este ámbito.
Financiación
Estudio financiado por el ministerio de Sanidad, Servicios Sociales e Igualdad con el n.°: 20110341.
Agradecimientos
A Fernando Palacio Lapuente y a todo el grupo de SP de SEMFyC, a Susana Lorenzo Martínez, a Jorge Laya Gómez, a Clifton R. Chestnut, a Idoia Gaminde Inda, a José Joaquín Mira Solves, a las personas que han realizado la encuesta y el debriefing con todo su interés, a las personas que finalmente han realizado la encuesta en la fase de pilotaje final, a la Sociedad Española de Medicina Familiar y Comunitaria (SEMFyC), a la Sociedad Madrileña de Medicina Familiar y Comunitaria (SOMAMFyC) y especialmemente a Ana Pastor, al Ministerio de Sanidad, Servicios Sociales e Igualdad, muy especialmente a Yolanda Agra y a nuestras familias por el apoyo recibido.
Footnotes
El informe sobre el trabajo puede encontrarse en la página web del Ministerio de Sanidad, Servicios Sociales e Igualdad. Disponible en: http://www.msps.es/organizacion/sns/planCalidadSNS/docs/MOSPS.pdf
El proceso ha sido presentado en forma de ponencia en: 31 Congreso de la Sociedad Española de Medicina de Familia y Comunitaria, 2011; III Jornadas Seguridad del Paciente en el SESCAM, 2011; XVII Congreso Regional de la Sociedad Murciana de Medicina Familiar y Comunitaria de Murcia, 2011.
Se han presentado comunicaciones sobre las distintas fases del proceso en: II Jornada Mejora de la Seguridad del Paciente en Atención Primaria, 2009, y XXVIII Congreso de la Sociedad Española Calidad Asistencial, Santiago de Compostela, 2010.
Anexo 1. Encuesta sobre seguridad del paciente en atencion primaria.
INSTRUCCIONES PARA CUMPLIMENTAR LA ENCUESTA
-
•
Piense en cómo se hacen las cosas en su centro de salud/consultorio y dénos su opinión sobre los aspectos que afectan a la seguridad y calidad de los cuidados que se dispensan a los pacientes.
-
•
En esta encuesta, el término profesional sanitario hace referencia a los médicos, médicos residentes y enfermeras. El término personal no sanitario hace referencia al resto de los trabajadores del centro (administrativos, trabajadores sociales, etc.). El término personal o equipo hace referencia al conjunto de las personas que trabajan en el centro de salud.
-
•
Si alguna pregunta no le afecta o no sabe responderla, por favor, marque «No lo sé/no procede».
-
•
Si usted trabaja en más de una consulta o ubicación para su población asignada, cuando responda este cuestionario, hágalo atendiendo únicamente a los hechos del lugar donde pasa la consulta la mayor parte del tiempo.
SECCIÓN A: LISTADO DE ASPECTOS RELACIONADOS CON LA SEGURIDAD DEL PACIENTE Y LA CALIDAD
Los siguientes enunciados describen hechos que pueden ocurrir en el día a día del centro de salud/consultorio y que afectan a la seguridad de los pacientes y a la calidad asistencial. En su opinión, ¿con qué frecuencia han ocurrido los siguientes hechos en su centro de salud/consultorio en los últimos 12 meses?
| Acceso a la atención sanitaria | |||||||
| 1. El paciente no consiguió una cita en las siguientes 48 h por un problema de salud agudo | □ | □ | □ | □ | □ | □ | □ |
| Diariamente | Semanalmente | Mensualmente | Varias veces en los últimos 12 meses | Una o dos veces en los últimos 12 meses | Ninguna vez en los últimos 12 meses | No lo sé/no procede | |
| Identificación del paciente | |||||||
| 2. Se utilizó la historia clínica de otro paciente. | □ | □ | □ | □ | □ | □ | □ |
| Diariamente | Semanalmente | Mensualmente | Varias veces en los últimos 12 meses | Una o dos veces en los últimos 12 meses | Ninguna vez en los últimos 12 meses | No lo sé/no procede | |
| Historias clínicas | |||||||
| 3. La historia clínica del paciente no estaba disponible cuando se precisó | □ | □ | □ | □ | □ | □ | □ |
| Diariamente | Semanalmente | Mensualmente | Varias veces en los últimos 12 meses | Una o dos veces en los últimos 12 meses | Ninguna vez en los últimos 12 meses | No lo sé/no procede | |
| 4. La información clínica se archivó en la historia clínica de otro paciente. | □ | □ | □ | □ | □ | □ | □ |
| Diariamente | Semanalmente | Mensualmente | Varias veces en los últimos 12 meses | Una o dos veces en los últimos 12 meses | Ninguna vez en los últimos 12 meses | No lo sé/no procede | |
| Equipamiento médico | |||||||
| 5. El equipamiento médico no funcionó adecuadamente, precisaba reparación o sustitución. | □ | □ | □ | □ | □ | □ | □ |
| Diariamente | Semanalmente | Mensualmente | Varias veces en los últimos 12 meses | Una o dos veces en los últimos 12 meses | Ninguna vez en los últimos 12 meses | No lo sé/no procede | |
| Medicación | |||||||
| 6. Una oficina de farmacia contactó con el centro o la consulta para clarificar o corregir una prescripción | □ | □ | □ | □ | □ | □ | □ |
| Diariamente | Semanalmente | Mensualmente | Varias veces en los últimos 12 meses | Una o dos veces en los últimos 12 meses | Ninguna vez en los últimos 12 meses | No lo sé/no procede | |
| 7. La lista de medicación del paciente no se supervisó durante la consulta | □ | □ | □ | □ | □ | □ | □ |
| Diariamente | Semanalmente | Mensualmente | Varias veces en los últimos 12 meses | Una o dos veces en los últimos 12 meses | Ninguna vez en los últimos 12 meses | No lo sé/no procede | |
| Diagnósticos y pruebas complementarias | |||||||
| 8. Los resultados de algunas pruebas de laboratorio o de imagen no estaban disponibles cuando se precisaron | □ | □ | □ | □ | □ | □ | □ |
| Diariamente | Semanalmente | Mensualmente | Varias veces en los últimos 12 meses | Una o dos veces en los últimos 12 meses | Ninguna vez en los últimos 12 meses | No lo sé/no procede | |
| 9. Un resultado crítico anormal en alguna prueba de laboratorio o de imagen no fue supervisado en el día | □ | □ | □ | □ | □ | □ | □ |
| Diariamente | Semanalmente | Mensualmente | Varias veces en los últimos 12 meses | Una o dos veces en los últimos 12 meses | Ninguna vez en los últimos 12 meses | No lo sé/no procede | |
SECCIÓN B: INTERCAMBIO DE INFORMACIÓN CON OTROS DISPOSITIVOS ASISTENCIALES
En los últimos 12 meses, ¿con qué frecuencia ha tenido problemas en su centro para intercambiar información precisa, completa, adecuada y oportuna, con cada uno de los siguientes dispositivos asistenciales?
| 1. Problemas con servicios externos de pruebas complementarias (laboratorio, diagnóstico por imagen, etc.) | □ | □ | □ | □ | □ | □ | □ |
| Diariamente | Semanalmente | Mensualmente | Varias veces en los últimos 12 meses | Una o dos veces en los últimos 12 meses | Ninguna vez en los últimos 12 meses | No lo sé/no procede | |
| 2. Problemas con otras consultas médicas fuera del centro | □ | □ | □ | □ | □ | □ | □ |
| Diariamente | Semanalmente | Mensualmente | Varias veces en los últimos 12 meses | Una o dos veces en los últimos 12 meses | Ninguna vez en los últimos 12 meses | No lo sé/no procede | |
| 3. Problemas con oficinas de farmacia | □ | □ | □ | □ | □ | □ | □ |
| Diariamente | Semanalmente | Mensualmente | Varias veces en los últimos 12 meses | Una o dos veces en los últimos 12 meses | Ninguna vez en los últimos 12 meses | No lo sé/no procede | |
| 4. Problemas con hospitales | □ | □ | □ | □ | □ | □ | □ |
| Diariamente | Semanalmente | Mensualmente | Varias veces en los últimos 12 meses | Una o dos veces en los últimos 12 meses | Ninguna vez en los últimos 12 meses | No lo sé/no procede |
SECCIÓN C: TRABAJANDO EN EL CENTRO DE SALUD
¿Cuál es su grado de acuerdo con los siguientes enunciados?
| 1. Cuando alguien tiene excesivo trabajo los compañeros le ayudan | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 2. En este centro hay un buen ambiente de trabajo entre los componentes del equipo | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 3. En este centro, sentimos que atendemos con prisas a los pacientes | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 4. Este centro forma a su personal no sanitario en los nuevos procedimientos de trabajo que se ponen en marcha | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 5. En este centro, nos tratamos mutuamente con respeto | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 6. Tenemos demasiados pacientes asignados para el número de profesionales sanitarios que tiene el centro | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 7. En este centro se asegura que el personal no sanitario tenga la formación necesaria para su trabajo | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 8. Este centro está más desorganizado de lo que debiera | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 9. Tenemos procedimientos adecuados para evaluar que el trabajo en el centro se ha realizado correctamente | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 10. Al personal no sanitario se le pide realizar tareas para las que no ha sido formado | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 11. Tenemos suficiente personal no sanitario para manejar la carga de trabajo de los pacientes | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 12. En este centro tenemos problemas con la organización y distribución del trabajo | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 13. Este centro promueve el trabajo en equipo para el cuidado de los pacientes | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 14. Este centro tiene demasiados pacientes para hacer frente a todo de forma eficiente | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 15. El personal no sanitario del centro realiza sus tareas según los procedimientos que tienen establecidos | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 16. Este centro forma a su personal sanitario en los nuevos procedimientos de trabajo que se ponen en marcha | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 17. En este centro se asegura que el personal sanitario tenga la formación necesaria para su trabajo | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 18. Al personal sanitario se le pide realizar tareas para las que no ha sido formado | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 19. El personal sanitario del centro realiza sus tareas según los procedimientos que tienen establecidos | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede |
SECCIÓN D: COMUNICACIÓN Y SEGUIMIENTO
¿Con qué frecuencia ocurren las siguientes situaciones en tu centro de salud?
| 1. Los profesionales sanitarios del centro son receptivos a las propuestas de mejora de los no sanitarios | □ | □ | □ | □ | □ | □ |
| Nunca | Rara vez | A veces | La mayoría de las veces | Siempre | No lo sé/no procede | |
| 2. En este centro, se anima al personal no sanitario a expresar puntos de vista alternativos | □ | □ | □ | □ | □ | □ |
| Nunca | Rara vez | A veces | La mayoría de las veces | Siempre | No lo sé/no procede | |
| 3. El centro recuerda a sus pacientes cuándo deben citarse para revisiones o para actividades preventivas | □ | □ | □ | □ | □ | □ |
| Nunca | Rara vez | A veces | La mayoría de las veces | Siempre | No lo sé/no procede | |
| 4. El personal no sanitario teme hacer preguntas cuando algo parece que no está bien | □ | □ | □ | □ | □ | □ |
| Nunca | Rara vez | A veces | La mayoría de las veces | Siempre | No lo sé/no procede | |
| 5. En este centro se registra si nuestros pacientes crónicos siguen bien su plan de tratamiento | □ | □ | □ | □ | □ | □ |
| Nunca | Rara vez | A veces | La mayoría de las veces | Siempre | No lo sé/no procede | |
| 6. En nuestro centro se realiza un seguimiento cuando no se recibe el informe de un paciente que estamos esperando que nos remita un especialista de otro centro | □ | □ | □ | □ | □ | □ |
| Nunca | Rara vez | A veces | La mayoría de las veces | Siempre | No lo sé/no procede | |
| 7. El personal no sanitario siente que sus errores son utilizados en su contra | □ | □ | □ | □ | □ | □ |
| Nunca | Rara vez | A veces | La mayoría de las veces | Siempre | No lo sé/no procede | |
| 8. Todo el equipo habla abiertamente de los problemas del centro | □ | □ | □ | □ | □ | □ |
| Nunca | Rara vez | A veces | La mayoría de las veces | Siempre | No lo sé/no procede | |
| 9. En este centro se hacen revisiones a los pacientes que precisan un seguimiento | □ | □ | □ | □ | □ | □ |
| Nunca | Rara vez | A veces | La mayoría de las veces | Siempre | No lo sé/no procede | |
| 10. Es difícil expresar libremente cualquier desacuerdo en este centro | □ | □ | □ | □ | □ | □ |
| Nunca | Rara vez | A veces | La mayoría de las veces | Siempre | No lo sé/no procede | |
| 11. En este centro, buscamos la manera de prevenir los errores para que no vuelvan a ocurrir | □ | □ | □ | □ | □ | □ |
| Nunca | Rara vez | A veces | La mayoría de las veces | Siempre | No lo sé/no procede | |
| 12. El personal no sanitario está dispuesto a notificar fallos que observan en el centro | □ | □ | □ | □ | □ | □ |
| Nunca | Rara vez | A veces | La mayoría de las veces | Siempre | No lo sé/no procede | |
| 13. El personal sanitario siente que sus errores son utilizados en su contra | □ | □ | □ | □ | □ | □ |
| Nunca | Rara vez | A veces | La mayoría de las veces | Siempre | No lo sé/no procede | |
| 14. El personal sanitario está dispuesto a notificar fallos que observan en el centro | □ | □ | □ | □ | □ | □ |
| Nunca | Rara vez | A veces | La mayoría de las veces | Siempre | No lo sé/no procede |
SECCIÓN E: APOYO AL LIDERAZGO
-
1.¿Está usted en una posición de liderazgo con responsabilidad para tomar decisiones en la gestión de los recursos de su centro de salud? (coordinador médico, responsable de enfermería, responsable administrativo u otros gestores del centro).
-
a.SÍ (saltar a la sección F)
-
b.NO (responder a las preguntas de la 1 a la 4 que se muestran a continuación)
-
a.
Indique el grado de acuerdo con los siguientes enunciados:
| 1. Los responsables de su centro no están invirtiendo suficientes recursos para mejorar la calidad asistencial en este centro de salud | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 2. Los responsables de su centro pasan por alto los fallos relacionados con la asistencia que ocurren una y otra vez | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 3. Los responsables de su centro dan prioridad a los procesos relacionados con la mejora de la atención a los pacientes | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 4. Los responsables de su centro a menudo toman decisiones basadas en lo que es mejor para el centro en lugar de en lo que es mejor para los pacientes | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede |
SECCIÓN F: EN EL CENTRO
¿Cuál es su grado de acuerdo con los siguientes enunciados?
| 1. Cuando hay un problema en nuestro centro, valoramos si necesitamos cambiar la manera en que hacemos las cosas | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 2. Los procesos de nuestro centro son buenos para prevenir fallos que pueden afectar a los pacientes | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 3. En este centro se producen fallos con más frecuencia de lo que debieran | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 4. Si no cometemos más fallos que afecten a nuestros pacientes, es por casualidad | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 5. Este centro es capaz de modificar sus procesos para garantizar que los mismos problemas no vuelvan a ocurrir | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 6. En este centro, es más importante realizar más trabajo que la calidad de la atención | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede | |
| 7. Cuando introducimos cambios para mejorar la asistencia, comprobamos si funcionan | □ | □ | □ | □ | □ | □ |
| Muy en desacuerdo | En desacuerdo | Ni de acuerdo, ni en desacuerdo | De acuerdo | Muy de acuerdo | No lo sé/no procede |
SECCIÓN G: PUNTUACIONES GLOBALES
PUNTUACIONES GLOBALES SOBRE LA CALIDAD
-
1.
En general, ¿cómo puntuaría a su centro de salud en cada una de las siguientes dimensiones de la calidad asistencial?
| Centrado en el paciente | Responde a las preferencias individuales de los pacientes, a sus necesidades y valores | □ | □ | □ | □ | □ |
| Pobre | Aceptable | Buena | Muy buena | Excelente | ||
| Efectivo | Se basa en el conocimiento científico | □ | □ | □ | □ | □ |
| Pobre | Aceptable | Buena | Muy buena | Excelente | ||
| A tiempo | Minimiza esperas y demoras potencialmente perjudiciales | □ | □ | □ | □ | □ |
| Pobre | Aceptable | Buena | Muy buena | Excelente | ||
| Eficiente | Garantiza unos cuidados coste-efectivos (evita el despilfarro, la sobreutilización o el mal uso de los servicios) | □ | □ | □ | □ | □ |
| Pobre | Aceptable | Buena | Muy buena | Excelente | ||
| Equitativo | Ofrece la misma calidad asistencial a todos los individuos con independencia de su sexo, raza, etnia, nivel socioeconómico, idioma, etc… | □ | □ | □ | □ | □ |
| Pobre | Aceptable | Buena | Muy buena | Excelente |
PUNTUACIÓN GLOBAL EN SEGURIDAD DEL PACIENTE
-
2.
Globalmente, ¿cómo puntúa el sistema y los procedimientos clínicos que su centro de salud ha puesto en marcha para prevenir, detectar y corregir problemas que potencialmente pueden afectar a los pacientes?
| □ | □ | □ | □ | □ |
| Pobre | Aceptable | Bueno | Muy bueno | Excelente |
SECCIÓN H: PREGUNTAS SOBRE SU TRABAJO EN EL CENTRO DE SALUD
-
1.¿Cuánto tiempo lleva trabajando en este centro de salud?
-
1.Menos de 2 meses
-
2.De 2 meses a menos de un año
-
3.De un año a menos de 3 años
-
4.De 3 años a menos de 6 años
-
5.De 6 años a menos de 11 años
-
6.11 años o más.
-
1.
-
2.Habitualmente, ¿cuántas horas trabaja en este centro de salud?
-
1.De una a 4 h por semana
-
2.De 5 a 16 h por semana
-
3.De 17 a 24 h por semana
-
4.De 25 a 32 h por semana
-
5.De 33 a 40 h por semana
-
1.
-
3.¿Qué puesto tiene en el centro de salud? Marque la categoría que mejor refleje su trabajo.
-
1.Médico/MIR
-
2.Enfermera/enfermera especialista
-
3.Gestores:
-
3.1.Coordinador médico
-
3.2.Responsable del área administrativa
-
3.3.Responsable de enfermería
-
3.4.Otros gestores del centro
-
3.1.
-
4.Administrativos y otro personal no sanitario
-
5.Otros profesionales asistenciales en el centro de salud:
-
5.1.Auxiliar de clínica
-
5.2.Técnicos (de todos los tipos)
-
5.3.Fisioterapeuta (de todos los tipos)
-
5.4.Otros profesionales
-
5.1.
-
1.
SECCIÓN I: SUS COMENTARIOS
Este espacio está destinado a que pueda expresar cualquier comentario u opinión que tenga sobre la seguridad del paciente o la calidad de la asistencia en su centro.
GRACIAS POR CUMPLIMENTAR ESTA ENCUESTA
Bibliografía
- 1.Estudio APEAS . Ministerio de Sanidad y Consumo; Madrid: 2008. Estudio sobre la seguridad de los pacientes en atención primaria de salud. [consultado 29 Nov 2011]. Disponible en: http://www.msc.es/organizacion/sns/planCalidadSNS/resumenEstudioApeas2008.htm. [Google Scholar]
- 2.Actividad Asistencial en Atención Primaria. Sistema Nacional de Salud. Informe Resumen 2007-2008. Madrid: Ministerio de Sanidad y Consumo [consultado 29 Nov 2011]. Disponible en: http://www.msps.es/estadEstudios/estadisticas/docs/siap/Informe_de_Actividad_AP_2007-2008.pdf
- 3.Grupo de Seguridad del Paciente de la Sociedad Española de Medicina Familiar y Comunitaria. ¿Porqué un monográfico sobre seguridad del paciente? Revista Clínica Electrónica en Atención Primaria. 2010; Núm. 18 [consultado 29 Nov 2011]. Disponible en: http://ddd.uab.cat/pub/rceap/18874215n18/18874215n18.html
- 4.Borrell-Carrió F., Páez Regadera C., Suñol Sala R., Orrego Villagan C., Gil Terrón N., Martí Nogués M. Errores clínicos y eventos adversos: percepción de los médicos de atención primaria. Aten Primaria. 2006;38:25–32. doi: 10.1157/13090027. Disponible en: http://www.elsevier.es/es/revistas/atencion-primaria-27/errores-clinicos-eventos-adversos-percepcion-los-medicos-13090027-originales-2006. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 5.Institute of Medicine . National Academy Press; Washington, DC: 2001. Crossing the quality chasm: a new health system for the 21st century [Internet] [consultado 15 Oct 2011]. Disponible en: http://www.iom.edu/Reports/2001/Crossing-the-Quality-Chasm-A-New-Health-System-for-the-21st-Century.aspx. [PubMed] [Google Scholar]
- 6.Borrell Carrió F. Previsión de esfuerzo. Aten Primaria. 2007;39:567–569. doi: 10.1157/13110738. Disponible en: http://www.elsevierinstituciones.com/ei/ctl_servlet?_f=1012&from_elsevier=1&id_articulo=13110738. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 7.Nieva V.F., Sorra J. Safety culture assessment: a tool for improving patient safety in healthcare organizations. Qual Saf Health Care. 2003;12(Suppl. II):S17–S23. doi: 10.1136/qhc.12.suppl_2.ii17. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 8.Saura Llamas J. La seguridad del paciente, un área competencial y una oportunidad formativa para los residentes de medicina familiar y comunitaria. Aten Primaria. 2010;42:539–540. doi: 10.1016/j.aprim.2010.09.001. Disponible en: http://www.elsevierinstituciones.com/ei/ctl_servlet?_f=1012&from_elsevier=1&id_articulo=13184180. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 9.Colla J.B., Bracken A.C., Kinney L.M., Weeks W.B. Measuring patient safety climate: a review of surveys. Qual Saf Health Care. 2005;14:364–366. doi: 10.1136/qshc.2005.014217. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 10.Flin R., Burns C., Mearns K., Yule S., Robertson E.M. Measuring safety climate in health care. Qual Saf Health Care. 2006;15:109–115. doi: 10.1136/qshc.2005.014761. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 11.Use of Patient Safety Culture Instruments and Recommendations. Denmark: EUNetPaS; March 2010 [consultado 15 Oct 2011]. Disponible en: http://90plan.ovh.net/∼extranetn/images/EUNetPaS_Publications/eunetpas-report-use-of-psci-and-recommandations-april-8-2010.pdf
- 12.Medical Office Survey on Patient Safety Culture. December 2011. Agency for Healthcare Research and Quality, Rockville, MD. Disponible en: http://www.ahrq.gov/qual/patientsafetyculture/mosurvindex.htm
- 13.Speber A.D. Translation and validation of study instruments for cross-cultural research. Gastroenterology. 2004;126:S124–S128. doi: 10.1053/j.gastro.2003.10.016. [DOI] [PubMed] [Google Scholar]
- 14.Hess J., Singer E. Proceedings of the American Statistical Association (Survey Research Methods Section) American Statistical Association; Alexandria, VA: 1995. The role of respondent “debriefing” questions in questionnaire development; pp. 1075–1080. [Google Scholar]
- 15.Hughes KA. Comparing pretesting methods: cognitive interviews, respondent “debriefing” and behavior coding. Washington DC: Statistical Research Division; 2004. Research Report Series (Survey Methodology#2004-02).
- 16.Barrio Cantalejo I.M., Simón Lorda P., Melguizo Jiménez M., Escalona Labella I., Marijuán Angulo M.I., Hernando P. Validación de la Escala INFLESZ para evaluar la legibilidad de los textos dirigidos a pacientes. An Sist Sanit Navar. 2008;31:135–152. doi: 10.4321/s1137-66272008000300004. [consultado 29 Nov 2011]. Disponible en: http://dialnet.unirioja.es/servlet/listaarticulos?tipo_busqueda=EJEMPLAR&revista_busqueda=2906&clave_busqueda=198101. [DOI] [PubMed] [Google Scholar]
- 17.Bland J.M., Altman D.G. Statistics notes: Cronbach's alpha. BMJ. 1997;314:572. doi: 10.1136/bmj.314.7080.572. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 18.González-Valcárcel B. Análisis multivariante. Aplicación al ámbito sanitario. SG Editores; Barcelona: 1991. Análisis de componentes principales. [Google Scholar]
- 19.Traducción, validación y adaptación de un cuestionario para medir la cultura de seguridad del paciente en Atención Primaria. Madrid: Ministerio de Sanidad, Política Social e Igualdad; 2010 [consultado 29 Nov 2011]. Disponible en: http://www.seguridaddelpaciente.es/index.php/lang-es/investigacion/51-estudios/266-cuestionario-seguridad-atencion-primaria.html
- 20.Improving Patient Safety in Medical Offices: A Resource List for Users of the AHRQ Medical Office Survey on Patient Safety Culture. AHRQ Publication No. 11-0012-EF, June 2011. Agency for Healthcare Research and Quality, Rockville, MD. Disponible en: http://www.ahrq.gov/qual/mosurvey10/moimpptsaf.htm