Resumen
Objetivo
Estimar la prevalencia de automedicación en ancianos y describir las características de la automedicación y el estado de los botiquines caseros.
Diseño
Estudio descriptivo transversal.
Emplazamiento
Centro de atención primaria (AP) de ámbito urbano.
Participantes
240 pacientes de edad ⩾ 75 años.
Medidas principales
Cuestionario estructurado recogido por enfermería a domicilio entre abril y junio de 2006. Se definió automedicación en cuatro subgrupos: farmacológica o de herboristería, exclusivamente farmacológica, exclusivamente de herboristería y farmacológica y de herboristería. Las variables de estudio fueron: edad, sexo, vivir solo, número enfermedades crónicas, número de prescripciones crónicas y características del botiquín (acumulación de fármacos, fármacos caducados, fármacos fuera de prescripción crónica, lugar del botiquín y revisión periódica). Otras variables: tipos de fármacos, fuente y motivo agudo/crónico de la automedicación.
Resultados
La frecuencia de automedicación fue del 31,2% (intervalo de confianza [IC], 36%–26%), farmacológica en el 22,9% (IC, 27,5%–17,5%) y de herboristería 15,4% (IC, 17,3%–13,1%). Los fármacos más utilizados para la automedicación fueron los analgésicos (30,9%) y los fármacos para el resfriado (27,2%). La fuente más habitual fue la farmacia (49,3%). El 41,6% contenía fármacos fuera de la prescripción crónica y el 23,4% acumulaba más de tres cajas del mismo medicamento.
Conclusiones
Hay una importante prevalencia de ancianos que se automedican. Acumular fármacos en los domicilios es una práctica muy extendida. Es necesaria la educación sanitaria por diferentes ámbitos, farmacéuticos y profesionales de AP, en el uso responsable de la medicación tanto crónica como en la automedicación. Pese a la necesidad de promover el autocuidado, es necesario que los profesionales de AP sensibilizen a los pacientes sobre los efectos nocivos de la automedicación.
Palabras clave: Automedicación, Ancianos, Atención primaria
Abstract
Objective
To estimate the prevalence of self-medication in the elderly, to describe the characteristics of self-medication and home medicine cabinets.
Design
Cross-sectional descriptive study.
Setting
An urban primary health care (PHC) centre in Spain.
Participants
A total of 240 patients 75 years of age or older.
Main measurements
A structured questionnaire filled in by home care nurses from April to June 2006. Self-medication was classified into 4 sub-groups: pharmacological or herbal, exclusively pharmacological, exclusively herbal and pharmacological and herbal. The study variables were: age, sex, living alone, number of chronic diseases, number of chronic prescriptions and medicine cabinet characteristics (drugs accumulation, expired drugs, chronic drugs out of prescription, location of medicine chest and periodic review). Other variables were: drug types, source, and acute/chronic reason for self-medication.
Results
Self-medication frequency was 31,2% (95% CI, 26–36), with 22.9% (95% CI, 17.5–27.5) being pharmacological and 15.4% (95% CI, 23.1–17.3), herbal. The drugs most used in self-medication were analgesics (30.9%) and cold remedies (27.2%). The pharmacy was the most usual source (49.3%). A total of 41.6% contained drugs that were out of chronic prescription, and 34.4% accumulated more than three boxes of the same medication.
Conclusions
There is a significant prevalence of self-medication among the elderly. Accumulating drugs in homes is a very extensive practice. Pharmacists and PHC professionals need to be trained in the responsible use of chronic and self-medication. Although self-care has to be encouraged, PHC professionals must make their patients aware of the harmful effects of self-medication.
Keywords: Self-medication, Elderly, Primary care
Introducción
El autocuidado ha sido la forma más utilizada para el mantenimiento de la salud a lo largo de la historia. Actualmente, siguen siendo necesarios tanto para el manejo de las enfermedades agudas no graves, pero muy frecuentes, como para la prevención1. Una forma de autocuidado es la automedicación, que a menudo suele ser el primer paso antes de una demanda sanitaria2, 3.
Se considera automedicación adquirir fármacos sin receta médica, recuperar medicación utilizada anteriormente, conseguir fármacos de círculos sociales cercanos, utilizar medicamentos acumulados en los domicilios, prolongar o interrumpir un tratamiento médico e incrementar o disminuir las dosis del tratamiento prescrito4. Algunos de los factores más importantes de la automedicación son la influencia del farmacéutico, los familiares y amigos, la percepción del problema de salud, la familiaridad con el fármaco, la falta de acceso al médico y la facilidad de acceso al medicamento, el coste de los fármacos, etc.4. Estos factores hacen de los medicamentos otro producto de consumo de nuestra sociedad. En el estudio de Hernández et al5, un 45% de la población tenía fármacos innecesarios, de los cuales un 56% eran analgésicos.
En países como Estados Unidos, se potencia la automedicación2. Esta actitud salva al gobierno en materias de salud y beneficia a las industrias farmacéuticas. El Reino Unido posee diferentes fármacos: los que necesitan prescripción médica, los de supervisión farmacéutica (over-the-counter)6, 7 y aquellos sin supervisión médica ni farmacéutica que se encuentran en establecimientos alimentarios2. En resumen, mayor acceso al tratamiento de un síntoma.
La automedicación se plantea más preocupante en ancianos, ya que toman más fármacos y son más vulnerables a sus efectos secundarios, interacciones y efectos yatrogénicos8, 9, 10, 11. En algunas publicaciones12, 13 se contempla el papel educativo de enfermería en la automedicación, el mantenimiento y el control del botiquín y el seguimiento de la prescripción farmacológica.
El objetivo de nuestro estudio es estimar la prevalencia de automedicación en ancianos de 75 o más años y describir las características de la automedicación y el estado de los botiquines caseros.
Material y método
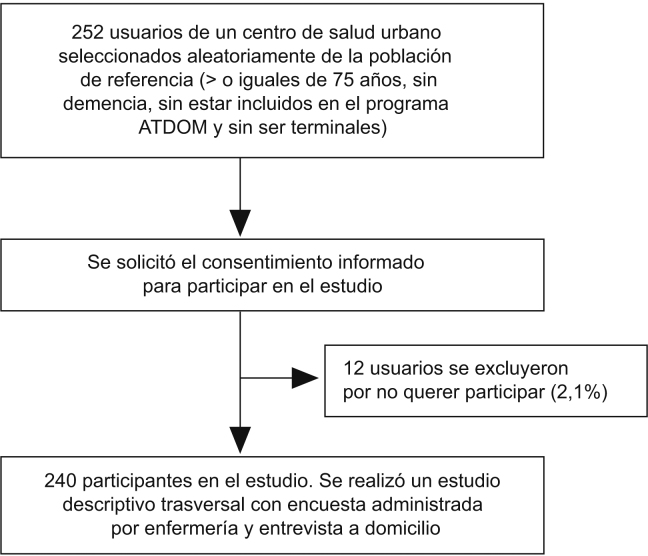
Estudio descriptivo transversal que incluyó a 240 personas de 75 o más años adscritos al área urbana del CAP Lepanto (Sabadell). Se extrajo un listado con los ancianos mayores de 75 años del registro informático e-cap. Se realizó un muestreo sistemático a partir del cálculo de la constante de muestreo extrayendo la primera unidad al azar. Las personas con criterios de exclusión o que se negaron a la participación, previa solicitud de su consentimiento, fueron omitidas, y se eligió al siguiente del listado. Se excluyó a las personas que no acudían al centro en los últimos 2 años, los enfermos terminales o con trastorno cognitivo, los ancianos itinerantes y los institucionalizados. Se creó un cuestionario específico, se realizó una prueba piloto y se entrenó a las entrevistadoras.
Las variables recogidas fueron: sociodemográficas (edad, sexo, vivir solo, tener cuidador, saber leer y escribir), indicadores de salud (más de tres enfermedades crónicas, el número de prescripciones crónicas) y variables relacionadas con la automedicación(número y tipo de fármacos, motivo agudo o crónico, fuente de automedicación y sugerencia de familiares y amigos a automedicarse). Variables relacionadas con el botiquín: acumulación de más de 3 cajas del mismo fármaco, presencia de fármacos caducados o en mal estado, fármacos fuera de la prescripción crónica, lugar del botiquín y revisión periódica.
Se consideraron cuatro subgrupos de automedicación (fig. 1): automedicación general (farmacológica o de herboristería), con respuesta positiva a una de las primeras cuatro preguntas o respuesta positiva a la quinta; automedicación farmacológica, con respuesta positiva a cualquiera de las primeras cuatro preguntas; automedicación de herboristería, con respuesta positiva a la quinta pregunta, y automedicación farmacológica y de herboristería, con respuesta afirmativa a una de las primeras cuatro preguntas y también a la quinta.
Figura 1.
Cuestionario de cinco preguntas sobre automedicación.
Enfermería aplicó a domicilio el cuestionario entre abril y junio de 2006, con posterior revisión del botiquín casero.
Los datos obtenidos se analizaron con el programa SPSS para Windows versión 12. El análisis descriptivo se realizó calculando las medias±desviación estándar para variables cuantitativas, proporciones e intervalos de confianza (IC) del 95% para las variables cualitativas. Posteriormente se hizo un análisis bivariable de las variables sociodemográficas y clínicas y de las variables sobre el botiquín entre los pacientes automedicados y los no automedicados; para la comparación de las variables cuantitativas, se utilizó la prueba de la t de Student y para las variables cualitativas, χ2.
Esquema general del estudio. Estudio descriptivo y transversal para estimar la prevalencia de la automedicación entre las personas de 75 o más años y describir las características de la automedicación y el estado del botiquín en el domicilio.
Resultados
Las características sociodemográficas de la muestra se presentan en la tabla 1. La media de edad fue 81,4±5,03 años. Respecto a los indicadores de salud, presenta más de tres enfermedades crónicas el 52,9%, con predominio de mujeres, y toma más de tres fármacos el 74,2%.
Tabla 1.
Características sociodemógraficas de las personas que se automedican y las que no
| Automedicación n=75 | No automedicación n=165 | Total n=240 | |
|---|---|---|---|
| Sexo | |||
| Hombre | 28 (37,3%) | 72 (43,6%) | 100 (41,7%) |
| Mujer | 47 (62,7%) | 93 (56,4%) | 140 (58,3%) |
| Edad | |||
| Hasta 80 años | 41 (54,7%) | 80 (48,5%) | 121 (50,4%) |
| Mayores de 80 años | 34 (45,3%) | 85 (51,5%) | 119 (49,6%) |
| N.o prescripciones | |||
| 0 fármacos | 1 (1,3%) | 6 (3,6%) | 7 (2,9%) |
| 1–3 fármacos | 19 (25,3%) | 36 (21,8%) | 55 (22,9%) |
| >3 fármacos | 55 (73,3%) | 123 (74,5%) | 178(74,2%) |
| Patologías crónicas | |||
| < 3 pat. crónicas | 40 (53,3%) | 87 (52,7%) | 127 (52,9%) |
| 3 o más patologías crónicas | 35 (46,7%) | 78 (47,3%) | 113 (47,1%) |
| Leer y escribir | |||
| Sí | 71 (94,7%) | 153 (92,7%) | 223 (92,9%) |
| No | 4 (5,3%) | 12 (7,3%) | 17 (7,1%) |
| Tiene cuidador | |||
| Sí | 19 (25,3%) | 45 (27,3%) | 64 (26,7%) |
| No | 56 (74,7%) | 120 (72,7%) | 176 (73,3%) |
| Vive solo | |||
| Sí | 14 (18,7%) | 20 (12,1%) | 34 (14,2%) |
| No | 61 (81,3%) | 145 (87,9%) | 206 (85,8%) |
La prevalencia de automedicación fue del 31,2% (IC del 95%, 26%–36%): farmacológica, el 22,9% (IC del 95%, 17,5%–27,6%); de herboristería u homeopatía, el 15,4% (IC del 95%, 11,3%–17,3%); los dos tipos de preparados, el 6,7%. Entre los pacientes automedicados hay un mayor porcentaje de mujeres (62,7%) que de varones (37,3%), estadísticamente significativo (p=0,028).
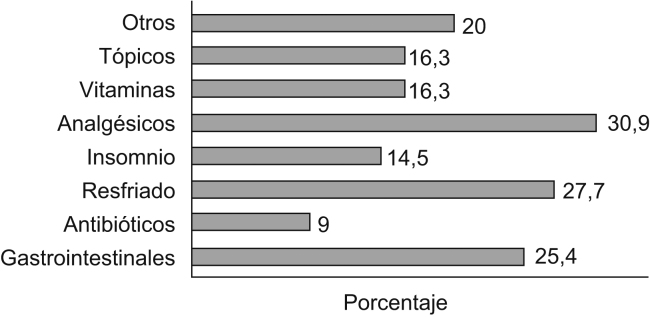
Los grupos terapéuticos más utilizados para la automedicación son los analgésicos, los fármacos para el resfriado y los gastrointestinales, como se observa en el figura 2. Se automedica por motivo agudo el 46,6% y por crónico, el 50,7%. Hasta los 80 años se automedican más por motivos agudos y los mayores, por motivos crónicos. La principal fuente es la farmacia (49,3%), seguida del círculo social (18,7%), el botiquín (17,3%) y la herboristería (17,3%).
Figura 2.
Tipos de fármacos más utilizados para la automedicación por los ancianos.
En cuanto a las características del botiquín, la acumulación de más de tres cajas del mismo fármaco se halló en el 23,4% (IC del 95%, 28,4%–18,4%). Un 11,6% (IC del 95%, 15,6%–7,6%) tenía fármacos caducados o en mal estado. Es más frecuente encontrar fármacos caducados entre los pacientes que se automedican (18,9%) que entre los que no (p=0,018). El 41,6% (IC del 95%, 47,8%–35%) tiene fármacos fuera de la prescripción crónica, y es estadísticamente significativo (p<0,001) encontrar más fármacos fuera de la prescripción crónica entre las personas que se automedican (74,3%) que entre las que no (26,1%) (tabla 2). El 35% (IC del 95%, 41%–29%) de los pacientes almacena los fármacos en lugares inadecuados, como el baño y la cocina. Solamente un 2,1% (IC del 95%, 3,9%–0,3%) mantiene el botiquín cerrado con llave y el 68,9% (IC del 95%, 74,7%–63,1%) admite revisarla periódicamente.
Tabla 2.
Características del botiquín de las personas que se automedican y las que no
| Automedicación n=75 | No automedicación n=165 | Total n=240 | |
|---|---|---|---|
| Acumulación de fármacos | 21 (28,8%) | 33 (20,9%) | 54 (23,4%) |
| Fármacos caducados | 14 (18,9%)a | 13 (8,2%) | 27 (11,6%) |
| Fármacos fuera de prescripción crónica | 55 (74,3%)b | 41 (26,1%) | 96(41,6%) |
| Lugar del botiquín | |||
| Cocina | 21 (28%) | 43 (26,4%) | 64 (26,9%) |
| Salón | 31 (41,3%) | 73 (44,8%) | 104 (43,7%) |
| Baño | 6 (8%) | 13 (8%) | 19 (8%) |
| Dormitorio | 36 (48%) | 89 (54,6%) | 125 (52,5%) |
| Otros | 4 (5,3%) | 16 (9,9%) | 20 (8,4%) |
| Cerrado con llave | 4 (5,3%) | 1 (0,6%) | 5 (2,1%) |
| Revisión periódica | 45 (61,6%) | 117 (72,2%) | 162 (68,9%) |
p<0,05.
p<0,001.
Discusión
De los estudios revisados, la mayoría con población general de edades comprendidas entre 18 y 79 años15, 16, la prevalencia de automedicación es diversa, desde un 14–20% a un 60–75%2, 13, 14. Curry et al12 hablan de una prevalencia en ancianos de un 25–60%, y del 25% en productos naturales. Estas diferencias entre prevalencias, incluida la nuestra, podrían deberse a las diversidad de políticas sanitarias y modelos farmacéuticos de los diferentes países, donde la promoción de la automedicación es desigual.
Los grupos terapéuticos más consumidos son analgésicos, los gastrointestinales y los fármacos para el resfriado, lo que coincide con la bibliografía consultada2, 19, 20. Mención especial merece el grupo de productos naturales o de herboristería, equívocamente considerados seguros en nuestra sociedad, con efectos beneficiosos y desprovistos de efectos adversos e interacciones medicamentosas. El conocimiento de las interacciones en estos productos es limitado y cabe una actitud vigilante en pacientes que se tratan con medicamentos de margen estrecho y con potencial de acción clínica relevante17, 18. La frecuencia de herboristería fue del 15,4%, menor que en otros estudios, donde se habla del 25%12, posiblemente por considerar en nuestro estudio solamente los productos vendidos en farmacias o en establecimientos especializados, sin tener en cuenta infusiones o productos de supermercados. Destacan la excesiva acumulación de medicamentos en los domicilios y la presencia de fármacos caducados y fuera de la prescripción crónica, hechos ya descritos en otros estudios5.
Entre las limitaciones del estudio hay sesgos de selección (negarse a participar en el estudio) y de información (diferente forma de recogida de datos entre las diferentes entrevistadoras, que algunos entrevistados se negaran a mostrar el botiquín y que realmente hayan enseñado toda la medicación presente en el domicilio) que podrían subestimar la prevalencia de automedicación. Otra limitación con riesgo de sobreestimar el resultado es la dificultad de conceptualizar la automedicación. Hay autores que no consideran el incumplimiento terapéutico, que correspondería a la pregunta 3 del cuestionario (fig. 1), como automedicación. Analizando la base de datos excluyendo dicha pregunta, la prevalencia de automedicación general es del 28,33% (IC del 95%, 34,03%–22,63%) y la de automedicación farmacológica, el 20% (IC del 95%, 25%–15%).
Con frecuencia olvidamos el grado de autonomía de nuestros pacientes, sus creencias y su decisión sobre cómo actuar ante la enfermedad y las dolencias. Son muchos los estudios que tratan el alto grado de incumplimiento terapéutico21, 22, que no deja de ser una forma en que nuestros pacientes expresan su autonomía. Muchos problemas identificados con el uso irracional de los medicamentos son fruto probable de las percepciones sobre los efectos de los fármacos, la facilidad de obtención y su gratuidad. Es necesario implicar a la Administración, la industria farmacéutica y el personal sanitario para trabajar conjuntamente en esta dirección, poniendo énfasis en medidas ya existentes, como adecuar el envase de los medicamentos a los tratamientos médicos y consolidar el funcionamiento de la receta electrónica. El personal sanitario y sobre todo el de enfermería son clave en la promoción de actividades de educación sanitaria que se orienten hacia la sensibilización del uso racional de los medicamentos, los aspectos nocivos de la automedicación no responsable y la mejora de aspectos del botiquín como su ubicación y las revisiones periódicas.
Lo conocido sobre el tema
-
•
Escasos estudios de automedicación en ancianos.
-
•
La automedicación es multifactorial donde intervienen factores económicos, políticos, antropológicos y culturales. Las percepciones que los usuarios tienen sobre los efectos de los fármacos, la facilidad de obtención y su gratuidad también influyen en su uso.
-
•
Alta comorbilidad y efectos yatrogénicos por el uso de polifarmacia y automedicación en ancianos.
Qué aporta este estudio
-
•
Prevalencia del 31,2% en automedicación farmacológica y de herboristería en ancianos.
-
•
Los grupos terapéuticos más consumidos son los analgésicos, los gastrointestinales y los fármacos para el resfriado.
-
•
Es estadísticamente significativo encontrar más fármacos fuera de la prescripción crónica entre las personas que se automedican que entre las que no.
Bibliografía
- 1.Baos Vicente V. Estrategias para reducir los riesgos de la automedicacion. Información Terapeutica del Sistema Nacional de Salud. 2000;24:147–152. [Google Scholar]
- 2.Francis S.A. Switching of prescription drugs to over-the-counter status: is it good thing for the elderly? Drugs Aging. 2005;22:361–370. doi: 10.2165/00002512-200522050-00001. [DOI] [PubMed] [Google Scholar]
- 3.Centro Andaluz de Informción de Medicamentos (CADIME) Automedicación: riesgos y beneficios. Boletín Terapeútico Andaluz. 1996;12:17–18. [Google Scholar]
- 4.Loyola A.I. Bambuí Project: a qualitative approach to self-medication. Cad Saúde Pública. 2004;20:1661–1669. doi: 10.1590/s0102-311x2004000600025. [DOI] [PubMed] [Google Scholar]
- 5.Hernandez E.B. Educacion sanitaria: el botiquin casero. Health promotion: home pharmacy. Seguim Farmacoter. 2004;2:46–49. www.farmacare.com [Google Scholar]
- 6.Barbero-Gonzalez Demanda de medicamentos de prescripción sin receta médica. Aten Primaria. 2006;37:78–87. doi: 10.1157/13084485. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 7.Szkolnicka B. Prescription and over-the-counter medication in deliberate self-poisoning and accidental overdosing-preliminary study. Przegl Lek. 2005;62:568–571. [PubMed] [Google Scholar]
- 8.Laporte Roselló J. Ús de fàrmacs en la gent gran. Butlletí d′informació terapeútica. 2001;13:39–44. [Google Scholar]
- 9.Lin Association of potentially inappropriate medication use with adverse outcomes in ambulatory elderly patients with chronic diseases: experience in a Taiwanese medical setting. Drugs Aging. 2008;25:49–59. doi: 10.2165/00002512-200825010-00006. [DOI] [PubMed] [Google Scholar]
- 10.Tulner Drug-drug interaction in a geriatric outpatient cohort: prevalence and relevance. Drugs Aging. 2008;25:343–355. doi: 10.2165/00002512-200825040-00007. [DOI] [PubMed] [Google Scholar]
- 11.George A systematic review of interventions to improve medication taking in elderly patients prescribed multiple medication. Drugs Aging. 2008;25:307–324. doi: 10.2165/00002512-200825040-00004. [DOI] [PubMed] [Google Scholar]
- 12.Curry L.C. Teaching older adults to self-manage medications: preventing adverse drugs reactions. J Gerontol Nurs. 2005;31:32–42. doi: 10.3928/0098-9134-20050401-09. [DOI] [PubMed] [Google Scholar]
- 13.Johnson M. Risk factors for an untoward medication event among elders in community-based nursing caseloads in Australia. Plublic Health Nurs. 2005;22:36–44. doi: 10.1111/j.0737-1209.2005.22106.x. [DOI] [PubMed] [Google Scholar]
- 14.Beitz R. Self-medication with over-the-counter (OTC) preparations in Germany. Bundesgesundhestsblatt Gesundhertsforschung Gesundhertisschutz. 2004;47:1043–1050. doi: 10.1007/s00103-004-0923-3. [DOI] [PubMed] [Google Scholar]
- 15.Boardman H. Use of community pharmacies: a population-based survey. J Public Health (Oxf) 2005;27:254–262. doi: 10.1093/pubmed/fdi032. [DOI] [PubMed] [Google Scholar]
- 16.Murray M.D. A conceptual Framework to study medication adherence in older adults. Am J Geriatr Pharmacother. 2004;2:36–43. doi: 10.1016/s1543-5946(04)90005-0. [DOI] [PubMed] [Google Scholar]
- 17.Martín conde Interacciones de los fármacos con los alimentos y las hierbas. JANO. 2006;1613:61–63. [Google Scholar]
- 18.Shahrokh L.E. Elderly herbal supplement users less satisfied with medical care than nonusers. J Am Diet Assoc. 2005;105:1138–1140. doi: 10.1016/j.jada.2005.04.002. [DOI] [PubMed] [Google Scholar]
- 19.Turumen J.H. Frequent analgesic use at population level: prevalence and patterns of use. Pain. 2005;115:374–381. doi: 10.1016/j.pain.2005.03.013. [DOI] [PubMed] [Google Scholar]
- 20.Peterson G.M. Selecting nonprescription analgesics. Am J Ther. 2005;12:67–79. doi: 10.1097/00045391-200501000-00010. [DOI] [PubMed] [Google Scholar]
- 21.Leal Hernandez Paciente polimedicado: ¿conoce la posología de la medicación?, ¿afirma tomarla correctamente? Aten Primaria. 2004;33:451–456. doi: 10.1016/S0212-6567(04)79431-7. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 22.Palop Larrea V. Adherencia al tratamiento en el paciente anciano. Información terapeutica del Sitema Nacional de Salud. 2004;28 [Google Scholar]