Resumen
Objetivos
Conocer la visión de los pacientes que acuden a su médico de familia sobre su participación en la toma de decisiones (TD).
Diseño
Estudio cualitativo y cuantitativo, observacional descriptivo transversal. Emplazamiento: 58 centros de salud de España.
Participantes
Pacientes que acudieron a las consultas de 97 médicos de familia.
Mediciones principales
Mediante entrevista personal se les realizaron 5 preguntas de diferente tipo (cerradas, cerradas con opciones de respuesta y abiertas).
Resultados
Participaron 658 pacientes: 52 ± 17,4 años y 62% mujeres, que consultaron con 97 médicos en 36 centros urbanos (458) y 22 rurales (200). El 94% (620) de los pacientes contestaron estar satisfechos con la TD y hasta el 41% (266) pensaban que en esta debía participar solo el médico. Sin embargo, tras la consulta un 60% de todos los pacientes (360) declararon que les habría gustado opinar sobre las opciones planteadas pero que el médico no les animó a ello. Además, los pacientes consideraron que aspectos relacionados con la información, discusión de opciones, formas de decidir, el consejo médico, la escucha activa y la empatía habrían favorecido su participación.
Conclusiones
La mayoría de los pacientes tras una consulta concreta desean poder dar su opinión a la/s propuesta/s de tratamiento que surgen, sin embargo perciben que sus médicos raramente les ofrecen estas oportunidades de participación. Determinados tipos de preguntas favorecen la detección de estas necesidades y el planteamiento de estrategias para incorporarles al proceso de TD.
Palabras clave: Participación del paciente en la toma de decisiones, Percepción del paciente, Preferencias, Cuestionarios, Atención primaria
Abstract
Objectives
To find out the views of the patient on their participation in decision making (DM) when visiting their family physician.
Design
A cross-sectional, qualitative and quantitative study.
Setting and participants
Patients attending their family doctors in diverse geographical Health Centres.
Measurements
Personal interviewing using different kinds of questions (close-ended, close-ended with options and open-ended questions).
Results
Patients participation: 658 (52 ± 17.4 years, 62% females, consulting with 97 doctors (from urban centres: 36 (458); rural centres: 22 (200). Most patients (94%; 620) declared to be satisfied with DM and up to 41% (266) thought that DM should be taken only by the doctor. Nevertheless, after the consultation 60% of patients (360) confirmed that they would have liked the physician to have asked them for their opinion, but the doctor did not encourage them to do this. Furthermore, patients considered information, discussion about options, ways to make decisions, medical advice, active listening and empathy as key aspects to encourage them to participate.
Conclusions
After a medical consultation, most patients wanted to give their opinion about the proposals of treatment. Nevertheless, they felt that their doctors offered them these opportunities on very few occasions. Some types of questions are better than others in detecting of these kinds of needs, and are more useful to design strategies for involving patients in the DM process.
Keywords: Patient participation in decision making, Patient perceptions, Patient preferences, Surveys, Primary Care
Introducción
La participación del paciente en la toma de decisiones (TD) representa actualmente en la práctica clínica la piedra angular del principio ético de autonomía. Sin embargo, los estudios publicados hasta la fecha revelan que los deseos de participación de los pacientes son muy variables. Por ejemplo, en encuestas dirigidas a la población general, Levinson et al1 encontraron que el 52% de los que respondían preferían dejar la decisión final al médico. Similares resultados obtuvieron en nuestro país Delgado et al2 y Coulter y Jenkinson3, donde esta cifra se situaba entre el 60 y el 68%. Además, hasta la fecha las investigaciones muestran que los resultados de salud en aquellos que desean y participan en las decisiones están todavía limitados a aspectos conductuales o de satisfacción4, 5. Por otra parte, se ha comprobado que la variabilidad en los deseos de los pacientes de participar en la TD se debe en parte a las dificultades en la interpretación de las preguntas de los cuestionarios6 o a otras limitaciones de estos instrumentos para cuantificar este fenómeno7, pero también a una diferenciación inadecuada entre lo que serían tareas de diagnóstico y de TD6.
Un asunto adicional de gran importancia en este debate es que pacientes y médicos difieren en aspectos tan importantes como la conceptualización de la participación en la TD. Así, mientras que los estudios, generalmente cualitativos, que indagan este aspecto con pacientes muestran que para éstos participar significa principalmente que el médico se esfuerce por conocerlos como personas y recibir y aportar información significativa sobre todo el proceso8, 9, 10, 11, para los expertos se precisa la presentación exhaustiva de opciones equilibradas para elegir12, 13, 14. Si esto es así, los actuales instrumentos utilizados para medir este fenómeno pueden no estar reflejando adecuadamente las auténticas preferencias de los pacientes sobre este particular. Principalmente por este motivo y por la escasez de estudios en nuestro ámbito cultural hemos diseñado el presente trabajo que pretende contribuir a un mejor conocimiento sobre la opinión de los pacientes que han acudido a su médico de familia acerca de la participación en la TD.
Sujetos y métodos
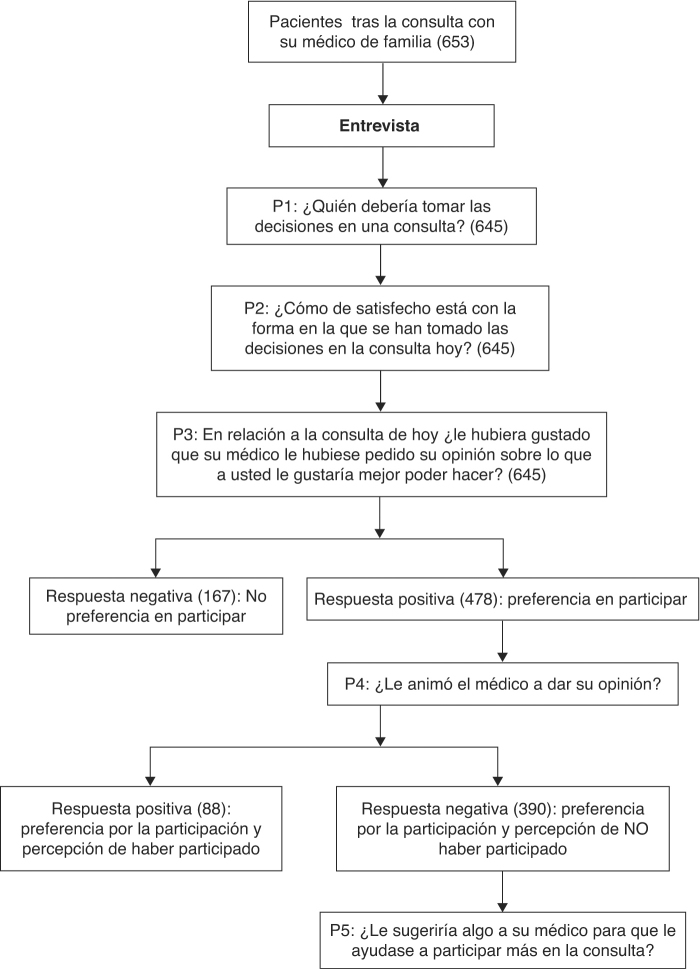
Se diseñó un estudio cualitativo y cuantitativo observacional descriptivo transversal. En función del tamaño muestral necesario, se seleccionaron aleatoriamente (muestreo sistemático) entre 6 y 8 pacientes que acudieron a las consultas de 97 médicos de familia (con más de 5 años de práctica clínica en los últimos años y que accedieron a participar) de centros de salud ubicados en diferentes zonas del país (Cantabria, La Rioja, Córdoba, Jaén y Málaga), por algún problema incidente o relacionado con su enfermedad crónica previa. Tras solicitar su consentimiento informado mediante impreso diseñado al efecto y explicado al paciente inmediatamente antes de la consulta, una entrevistadora (trabajaron 2 entrevistadoras que previamente siguieron un proceso de entrenamiento) abordaba inicialmente al paciente con una pregunta introductoria (P1) que exploraba la idea de éste sobre quién debería tomar las decisiones en la consulta (el médico es el que debe decidir/de mutuo acuerdo entre el médico y el paciente/el paciente es el que debe decidir). La percepción del paciente sobre cómo se había desarrollado el proceso de TD fue valorada inmediatamente después de la consulta en un lugar habilitado expresamente mediante 2 tipos de preguntas15: inicialmente con una pregunta cerrada sobre el grado de satisfacción (P2) (¿Cómo de satisfecho está con la forma en la que se han tomado las decisiones en la consulta de hoy?) con 3 niveles de respuesta (poco, moderadamente y completamente satisfecho); y después con otra pregunta (P3) que exploraba los deseos de los pacientes sobre el hipotético hecho de que su médico le hubiese pedido su opinión sobre la opción/opciones propuestas en la consulta que acababa de realizar (En relación con la consulta de hoy, ¿le hubiera gustado que su médico le hubiese pedido su opinión sobre lo que a usted le gustaría mejor poder hacer?). Una respuesta negativa a esta última pregunta se consideró como no preferencia por la participación y la positiva como preferencia por la participación. En estos últimos pacientes se valoró la percepción sobre su participación preguntándoles si el médico les había animado a dar su opinión o no (P4). Una respuesta afirmativa a esta pregunta era catalogada como preferencia por la participación y percepción de haber participado, mientras que una respuesta negativa significó preferencia por la participación y percepción de no haber participado. Esta última se consideró como medida de discrepancia. A estos pacientes se les realizó una última pregunta abierta (P5): ¿Le sugeriría algo a su médico para que le ayudase a participar más en la consulta?
Los resultados fueron objeto de un análisis cuantitativo descriptivo. La existencia de posibles diferencias entre las medidas obtenidas entre las preguntas cerradas y las abiertas se exploró mediante el test de McNemar (p < 0,05). Para otras comparaciones realizadas se usaron las pruebas t de Student y ji al cuadrado. El análisis cualitativo consistió en un proceso de categorización de las respuestas realizado de manera independiente por 3 investigadores. El análisis colectivo del proceso de triangulación de datos se realizó en 4 sesiones. La categorización de las respuestas aportadas por cada investigador fue puesta en común. Las discrepancias se resolvieron por consenso. Finalmente, se obtuvo un conjunto de categorías y subcategorías que agruparon las respuestas obtenidas.
Esquema general del estudio: Estudio transversal mediante entrevista de pacientes que acudieron a consulta de 97 médicos de familia de 58 centros de salud.
Resultados
Se invitó a participar a 723 pacientes que cumplían criterios de inclusión. No se incluyeron 65 (9%) porque no dieron su consentimiento o abandonaron tras prolongarse excesivamente el tiempo de espera para ser atendidos por el entrevistador. Finalmente participaron en el estudio 658 (91%) pacientes, que consultaron con 97 médicos (60% varones) en 36 centros de salud urbanos y 22 rurales. De los pacientes, 401 (62%) eran mujeres y la mayoría tenían estudios primarios, 281 (43%), y medios, 184 (28%). Sus edades oscilaron entre los 18 y los 88 años con una media de 52 años (DE: 17,4). De zonas urbanas procedían 458 pacientes y 200 de rurales. El nivel sociocultural fue más alto en los procedentes de zonas urbanas (9 vs 31% con estudios primarios y 32 vs 19% con medios; p = 0,001). Los tipos de problemas de salud fueron clasificados siguiendo la CIAP-2. Los más frecuentemente atendidos fueron: cardiocirculatorios (175), emocionales-psicológicos (124), respiratorios (48), digestivos (45), nerviosos (40) e inespecíficos (38). La duración media de las consultas fue de 8,3 min (rango: 1-27,3).
La tabla 1 recoge la idea general del paciente sobre quién debe tomar las decisiones en las consultas y su deseo y percepción particular tras la consulta de haber sido invitado por el médico a exponer su opinión sobre el plan a seguir. Respecto a la satisfacción, el 94% (620) de los pacientes contestaron a la pregunta directa sobre la forma en la que se habían tomado las decisiones en la consulta con la opción de «satisfechos». Sin embargo, 390 pacientes en respuesta a la P4 contestaron que les habría gustado que el médico les pidiese su opinión sobre lo que se podía hacer, pero (percibieron) que éste no les animó a ello, detectándose así, en un 60% de las situaciones, una discrepancia entre el deseo de los pacientes de aportar su opinión sobre la opción propuesta en la consulta y, por un lado, su percepción sobre esta participación (tabla 1) y, por otro lado, el grado de satisfacción antes declarado en la pregunta cerrada sobre su satisfacción (P2) (p = 0,001).
Tabla 1.
Idea general del paciente sobre quién debe de tomar las decisiones en las consultas (P1) y su deseo (P3) y percepción (P4) particular tras la consulta de haber sido invitado por el médico a exponer su opinión sobre el plan a seguir
| Deseo (P3)/percepción (P4) de haber expuesto su opinión en la consulta | ||||
|---|---|---|---|---|
| Preferencias genéricas del paciente sobre quién debe tomar las decisiones (P1) | No | Sí (y percibe que el médico le animó a hacerlo) | Sí (y percibe que el médico no le animó a hacerlo) | n (%)a |
| El médico debe decidir | 99 (37,2) | 37 (13,9) | 130 (48,9) | 266 (41,2) |
| Mutuo acuerdo médico/paciente | 68 (18,4) | 50 (13,6) | 251 (68) | 369 (57,2) |
| El paciente debe decidir | 0 | 1 (10) | 9 (90) | 10 (1,5) |
| n | 167 | 88 | 390 | 645 (100) |
χ2: 34,66; p < 0,001.
Entre los principales temas que surgen de los comentarios que hacen los pacientes a la pregunta abierta sobre cómo el profesional puede ayudarles a participar destacan:
-
•
Ofreciendo más y mejor información/cantidad de información: «Que me diera toda la información, lo más completa posible», «Mucha más información de la que me ha dado». Calidad de información/personalización: «Información más clara y veraz», «Que me informe sobre lo que me va mejor a mí personalmente», «Que me dé la posibilidad de conectar con él por Internet para resolver mis dudas y pequeñas consultas».
-
•
Señalando posibles opciones/alternativas, y algunos aspectos relacionados con estas como pros y contras; riesgos; efectos secundarios, tiempo: «Que me hubiese explicado los inconvenientes y las ventajas de lo que se podía hacer», «Que me informase sobre los pros y los contras de cada una de las posibilidades», «Que me informase sobre toda la medicación y sus posibles riesgos», «Explicándome todos los efectos secundarios y el tiempo de duración».
-
•
Valorando que el profesional les ofrezca su opinión personal y su consejo: «Que me dé su opinión poniéndose en mi lugar», «Le hubiera pedido que si él fuera el paciente que qué haría», «Que me explicase todo y finalmente lo que él como profesional haría», «Que le pudiera decir lo que yo prefiero pero aconsejándome», «Que me hubiese aconsejado lo que es mejor para mí».
-
•
Aspectos relacionados directamente con quién debe decidir y cómo/permitir que el paciente decida: «Que me dé la información y me deje decidir», «Que hubiese visto si estoy conforme con lo que me dice», «Que me aconseje y luego decida yo», «Que a la hora de elegir también me escuche a mí». Decidir conjuntamente: «Que me explique lo más eficaz y decidiéramos entre los dos».
-
•
Mediante habilidades (actitudes comunicativas básicas) como escucha activa: «Permitir que el paciente se explique», «Yo le diría que ella debe de escucharme, porque me encuentro mal y tengo necesidades, y aunque están las normas, se las puede saltar para que el paciente pueda conocer más», «Que me escuche más». O la empatía: «Que se ponga en mi lugar», «Tratándome de tú a tú, entendiéndome mejor de lo que me entiende».
Discusión
Este estudio representa una aproximación a las preferencias y percepciones sobre participación en las consultas de los pacientes cuando acuden por un problema de salud a sus médicos desde perspectivas cuantitativa y cualitativa.
En primer lugar, queremos llamar la atención sobre el hecho de que en este estudio se consideró como participación en la TD (expresado en la pregunta P3) solo el hecho de que el médico le diera al paciente la oportunidad de expresar su punto de vista sobre la/s alternativa/s a tomar, algo que pensamos que puede reflejar mejor el concepto de participación que tienen muchos pacientes como contribución significativa a la discusión en la consulta8, 9, 10, 11, expresado aquí también en muchos de sus comentarios abiertos. Pensamos también que esta forma de considerar la participación puede ser mucho más realista que la elección sobre un exhaustivo menú de posibilidades terapéuticas para el contexto de la atención primaria16, 17.
Así, y en relación con las opiniones de los pacientes sobre su participación en las consultas, nuestro estudio ofrece varios resultados de interés: en primer lugar, el hallazgo de que hasta un 60% de los pacientes contestaran afirmativamente a esta pregunta (P3) y, sin embargo, percibieran que esto no fue atendido por los médicos (P4). Este desajuste entre lo deseado y lo percibido concuerda con lo que otros autores han encontrado en el mismo ámbito clínico18 y pone de manifiesto el escaso grado de autonomía que conceden nuestros médicos a sus pacientes en esta materia, lo que también hemos observado con otros métodos en este mismo contexto clínico19. En segundo lugar, si comparamos este porcentaje con el grado de satisfacción con la TD obtenido mediante la pregunta cerrada (P2), vemos que cuando la pregunta se refiere a la aparición o no de una conducta concreta resulta de más utilidad para poner de manifiesto posibles discrepancias y deseos de los pacientes que cuando esta utiliza un concepto abstracto como es la «satisfacción». Esto apoya la tesis de los sesgos que se producen al usar determinados tipos de cuestionarios para detectar éste y otros fenómenos6, 7. El tercer hallazgo de interés es la observación de que la mayoría de los pacientes que parecen tener un concepto teórico de tipo paternalista sobre quién debe tomar las decisiones (un 64%), obtenido mediante la pregunta P1, tras experimentar una consulta les hubiera gustado sin embargo haber opinado sobre la decisión, lo cual revela indudables deseos de participar. Al igual que lo anterior, este hallazgo apoya el que muy posiblemente la forma de plantear la pregunta mediante conceptos equívocos (en la consulta las decisiones las debe de tomar…) no refleje la idea de participación que tienen muchos pacientes. Así, es posible que la demostración de interés del médico por las ideas de los pacientes y el poder estos dar sus opiniones sea para ellos lo realmente valorable en un proceso de participación y no tanto quién tome la decisión final o el número de opciones discutidas. Sin embargo, también puede ser posible que este tipo de pacientes con ideas de participación a priori «más paternalistas» experimenten un deseo de cambio al respecto en la práctica tras una consulta concreta y si se les pregunta específicamente sobre sus deseos de participar (opinar). En este sentido, nuestro hallazgo podría reflejar la influencia que la experiencia de los pacientes tiene sobre sus propias preferencias, lo que ha sido resaltado también en otros estudios20,21 y limita el valor de los resultados obtenidos mediante cuestionarios dirigidos a la población general.
Finalmente, el análisis de los comentarios abiertos que hacen los pacientes en respuesta a la P5 es revelador sobre los modos en que un profesional puede ayudar a participar a sus pacientes pero a la vez refleja la diversidad de conceptos que estos tienen sobre lo que conforma este proceso. Algunos de ellos están en la línea de lo declarado por los modelos de involucramiento al uso12, 13, 14 como el ofrecimiento de opciones e información sobre las mismas. Existe unanimidad entre expertos y pacientes en considerar que sin un intercambio de información adecuado es imposible participar en la TD12, 13, 14 pero aquí se equiparan en importancia conceptos como el ser informados y participar. La necesidad de permitir que el paciente se explique y se sienta escuchado y comprendido representaría estrategias comunicativas generales de gran trascendencia pero también específicas para la participación activa. El papel que dan muchos pacientes al consejo y la opinión del médico como parte de este proceso de participación es otra faceta interesante que señala su carácter colaborativo. Todos estos elementos, y en función de cada paciente y circunstancia algunos en mayor o menor medida, parece que vendrían a conformar la compleja idea de participación que tienen los pacientes. Es preciso sin embargo realizar estudios que ayuden a delimitar mejor esta idea en función de las características de los pacientes y de los problemas de salud en cuestión.
En resumen, este estudio revela por una parte la utilidad que preguntas muy concretas sobre la aparición o no de determinadas conductas tienen frente a preguntas genéricas que encierran conceptos teóricos ambiguos. También muestra, por un lado, que la mayoría de los pacientes tras una consulta concreta desean poder dar su opinión a la/s propuesta/s de tratamiento que surge/n y, por otro, sin embargo, el escaso número de oportunidades que el médico generalmente ofrece. Finalmente se pone de manifiesto que los aspectos relacionados con una información significativa, exposición y discusión de opciones, formas de decidir, el consejo del médico y habilidades comunicativas tan básicas como la escucha activa y la empatía son considerados por los pacientes elementos favorecedores de su participación.
Lo conocido sobre el tema
-
•
Existen ideas diferentes sobre lo que significa participar en la toma de decisiones entre pacientes y médicos.
-
•
Los cuestionarios presentan limitaciones para cuantificar este fenómeno.
-
•
La mayoría de los pacientes desean recibir información adecuada pero en menor proporción desean tomar las decisiones.
Qué aporta este estudio
-
•
Preguntas concretas sobre la aparición o no de determinadas conductas son más útiles para identificar ideas y necesidades de los pacientes que preguntas genéricas que encierran conceptos teóricos.
-
•
La mayoría de los pacientes tras una consulta concreta desean poder dar su opinión a la propuesta/s de tratamiento que surgen.
-
•
Los pacientes perciben sin embargo que sus médicos raramente les ofrecen estas oportunidades de participación.
-
•
Aspectos relacionados con una información significativa, exposición y discusión de opciones, formas de decidir, el consejo del médico y habilidades comunicativas como la escucha activa y la empatía son considerados por los pacientes elementos favorecedores de su participación.
Financiación
Este estudio ha recibido financiación del FIS (Fondo de Investigaciones Sanitarias) (Expte. PI050527), de la Consejería de Salud de la Junta de Andalucía (Expte. PI0103/2008) y de la Sociedad Española de Medicina de Familia y Comunitaria (semFYC).
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- 1.Levison W., Kao A., Kuby A., Thisted R. Not all patients want to participate in decision making. A national study of public preferences. J Gen Intern Med. 2005;20:531–535. doi: 10.1111/j.1525-1497.2005.04101.x. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Delgado A., López-Fernández L.A., de Dios Luna J., Saletti Cuesta L., Gil Garrido N., Puga González A. Expectativas de los pacientes sobre la toma de decisiones ante diferentes problemas de salud. Gac Sanit. 2010;24:66–71. doi: 10.1016/j.gaceta.2009.09.010. [DOI] [PubMed] [Google Scholar]
- 3.Coulter A., Jenkinson C. European patients’ views on the responsiveness of health systems and healthcare providers. Eur J Pub Health. 2005;15:355–360. doi: 10.1093/eurpub/cki004. [DOI] [PubMed] [Google Scholar]
- 4.Joosten E., de Fuentes-Merillas L., de Wert G., Sensky T., van der Staak C., de Jong C. Systematic review of the effects of shared decision-making on patient satisfaction, treatment adherence and health status. Psychother Psychosom. 2008;77:219–226. doi: 10.1159/000126073. [DOI] [PubMed] [Google Scholar]
- 5.Kiesler D., Auerbach S. Optimal matches of patients preferences for information, decision-making and interpersonal behaviour: evidence, models and interventions. Pat Edu Couns. 2006;61:319–341. doi: 10.1016/j.pec.2005.08.002. [DOI] [PubMed] [Google Scholar]
- 6.Deber R., Kraetschmer N., DPhil J. What role do patients wish to play in treatment decision making? Arch Intern Med. 1996;156:1414–1420. [PubMed] [Google Scholar]
- 7.Say R., Murtagh M., Thomson R. Patients’ preference for involvement in medical decision making: a narrative review. Pat Educ Couns. 2006;60:102–114. doi: 10.1016/j.pec.2005.02.003. [DOI] [PubMed] [Google Scholar]
- 8.Peek M., Quinn M., Gorawara-Bhat R., Odoms-Young A., Wilson S., Chin M. How is shared decision-making defined among African-Americans with diabetes? Pat Edu Coun. 2008;72:450–458. doi: 10.1016/j.pec.2008.05.018. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 9.Bastiaens H., Van Royen P., Pavlic D., Raposo V., Baker R. Older people's preferences for involvement in either own care: A qualitative study in primary health care in 11 European countries. Pat Edu Coun. 2007;68:33–42. doi: 10.1016/j.pec.2007.03.025. [DOI] [PubMed] [Google Scholar]
- 10.Fraenkel L., McGraw S. Participation in medical decision making: the patients’ perspective. Med Decis Making. 2007;27:533–538. doi: 10.1177/0272989X07306784. [DOI] [PubMed] [Google Scholar]
- 11.Entwistle V., Williams B., Skea Z., MacLennan G., Bhattacharya S. Which surgical decisions should patients participate in and how? Reflections on women's recollections of discussions about variants os hysterectomy. Soc Sci Med. 2006;62:499–509. doi: 10.1016/j.socscimed.2005.06.027. [DOI] [PubMed] [Google Scholar]
- 12.Elwyn G., Edwards A., Kinnersley P., Grol R. Shared decision making and the concept of equipoise: the competences involving patients health care. Br J Gen Pract. 2000;50:892–897. [PMC free article] [PubMed] [Google Scholar]
- 13.Charles C., Gafni A., Whelan T. Shared decision-making in the medical encounter: what does it mean? (or it takes at least two to tango) Soc Sci Med. 1997;44:681–692. doi: 10.1016/s0277-9536(96)00221-3. [DOI] [PubMed] [Google Scholar]
- 14.Charles C., Gafni A., Whelan T. Decision-making in the physician-patient encounter: revisiting the shared treatment decision-making model. Soc Sci Med. 1999;49:651–661. doi: 10.1016/s0277-9536(99)00145-8. [DOI] [PubMed] [Google Scholar]
- 15.Levy-Storms L., Schnelle J., Simmons S. A comparison of methods to assess nursing home residents’ unmet needs. The Gerontologist. 2002;42:454–461. doi: 10.1093/geront/42.4.454. [DOI] [PubMed] [Google Scholar]
- 16.Ruiz Moral R. The role of physician-patient communication in promoting patient-participatory decision making. Health Expect. 2010;13:33–44. doi: 10.1111/j.1369-7625.2009.00578.x. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 17.Whitney S., McGuire A., McCullough L. A typology of shared decision making, informed consent, and simple consent. Ann Intern Med. 2003;140:54–59. doi: 10.7326/0003-4819-140-1-200401060-00012. [DOI] [PubMed] [Google Scholar]
- 18.Ford S., Schoefield T., Hope T. Are patients’ decision-making preferences being met? Health Expect. 2003;6:72–80. doi: 10.1046/j.1369-6513.2003.00211.x. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 19.Ruiz Moral R., Peralta Mungía L., Pérula de Torres L., Gavilán Moral E. Participación del Paciente en la Toma de Decisiones en Atención Primaria: una herramienta para su medición. Aten Primaria. 2010;42:257–263. doi: 10.1016/j.aprim.2009.09.020. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 20.Longo M., Cohen D., Hood K., Edwards A., Robling M., Elwyn G. Involving patients in primary care consultations: assessing preferences using discrete choice experiments. Br J Gen Pract. 2006;56:35–42. [PMC free article] [PubMed] [Google Scholar]