Abstract
目的
比较3D打印种植导板引导前牙牙种植在不同术式下的精度。
方法
选择21例(32个牙位)牙缺失患者,制作仿真翻瓣与不翻瓣颌骨模型,分为翻瓣组(FP组)与不翻瓣组(FPS组),分别设计制作牙种植导板,比较两组牙种植体实际位置与术前规划在顶端、底端、垂直向距离的偏差值和角度偏差值。采用SPSS 19.0软件对数据进行统计学分析。
结果
FPS组与FP组种植体顶端、底端、垂直向距离偏差值和角度偏差值的差异均有统计学意义(P<0.05);与FPS组相比,FP组偏差值更小,精度更高。
结论
3D打印种植导板可提高牙种植的精确性,翻瓣与不翻瓣的不同术式对牙种植精度有一定的影响,临床医生可根据实际情况合理选择术式。
Keywords: 3D打印, 种植导板, 翻瓣, 偏差
Abstract
Objective
To study the accuracy of 3D printing implant-guided anterior tooth implantation under flap or flapless surgery.
Methods
Twenty-one cases (32 teeth) with missing teeth were divided into two groups: tooth implantation on the maxillary models under flap surgery (FP group) and tooth implantation on the maxillary models under flapless surgery (FPS group). A dental implant guide was designed and used in the two groups. The actual position of the dental implants in the two groups was compared with the preplanned deviation values of implant top, bottom, vertical distance, and angle deviation. SPSS 19.0 software was used for statistical analysis.
Results
The deviation values of implant top, bottom, vertical distance, and angle were significantly lower in the FP group than in the FPS group (P<0.05).
Conclusion
High accuracy of tooth implantation can be realized by using the 3D printing implant guide. The different surgical methods influence the precision of tooth implantation. Clinicians can choose the surgery reasonably depending on the actual situation.
Keywords: 3D printing, implant guide, flap surgery, deviation value
目前临床牙种植术式主要分为翻瓣与不翻瓣两种,两种术式都可以取得良好的治疗效果。翻瓣术式可提供更好的手术视野,并且可以行骨增量等附加手术;而不翻瓣术式的手术时间更短,出血量更少,术后肿胀疼痛程度更低[1]–[2]。目前临床选择不同术式尚无明确的标准,多根据医生的临床经验进行选择;因此牙种植术前需充分评估颌骨骨量,科学制定术前规划。牙种植导板可以将种植术前的规划精确转移至术中,提高牙种植的精确性,是目前临床普遍使用的静态导航方法[3]。3D打印技术是依托于计算机、三维数字成像及多层次连续打印等技术而发展起来的一种快速成型技术[4],近年来3D打印技术快速发展,在牙种植中的应用也愈加广泛。
前牙区解剖结构复杂,其牙槽骨较后牙区更窄,牙缺失后更易出现骨质吸收,导致美学修复效果欠佳[5]。李佳珊等[6]发现,上下颌前牙区的牙槽骨厚度存在部位差异性。临床在前牙缺失区域行牙种植的难度更高,尤其是在不翻瓣条件下,精确进行牙种植术前规划与手术操作显得尤为重要[7]。目前,3D打印种植导板已经广泛应用于临床,而翻瓣与不翻瓣术式对于牙种植导板精度的影响,还少有文献报道。本研究利用患者的锥形束CT(cone-beam computed tomography,CBCT)与石膏模型数据,采用3D打印技术制作翻瓣与不翻瓣种植手术模型,并制作个性化3D打印牙种植导板,于体外仿真头颅模型上行牙种植术,评价两种术式下种植导板的精确度,以期为临床医生提供参考。
1. 材料和方法
1.1. 研究对象的选择
选取安徽医科大学附属省立医院口腔医学中心种植科2017年1—10月行牙种植术的患者21例为研究对象,其中男性11例,女性10例,年龄25~50岁,平均年龄36.52岁,共32颗牙缺失。按照种植手术是否翻瓣分为两组:翻瓣(flap surgery,FP)组,设计制作翻瓣颌骨模型和牙种植导板;不翻瓣(flapless surgery,FPS)组,设计不翻瓣颌骨模型和牙种植导板。
患者纳入标准:可接受CBCT扫描;种植区域骨质良好,未见唇侧软组织凹陷;种植区域黏膜健康无病损;前牙缺失,连续缺失牙不多于3颗,近远中天然牙尚存;无牙种植术禁忌证;所有患者均告知手术治疗方案并签署手术知情同意书。排除标准:有严重高血压、心脏病、糖尿病等无法耐受牙种植手术;口内余留牙牙槽骨吸收超过根长1/2,口腔卫生差等牙周条件不适合行种植手术;目前正接受头颈部放射治疗,或2年内接受放射治疗的患者。
1.2. 主要材料和设备
美亚光电SS-X9010DPro-3D型牙科CBCT机(中国合肥美亚光电技术股份有限公司);Simplant pro 17.01口腔种植辅助设计软件、Mimics 19.0软件(Materialise公司,比利时);KaVo牙种植机(KaVo公司,德国);Straumann软组织水平种植体、Straumann种植手术专用器械(Straumann公司,瑞士);仿真3D打印颌骨模型、牙种植导板(上海优医基医疗器械有限公司)。
1.3. 术前影像学检查
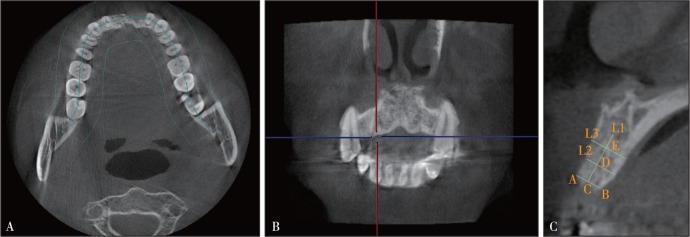
使用CBCT自带的DCTViewer软件打开所选患者的CBCT图像。选取拟种植区域颌位水平横断面(图1A),将横断面调整至缺牙区近远中相邻牙牙颈部(图1B),选取平分拟种植区域近远中的平面作为矢状面(图1C),该矢状面即为拟种植区域测量平面。在选取的拟种植区域正中矢状面定点[8],如图1C所示。A:唇侧最凸点;B:腭侧最凸点;C:AB连线中点;L1:过C点做AB连线的垂线;D:于L1上距C点的5 mm处定点;E:L1上距C点的10 mm处定点;L2:过D点做L1垂线与该颌骨截面的相交线;L3:过E点做L1垂线与该颌骨截面的相交线。分别测量AB、L1、L2、L3的长度,所有数据均由同一测量者测量,每个项目测量3次,取平均值作为最终测量值。本研究选择的拟种植区域要求正中矢状面颌骨骨质界限清晰,未见明显阴影及骨质缺损区,唇侧未见明显骨质凹陷;测量AB>6.50 mm,L1>12.00 mm,L2>6.50 mm,L3>6.50 mm。按该标准,本研究最终纳入患者21例,共32个缺失牙位。
图 1. 拟种植区域测量平面定位.
Fig 1 Measurement plane positioning of implant in anterior tooth defect area
A:选取拟种植区域颌位水平横断面;B:横断面调整至邻牙颈部(蓝线),选取平分拟种植区域近远中平面为矢状面(红线);C:矢状面定点及测量方法。
1.4. 手术方法
1.4.1. 模型制作
FP组:将21例患者(32个缺失牙位)的CBCT扫描数据导入Mimics 19.0行三维重建,模拟重建后的信息包括了患者颌骨、牙齿的信息;重建后以STL文件格式保存,作为患者翻瓣种植术式的模型数据,导入3D打印机,打印制作颌骨模型。FPS组:将21例患者(32个缺失牙位)的CBCT扫描数据与患者石膏模型扫描数据导入Mimics 19.0行三维重建,模拟重建后得到患者颌骨、牙齿、石膏配准模拟的黏膜信息;重建后以STL文件格式保存,作为患者不翻瓣种植术式的模型数据,导入3D打印机,打印制作颌骨模型。
1.4.2. 种植导板的制作
FP组:将FP组颌骨重建数据导入SimplantPro 17.01软件中建立信息化设计平台,根据患者缺牙区骨量模拟设计种植体的规格、位置、深度和角度。本研究中前牙缺失患者统一选择Straumann软组织水平种植体(直径3.3 mm,长度10 mm)。根据术前规划,设计牙+骨联合支持式种植导板,将该数据以STL格式存储,应用光固化快速成型技术3D打印制作牙种植导板。FPS组:方法同上,根据术前规划设计牙+黏膜联合支持式种植导板,应用光固化快速成型技术3D打印制作牙种植导板。
1.4.3. 种植体植入
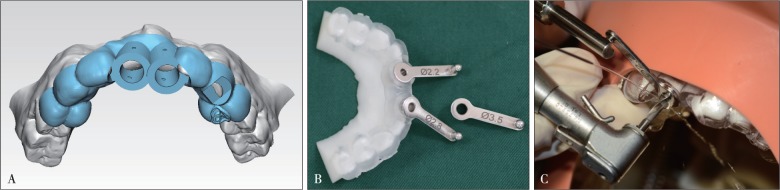
将颌骨模型与牙种植导板固定在仿真头颅模型上,确认仿真头颅模型、3D打印颌骨模型、牙种植导板三者精确结合无松动后,在牙种植导板的辅助下,利用Straumann种植手术专用器械逐级制备种植窝,植入Straumann软组织水平种植体,FP与FPS组均由同一名医生进行操作(图2)。
图 2. 牙种植导板的设计、制作与使用.
Fig 2 Design, fabrication and application of dental implant guide
A:术前设计牙种植导板;B:牙种植导板;C:体外实验术中。
1.4.4. 术后配准
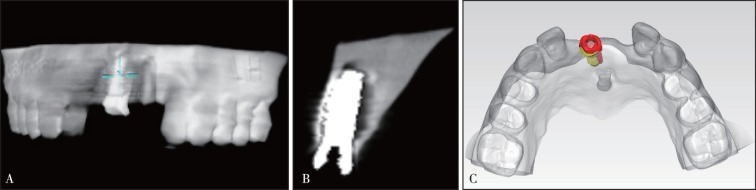
种植体植入后拍摄CBCT,将数据导入Mimics 19.0行三维重建,将术后颌骨模型与术前颌骨模型进行配准(图3)。对比实际种植体与术前规划的位置与角度偏差值,根据Tahmaseb等[9]提出的方法,测量种植体顶端、底端、垂直向距离偏差值和角度偏差值(图4)。
图 3. 导板辅助种植术后CBCT(A、B)和术前规划与术后实际种植体配准(C).
Fig 3 The CBCT data after planning (A and B) and actual implant registration after dental implantation (C)
图 4. 牙种植术后误差测量.
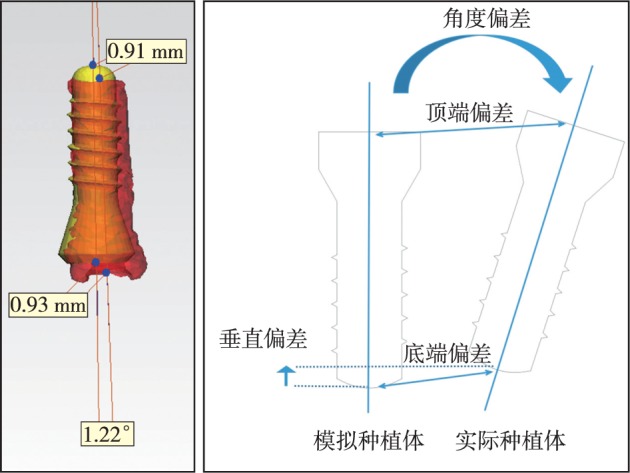
Fig 4 Deviation values measurement after implant
左:误差测量;右:测量示意图。
1.5. 统计学处理
采用SPSS 19.0软件进行分析,计量资料的正态性使用K-S正态分布检验,方差齐性检验用Levene方差齐性分析。当数据符合正态分布且方差齐时,采用配对t检验;当数据不符合正态分布且方差不齐时,采用配对秩和检验。检验水准为双侧α=0.05。
2. 结果
FP组、FPS组计量数据通过K-S正态分布检验发现,种植体顶端、底端、垂直向距离偏差值符合正态分布,角度偏差值不符合正态分布;Levene方差齐性分析结果显示,角度偏差值不符合方差齐性。
FP和FPS组模型术后种植体顶端、底端、垂直向距离偏差值和角度偏差值的测量结果见表1。经配对t检验,FP组在种植体顶端、底端和垂直向偏差值均小于FPS组,两组种植体底端偏差值均大于顶端和垂直向偏差值,FP组与FPS组相比差异均有统计学意义(P<0.05)。对整体距离偏差进行分析(配对t检验),FP组的整体距离偏差值小于FPS组,二者差异有统计学意义(P<0.05)。术后种植体角度偏差值不满足正态分布且不满足方差齐性,利用配对秩和检验进行统计学分析,FP组角度偏差值小于FPS组,差异有统计学意义(P<0.05)。
表 1. 两组模型术后种植体顶端、底端、垂直向距离偏差值和角度偏差值.
Tab 1 Comparison of values of implant top, bottom, vertical distance and angles in two groups
| 测量项目 | FP组 | FPS组 | t值 | P值 |
| 顶端偏差/mm | 0.94±0.13 | 2.72±0.09 | -21.32 | <0.05 |
| 底端偏差/mm | 1.45±0.16 | 3.04±0.12 | -17.79 | <0.05 |
| 垂直向偏差/mm | 1.08±0.12 | 2.72±0.12 | -21.87 | <0.05 |
| 整体距离偏差/mm | 1.16±0.14 | 2.83±0.14 | -36.13 | <0.05 |
| 角度偏差/° | 3.33±0.50 | 4.88±0.24 | -36.13 | <0.05 |
n=32, x±s
3. 讨论
前牙区是牙缺失多发区域,牙缺失患者不仅牙槽骨会出现吸收和萎缩,也直接影响患者颜面部美观。前牙缺牙区存在鼻腭管等重要解剖结构,同时是牙种植美学修复的重要区域,精确科学地进行牙种植显得尤为重要,其中种植体在颌骨中理想的三维位置和唇侧足够的牙槽骨厚度是前牙修复美学的重要影响因素[10]。牙种植导板一方面可以规避重要解剖结构,另一方面可以科学规划植体生物力学传导方向,与传统徒手种植相比,极大提高了牙种植的成功率[11]。
国内外对种植导板的精度已进行了许多研究。Vermeulen[12]在体外模型上分别研究了徒手种植和种植导板引导单牙缺失牙种植的精度,结果发现,导板种植在种植体颈部平均偏差为0.42 mm,底端平均偏差为0.57 mm,角度平均偏差为2.19°,均远高于徒手种植的精度。有学者[13]通过统计1 602篇种植导板相关文献进行Meta分析发现,与牙支持式导板相比,骨支持式导板角度偏移较大,而颈部偏差和顶端偏差无明显差异。黏膜支持式导板在颈部偏差、底端偏差和角度偏差均大于骨支持式导板,与牙支持式导板相比则无明显差异。
3D打印是一种以计算机技术及三维数字成像技术为基础发展起来的快速成型技术[4]。在口腔种植范畴内,3D打印技术常与颌面部数据采集处理、计算机辅助设计/计算机辅助制作、标准化种植治疗程序相结合[14]。与传统石膏模型相比,3D打印模型在牙齿排列、咬合接触等方面的测量数据精度明显较高,且可重复性强,适用于临床推广使用。
目前,牙种植术式分为翻瓣和不翻瓣两种,不翻瓣术式可减少术中出血、术后肿胀,减轻患者的心理负担[2];而对于颌骨吸收较多,鼻腭管粗大,黏膜肥厚等复杂病例,翻瓣术式可以提供更广阔的术野,不仅可以有效预防牙种植过程中颌骨骨裂,同时更有利于术中温度控制,也可在术后行骨引导再生等附加手术。目前不同术式对于牙种植导板辅助牙种植精度的影响还少有研究。
数字化软件操作平台以及3D打印技术可以高精度模拟患者的真实颌骨形态[15]。本研究中,FP组与FPS组模型均由同一名医生在相同环境下进行牙种植术,有效控制了实验的可变因素。FP组种植体在顶端、底端、垂直向3个方向的距离偏差值和角度偏差均小于FPS组,差异有统计学差异(P<0.05),且FP组距离偏差及角度偏差与之前导板精度研究值基本一致,表明翻瓣术式结合牙种植导板可以达到理想的临床效果,提高牙种植精度。在本实验中,FP组与FPS组在种植体底端偏差值均大于顶端和垂直向偏差值,这也与此前的研究相似[12]。两组牙种植精度差异原因分析如下:1)钻孔深度的影响[16],FPS组与FP组相比,黏膜层增厚,增加了实验误差;2)牙种植导板压板与种植钻头之间的间隙产生的微动度[17];3)前牙缺牙区颌骨形态多样[6],黏膜层厚度增加了牙种植难度;4)模型材料缺乏骨组织弹性;5)数据采集与处理时的系统误差等。
本实验仍然存在诸多不足之处。首先,3D打印模型采用光固化树脂材料,未能模拟弹性黏膜组织,模型缺乏相应的黏膜及骨质弹性。其次,相比于FP组,FPS组需要CBCT数据与石膏模型配准,配准误差受CBCT数据质量、软件算法、石膏模型精度等影响,均可能对结果造成影响。最后,本研究的样本量较少,得出的结论具有一定的局限性,精度差异仍需进一步验证。
综上所述,3D打印牙种植导板可为前牙缺失患者提供精确科学的牙种植术,临床医生需要在术前准确评估患者黏膜及颌骨情况,合理选择翻瓣与不翻瓣术式,以期取得更好的临床结果。
Funding Statement
[基金项目] 2018年度安徽省中央引导地方科技发展专项项目(YDZX20183400004841)
Supported by: Anhui Provincial 2018 Central Government Guided Local Science and Technology Development Special Project (YDZX20183400004841).
References
- 1.岳 嵌, 胡 秀莲, 林 野, et al. 上颌前牙翻瓣与不翻瓣即刻种植修复临床效果比较研究[J] 中国实用口腔科杂志. 2015;8(7):410–414. [Google Scholar]; Yue Q, Hu XL, Lin Y, et al. Study on clinical effectiveness between flap and flapless immediate implant placement in maxillary esthetic zone[J] Chin J Pract Stomatol. 2015;8(7):410–414. [Google Scholar]
- 2.Brodala N. Flapless surgery and its effect on dental implant outcomes[J] Int J Oral Maxillofac Implants. 2009;24(Suppl):118–125. [PubMed] [Google Scholar]
- 3.D'haese J, Ackhurst J, Wismeijer D, et al. Current state of the art of computer-guided implant surgery[J] Periodontology 2000. 2017;73(1):121–133. doi: 10.1111/prd.12175. [DOI] [PubMed] [Google Scholar]
- 4.张 健豪, 王 燮辞, 武 文芳. 3D打印技术在医学中的应用[J] 医学教育管理. 2017;3(4):323–326. [Google Scholar]; Zhang JH, Wang XC, Wu WF. Application of 3D printing technology in medical science[J] Med Edu Manag. 2017;3(4):323–326. [Google Scholar]
- 5.Chen ST, Darby I. The relationship between facial bone wall defects and dimensional alterations of the ridge following flapless tooth extraction in the anterior maxilla[J] Clin Oral Implants Res. 2017;28(8):931–937. doi: 10.1111/clr.12899. [DOI] [PubMed] [Google Scholar]
- 6.李 佳珊, 陶 玉飞, 萧 文彦, et al. 上下颌前牙区三维牙槽骨厚度的锥形束CT分析[J] 口腔医学研究. 2018;34(4):397–400. [Google Scholar]; Li JS, Tao YF, Xiao WY, et al. Three dimensional alveolar bone thicknesses in maxillary and mandibular anterior region via cone beam CT[J] J Oral Sci Res. 2018;34(4):397–400. [Google Scholar]
- 7.林 华荣, 钱 三楼, 温 兴涛, et al. 上颌前牙翻瓣与不翻瓣即刻牙种植术对患者口腔内软硬组织的影响对比[J] 中国口腔种植学杂志. 2015;20(1):1–3. [Google Scholar]; Lin HR, Qian SL, Wen XT, et al. Maxillary anterior teeth turned contrast flap and the effect of flapless immediate implant on patients with oral soft tissue[J] Chin J Oral Implantol. 2015;20(1):1–3. [Google Scholar]
- 8.刘 金, 蒲 必双, 夏 玉兰, et al. 上颌前牙倾斜角度对种植治疗设计的影响[J] 华西口腔医学杂志. 2016;34(6):611–616. doi: 10.7518/hxkq.2016.06.012. [DOI] [PMC free article] [PubMed] [Google Scholar]; Liu J, Pu BS, Xia YL, et al. The influence of angulation of maxillary anterior teeth on treatment design of dental implants[J] West China J Stomatol. 2016;34(6):611–616. doi: 10.7518/hxkq.2016.06.012. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 9.Tahmaseb A, Wismeijer D, Coucke W, et al. Computer technology applications in surgical implant dentistry: a systematic review[J] Int J Oral Maxillofac Implants. 2014;29(Suppl):25–42. doi: 10.11607/jomi.2014suppl.g1.2. [DOI] [PubMed] [Google Scholar]
- 10.张 彩美, 徐 世同. 影响上颌前牙区即刻种植美学效果的相关因素[J] 广东牙病防治. 2015;23(5):277–280. [Google Scholar]; Zhang CM, Xu ST. Research progress of aesthetic effects of immediate implant on the maxillary anterior teeth[J] J Dent Prevent Treat. 2015;23(5):277–280. [Google Scholar]
- 11.Choi W, Nguyen BC, Doan A, et al. Freehand versus guided surgery: factors influencing accuracy of dental implant placement[J] Implant Dent. 2017;26(4):500–509. doi: 10.1097/ID.0000000000000620. [DOI] [PubMed] [Google Scholar]
- 12.Vermeulen J. The accuracy of implant placement by experienced surgeons: guided vs freehand approach in a simulated plastic model[J] Int J Oral Maxillofac Implants. 2017;32(3):617–624. doi: 10.11607/jomi.5065. [DOI] [PubMed] [Google Scholar]
- 13.Raico Gallardo YN, da Silva-Olivio IRT, Mukai E, et al. Accuracy comparison of guided surgery for dental implants according to the tissue of support: a systematic review and meta-analysis[J] Clin Oral Implants Res. 2017;28(5):602–612. doi: 10.1111/clr.12841. [DOI] [PubMed] [Google Scholar]
- 14.胡 洪成, 卢 松鹤. 3D打印技术在口腔医学应用的国内外现状和趋势[J] 中国医疗器械信息. 2017;23(3):6–10, 21. [Google Scholar]; Hu HC, Lu SH. The current situation and prospects of 3D printing technology in stomatology at home and abroad[J] Chin Med Dev Inf. 2017;23(3):6–10, 21. [Google Scholar]
- 15.唐 天弘, 宋 萌, 钮 晓勇, et al. Simplant软件在下颌后牙种植术中的应用[J] 上海口腔医学. 2016;25(4):484–486. [PubMed] [Google Scholar]; Tang TH, Song M, Niu XY, et al. Preliminary study of Simplant software in mandibular molar implantation[J] Shanghai J Stomatol. 2016;25(4):484–486. [PubMed] [Google Scholar]
- 16.Van Assche N, Vercruyssen M, Coucke W, et al. Accuracy of computer-aided implant placement[J] Clin Oral Implants Res. 2012;23(Suppl 6):112–123. doi: 10.1111/j.1600-0501.2012.02552.x. [DOI] [PubMed] [Google Scholar]
- 17.Moon SY, Lee KR, Kim SG, et al. Clinical problems of computer-guided implant surgery[J] Maxillofac Plast Reconstr Surg. 2016;38(1):15. doi: 10.1186/s40902-016-0063-3. [DOI] [PMC free article] [PubMed] [Google Scholar]