Points essentiels
Les diarrhées aiguës infectieuses ont de multiples causes : bactériennes avec un mécanisme invasif ou toxinique, particulièrement fréquentes dans les régions chaudes, chez les voyageurs ; virales, fréquentes et cosmopolites, chez l'enfant, mais également chez l'adulte ; parasitaires, plus rarement, et généralement dans les zones intertropicales.
Le problème majeur est celui du risque de déshydratation et de dénutrition, en particulier sur les terrains fragilisés : jeunes enfants, vieillards, immunodéprimés, qui feront l'objet d'une prise en charge spécifique pour assurer rapidement la réhydratation.
L'évaluation diagnostique repose sur l'analyse épidémiologique et clinique des patients : terrain pathologique, zone géographique d'exposition, signes de gravité et de déshydratation, mécanisme invasif ou toxinique, ce qui conditionne l'approche thérapeutique.
Le traitement est d'abord symptomatique, reposant essentiellement sur la réhydratation orale ou parentérale ; les ralentisseurs du transit ne sont généralement pas indiqués ; l'antibiothérapie spécifique n'est pas systématique, indiquée en cas de diarrhée invasive, de syndrome dysentérique, et sur des terrains fragilisés (immunodéprimés).
Key points
Acute infectious diarrhea has various causes: bacterial diarrhea with invasive or toxigenic mechanisms, especially frequent in hot regions and in travelers; viral diarrheas, frequent and cosmopolitan in children but also adults; and parasitic diarrhea, less frequent, and generally in subtropical areas.
The major concerns involve the risk of complications, essentially dehydration and malnutrition, especially in vulnerable patients: young children, the elderly, and patients with immunosuppression, for whom rehydration is urgent.
Diagnosis of diarrhea requires clinical assessment and history: underlying illnesses, severity of symptoms, presence and extent of dehydration and other clinical symptoms, travel history, known outbreaks, and pathogenic mechanism (invasive or toxigenic).
Initial therapy should always include oral or parenteral rehydration; antimotility agents are generally not indicated; specific antibiotic treatment is not systematically indicated, except for invasive or dysenteric diarrhea and in immunosuppressed patients.
Glossaire
- EHEC
Escherichia coli entérohémorragique
- EIEC
Escherichia coli entéroinvasif
- EPEC
Escherichia coli entéropathogène
- ETEC
Escherichia coli entérotoxinogène
- IM
intramusculaire
- PCR
Polymerase Chain Reaction
- PTT
syndrome hémorragique et urémique
- SHU
purpura thrombotique thrombocytémique
- VIH
virus de l'immunodéficience humaine
Les diarrhées aiguës sont un motif extrêmement fréquent de consultation, encore plus fréquentes dans les pays tropicaux et subtropicaux que dans les pays riches tempérés, représentant par exemple 73 millions de consultations par an, 152 millions d'hospitalisations, et contribuant à environ 3 000 décès par an aux États-Unis [1]. Si elles sont habituellement bénignes et souvent spontanément résolutives, les diarrhées d'origine bactérienne peuvent être associées à des complications digestives ou générales sévères, notamment sur des terrains fragilisés (jeunes enfants, vieillards, immunodéprimés, etc.). Les diarrhées virales, bénignes, sont associées à une morbidité importante (symptômes marqués, arrêts de travail, etc.), et à des hospitalisations fréquentes pour déshydratation chez les nourrissons et jeunes enfants.
Les diarrhées subaiguës (ou chroniques) après séjour en zone tropicale sont plus souvent rapportées à une origine parasitaire (protozooses, helminthiases), mais peuvent également être d'origine bactérienne, notamment à germes intracellulaires.
La définition de la diarrhée repose sur l'existence d'une modification des émissions intestinales habituelles avec augmentation de la quantité, de la fréquence, et/ou du volume des selles qui sont de consistance liquide ou semi-liquide. On s'accord à retenir comme pathologique l'émission d'au moins 3 selles (ou émissions intestinales) de consistance modifiée par jour. On parle de diarrhée aiguë quand l'épisode dure moins de 10 à 14 jours, et de diarrhée persistante (ou chronique) quand elle persiste plus de 14 jours [2].
Le risque de diarrhée après voyage ou séjour en zone d'exposition infectieuse, en particulier bactérienne (bactéries à transmission digestive) est variable en fonction de l'hygiène du pays considéré, et de l'exposition au risque de transmission orofécale directe (interhumaine) ou indirecte (par le biais d'un vecteur : animaux, insectes, etc.). L'importance du risque de diarrhée du voyageur est résumée schématiquement dans le tableau I.
Tableau I.
Risque de diarrhée aiguë selon la zone d'exposition
| Risque | Faible (< 10 %) | Avéré (10-20 %) | Fort (> 20 %) |
|---|---|---|---|
| Régions | Amérique du Nord | Europe Sud | Afrique |
| Europe Nord/Ouest | Chine, Russie | Amérique Centrale | |
| Australie, | Afrique du Sud | Amérique du Sud | |
| Nouvelle Zélande, Japon | Caraïbes | Asie Sud et Sud-Est | |
| Moyen-Orient |
Pathogènes responsables des diarrhées aiguës bactériennes et/ou virales
Les agents infectieux responsables de diarrhée sont considérés comme pathogènes dans la mesure où ils modifient l'équilibre de la flore intestinale et où ils interagissent sur les cellules de la muqueuse digestive en provoquant des symptômes digestifs inhabituels. On distingue classiquement les germes pathogènes, capables de provoquer une infection symptomatique chez les sujets bien portants, des germes saprophytes censés être tolérés dans l'organisme. Certains germes saprophytes peuvent cependant être à l'origine de maladie digestive, soit s'ils ont pu pénétrer la muqueuse digestive, soit si le terrain fragilisé (par exemple dans le cas d'une immunodépression) permet leur expression. Ces germes sont alors considérés comme des germes opportunistes [3].
Pouvoir pathogène
Le pouvoir pathogène des germes, en dehors des facteurs liés au terrain de l'hôte infecté, fait appel à plusieurs mécanismes plus ou moins associés :
-
•
intoxication par une toxine présente dans l'aliment ;
-
•
mobilité et chimiotactisme du germe ;
-
•
adhésion microbienne à la paroi cellulaire ;
-
•
toxinogenèse (entérotoxines, cytotoxines) ;
-
•
invasion cellulaire (entérocytes, macrophages).
Dans les infections bactériennes, on distingue donc les mécanismes essentiellement toxiniques (production de toxines par un germe restant dans la lumière intestinale) des mécanismes d'invasion (pénétration et multiplication bactérienne dans la muqueuse intestinale). Les principaux pathogènes sont listés dans l'encadré 1 .
Encadré 1. Principaux pathogènes responsables de diarrhées chez les voyageurs.
Bactéries
Shigelles
Salmonelles
Campylobacter
E. coli entérotoxinogène (ETEC)
E coli entérohémorragique (EHEC)
E coli entéroinvasif (EIEC)
E coli entéropathogène (EPEC)
Yersinia enterocolitica
Clostridium difficile, C. perfringens
S. aureus
Bacillus cereus
Aeromonas, Plesiomonas
Vibrios
Chlamydiae
T. pallidum, N. gonorrhae
Virus
Rotavirus
Norwalk, Norwalk-like
Adénovirus
Calcivirus
Astrovirus
SRV “small round viruses”
Coronavirus
Cytomégalovirus CMV
Herpes simplex
Protozoaires
Giardia lamblia
Entamoeba histolytica
Cryptosporidies
Cyclospora
Isospora
Mécanisme des diarrhées
Le mécanisme des diarrhées bactériennes permet de distinguer [3] :
-
•
les diarrhées sécrétoires avec syndrome toxinique, liées à des germes entéro-adhérents et toxinogéniques; la diarrhée est fréquente, aqueuse, abondante, sans signes généraux, pouvant conduire à une déshydratation surtout chez les sujets fragilisés (jeunes enfants, vieillards, etc.) ;
-
•
les diarrhées invasives, liées à des bactéries invasives de la muqueuse intestinale. Il s'agit d'un syndrome dysentérique, avec douleurs abdominales, émissions glairosanglantes, et signes généraux avec fièvre, syndrome inflammatoire et hyperleucytose.
La classification des principaux germes selon ce principe est indiquée dans le tableau II .
Tableau II.
Mécanismes des diarrhées bactériennes
| Germes | Mécanisme | |
|---|---|---|
| Entéro-invasif | Entéro-toxinique | |
| E. coli entéro-invasif | + | + |
| E. coli entérotoxinogène | 0 | + |
| Salmonelles | + | ± |
| Shigelles | + | + |
| V. cholerae | 0 | + |
| Campylobacter | + | + |
| Yersinia | + | 0 |
| S. aureus | 0 | + |
| Aeromonas | 0 | + |
| Bacillus | 0 | + |
| Clostridium | ± | + |
| Parasites | + | 0 |
Source : Carré D, Chapalain C, Debonne JM. Diarrhées infectieuses aiguës. Enc Med Chir Maladies Infectieuses. 2000; V10.
Bactéries et germes responsables des diarrhées tropicales
De nombreux germes et bactéries responsables de diarrhées tropicales ont été identifiés 3, 4, 5, 6.
Choléra (V. cholerae)
Le choléra est une maladie à transmission orofécale, essentiellement interhumaine directe, liée à V. cholerae 0 :1, V. El Tor responsable de la pandémie actuelle. Le réservoir est humain, mais le germe peut survivre dans l'environnement (eau salée, plancton, coquillages). L'infection est favorisée par l'hypochlorhydrie gastrique, symptomatique après une incubation courte de quelques heures à quelques jours. Le début est brutal avec diarrhée aqueuse, incolore, abondante, et vomissements clairs. Rapidement sont associés des signes de déshydratation avec asthénie, soif, douleurs musculaires et crampes, adynamie, etc. L'abdomen est indolore, il n'y a pas de fièvre, voire une hypothermie.
Le traitement repose en premier lieu sur la réhydratation, généralement intraveineuse (Ringer lactate ou sérum physiologique + bicarbonate isotonique en proportion 2/1, avec recharge en potassium), en perfusant 1 litre rapidement, puis 10 % du poids en 5 à 6 heures. Le traitement antibiotique repose sur les cyclines (2 g/j × 4 j ou docycycline 300 mg), le cotrimoxazole (800/160 × 2/j pendant 3 j), ou la sulfadoxine IM (intramusculaire), le chloramphénicol, les quinolones.
Diarrhées à Escherichia coli
Les diarrhées à E. Coli sont extrêmement fréquentes, et représentent la cause principale de diarrhée aiguë du voyageur, ou turista (voir l'article sur ce sujet dans ce dossier thématique). On distingue :
-
•
les E. coli entérotoxinogènes (ETEC), responsables de la tourista bénigne, cosmopolites mais plus fréquents dans les régions où existent des problèmes d'hygiène fécale ;
-
•
les E. coli entéropathogènes (EPEC), donnant des diarrhées invasives, en particulier chez les enfants de moins de 2 ans, et lors des voyages ;
-
•
les E. coli entéroadhérents responsables de diarrhées persistantes ou chroniques chez les enfants ;
-
•
les E. coli entérohémorragiques responsables d'une colite aiguë avec saignements (E. coli O157H7) endémo-épidémique et cosmopolite, transmise par les aliments infectés (en particulier la viande) et pouvant s'accompagner d'un syndrome hémorragique et urémique (SHU) ou d'un purpura thrombotique thrombocytémique (PTT) dans le cadre d'une microangiopathie thrombotique. L'isolement de ces E. coli se fait par culture (milieu Sorbitol Mc Conkey agar) et/ou par détection d'une toxine Shiga-Like par Elisa.
Le traitement des diarrhées à E. coli, quand il est indiqué, repose sur le cotrimoxazole (800/160 mg × 2/jour pendant 3 jours) ou les fluoroquinolones.
Shigellose
Les shigelloses sont responsables de la dysenterie bacillaire, cosmopolite mais beaucoup plus fréquente dans les pays chauds, humides, où existent des problèmes d'hygiène et de promiscuité. Elles sont liées à 4 germes, dont le réservoir est humain : S. dysenteriae (bacille de Shiga), S. flexneri, S. boydii, S. sonnei. Le tableau clinique est celui d'un syndrome dysentérique (diarrhée glairosanglante, douleurs abdominales, épreintes, ténesme) fébrile avec signes généraux et souvent vomissements. Sur terrain fragilisé (malnutrition, immunodépression, etc.), les complications digestives et une bactériémie sont plus fréquentes, responsables d'une mortalité non négligeable en zone d'endémie.
Le traitement reposait sur le cotrimoxazole, l'ampicilline, le chloramphénicol mais les résistances sont maintenant fréquentes, faisant préférer actuellement les quinolones (résistances en augmentation) ou les céphalosporines de 3e génération.
Salmonelloses
La fièvre typhoïde (Salmonella typhi, S. paratyphi A-B-C) est responsable d'une diarrhée fébrile à la phase d'état, mais réalise un modèle d'infection systémique qui s'écarte du tableau de gastro-entérite aiguë fébrile. Sa transmission est strictement interhumaine. La phase initiale associe une fièvre progressivement croissante, des céphalées, des douleurs abdominales avec constipation, souvent une toux sèche, parfois une épistaxis. À partir de la 2e semaine, apparaît la diarrhée (“jus de melon”), associée à une fièvre élevée en plateau, une obnubilation (tuphos), une dissociation du pouls, parfois des taches rosées lenticulaires (macules sur les flancs), une ulcération amygdalienne (angine de Duguet). Biologiquement, on note l'existence d'une leuconeutropénie, souvent une cholestase anictérique. Les complications peuvent être sévères (choc toxinique, collapsus, myocardite, hémorragies ou perforations digestives, localisations secondaires), surtout sur terrain fragilisé.
Le diagnostic repose sur les hémocultures à la période initiale, puis les coprocultures. Le sérodiagnostic de Widal est moins sensible.
Le traitement reposait classiquement sur l'ampicilline, le cotrimoxazole, le chloramphénicol pendant au moins 14 jours, mais l'augmentation actuelle des résistances à ces antibiotiques rend nécessaire l'utilisation actuelle des fluoroquinolones (dont la fréquence des résistances devient cependant préoccupante, notamment en Asie du Sud et du Sud-Est), et des céphalosporines de 3e génération.
Les salmonelloses dites “mineures” sont responsables de diarrhées d'origine alimentaire (œufs, volailles, fruits de mer, produits laitiers, animaux domestiques, etc.). L'incubation dure de quelques heures à 2 jours, puis apparaît une diarrhée hydrique fébrile, avec parfois douleurs abdominales, plus rarement présence de selles sanglantes. La diarrhée dure 2 à 5 jours, puis régresse généralement spontanément. Des complications peuvent survenir, surtout sur les terrains fragilisés et immunodéprimés, bactériémies et foyers septiques secondaires, notamment ostéomyélites. Le traitement antibiotique n'est pas toujours indiqué, pouvant favoriser le portage chronique, sauf dans les formes sévères et sur terrain immunodéprimé (jeunes enfants, vieillards, infection par le VIH : virus de l'immunodéficience humaine, etc.).
Yersinioses
Les Yersinia sont des germes ubiquitaires, transmis par voie orale et par l'alimentation (eau, laitages, viandes et abats, glaces, fruits de mer, légumes précuits). Les infections humaines peuvent être dues à Y. pseudotuberculosis (adénite mésentérique avec syndrome pseudo-appendiculaire) ou à Y. enterocolitica (diarrhées aiguës) dont seuls certains sérotypes sont régulièrement pathogènes (03, 05, 08, 09, etc.).
La diarrhée, de début brutal est généralement fébrile, avec douleurs abdominales (souvent pseudo-appendiculaires), et parfois selles sanglantes. Les infections à Yersinia peuvent être responsables d'érythème noueux, d'arthrites réactionnelles, ou de diverses manifestations auto-immunes. La coproculture doit être ensemencée sur milieux spéciaux (McConkey, Agar CN) avec repiquages répétés et enrichissement au froid.
Le traitement antibiotique ne semble pas améliorer sensiblement l'évolution clinique, sauf en cas de complications et chez les immunodéprimés. Il repose alors sur le cotrimoxazole, les cyclines, les céphalosporines de 3e génération, les fluoroquinolones.
Campylobacter
Il s'agit d'arthropozoonoses (volailles essentiellement), fréquemment impliquées dans les diarrhées, souvent chez les enfants et les jeunes adultes ; trois variétés sont généralement en cause en pathologie humaine : C. jejuni, C. coli, C. fetus.
L'incubation dure environ 48 heures, puis apparaît une diarrhée hydrique banale, souvent associée initialement à une fébricule, une asthénie, et des céphalées. L'évolution est bénigne, mais parfois prolongée chez les immunodéprimés. Le traitement antibiotique n'est pas systématiquement indiqué, reposant alors sur les macrolides (sauf pour C. coli), les aminosides, le thiamphénicol. La fréquence des résistances aux fluoroquinolones rend désormais difficile leur utilisation.
Vibrio parahemolyticus
Toxi-infection alimentaire fréquente en Asie de l'Est, l'infection est transmise par les fruits de mer et poissons, le germe étant résistant dans l'eau salée.
Des diarrhées à d'autres types de Vibrio sont décrites en Asie (V. fluvialis, etc.).
Bacillus cereus
Reconnu comme une cause relativement fréquente de toxi-infections alimentaires dans les pays tempérés, le germe est présent sous forme de spores dans une grande variété d'aliments et d'épices. Il est responsable d'un syndrome toxinique avec soit vomissements abondants, soit diarrhée hydrique de durée brève (1 à 2 jours).
Diarrhées d'origine virale
Il s'agit de la cause probablement la plus fréquente de diarrhées infectieuses, notamment chez l'enfant, et ce sur l'ensemble des continents 7, 8, 9.
Rotavirus
Les rotavirus (famille des reoviridae, virus à ARN) sont responsables de 40 à 60 % des diarrhées des enfants de moins de 2 ans. La contamination est le plus souvent féco-orale directe, plus rarement par l'eau de boisson ou les aliments. L'incubation est courte (1 à 3 jours) et les symptômes associent diarrhée hydrique profuse, vomissements, frissons sans ou avec peu de fièvre, responsables de possible déshydratation. Cependant, environ 10 % des cas sont a ou paucisymptomatiques. La guérison se fait spontanément en moins de 7 jours. Le diagnostic clinique peut être confirmé par culture des selles, Elisa spécifique sur les selles, ou éventuellement PCR (Polymerase Chain Reaction). Quelques épidémies de gastro-entérites à rotavirus ont été décrites chez l'adulte.
Agents Norwalk et Sapporo-virus
Les agents Norwalk et Sapporo-virus (Norovirus, Caliciviridae) sont responsables d'épidémies de diarrhées, survenant à tous les âges. Après une incubation de 1 à 2 jours, apparaît une fièvre avec diarrhée, vomissements, et douleurs abdominales.
Autres calicivirus
Les autres calicivirus (HuCV) sont retrouvés avec une fréquence croissante par techniques de génétique moléculaire dans les selles au cours de diarrhées à tous les âges et sur tous les continents. Ils touchent cependant préférentiellement les nourrissons et les personnes âgées. Après une incubation de 1 à 3 jours, la diarrhée hydrique s'associe à des signes généraux (fièvre, myalgies, toux), des vomissements, et des douleurs abdominales, disparaissant rapidement en 1 à 2 jours.
Astrovirus
Les astrovirus sont responsables d'épidémies de gastro-entérites en hiver et au printemps chez les enfants de 1 à 3 ans ; l'incubation cure environ 4 jours, et la diarrhée (4 à 6 selles aqueuses par jour) s'associe à une fébricule, des nausées, des céphalées.
De nombreux autres virus peuvent être responsables de diarrhées aiguës et bénignes : adénovirus, coronavirus, entérovirus, etc.
Diarrhées aiguës parasitaires
Les protozoaires sont fréquemment à l'origine de diarrhées aigües, notamment après retour de voyage en zone tropicale : amibiase intestinale aigüe (dysenterie amibienne à Entamoeba histolytica), infection à Giardia lamblia (diarrhée hydrique et tableau de duodénite aigüe), colites à cryptosporidies, microsporidies et Cyclospora, responsables de diarrhées aiguës chez l'immunocompétent et de diarrhées profuses chroniques chez l'immunodéprimé.
Une diarrhée peut accompagner la phase initiale d'un accès palustre, qu'il faut toujours rechercher en cas de fièvre.
Les autres parasites, en particulier les helminthes, sont généralement responsables de diarrhées subaiguës ou chroniques à distance du voyage en zone d'exposition. Les anguilluloses peuvent également provoquer une diarrhée dès la phase de primo-invasion.
Conduite à tenir et orientation diagnostique devant une diarrhée aiguë
Appréciation de la gravité et du retentissement de la diarrhée
Les principaux signes de gravité sont détaillés dans l'encadré 2 .
Encadré 2. Diarrhées aiguës et signes de gravité potentielle: indication d'hospitalisation et/ou de traitement étiologique.
• Diarrhée invasive
Glaires et/ou sang dans les selles
• Fièvre > 39°C
• Déshydratation
- Modérée : cernes, plis cutané ±, soif ;
- Sévère : langue rôtie, pli cutané franc, oligurie, troubles de la conscience, tachycardie, hypotension artérielle, coma
• Contexte particulier
- Enfant < 11 mois, âge > 75 ans ;
- Immunodépression, patients avec tares viscérales
• Diarrhée hydroélectrolytique persistant + de 3 jours malgré traitement symptomatique
Il est indispensable :
-
•
d'évaluer le terrain : maladies associées, immunodépression, âge, antécédents digestifs, etc. ;
-
•
de rechercher des signes de déshydratation : tachycardie, pression artérielle pincée et/ou abaissée, soif, pli cutané, asthénie, langue sèche, oligurie, polypnée, perte de 5 à 10 % de poids du corps ;
-
•
d'évaluer la capacité à obtenir une réhydratation par voie orale (nausées et vomissements, jeune âge, troubles neurologiques, etc.).
Cet examen rapide permet de juger de la nécessité d'une hospitalisation immédiate et de la mise en place d'une réhydratation orale, entérale ou intraveineuse.
Élimination des causes non infectieuses
Il faut éliminer une origine non infectieuse de la diarrhée : diarrhée médicamenteuse en particulier antibiothérapie, diarrhées chroniques, maladies digestives sous-jacentes, etc.
Interrogatoire et examen clinique d'orientation
L'examen initial vise à déterminer le mécanisme de la diarrhée (diarrhée invasive bactérienne, diarrhée hydrique toxinique), ce qui permet d'orienter le diagnostic étiologique Tableau III, Tableau IV et d'envisager la conduite thérapeutique [10] :
-
•
contexte épidémiologique : voyage, zone géographique, profession exposée (santé, alimentation), repas industriels, diarrhées dans l'entourage, caractère épidémique, baignade en rivière, contacts sexuels, terrain immunodéprimé ;
-
•
mode de début aigu ou progressif, durée d'évolution ;
-
•
caractéristiques des selles : fréquence et quantité, diarrhée hydrique ou présence de sang, mucus, pus ;
-
•
existence de symptômes dysentériques : douleurs abdominales, coliques, épreintes, ténesme, faux besoins, émissions anales glairosanglantes ;
-
•
recherche de signes généraux associés : fièvre, nausées, vomissements, myalgies, céphalées, malaise général, signes respiratoires, hépatosplénomégalie, etc.
Tableau III.
Fréquence et répartition des principales étiologies de diarrhées aiguës chez les voyageurs
| Fréquence (%) | Pays du Nord/Ouest | Pays du Sud/Est | |
|---|---|---|---|
| Diarrhée hydrique | 90 | Rotavirus, autres viroses | Rotavirus, ETEC, EPEC, C. jejuni |
| Diarrhée hydrique profuse | 1 | ETEC, salmonelles | V. cholerae, ETEC, salmonelles |
| Dysenteries | 5-10 | EIEC, Campylobacter, Shigelles | V. cholerae, ETEC, salmonelles, E. histolytica |
| Diarrhée prolongée | 3-4 | EPEC, Giardia, Yersinia | EPEC, Giardia |
| Colite hémorragique | < 1 | EHEC | EHEC, E. histolytica |
EHEC : Escherichia coli entérohémorragique ; EIEC : Escherichia coli entéroivasif ; EPEC : Escherichia coli entéropathogène ; ETEC : Escherichia coli entérotoxinogène. Source : Aranda-Michel J, Gianella RA. Acute diarrhea: a practical review. Am J Med. 1999; 106: 670-6.
Tableau IV.
Orientation symptomatique et épidémiologie des diarrhées aiguës
| Événements/Symptômes | Principales causes |
|---|---|
|
Selles sanglantes |
Salmonelles, shigelles |
| E. coli enterohémorragique | |
|
E. histolytica, C. difficile | |
|
Douleurs, ténesme |
Salmonelles, shigelles |
| Campylobacter | |
| E. Histolytica | |
| Gonocoque, Chlamydiae, herpès | |
| Antibiothérapie récente, | C. difficile, salmonelles |
|
hospitalisation |
Diarrhées médicamenteuses |
|
Entourage atteint |
Salmonelles, virus |
|
B. cereus, Clostridium, S. aureus | |
|
Homosexuels masculins |
Shigelles, Giardia |
| E. histolytica, cryptosporidies | |
| Chlamydiae, herpès, tréponème | |
| Gonocoques | |
| Douleurs abdominales persistantes | Campylobacter, Yersinia |
| Aeromonas, C. perfringens | |
| Parasitoses | |
| Immunodéprimés | Salmonelles, toutes bactéries |
| Cyrptosporidies, microsporidies | |
| Isospora, CMV, mycobactérie AI |
Au terme de cet examen, on distingue donc les diarrhées hydriques, avec ou sans fièvre, de mécanisme toxinique, liées le plus souvent aux bactéries intraluminales et aux virus, généralement bénignes sans traitement spécifique, des diarrhées invasives, avec signes généraux, dont l'origine est souvent bactérienne, pouvant nécessiter un traitement antibiotique spécifique.
Ces diarrhées invasives justifient alors la pratique d'examens complémentaires permettant d'identifier les bactéries nécessitant un traitement antibiotique :
-
•
numération formule sanguine et plaquettes ;
-
•
coproculture (ou recherche de polynucléaires dans les selles), examen parasitologique des selles.
Cas particulier des patients immunodéprimés et infectés par le VIH
Les patients modérément immunodéprimés (lymphocytes CD4 > 200/mm3) ont les mêmes causes de diarrhée aiguë que les patients non infectés par le VIH, mais le risque de bactériémie, de rechute ou de localisation secondaires liées à des bactéries invasives est plus important, justifiant la mise en place d'une antibiothérapie.
Chez les patients plus immunodéprimés, à ces causes de diarrhées s'ajoutent les infections à cryptosporidies, microsporidies, Isospora, Cyclospora, nécessitant des colorations spécifiques sur les selles. On évoquera également une infection digestive à mycobactéries atypiques, à cytomégalovirus, ou une entéropathie directement liée au VIH. Dans ces circonstances, la diarrhée sera plus chronique et prolongée, sortant du cadre de l'exploration d'un épisode aigu digestif.
Diarrhées aiguës chez les enfants et les nourrissons
Le problème majeur posé par la diarrhée aiguë du jeune enfant est celui de la déshydratation, pouvant s'installer rapidement et être responsable de collapsus, surtout si les vomissements y sont associés [11]. Les causes sont essentiellement virales (85 % des cas) : surtout rotavirus, dont la recherche peut maintenant se faire par PCR sur les selles, mais aussi adénovirus, astrovirus, etc. Les causes bactériennes sont moins fréquentes (15 % des cas) : E. coli, salmonelles, ou plus rarement shigelles, yersinia, Campylobacter, C. difficile. Il faut également rechercher d'autres causes de diarrhée chez l'enfant, comme une infection à distance (infections ORL, otites, pneumopathies, paludisme), une antibiothérapie préalable, une intolérance au lait, etc.
Conduite à tenir et approche thérapeutique d'une diarrhée infectieuse aiguë
Après l'évaluation diagnostique initiale tenant compte de l'importance de la diarrhée (± vomissements), du terrain, et de l'existence de signes de déshydratation, le traitement comprend les thérapeutiques symptomatiques avec réhydratation éventuelle, puis la discussion du traitement étiologique (figure 1) 6, 12.
Figure 1.
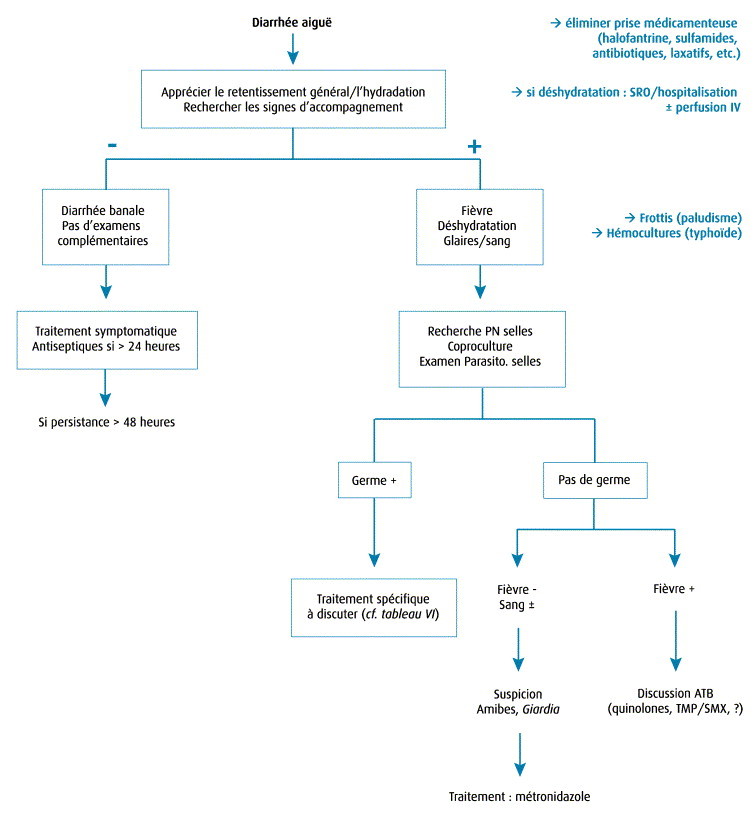
Démarche diagnostique et thérapeutique
Traitement symptomatique : réhydratation
Le but de la réhydratation est d'apporter, préventivement ou secondairement, de l'eau et surtout les électrolytes perdus par la diarrhée à l'étage iléocæcal, le soluté de réhydratation restant absorbé efficacement au niveau duodénojéjunal.
La réhydradation initiale est fonction de l'importance de la déperdition :
-
•
déshydratation légère (< 5 % perte de poids) : 50 mL/kg en 4 heures ;
-
•
déshydratation modérée (5 à 10 % de perte de poids) : 100 mL/kg en 4 heures ;
-
•
déshydratation sévère (> 10 % perte de poids) : perfusion intraveineuse avec 70 mg/kg en 3 heures puis relais avec 20 mL/kg en 4 heures par voie orale ou 100 mL/kg en 4 heures par voie intraveineuse, jusqu'à arrêt de la diarrhée.
La réhydratation orale se fait avec un soluté type OMS (tableau V) , ou avec les préparations artisanales (eau propre + sucre + sel + potassium + bicarbonates). Le sucre peut être remplacé par des farines de blé, de banane, ou surtout de riz qui réduit nettement le volume des excreta.
Tableau V.
Composition des solutés de réhydratation orale
| Soluté OMS (g/L) | Préparations artisanales | “Système D” : dans 1 L d'eau propre | |
|---|---|---|---|
| NaCl | 3,5 | 3,5 g/L | 1 cuil. à café de sel/L |
| KCl | 1,5 | 1,5 g/L | 1 cuil. à café de jus de citron/L |
| Citrate ou | 2,9 | 0 | |
| Bicarbonate | 2,5 | 2,5 g/L | |
| Glucose | 20 | 0 | |
| Sucre/farine | 50 g | 6 cuil. à café/L |
+ préparations du commerce : exemples : Adiaril®, Alhydrate®, GES45®, Bledilait RO®, etc.
Autres traitements symptomatiques
La diète alimentaire et hydrique n'est pas indiquée, au contraire l'apport de solutés et d'électrolytes par voie digestive est un facteur essentiel de la correction ou de la prévention de la déshydratation. Il faut cependant éviter les laits et produits riches en lactose dont l'absorption est perturbée au cours des diarrhées infectieuses aiguës. De même, on évite les produits stimulant le transit intestinal, comme la caféine.
Les boissons commerciales sont peu adaptées car souvent hyperosmolaires et pauvres en électrolytes (notamment en potassium).
Les ralentisseurs du transit ne sont généralement pas indiqués, freinant la guérison, mais une prise de courte durée de ces agents est quelquefois rendue nécessaire par l'importance du volume de la diarrhée dans des situations de capacité d'élimination des excreta difficiles.
Le racécadotril (Tiorfan®) pourrait avoir moins d'inconvénients que le lopéramide, mais l'efficacité dans la diarrhée aiguë infectieuse est cependant limitée.
Les absorbants (polykaraya, kaolin, argile) sont d'efficacité modérée et peu évaluée. Le subsalicylate de bismuth pourrait être efficace mais non disponible en France.
Les modulateurs de la flore : Ultralevure® (Saccharomyces boulardii) diminuent la fréquence des diarrhées liées à l'antibiothérapie, et réduisent le risque de rechute de colite pseudomenbraneuse à C. difficile, mais ce médicament est peu évalué dans les diarrhées infectieuses autres. Le Lacteol® (Lactobacillus acidophilus) pourrait avoir une action, cependant mal évaluée actuellement.
Traitement antibiotique
La présence de signes généraux, de signes d'invasion de la muqueuse digestive, ou l'existence d'un terrain fragilisé (immunodépression notamment) doit faire envisager un traitement antibiotique spécifique (figure 1). Les antibiotiques utilisés sont résumés en fonction du germe isolé ou suspecté dans le tableau VI .
Tableau VI.
Traitements spécifiques en fonction des germes isolés ou suspectés
| Germes | Traitements recommandés (posologie/jour) | Durée Standard (j) | Durée pour immunodéprimés (j) |
|---|---|---|---|
|
Shigella |
TMP/SMX 800/160 (pédiatrie : 25/5 mg/kg) | 3 |
7-10 |
| Quinolones (Norflo 400 x 2, Oflo 200 x 2, Cipro 500 x 2) | |||
| Ceftriaxone, arithromycine | |||
|
Salmonella* (mineures) |
Quinolones (x 2) | 5-7 |
14 |
| TMP-SMX, ceftriaxone | |||
|
Campylobacter |
Érythromycine 500 mg x 2/jour | 5 |
7-10 |
| Quinolones (résistances ++), cyclines | |||
|
E. coli* |
TMP/SMX 800/160 x 2 | 3 |
3 |
| Quinolones (x 2) | |||
|
TMP/SMX 800/160 x 2 | 3 |
3 |
| Quinolones (x 2) | |||
|
Yersinia* |
Abstention ? | NR |
14 |
| Céfotaxime, TMP/SMX, doxycycline, chloramphénicol, quinolones | |||
|
V. cholerae |
Doxycycline 300 mg, TMP/SMX, quinolones, etc. |
1 |
1 |
|
C. difficile |
Arrêt de l'antibiothérapie | 10 |
10 |
| Metronidazole 250 à 500 mg x 3, vancomycine orale | |||
|
Giardia |
Metronidazole 250-750 mg x 3 |
7-10 |
10 |
|
Isospora, Cyclospora |
TMP/SMX |
7-10 |
10 |
| Cryptosporidies | Pas de traitement, paromomycine, fumagilline | > 10 |
* indication non systématique de l'antibiothérapie, surtout nécessaire en fonction du terrain : âge < 6 mois, > 60 ans ; immunodéprimés ; valvulopathies ; matériel étranger ; tares associées. TMP/SMX : triméthoprime-sulfaméthoxazole.
En pratique, en l'absence des signes précédemment cités, l'antibiothérapie n'est généralement pas indiquée. C'est également le cas pour les infections “toxiniques” (hors choléra), au moins dans les 3 premiers jours. En ce qui concerne les salmonelles digestives, l'antibiothérapie n'est en principe pas indiquée systématiquement, pouvant prolonger le portage de salmonelles, mais cela n'est pas le cas sur les terrains fragilisés ou si les signes sont marqués. De même, le bénéfice de l'antibiothérapie n'est pas attesté pour les infections à Yersinia, et autres germes intracellulaires à portage prolongé, contrairement aux infections à bactéries invasives, surtout chez les patients immunodéprimés ou fragilisés.
Le problème actuel de l'antibiothérapie des infections digestives est aggravé par l'augmentation croissante de l'incidence des résistances bactériennes, en particulier à l'amoxicilline, au triméthoprime-sulfaméthoxazole, aux phénicolés, et plus récemment aux fluoroquinolones (Campylobacter, salmonelles, shigelles, etc.) 13, 14. C'est pourquoi on utilise de plus en plus des antibiotiques de deuxième ligne, comme les céphalosporines de 3e génération, et les nouveaux macrolides (azithromycine).
En l'absence d'isolement initial d'un germe pathogène à l'origine de la diarrhée, la conduite à tenir, souvent probabiliste, est résumée dans la figure 1, et reprend les étapes sus-décrites : évaluation de la gravité, orientation étiologique (mécanisme toxinique ou invasif), discussion sur l'examen des selles, puis discussion thérapeutique en fonction du contexte ou du terrain. L'existence de signes de gravité, d'une immunodépression sous-jacente ou de signes invasifs peut faire discuter une antibiothérapie empirique, en l'absence d'isolement de pathogène spécifique.
Cas particulier des enfants
L'objectif du traitement est avant tout de lutter contre la déshydratation et la dénutrition [15]. Le traitement repose donc essentiellement sur les solutés de réhydratation orale et la réalimentation précoce [16]. Il existe maintenant un consensus sur l'intérêt majeur de maintenir une alimentation entérale lors d'une diarrhée aiguë de l'enfant ; il n'y a pas lieu d'arrêter l'allaitement maternel, ce qui serait à l'origine d'un risque élevé de déshydratation ; les ralentisseurs du transit (lopéramide) ne sont pas recommandés, et formellement contre-indiqués avant l'âge de 2 ans. Les silicates (diosmectite), probiotiques (Lactobacillus acidophilus, Saccharomyces boulardii), et antisecrétoires (racécadotril) ont démontré une efficacité sur la durée de la diarrhée. Le traitement antibiotique n'est indiqué, comme chez l'adulte, que dans les diarrhées invasives, après coproculture, ou sur des terrains particuliers.
Conduite à tenir devant une diarrhée prolongée ou chronique au retour d'un voyage en zone tropicale
Dans les diarrhées persistant plus de 15 jours après le séjour en zone d'endémie, le problème n'est plus celui de l'urgence ni de risque de déshydratation mais plutôt du diagnostic étiologique. L'examen capital est l'examen des selles pour cultures spécifiques et examen parasitologique direct avec enrichissement, sur des selles fraîches, émises au mieux au laboratoire (figure 2) .
Figure 2.
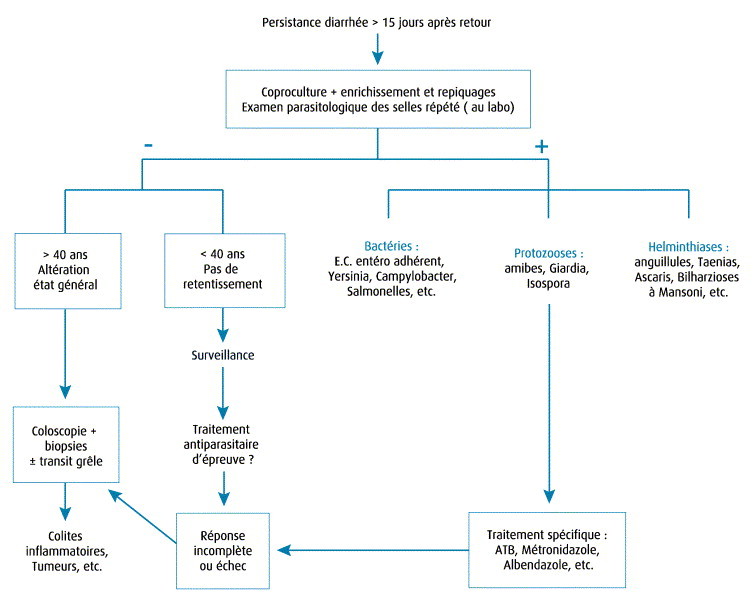
Conduite à tenir devant une diarrhée prolongée ou chronique après séjour en zone tropicale
Si les examens des selles trouvent un agent causal, le traitement spécifique est bien sûr indiqué. Dans ces circonstances, il convient en premier lieu de rechercher une étiologie parasitaire à protozoaires (amibes, Giardia, sporidies) ou une helminthiase, généralement plus tardive (2 à 3 mois après séjour à risque). Certaines infections bactériennes peuvent également avoir une évolution prolongée : salmonelles, Yersinia, Campylobacter, E. coli entéroadhérent, par exemple.
En cas de négativité des examens des selles, il faut rechercher des signes associés (amaigrissement, fébricule, altération de l'état général, signes articulaires, cutanés, etc.), surtout chez les patients âgés, et envisager la pratique d'une coloscopie à la recherche de pathologie tumorale ou inflammatoire du côlon. Dans les autres cas, pourra se discuter un traitement antiparasitaire d'épreuve (albendazole, métronidazole, etc.) après répétition des examens de selles. Les explorations endoscopiques seront programmées en l'absence de réponse clinique.
Acknowledgments
Conflits d'intérêts : aucun
Références
- 1.Aranda-Michel J., Gianella R.A. Acute diarrhea: a practical review. Am J Med. 1999;106:670–676. doi: 10.1016/S0002-9343(99)00128-X. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Cerf M, Hagiage M. Diarrhées aiguës d’origine infectieuse. Enc Med Chir GastroEntérologie 1996 ; A10.
- 3.Carré D, Chapalain C, Debonne JM. Diarrhées infectieuses aiguës. Enc Med Chir Maladies Infectieuses. 2000; V10.
- 4.Bouchaud O. Les diarrhées du voyageur. Med Trop. 2001;61:205–209. [PubMed] [Google Scholar]
- 5.Farthing M.J.G. Traveller’s diarrhea. Gut. 1994;35:1–4. doi: 10.1136/gut.35.1.1. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.Thielman N.M., Guerrant R.L. Acute Infectious Diarrhea. N Engl J Med. 2004;350:38–47. doi: 10.1056/NEJMcp031534. [DOI] [PubMed] [Google Scholar]
- 7.Del Refugio-Gonzalez M., Polanco-Marin G., Manzano-Cabrera I., Puerto-Solis M. Acute gastroenteritis associated with rotavirus in adults. Arch Med Res. 2001;32:164–167. doi: 10.1016/s0188-4409(00)00270-8. [DOI] [PubMed] [Google Scholar]
- 8.Lopman B.A., Brown D.N., Koopmans M. Human caliciviruses in Europe. J Clin Virol. 2002;24:137–160. doi: 10.1016/s1386-6532(01)00243-8. [DOI] [PubMed] [Google Scholar]
- 9.Goodgame R.W. Viral causes of diarrhea. Gastroenterol Clin North Am. 2001;30:779–795. doi: 10.1016/s0889-8553(05)70210-7. [DOI] [PubMed] [Google Scholar]
- 10.Guerrant R.L., Van Gilder T., Steiner T.S., Thielman N.M., Slutsker L., Tauxe R.V. Practice guidelines for the management of infectious diarrhea. Clinical Inf Dis. 2001;32:331–350. doi: 10.1086/318514. [DOI] [PubMed] [Google Scholar]
- 11.Armon K., Stephenson T., MacFaul R., Eccleston P., Welnecke U. An evidence and consensus based guideline for acute diarrheal disease management. Ach Dis Child. 2001;35:132–142. doi: 10.1136/adc.85.2.132. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 12.Okhuysen P.C. Current concepts in travelers’ diarrhea : epidemiology, antimicrobial resistance and treatment. Curr Opin Infect Dis. 2005;18:522–526. doi: 10.1097/01.qco.0000185987.02878.6e. [DOI] [PubMed] [Google Scholar]
- 13.Olsen S.J., DeBess E.E., McGivern T.E., Marano N., Eby T., Mauvais S. A nosocomial outbreak of fluoroquinolone-resistant salmonella infection. N Engl J Med. 2001;344:1572–1579. doi: 10.1056/NEJM200105243442102. [DOI] [PubMed] [Google Scholar]
- 14.Parry C. Antimicrobial drug resistance in salmonella enterica. Current Opinion Inf Diseases. 2003;16:467–472. doi: 10.1097/00001432-200310000-00014. [DOI] [PubMed] [Google Scholar]
- 15.Cezard J.P., Chouraqui J.P., Girardet J.P. Gottrand F. Traitement médicamenteux des diarrhées aigues infectieuses du nourrisson et de l’enfant. Arch Pediatr. 2002;9:620–628. doi: 10.1016/s0929-693x(01)00934-4. [DOI] [PubMed] [Google Scholar]
- 16.Lenny A., Prince T. Société Canadienne de Pédiatrie. Prise en charge des diarrhées aiguës chez l’enfant et le nourrisson. Paediatrics Child Health. 2003;8:463–466. [Google Scholar]


