Pandemia de COVID-19
En las últimas dos décadas la humanidad ha sufrido infecciones fatales por otros coronavirus: el síndrome respiratorio agudo severo (SARS) en 2002 y el síndrome respiratorio de medio oriente (MERS) en 2012. Recientemente se ha descrito un nuevo coronavirus, denominado SARS-CoV-2, cuya infección en humanos fue denominada por la Organización Mundial de la Salud (OMS) como COVID-191.
Basándonos en un reciente metaanálisis realizado en China (38 estudios con un total de 3.062 pacientes con COVID-19), los síntomas identificados más frecuentes fueron: fiebre, fatiga, tos, disnea y expectoración, y menos presentes: rinorrea, cefalea y odinofagia, siendo asintomáticos un porcentaje relativamente bajo de pacientes (11%)1. Los hallazgos de laboratorio más frecuentes incluyeron linfocitopenia, elevación de la proteína C reactiva (PCR), lactato deshidrogenasa (LDH), dímero D y velocidad de sedimentación globular (VSG). En la radiografía o tomografía computarizada (TC) de tórax el patrón en vidrio deslustrado aislado o en combinación con consolidaciones pulmonares, compatibles con neumonía bilateral, fueron los hallazgos más característicos. El diagnóstico de SARS-CoV-2 se realiza actualmente mediante la prueba de transcriptasa inversa y reacción en cadena de la polimerasa (RT-PCR) para identificar la secuencia homóloga del ácido nucleico del virus SARS-CoV-2 en muestras de hisopado nasofaríngeo y/u orofaríngeo1, 2.
Con la edad aumenta la susceptibilidad a la infección sintomática, así como la tasa de neumonía y de fatalidad, en comparación con grupos de menor edad. Las comorbilidades de los pacientes, como la enfermedad cardiovascular, incluida la hipertensión arterial esencial, la enfermedad coronaria o la diabetes mellitus, muestran peor evolución clínica en los pacientes con la COVID-191.
Importancia y fisiología del olfato
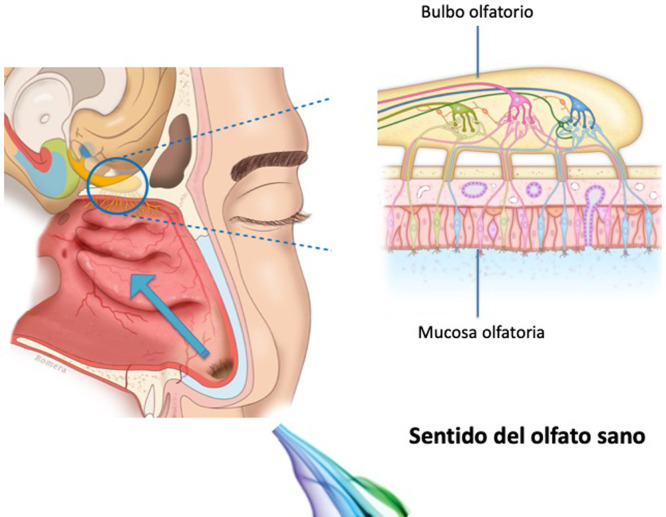
El neuroepitelio olfativo humano constituye el 1,25% de la mucosa nasal y cubre un área de 8-10 cm2 situada por debajo de la lámina cribosa, la parte superior del tabique nasal y los cornetes superiores. Aproximadamente 10 millones de las dendritas de las neuronas sensoriales bipolares olfativas en el bulbo olfatorio se proyectan en la mucosa, los odorantes que alcanzan el neuroepitelio olfatorio se disuelven en la capa mucosa y se unen activando los receptores olfativos específicos mediante una interacción compleja que requiere proteínas específicas de unión. Un olor es capaz de activar múltiples tipos de receptores en diversos grados3.
Las neuronas sensoriales olfativas envían el mensaje químico por impulsos nerviosos hasta los glomérulos olfativos del bulbo olfatorio. La información, procesada e integrada en el bulbo olfatorio, se proyecta luego a estructuras del sistema límbico (emociones) y el hipotálamo (memoria a largo plazo) y finalmente a la corteza olfatoria primaria (áreas inferior y medial del lóbulo temporal). El olfato es el único sentido que no hace sinapsis en el tálamo y se dirige a la corteza cerebral primaria. El ser humano tiene aproximadamente 350 genes odorantes funcionales que codifican receptores de proteínas que interactúan con su propio subconjunto de sustancias químicas o sustancias que conducen al complejo mecanismo de identificación del olor3 (fig. 1 ).
Figura 1.
Transmisión de olores a través del neuroepitelio olfatorio.
Etiología de la pérdida de olfato
El olfato desempeña un papel importante en la vida diaria. Influye en la selección de alimentos e ingesta de nutrientes, la identificación y disfrute de los alimentos, las relaciones interpersonales, la calidad de vida en general y la detección de sustancias potencialmente tóxicas y nocivas, siendo por ello importante para la seguridad por intoxicación alimentaria o por agentes tóxicos4.
La disfunción olfatoria (DO) se puede clasificar en cuantitativa, que implica alteración en la intensidad, o cualitativa, en la que cambia la calidad de la percepción de los olores. Mientras que la función olfatoria normal se define como normosmia, los trastornos cuantitativos se clasifican en pérdida parcial (hiposmia) o total (anosmia) del olfato4. Fisiológicamente, la percepción olfativa, tanto en detección, memoria, como identificación, empeoran con la edad. Si bien la detección del olor aumenta y alcanza su punto máximo durante la tercera-cuarta década de la vida, el reconocimiento/memoria e identificación de los diferentes olores disminuye después de la sexta década5.
La asociación entre la DO y el tabaquismo es controvertida en la literatura actual. Algunos estudios describen un impacto negativo, mientras que en otros el impacto es positivo sobre el efecto del tabaco en el olfato5. Sin embargo, el cese del hábito tabáquico parece mejorar la función olfativa. Un estudio que incluyó a 3.900 pacientes con pérdida olfativa, 521 fumadores activos y 316 exfumadores, concluyó que los pacientes con tabaquismo activo no tenían una función olfatoria significativamente menor6.
Muchas enfermedades pueden estar asociadas con la DO, incluyendo las causas congénitas, los trastornos postinfecciosos, las enfermedades rinosinusales, el traumatismo craneoencefálico y las enfermedades neurodegenerativas, entre otras3.
-
a)
La anosmia congénita (hipoplasia o aplasia del bulbo olfatorio y las estructuras olfatorias) es muy infrecuente y puede presentarse de forma aislada o como síndrome, por lo que se recomienda descartar los síndromes de Kallmann (hipogonadismo hipogonadotrópico) y Turner (alteración del cromosoma X) y otras patologías congénitas como las ciliopatías (síndrome de Bardet-Biedl, amaurosis congénita de Lever) o la neuropatía hereditaria sensitivo autonómica.
-
b)
La hiposmia/anosmia postinfecciosa (resfriado común, gripe) podría alterar el olfato por un trastorno combinado inflamatorio/conductivo y neurodegenertivo.
-
c)
Las enfermedades inflamatorias nasosinusales, como la rinitis alérgica o la rinosinusitis crónica/poliposis nasal, pueden provocar trastornos conductivos e inflamatorios, impidiendo a los odorantes llegar a los receptores del epitelio olfativo o provocando una neurodegeneración inflamatoria del neuroepitelio respiratorio.
-
d)
Las enfermedades neurodegenerativas, como el Alzheimer y el Parkinson, son trastornos neurosensoriales derivados de la recepción o el procesamiento deficiente de un estímulo por los receptores olfativos, las neuronas olfativas o las vías hacia los centros de olfato del sistema nervioso central.
-
e)
La disfunción olfatoria por traumatismo craneoencefálico son trastornos neurosensoriales que los pacientes y el personal sanitario suelen pasar por alto tras accidentes graves debido a que se centran en la estabilización y el tratamiento inicial del paciente.
Evaluación del sentido del olfato
Existen numerosas técnicas y herramientas disponibles para explorar la capacidad quimiosensorial olfativa de forma subjetiva y objetiva, cada una de ellas con sus propias ventajas y desventajas.
La evaluación olfatométrica depende de factores como la colaboración del paciente, la cultura (habituación a ciertos olores), el explorador y el tipo de estudio. Existe también una serie de factores ambientales dependientes de la persona, como: edad, sexo (variaciones hormonales), hábitos tóxicos (alcohol, tabaco, cocaína, heroína), trabajo, antecedentes clínicos, tiempo de exposición y aspectos sociales (asociación de distintos olores a determinadas situaciones).
Pruebas subjetivas
La olfatometría puede tratarse de una prueba de umbral olfativo, determinación de la concentración en que el paciente es capaz de identificar un odorante (n-butanol, rosa) y una prueba supraliminar de olfato (con concentraciones de odorantes por encima del umbral de detección del paciente) que permiten evaluar la detección, el reconocimiento/memoria y la identificación de un determinado olor. Es una prueba diseñada para valorar el estado olfativo en situación normal o patológica, así como cuantificar los resultados e interpretarlos. La olfatometría del University of Pennsylvania Smell Identification Test (UPSIT) es la prueba más utilizada en todo el mundo. En ella los olores (n = 40) son liberados rascando el aroma microencapsulado en una etiqueta montada en un papel. Mediante este test clasificamos la DO entre anosmia, hiposmia leve, moderada y grave7.
Pueden estudiarse todas las sustancias o un determinado número de ellas, y puede ser cuantitativo o cualitativo. Se habla de estudio cuantitativo al referirse a la cantidad de olor necesitado para ser detectado (umbral olfativo) y tiene por objeto el estudio de las variaciones olfativas en función de la concentración de la sustancia olorosa y de la cantidad de los olores detectados, dando un resultado de anosmia (pérdida total), hiposmia (pérdida parcial) o normosmia (olfato normal). El estudio cualitativo analiza la capacidad para describir cualidades de los olores, evaluando aquí las variaciones cualitativas de las sustancias odorantes empleadas, analizando el error en la respuesta sobre un olor conocido a partir de una lista de cuatro o cinco alternativas, de las que solo una es correcta (identificación forzada). Estas pruebas ayudan a estudiar la identificación de olores, la discriminación olfativa y/o el umbral olfativo del paciente. Son pruebas indicadas en el diagnóstico de la DO y de su gravedad, pero también para hacer un seguimiento de la progresión o reversión de la pérdida del olfato. La metodología debe ser validada y realizada por un profesional sanitario bien entrenado.
Una herramienta sencilla, rápida y fácil de realizar es la escala visual analógica (EVA). Se trata de una línea horizontal de 10 cm de largo —0: sin pérdida del olfato; 10: pérdida total del olfato— que el paciente debe cruzar con una raya por el lugar que considere oportuno.
Pruebas objetivas
Especialmente utilizadas en el ámbito de la investigación, se han desarrollado pruebas objetivas en las que los datos no dependen de la subjetividad del paciente5, 6, 7. Entre ellas destacan las exploraciones electrofisiológicas del olfato (electroolfatograma, potenciales evocados olfatorios), las pruebas de imagen estructurales y funcionales olfatorias, y biopsias de la región olfativa. Las limitaciones que tienen es que solo pueden realizarse en centros muy especializados; además, no discriminan entre las diferentes causas de la DO, y tampoco proporcionan información sobre la posible localización de las lesiones.
-
-
Electroolfatograma. Consiste en el registro de la magnitud de la actividad eléctrica del epitelio olfatorio nasal aplicando estímulos olfativos mientras se registra la actividad mediante electrodos intranasales aplicados por el especialista. Habitualmente esta prueba es mal tolerada por los pacientes.
-
-
Potenciales evocados olfatorios. Consiste en la recogida de la actividad eléctrica (del bulbo olfatorio y/o la corteza frontal) mediante electrodos externos mientras se aplican estímulos olfativos. Para un registro de calidad deben estabilizarse la temperatura de la habitación, la humedad del aire y los estímulos (deben aplicarse cada 30-45 s), para superar la dificultad de detectar una señal muy leve.
-
-
Tomografía computarizada. Muy útil en la evaluación de inflamación del tracto nasosinusal. Tiene indicación en la obstrucción nasal (desviación septal, hipertrofia de cornetes inferiores, pólipos nasales o tumores).
-
-
Resonancia magnética. Permite evaluar el bulbo y el tracto olfatorio. Es el método de elección ante sospechas de lesiones del SNC, y además permite visualizar directamente el bulbo olfatorio y extensiones (síndrome de Kallmann o agenesia), la base del cráneo (invasión tumoral), lesiones inflamatorias (encefalitis o esclerosis múltiple), lesiones vasculares y otras neoplasias. Recientemente se ha validado la puntuación Barcelona Olfactory Identification Score (BOIS) para puntuar el daño cerebral y de las estructuras olfativas asociadas a pérdida del olfato.
-
-
Tomografía por emisión de positrones. Mide indirectamente la función cerebral mediante radioisótopos que permiten ilustrar funciones cerebrales; tiene la ventaja exclusiva de proporcionar medición in vivo de la función específica del cerebro, como en las respuestas corticales a olores.
-
-
Resonancia magnética funcional. A diferencia de la anterior no precisa material radioactivo y detecta la actividad cerebral mediante la realización de tareas psicocognitivas, sensoriales o motoras del paciente. Permite localizar áreas corticales que se activan en diferentes áreas del cerebro ante estímulos olfatorios: corteza entorrinal, amígdala, ínsula, putamen y corteza visual.
Relación entre COVID-19 y disfunción del olfato
La presentación de DO en las infecciones virales como el resfriado común o la gripe es muy frecuente y muchos virus pueden conducir a la DO a través de una reacción inflamatoria en la mucosa nasal, con mayor producción de mucosidad (rinorrea), y en el neuroepitelio olfatorio. Los agentes más conocidos son el rinovirus, parainfluenza, Epstein-Barr y otros coronavirus. El seguimiento de la pérdida de olfato posviral mostró que más del 80% de los pacientes presentaron recuperación subjetiva después de un año. La fisiopatología exacta de la DO posviral continúa en estudio. No hay síntomas específicos de las vías respiratorias superiores que permitan distinguir la COVID-19 de manera confiable de otros tipos de infecciones respiratorias virales3.
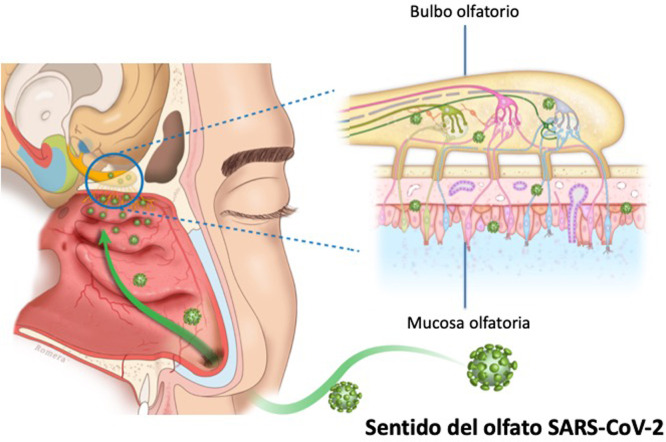
Parecen probables dos causas: a) durante la infección de las vías respiratorias superiores la pérdida de olfato se produce como resultado de la inflamación nasal, el edema de la mucosa y la obstrucción del flujo de aire hacia la rima olfatoria, y/o b) la pérdida posviral del olfato se produce por infección e inflamación directa de la mucosa olfativa con la consecuente neurodegeneración del neuroepitelio olfativo. El daño del sistema olfatorio periférico y su disfunción, con la consiguiente hiposmia e incluso anosmia, podría ser un indicador relevante de la progresión de la enfermedad8 (fig. 2 ).
Figura 2.
Mecanismo potencial de lesión del neuroepitelio por efecto del SARS-CoV-2 en la vía olfatoria humana.
Frecuencia de la disfunción olfatoria durante la pandemia COVID-19
Estudios observacionales
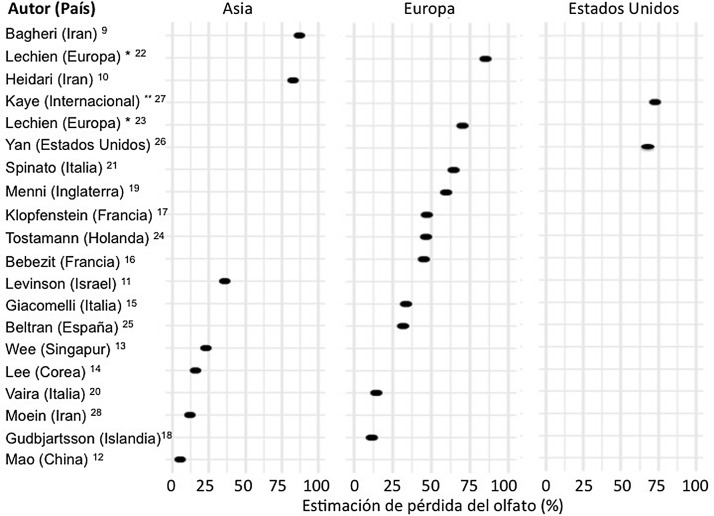
Actualmente está habiendo un incremento de publicaciones sobre la frecuencia de la DO en pacientes con COVID-19 que varían del 5 al 85% según los países y los estudios (fig. 3 ), pudiendo clasificarlos según regiones y continentes: Asia (China, Singapur, Wuhan, Corea), Europa (Italia, Francia, Reino Unido, España) y América.
Figura 3.
Frecuencia de pérdida de olfato según continentes.
* España, Bélgica, Italia, Francia y Suiza.
** Estados Unidos de América, México, Italia y Reino Unido.
Asia
Uno de los primeros estudios publicados es de Irán, basado en encuestas telefónicas, en el que se evidenció un aumento significativo en la anosmia de nueva aparición desde el brote de COVID-19. Además informaron de una fuerte correlación entre el número de casos de hiposmia/anosmia autoinformados y los casos de COVID-19, con una frecuencia del 87% de DO9.
Otra serie de casos (n = 23) estudiada también en Irán sobre olfato en pacientes COVID-19 mostró que el 83% de sus pacientes presentaron DO10, mientras otro estudio (n = 42) realizado en Israel informó DO en el 35,7%11.
Un estudio en China en pacientes hospitalizados por COVID-19 con neumonía mostró una pérdida del olfato y del gusto de solo el 5,1 y el 5,6%, respectivamente12. En este estudio, realizado por neurólogos, los datos se recopilaron retrospectivamente de las historias clínicas, lo que podría haber llevado a una subestimación de la prevalencia real. Estos síntomas nasales podrían no haberse informado espontáneamente al no interrogarse a los pacientes de forma dirigida y no reflejarse por tanto en la historia clínica.
Wee et al.13 concluyeron en el estudio de una cohorte asiática (n = 154) realizado en Singapur que la DO autoinformada tenía una alta especificidad como criterio de detección para la COVID-19. Los pacientes con COVID-19 parecían tener mayores probabilidades de DO (22,7%) en comparación con los positivos para otros virus respiratorios.
En Corea incluyeron mediante entrevista telefónica 3.191 pacientes y encontraron anosmia en el 15% de los pacientes COVID-19 al inicio de la enfermedad14.
Europa
El primer estudio europeo incluyó a 59 pacientes hospitalizados en Italia. El 33,9% informaron un trastorno en el gusto o en el olfato, y 18,6% ambos síntomas. El 20,3% presentaron los síntomas antes del ingreso hospitalario, mientras que el 13,5% los experimentaron durante la estancia hospitalaria15. Benezit et al.16 estudiaron 68 pacientes con COVID-19 y concluyeron que el 45% tenían DO. Klopfenstein et al.17 analizaron en Francia a 114 pacientes confirmados con COVID-19, que mostraron DO en el 47% de los casos, con alteración del gusto en el 85%. En este estudio la DO fue el tercer síntoma en el 38% de los casos. La DO se desarrolló 4,4 días después del inicio de la infección. Una evaluación selectiva y poblacional realizada en Islandia en 528 pacientes con COVID-19 demostró una DO del 11,5%18.
En otro estudio del Reino Unido se incluyeron 579 pacientes con COVID-19 positivos y 1.123 negativos. Los autores concluyeron que la pérdida de olfato y el gusto (59%) es un fuerte predictor de haber sido infectado por el virus SARS-CoV-219.
En Italia, Vaira et al.20 informaron una frecuencia de anosmia del 19,4% en 320 casos de COVID-19. Sin embargo, el estudio no proporciona información sobre el método de medición de la pérdida del olfato. En otra cohorte italiana (n = 202) se describieron resultados similares, con una DO del 64,4%21.
Un estudio multicéntrico de 417 pacientes con COVID-19 realizado en 12 hospitales europeos de Francia, Bélgica, Italia y España describió una frecuencia de DO del 85,6% (20,4% con hiposmia y 79,6% con anosmia) y con impacto en la calidad de vida, así como un 88,8% con trastornos gustativos. La DO apareció antes (11,8%), después (65,4%) o al mismo tiempo (22,8%) que los síntomas locales en oído, nariz y garganta, con la particularidad de no estar asociada a la rinorrea22.
Lechien et al.23, en un estudio multicentrico europeo incluyeron 1.420 pacientes con clínica COVID-19 leve-moderada que no requirieron ingreso hospitalario y en los que encontraron una DO del 70,2%.
En Holanda, en un estudio realizado a trabajadores sanitarios, se observó anosmia en el 47% de los casos SARS-CoV-2 positivo24.
En España, Beltrán et al.25 incluyeron 79 pacientes con COVID-19 y observaron anosmia en el 45% de los casos.
América
En Estados Unidos, Yan et al.26 incluyeron un total de 1.480 pacientes con síntomas similares a los del virus de la influenza a los que se les realizó la PCR para SARS-CoV-2. Se informó pérdida de olfato y gusto en el 68 y el 71%, respectivamente, de los pacientes COVID-19 positivo (n = 59), en comparación con el 16 y el 17% de los pacientes con COVID-19 negativo (n = 203) (p < 0,001).
Un estudio transversal internacional (Estados Unidos, México, Reino Unido e Italia) en 237 pacientes con COVID-19 informó de una DO del 73%27.
Estudios con olfatometría
Debido a las limitaciones relacionadas con la propagación de la enfermedad, las contingencias de emergencia y el riesgo de contaminación de personal sanitario y pacientes, es difícil plantear metodológicamente la realización de pruebas de olfato (olfatometría, EVA). Los futuros estudios que utilicen pruebas psicométricas de olfato serán muy importantes para corroborar estas evaluaciones subjetivas de pérdida de olfato informadas por los pacientes. En la actualidad solo hay dos estudios que han empleado alguna herramienta cuantitativa para el olfato. En Irán, Moein et al.28 utilizaron la prueba de identificación UPSIT, que demostró que el 98% de los pacientes con COVID-19 (n = 60) presentaban algún tipo de DO, con un 33% de pérdida grave y un 58% de anosmia. Otro estudio en Italia utilizó la olfatometría Connecticut Chemosensory Clinical Research Center (CCCRC), encontrando una DO del 73,6% (53 pacientes) de los enfermos con COVID-19 (n = 72)29.
Tratamiento
Tres de cada cuatro pacientes COVID-19 presentan una mejoría de la DO al mes del diagnóstico26. Esta mejoría a lo largo del tiempo sugeriría una acción competitiva del virus sobre los receptores de las células olfativas y gustativas o fenómenos inflamatorios locales, en lugar de un daño permanente del neuroepitelio olfativo. En caso de que persista DO puede ser razonable considerar el tratamiento. Se desconoce la eficacia de los tratamientos disponibles para la OD posviral.
El entrenamiento olfativo implica la repetición y el exposicion repetida a un conjunto de olores de un conjunto de olores (limón, rosa, clavo y eucalipto) durante 20 s cada uno (dos veces al día) durante al menos 3 meses. Damm et al.30 realizaron un estudio aleatorizado, controlado y multicéntrico concluyendo que el entrenamiento olfativo es un procedimiento seguro y útil en pacientes que lo empiezan dentro de los primeros 12 meses tras el inicio de la DO. El entrenamiento olfativo mejora la DO, y el uso de olores a concentraciones altas es beneficioso para la mejoría del olfato.
Los glucocorticoides orales e intranasales se han utilizado para excluir un componente inflamatorio. Sin embargo, actualmente no se recomiendan para las personas con COVID-19 debido a la falta de evidencia científica y riesgo de efectos adversos. En cambio, en los pacientes que estaban usando glucocorticoides intranasales antes de desarrollar COVID-19, dicha medicación debe continuarse4.
Otros tratamientos que han demostrado ser prometedores en anosmia posviral son:
-
-
Citrato de sodio intranasal, que parece modular las cascadas de transducción del receptor olfativo.
-
-
Vitamina A intranasal, que puede actuar para promover la neurogénesis olfativa.
-
-
Omega-3, que puede actuar por medios neurorregenerativos o antiinflamatorios.
Sin embargo, hasta la fecha, no hay evidencia de que estas terapias sean efectivas en pacientes con DO relacionada con COVID-19. Se necesitan estudios clínicos a largo plazo para investigar la resolución espontánea y la duración de la DO y para definir el manejo terapéutico de los pacientes que presentan anosmia permanente.
Conclusiones y recomendaciones especiales
Una DO repentina y grave en el marco de la pandemia COVID-19 y en ausencia de otras enfermedades respiratorias, como rinitis alérgica, rinosinusitis aguda o crónica, debe alertar a los médicos sobre la posibilidad de tener infeccion por SARS-CoV-2. Estudiar el sentido del olfato en personas con sospecha clínica de infección puede ser útil para identificar pacientes que requieran medidas de aislamiento y/o tratamiento inicial. Una pandemia de rápida instauración y progresión como la COVID-19 requiere técnicas de investigación igualmente ágiles que utilicen la recopilación de datos en tiempo real. Evaluar la pérdida del olfato con olfatometría (predominantemente las de uso individualizado) o incluso mediante una EVA podría ayudar a la detección temprana de pacientes infectados y podría reducir el número de contagios evitando la propagación del virus.
Durante la pandemia COVID-19 se aconseja a los pacientes con pérdida repentina y grave del sentido del olfato iniciar medidas de distanciamiento social, aislamiento domiciliario preventivo y realizar pruebas de diagnóstico para el SARS-CoV-2 cuando sea posible. Finalmente, debe valorarse la posibilidad de realizar entrenamiento olfativo en pacientes con pérdida permanente del olfato, tras un mes de falta de recuperación del olfato.
Conflicto de intereses
Isam Alobid es consultor de Novartis, Roche, Menarini y Mylan. El resto de los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- 1.Zhu J., Ji P., Pang J., Zhong Z., Li H., He C. Clinical characteristics of 3,062 COVID-19 patients: A meta-analysis. J Med Virol. 2020 doi: 10.1002/jmv.25884. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Sánchez-Oro R., Torres Nuez J., Martínez-Sanz G. Radiological findings for diagnosis of SARS-CoV-2 pneumonia (COVID-19) Med Clin. 2020 doi: 10.1016/j.medcli.2020.03.004. pii: S0025-7753(20)30185-8. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 3.Mullol J., Mariño-Sánchez F., Valls M., Alobid I., Marin C. The sense of smell in chronic rhinosinusitis. J Allergy Clin Immunol. 2020;145:773–776. doi: 10.1016/j.jaci.2020.01.024. [DOI] [PubMed] [Google Scholar]
- 4.Hummel T., Whitcroft K.L., Andrews P., Altundag A., Cinghi C., Costanzo R.M. Position paper on olfactory dysfunction. Rhinol Suppl. 2017;54:1–30. doi: 10.4193/Rhino16.248. [DOI] [PubMed] [Google Scholar]
- 5.Mullol J., Alobid I., Mariño-Sánchez F., Quintó L., de Haro J., Bernal-Sprekelsen M. Furthering the understanding of olfaction, prevalence of loss of smell and risk factors: A population-based survey (OLFACAT study) BMJ Open. 2012;2:e001256. doi: 10.1136/bmjopen-2012-001256. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.Fjaeldstad A.W., Ovesen T., Hummel T. The association between smoking on olfactory dysfunction in 3,900 patients with olfactory loss. Laryngoscope. 2020 doi: 10.1002/lary.28552. [DOI] [PubMed] [Google Scholar]
- 7.Doty R.L. Epidemiology of smell and taste dysfunction. Handb Clin Neurol. 2019;164:3–13. doi: 10.1016/B978-0-444-63855-7.00001-0. [DOI] [PubMed] [Google Scholar]
- 8.Gengler I., Wang J.C., Speth M.M., Sedaghat A.R. Sinonasal pathophysiology of SARS-CoV-2 and COVID-19: A systematic review of the current evidence. Laryngoscope Investig Otolaryngol. 2020 doi: 10.1002/lio2.384. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 9.Bagheri S.H.R., Asghari A.M., Farhadi M., Shamshiri A.R., Kabir Ali, Kamrava S.K. Coincidence of COVID-19 Epidemic and Olfactory Dysfunction Outbreak. medRxiv. 2020 doi: 10.1101/2020.03.23.20041889. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 10.Heidari F., Karimi E., Firouzifar M., Khamushian P., Ansari R., Mohammadi Ardehali M. Anosmia as a prominent symptom of COVID-19 infection. Rhinology. 2020 doi: 10.4193/Rhin20.140. [DOI] [PubMed] [Google Scholar]
- 11.Levinson R., Elbaz M., Ben-Ami R., Shasha D., Levinson T., Choshen G. Anosmia and dysgeusia in patients with mild SARS-CoV-2 infection. medRxiv. 2020 doi: 10.1101/2020.04.11.20055483. [DOI] [PubMed] [Google Scholar]
- 12.Mao L., Jin H., Wang M., Hu Y., Chen S., He Q. Neurologic manifestations of hospitalized patients with coronavirus disease 2019 in Wuhan, China. JAMA Neurol. 2020 doi: 10.1001/jamaneurol.2020.1127. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 13.Wee L.E., Chan Y.F.Z., Teo N.W.Y., Cherng B.P.Z., Thien S.Y., Wong H.M. The role of self-reported olfactory and gustatory dysfunction as a screening criterion for suspected COVID-19. Eur Arch Otorhinolaryngol. 2020 doi: 10.1007/s00405-020-05999-5. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.Lee Y., Min P., Lee S., Kim S.W. Prevalence and duration of acute loss of smell or taste in COVID-19 patients. J Korean Med Sci. 2020;35:e174. doi: 10.3346/jkms.2020.35.e174. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 15.Giacomelli A., Pezzati L., Conti F., Bernacchia D., Siano M., Oreni L. Self-reported olfactory and taste disorders in SARS-CoV-2 patients: A cross-sectional study. Clin Infect Dis. 2020 doi: 10.1093/cid/ciaa330. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 16.Benezit F., Turnier P.L., Declerck C., Paillé C., Revest M., Dubée V. Utility of hyposmia and hypogeusia for the diagnosis of COVID-19. Lancet Infect Dis. 2020 doi: 10.1016/S1473-3099(20)30297-8. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 17.Klopfenstein T., Kadiane-Oussou N.J., Toko L., Royer P.Y., Lepiller Q., Gendrin V. Features of anosmia in COVID-19. Med Mal Infect. 2020 doi: 10.1016/j.medmal.2020.04.006. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 18.Gudbjartsson D.F., Helgason A., Jonsson H., Magnusson O.T., Melsted P., Norddahl G.L. Spread of SARS-CoV-2 in the Icelandic population. N Engl J Med. 2020 doi: 10.1056/NEJMoa2006100. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 19.Menni C., Valdes A., Freydin M.B., Ganesh S., el-Sayed Moustafa J., Visconti A. Loss of smell and taste in combination with other symptoms is a strong predictor of COVID-19 infection. medRxiv. 2020 doi: 10.1101/2020.04.05.20048421. [DOI] [Google Scholar]
- 20.Vaira L.A., Salzano G., Deiana G., de Riu G. Anosmia and ageusia: Common findings in COVID-19 patients. Laryngoscope. 2020 doi: 10.1002/lary.28692. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 21.Spinato G., Fabbris C., Polesel J., Cazzador D., Borsetto D., Hopkins C. Alterations in smell or taste in mildly symptomatic outpatients with SARS-CoV-2 infection. JAMA. 2020 doi: 10.1001/jama.2020.6771. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 22.Lechien J.R., Chiesa-Estomba C.M., de Siati D.R., Horoi M., le Bon S.D., Rodriguez A. Olfactory and gustatory dysfunctions as a clinical presentation of mild-to-moderate forms of the coronavirus disease (COVID-19): A multicenter European study. Eur Arch Otorhinolaryngol. 2020 doi: 10.1007/s00405-020-05965-1. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 23.Lechien J.R., Chiesa-Estomba C.M., Place S., van Laethem Y., Cabaraux P., Mat Q. Clinical and epidemiological characteristics of 1,420 European patients with mild-to-moderate coronavirus disease 2019. J Intern Med. 2020 doi: 10.1111/joim.13089. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 24.Tostmann A., Bradley J., Bousema T., Yiek W.K., Holwerda M., Bleeker-Rovers C. Strong associations and moderate predictive value of early symptoms for SARS-CoV-2 test positivity among healthcare workers, the Netherlands, March 2020. Euro Surveill. 2020;25:2000508. doi: 10.2807/1560-7917.ES.2020.25.16.2000508. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 25.Beltrán-Corbellini Á., Chico-García J.L., Martínez-Poles J., Rodríguez-Jorge F., Natera-Villalba E., Gómez-Corral J. Acute-onset smell and taste disorders in the context of COVID-19: A pilot multicentre polymerase chain reaction based case-control study. Eur J Neurol. 2020 doi: 10.1111/ene.14273. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 26.Yan C.H., Faraji F., Prajapati D.P., Boone C.E., DeConde A.S. Association of chemosensory dysfunction and COVID-19 in patients presenting with influenza-like symptoms. Int Forum Allergy Rhinol. 2020 doi: 10.1002/alr.22579. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 27.Kaye R., Kazahaya C.C., Brereton K., Denneny J.J.C., III COVID-19 anosmia reporting tool: Initial findings. Otolaryngol Head Neck Surg. 2020 doi: 10.1177/0194599820922992. [DOI] [PubMed] [Google Scholar]
- 28.Moein S.T., Hashemian S.M.R., Mansourafshar B., Khorram-Tousi A., Tabarsi P., Doty R.L. Smell dysfunction: A biomarker for COVID-19. Int Forum Allergy Rhinol. 2020 doi: 10.1002/alr.22587. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 29.Vaira L.A., Deiana G., Fois A.G., Pirina P., Madeddu G., de Vito A. Objective evaluation of anosmia and ageusia in COVID-19 patients: Single-center experience on 72 cases. Head Neck. 2020 doi: 10.1002/hed.26204. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 30.Damm M., Pikart L.K., Reimann H., Burkert S., Göktas Ö., Haxel B. Olfactory training is helpful in postinfectious olfactory loss: A randomized, controlled, multicenter study. Laryngoscope. 2014;124:826–831. doi: 10.1002/lary.24340. [DOI] [PubMed] [Google Scholar]