Abstract
La infección por el virus SARS-CoV-2 ha producido una pandemia con graves consecuencias sobre nuestro sistema sanitario. Aunque el colectivo de pacientes trasplantados hepáticos representa solo una minoría de la población, los hepatólogos que seguimos a estos pacientes hemos intentado coordinar esfuerzos para protocolizar el manejo de la inmunosupresión durante la infección por SARS-CoV-2. Aunque no hay estudios sólidos que avalen recomendaciones generales, las experiencias con otras infecciones víricas (hepatitis C, citomegalovirus) sugieren que el manejo de la inmunosupresión sin micofenolato mofetilo ni inhibidores m-Tor (fármacos que además se asocian a leucopenia y linfopenia) puede resultar beneficiosa. Es importante además prestar atención a las posibles interacciones farmacológicas, especialmente en el caso de tacrolimus, con algunos de los tratamientos con efecto antiviral que se administran en el contexto de la covid-19 (lopinavir/ritonavir, azitromicina). Finalmente, deberá tenerse en cuenta el efecto inmunosupresor de fármacos inmunomoduladores (tocilizumab y similares) que se administran en pacientes con enfermedad pulmonar severa. En el artículo se revisan los mecanismos de actuación de los diferentes fármacos inmunosupresores, su potencial efecto sobre la infección por SARS-CoV-2 y se sugieren unas pautas en el manejo de la inmunosupresión.
Palabras clave: SARS-CoV-2, Inmunosupresión, Inmunomoduladores, Citoquinas, Neumonía, Trasplante hepático
Abstract
SARS-CoV-2 infection has produced a pandemic with serious consequences for our health care system. Although liver transplant patients represent only a minority of the population, the hepatologists who follow these patients have tried to coordinate efforts to produce a protocol the management of immunosuppression during SARS-CoV-2 infection. Although there are no solid studies to support general recommendations, experiences with other viral infections (hepatitis C, cytomegalovirus) suggest that management of immunosuppression without mycophenolate mofetil or m-Tor inhibitors (drugs that are also associated with leukopenia and lymphopenia) may be beneficial. It is also important to pay attention to possible drug interactions, especially in the case of tacrolimus, with some of the treatments with antiviral effect given in the context of COVID 19 (lopinavir/ritonavir, azithromycin). Finally, the immunosuppressive effect of immunomodulating drugs (tocilizumab and similar) administered to patients with severe lung disease should be taken into account. The mechanisms of action of the different immunosuppressive drugs are reviewed in this article, as well as their potential effect on SARS-CoV-2 infection, and suggests guidelines for the management of immunosuppression.
Keywords: SARS-CoV-2, Immunosuppression, Immunomodulation, Cytokines, Pneumonia, Liver transplant
La infección por el virus SARS-CoV-2 ha producido una pandemia con graves repercusiones sanitarias y económicas. En la lucha por la supervivencia de los pacientes, los médicos hemos probado con más o menos acierto múltiples fármacos dirigidos a combatir el virus o sus efectos en el organismo1, 2, 3, 4, 5, 6, 7, 8, 9, 10. Los pacientes trasplantados hepáticos son una minoría de la población, pero su condición de inmunosuprimidos los hace en teoría más sensibles a la infección, por lo que los hepatólogos que nos dedicamos al trasplante hepático hemos estado muy pendientes de nuestros pacientes y hemos intentado ajustar la inmunosupresión tanto a la gravedad de la enfermedad como a los tratamientos que se han utilizado. En este artículo se detallan los mecanismos de actuación de cada inmunosupresor, se especifica el balance entre su efecto inmunosupresor y el antiviral en algunos casos, y finalmente se hace una propuesta de actuación en relación con el tratamiento inmunosupresor en pacientes con covid-19.
El virus SARS-CoV-2
El virus SARS-CoV-2 es un virus que pertenece a la familia Coronaviridae, que incluye 4 géneros (alfa, beta, gamma y delta). Los coronavirus con capacidad de infectar a humanos pertenecen a los géneros alfa (HCoV-229E y HCoV-NL63) y beta (SARS-CoV, MERS-CoV, HCoV-OC43 y HCoV-HKU1)11, 12. En este último género se incluyen los 3 agentes que hasta la fecha son conocidos por producir infecciones del tracto respiratorio inferior y que por tanto se pueden asociar a cuadros clínicos graves (SARS-CoV, MERS-CoV y SARS-CoV-2). Como otros agentes de su familia, SARS-CoV-2 es un virus RNA de cadena positiva, que codifica en diferentes marcos de lectura abierta u open reading frames proteínas estructurales (nucleocápside, membrana, envuelta y espiga o «S») y no estructurales (RNA polimerasa, proteasas)13, 14, 15. Muy recientemente se ha podido conocer que para su entrada en las células del organismo el virus utiliza los receptores ACE 2 y posiblemente otros receptores adicionales (como ocurre con muchos otros virus)16, 17, 18, 19.
SARS-CoV-2 tiene como fuente primaria de contagio la transmisión entre personas a través de contacto estrecho o a partir de los fómites cuando un paciente tose. Tiene una elevada infectividad, principalmente durante las primeras fases, colonizando el organismo a través del tracto respiratorio y en especial infectando a las células epiteliales alveolares19, 20. Su replicación es rápida y se generaliza la infección, que en la mayoría de los casos (80%) es asintomática o leve14. Se distinguen tres fases: una primera fase asintomática con una elevada carga viral; una segunda fase sintomática leve, con tos seca, odinofagia, anosmia, fiebre, cansancio y en ocasiones diarrea; y la tercera fase, que caracteriza a los casos graves, produce neumonía con insuficiencia respiratoria y disnea, puede conducir al síndrome de distrés respiratorio del adulto y finalmente a fallo multiorgánico y muerte14, 18, 20. En esta tercera fase la viremia puede ser baja y la afectación tanto pulmonar como endotelial, miocárdica, etc., se debe a la denominada tormenta citoquínica, que resultaría de la respuesta exagerada del sistema inmune a la infección por el SARS-CoV-221. La enfermedad clínica correspondiente a esta infección vírica es lo que conocemos como covid-19.
El sistema inmune en la respuesta ante el SARS-CoV-2
Respuesta innata
La presencia de linfopenia con neutrofilia, niveles elevados de IL-6, incremento de la proteína C reactiva, así como el hallazgo de niveles elevados de citoquinas asociadas a la inmunidad innata como IP-10, MCP-1, MIP-1α y TNFα sugieren que esta juega un papel muy importante en la respuesta inflamatoria asociada a la infección (que también se observó con el SARS-CoV y MERS-CoV) y por tanto, que sea responsable de la evolución hacia la gravedad de covid-1921, 22, 23, 24, 25.
La respuesta efectora inmune innata contra los virus se basa mayoritariamente en el interferón (IFN-1)23. Para ello, las células de la respuesta inmune innata deben reconocer la invasión del virus a través de los patrones moleculares asociados a patógenos (PAMPs)23. Este reconocimiento conduce a la activación de IFN-1 y otras citoquinas proinflamatorias24, 25. Sin embargo, tal y como ocurre con otras infecciones virales, SARS-CoV y MERS-CoV contienen algunas proteínas que antagonizan vías de señalización cruciales para la activación del interferón, como la asociada al reconocimiento de los PAMPs23. El bloqueo de las vías de interferón facilitaría la replicación del virus y la liberación de más citoquinas proinflamatorias que inducirían una respuesta excesiva. Una inhibición similar parece ocurrir durante la covid-1926.
Respuesta adaptativa
En general, la respuesta inmune tipo Th 1 tiene un papel predominante en las infecciones virales22, 25, 27. Las citoquinas generadas por las células presentadoras de antígenos dirigen la respuesta de las células T: las células T reguladoras en general coordinan la respuesta adaptativa, mientras que las células T citotóxicas son esenciales para la eliminación del virus. La respuesta inmune humoral juega un papel en la limitación de la infección y la prevención de la reinfección por medio de la producción de anticuerpos neutralizantes27, 28, 29, 30, 31, 32, 33.
Inmunosupresión en el trasplante hepático y covid-19
La inmunosupresión en el trasplante hepático, aunque utilice los mismos fármacos que los utilizados en otros trasplantes de órgano sólido, se caracteriza por ser de una menor intensidad34, 35, 36, 37. Esta particularidad permite en determinados momentos retirar temporalmente alguno de los inmunosupresores que se estén utilizando, como es el caso de una infección grave, insuficiencia renal, alteraciones neurológicas, etc.34, 35. Como hemos visto, la respuesta inmunitaria juega un papel muy importante en la enfermedad covid-19, y por tanto, los inmunosupresores habitualmente utilizados podrían ser determinantes tanto como favorecedores de la infección como atenuadores de la respuesta inflamatoria secundaria a la misma. Los pocos estudios publicados, algunos más que estudios son simples reportes de casos, no sugieren ni un aumento en la incidencia de casos en pacientes trasplantados, ni una mayor mortalidad que en la población general38, 39. Resultados preliminares del estudio de la Sociedad Española de Trasplante Hepático (SETH) sugieren que la mortalidad se situaría alrededor del 15% de los pacientes infectados que se recogieron en las unidades de trasplante hepático en España40. Sin embargo, muchos de los resultados que se presentan en la bibliografía tienen el sesgo de no conocer la población real de infectados, por lo que las cifras que se proporcionan en relación con la incidencia de la infección, mortalidad, etc., deben contar con esta salvedad. Entre los argumentos que se exponen como razones para una menor incidencia de infectados en la población trasplantada se consideran: una mayor higiene personal y lavado de manos habitual, la utilización más habitual de medidas de protección y el ser mucho más conscientes de la utilidad del distanciamiento social.
En el trasplante hepático, como en el de otros órganos sólidos, el tratamiento inmunosupresor se basa en un inhibidor de la calcineurina, ciclosporina o tacrolimus, siendo este último el más utilizado, asociado o no a corticoides. Además, principalmente en casos con insuficiencia renal o con objeto de prevenirla, se utiliza micofenolato mofetilo (MMF) y menos frecuentemente un inhibidor de la m-Tor, como everolimus, para poder disminuir los niveles necesarios de anticalcineurínico.
En el contexto de una infección covid-19 en un paciente trasplantado hepático, es muy importante revisar la pauta inmunosupresora. Requieren una especial atención las potenciales interacciones de los inmunosupresores con fármacos antivirales o antibacterianos utilizados en las fases iniciales de la infección por SARS-CoV-2 (lopinavir/ritonavir, azitromicina). Así mismo, debe valorarse también la interacción con otros inmunomoduladores dirigidos directamente a la respuesta citoquínica (anti-IL6, anti-IL1), utilizados en el tratamiento de los pacientes graves covid-1926, 41, 42: inhibidores de la señal del receptor de interleucina 6 (tocilizumab, sarilumab), del receptor de la interleucina 1 (anakinra), o inhibidores selectivos de la Janus quinasa (JAK)42, 43, 44. Aunque el efecto que estos últimos pueden tener sobre el control del rechazo celular en pacientes trasplantados es poco conocido, sí existen datos que sugieren que pueden controlar el rechazo mediado por anticuerpos45. En cualquier caso, su administración deberá tenerse en cuenta a la hora de ajustar las dosis de corticoides y evitar así el riesgo de una excesiva inmunosupresión.
A continuación, se exponen los principales efectos inmunológicos de los inmunosupresores más habituales en el trasplante hepático.
Glucocorticoides
Los glucocorticoides (GC) inhiben diferentes aspectos de la inflamación al estimular o inhibir la transcripción de genes, y la expresión de mediadores, receptores, moléculas de adhesión y de citocinas. Es por ello que su efecto es múltiple y mientras que por un lado pueden favorecer la replicación viral, son potentes antiinflamatorios que pueden ayudar a contrarrestar la tormenta citoquínica de la enfermedad. Los GC pueden controlar la inflamación en el síndrome de distrés respiratorio del adulto (SDRA) y se utilizan en las formas primarias y secundarias de linfohistiocitosis hemofagocítica46, 47, 48. Sin embargo, resultados preliminares de la utilización de altas dosis de corticoides en SARS y covid-19 no han demostrado un efecto beneficioso sobre la lesión pulmonar49. No obstante, pautas cortas de dosis medias-bajas de GC se demostraron útiles en un estudio en enfermos críticos covid-19 en China47. Estos datos tan limitados en cuanto a eficacia y seguridad de los GC, la ausencia de estudios controlados y su asociación con otros tratamientos hacen prácticamente imposible extraer conclusiones fiables. La recomendación última es que los bolus de GC en altas dosis no deben usarse en el tratamiento de la covid-19.
Su utilización en el trasplante hepático es variable. Pueden usarse o no durante los 6 primeros meses en asociación con los otros inmunosupresores y se usan en bolus a altas dosis como tratamiento del rechazo celular grave. A partir de este período postrasplante (que puede oscilar entre 0 y 6 meses), los corticoides se retiran a excepción de los pacientes que hayan sido trasplantados por patología hepática de etiología autoinmune, en los que se suelen mantener dosis bajas de forma muy prolongada. Otro uso de los GC es complementar o substituir la inmunosupresión de base durante cortos períodos de tiempo, cuando se han producido complicaciones graves que obligan a la suspensión de la medicación inmunosupresora habitual, como por ejemplo en casos de sepsis grave e insuficiencia renal32. En función del tiempo transcurrido tras el trasplante se utilizan, por períodos de entre una y 2 semanas, corticoides a dosis variables que van en la mayoría de los casos de 20 a 60 mg/día.
En caso de enfermedad grave covid-19, la substitución temporal de anticalcineurínicos y MMF por GC permite a estos pacientes evitar efectos indeseables secundarios a la interacción de dichos inmunosupresores con los múltiples medicamentos que reciben para el tratamiento de la infección por SARS-CoV-2. Además previene de los propios efectos secundarios de los inmunosupresores (insuficiencia renal, agravamiento de la linfopenia, etc.). Aunque se ha indicado que la retirada incontrolada de la inmunosupresión puede producir el rechazo del injerto50, lo cual es evidente, la peculiaridad del trasplante hepático permite la substitución temporal de anticalcineurínicos por GC con relativa seguridad51.
Anticalcineurínicos
Ciclosporina o tacrolimus son potentes inhibidores de la actividad fosfatasa de la calcineurina linfocitaria y se consideran los medicamentos base en la inmunosupresión en el trasplante hepático36. Actualmente se suelen utilizar conjuntamente con MMF o everolimus con objeto de mantener unos niveles plasmáticos más bajos y evitar sus efectos indeseables34, 35. La ciclosporina A se une a ciclofilina (receptor intracelular) y forma un complejo activo que inhibe la actividad fosfatasa de la calcineurina. La calcineurina defosforila el componente citoplasmático del factor nuclear del linfocito T activado (NFATc), de forma que puede ir al núcleo y activar los genes involucrados en la síntesis de IL-2. IFN-γ, IL-4, TNF-β46. De esta forma, ciclosporina A, al inhibir la calcineurina, inhibe la proliferación de células T evitando la expansión clonal de las células T cooperadoras y citotóxicas52. Tacrolimus actúa de forma similar, pero se une a una inmunofilina específica (FKBP) para bloquear la actividad fosfatasa de la calcineurina e inhibir así la transcripción de los genes involucrados en la síntesis de IL-2. Su efecto neto sobre covid-19 y particularmente sobre el SARS-CoV-2 se desconoce. Sin embargo, existen datos que indicarían un efecto antiviral directo de los anticalcineurínicos. Hace ya algunos años se puso en evidencia que la sobreexpresión de proteínas no estructurales de CoV (Nsp1) y la infección con SARS-CoV vivo produjo un incremento muy significativo de la señal a través de la vía calcineurina/NFAT y un incremento de la IL-2, compatible con la inmunopatogénesis y disregulación tardía de las citoquinas observada en pacientes con SARS grave. Contrariamente, la inhibición de las ciclofilinas con ciclosporina A bloqueó la replicación de todos los géneros de coronavirus, incluyendo SARS-CoV, human CoV-229E, etc.52. Este efecto antiviral de los anticalcineurínicos, principalmente de la ciclosporina A, ya se había sugerido en el caso de otros virus como el virus de la hepatitis C (VHC)53. Sin embargo, el balance entre su efecto antiviral y su efecto inmunosupresor no permite, en la mayoría de los casos, observar un efecto neto antiviral. La información de la que se dispone en estos momentos no permite afirmar que los anticalcineurínicos tengan un efecto significativo (positivo o negativo) sobre covid-19.
Si efectuamos una división simple de los pacientes con covid-19, los podemos clasificar en dos: 1) leves, que incluiría aquellos asintomáticos o con síntomas como fiebre, tos seca, cansancio, etc., pero sin insuficiencia respiratoria; 2) pacientes con neumonía e insuficiencia respiratoria. Es evidente que se trata de una clasificación muy simple y que además no tiene en cuenta factores pronósticos como la linfopenia, LDH, etc.49, pero puede servir para una decisión inicial de tratamiento y de ajuste de los anticalcineurínicos. En los pacientes leves, la recomendación es no modificar los anticalcineurínicos, a no ser que se utilicen antivirales como ritonavir-lopinavir con una elevada interferencia, particularmente con tacrolimus54. En este caso, la dosificación de tacrolimus puede ser de 0,5 mg cada 3-5 días. Evidentemente ello requiere un control intensivo de los niveles. Deben valorarse igualmente las interacciones con otros tratamientos (azitromicina, hidroxicloroquina, etc.) que, aunque no obligan a una disminución inicial de las dosis, requieren un control de los niveles de los anticalcineurínicos. En el caso de los pacientes graves es mejor disminuir o retirar los anticalcineurínicos, pues evitaremos sus efectos indeseables, las interacciones con otros fármacos (en ocasiones múltiples) y los ascensos y descensos incontrolados de los niveles (muy difíciles de estabilizar en estas situaciones).
Micofenolato mofetilo
El MMF es un profármaco que se convierte en ácido micofenólico (MPA) en el organismo. El metabolismo del MPA implica principalmente la glucuronidación por la enzima uridina 5’-difosfato-glucuronosiltransferasa37. El MPA tiene recirculación entero-hepática, lo que alarga su vida media. MPA es un inhibidor reversible y no competitivo de la inosina-5’-monofostato deshidrogenasa (IMPDH). Inhibe la proliferación de los linfocitos T y B y la producción de inmunoglobulinas mediante la depleción del pool de guanosina y desoxiguanosina en los linfocitos37, 54. Además de esta potente acción inmunosupresora, y por tanto facilitadora de infecciones, MPA tiene una amplia actividad in vitro y/o en modelos animales frente a diferentes virus, entre los que se incluyen virus del Nilo occidental55, de la encefalitis japonesa56, fiebre amarilla y dengue57, y Chikungunya58. MPA es también capaz de inhibir in vitro e in vivo la replicación del VHC mediante el incremento de la expresión génica del interferón y mediante la depleción de guanosina59. En relación con los coronavirus, MPA no fue efectivo contra el SARS-CoV en un modelo animal, pero sí contra MERS-CoV60.
A pesar de estos efectos antivirales in vitro y en modelos animales, la realidad en la práctica clínica del trasplante es muy diferente, en la que predomina claramente el efecto inmunosupresor tal y como se ha visto con el VHC y el citomegalovirus. Por tanto, en nuestra opinión, el MMF se debe retirar si un paciente trasplantado hepático presenta infección por SARS-CoV-2 en cualquier fase o gravedad de la enfermedad. Con independencia de su efecto inmunosupresor descrito, puede producir leucopenia, linfopenia, trombocitopenia y aplasia medular, complicaciones que pueden dificultar enormemente la resolución de la infección o poner en riesgo la vida del paciente.
Inhibidores de la m-Tor: sirolimus/everolimus
Sirolimus es un macrólido, proveniente del actinomiceto Streptomyces hygroscopicus descubierto en la Isla de Pascua (Rapa Nui) entre diciembre de 1964 y febrero de 1965 por la Canadian Medical Research Expedition 61. Es metabolizado por el citocromo p450 3A4 requiriendo ajuste de niveles plasmáticos. El 90% de sus metabolitos se eliminan por las heces. Para actuar, los inhibidores de mTOR precisan formar un complejo con una inmunofilina. Al igual que tacrolimus, se unen a FKBP-12, pero a diferencia de este, no inhiben la calcineurina sino el mammalian target of rapamycin, provocando el bloqueo de la señal desde el receptor de IL-2 inhibiendo la proliferación de células T y B37. El everolimus es un derivado del sirolimus con una semivida de eliminación más corta y mayor biodisponibilidad oral.
Los inhibidores de mTOR presentan, además de su efecto inmunodepresor, antiproliferativo, etc., propiedades antivirales, bien demostradas en pacientes trasplantados en cuanto a la prevención y/o tratamiento de infecciones por citomegalovirus o virus BK62. Si bien se ha sugerido que a través de las vías asociadas a los complejos m-Tor 1 y 2 junto con la activación de la proteína quinasa (AMPK) podría tener un efecto antiviral frente a los coronavirus, no existe evidencia clínica. Solo un estudio en pacientes con neumonía e insuficiencia respiratoria por virus influenza halló una menor duración del cuadro y menos incidencia de fallo multiorgánico en los pacientes que recibieron rapamicina63. No se dispone de evidencia clínica para hacer recomendaciones sobre su utilización en la infección covid-19. Deben valorarse las interacciones farmacológicas con otros medicamentos y la posibilidad de leucopenia y linfopenia asociadas.
Propuesta de actuación en pacientes trasplantados hepáticos y covid-19
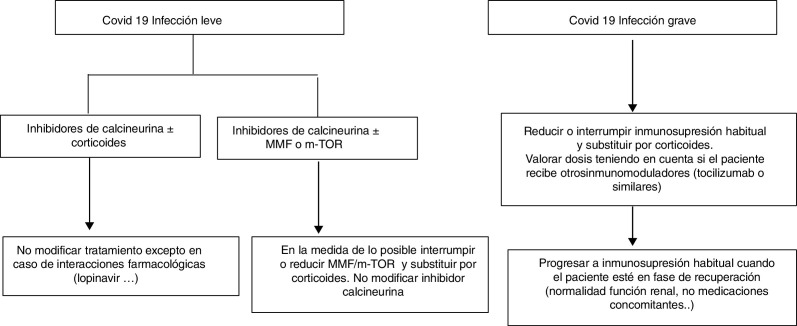
Seguramente cada uno de los médicos que llevan pacientes trasplantados hepáticos podemos formular una propuesta. La siguiente propuesta solo pretende dar unas líneas generales de actuación que requerirán su adaptación a los pacientes. No es lo mismo un trasplantado hepático de hace un año que otro de hace 10, ni uno con muchas comorbilidades que otro sin, y así muchas situaciones que obligan a adaptar la inmunosupresión a las características de nuestros pacientes. Tal y como hemos mencionado, la propuesta parte de una clasificación muy sencilla pero que permite instaurar el cambio del tratamiento inmunosupresor antes de que se produzcan complicaciones asociadas al mismo (fig. 1 ).
-
1.
Trasplantados hepáticos con infección covid-19 asintomática o leve (tos seca, odinofagia, anosmia, fiebre, cansancio y en ocasiones diarrea):
-
a)
Suspender/reducir MMF o everolimus si son parte del tratamiento siempre que sea posible, substituyéndolos por dosis bajas de prednisona.
-
b)
Vigilar exhaustivamente las interacciones farmacológicas, sobre todo en aquellos pacientes con anticalcineurínicos que reciban antivirales https://www.hiv-druginteractions.org/checker
Figura 1.
Propuesta de inmunosupresión en trasplante hepático en la era covid-19. Fármacos en el tratamiento de covid-19 que deben tenerse especialmente en cuenta por interacciones con anticalcineurínicos: lopinavir/ritonavir, azitromicina.
-
2.
Trasplantados hepáticos con infección grave (neumonía en cualquiera de sus fases):
-
a)
Suspender MMF o everolimus.
-
b)
Reducir o suspender anticalcineurínicos y sustituir por corticoides.
-
c)
Tener en cuenta si el paciente ha recibido inmunomoduladores (tipo inhibidores receptor IL-6) al decidir la dosis de corticoides.
-
d)
Vigilar exhaustivamente las interacciones farmacológicas, sobre todo en aquellos pacientes que reciban antivirales https://www.hiv-druginteractions.org/checker
Financiación
La presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Autoría
Todos los autores han hecho contribuciones sustanciales en cada uno de los siguientes aspectos: (1) la concepción y el diseño de la revisión, o la adquisición de datos, o el análisis y la interpretación de los datos, (2) el borrador del artículo o la revisión crítica del contenido intelectual, (3) la aprobación definitiva de la versión que se presenta.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- 1.Wang M., Cao R., Zhang L., Yang X., Liu J., Xu M. Remdesivir and chloroquine effectively inhibit the recently emerged novel coronavirus (2019-nCoV) in vitro. Cell Res. 2020;30:269–271. doi: 10.1038/s41422-020-0282-0. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.De Wit E., Feldmann F., Cronin J., Jordan R., Okumura A., Thomas T. Prophylactic and therapeutic remdesivir (GS-5734) treatment in the rhesus macaque model of MERS-CoV infection. Proc Natl Acad Sci U S A. 2020;117:6771–6776. doi: 10.1073/pnas.1922083117. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 3.Holshue M.L., DeBolt C., Lindquist S., Lofy K.H., Wiesman J., Bruce H. First case of 2019 novel coronavirus in the United States. N Engl J Med. 2020;382:929–936. doi: 10.1056/NEJMoa2001191. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 4.Sheahan T.P., Sims A.C., Leist S.R., Schäfer A., Won J., Brown A.J. Comparative therapeutic efficacy of remdesivir and combination lopinavir, ritonavir, and interferon beta against MERS-CoV. Nat Commun. 2020;11:222. doi: 10.1038/s41467-019-13940-6. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 5.Cao B., Wang Y., Wen D., Liu W., Wang J., Fan G.A. trial of lopinavir–ritonavir in adults hospitalized with severe Covid-19. N Engl J Med. 2020;382:1787–1799. doi: 10.1056/NEJMoa2001282. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.Gao J., Tian Z., Yang X. Breakthrough: chloroquine phosphate has shown apparent efficacy in treatment of COVID-19 associated pneumonia in clinical studies. Biosci Trends. 2020;14:72–73. doi: 10.5582/bst.2020.01047. [DOI] [PubMed] [Google Scholar]
- 7.Li G., De Clercq E. Therapeutic options for the 2019 novel coronavirus (2019-nCoV) Nat Rev Drug Discov. 2020;19:149–150. doi: 10.1038/d41573-020-00016-0. [DOI] [PubMed] [Google Scholar]
- 8.Dong L., Hu S., Gao J. Discovering drugs to treat coronavirus disease 2019 (COVID-19) Drug Discoveries Ther. 2020;14:58–60. doi: 10.5582/ddt.2020.01012. [DOI] [PubMed] [Google Scholar]
- 9.Gautret P., Lagier J.-C., Parola P., Hoang V.T., Meddeb L., Mailhe M. Hydroxychloroquine and azithromycin as a treatment of COVID-19: results of an open-label non-randomized clinical trial. Int J Antimicrob Agents. 2020:105949. doi: 10.1016/j.ijantimicag.2020.105949. [DOI] [PMC free article] [PubMed] [Google Scholar] [Retracted]
- 10.Shanmugaraj B., Siriwattananon K., Wangkanont K., Phoolcharoen W. Perspectives on Monoclonal Antibody Therapy as Potential Therapeutic Intervention for Coronavirus disease-19 (COVID-19) Asian Pac J Allergy Immunol. 2020;38:10–18. doi: 10.12932/AP-200220-0773. [DOI] [PubMed] [Google Scholar]
- 11.Perlman S., Netland J. Coronaviruses post-SARS: update on replication and pathogenesis. Nat Rev Microbiol. 2009;7:439–450. doi: 10.1038/nrmicro2147. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 12.Woo P.C., Lau S.K., Huang Y., Yuen K.Y. Coronavirus diversity, phylogeny and interspecies jumping. Exp Biol Med (Maywood). 2009;234:1117–1127. doi: 10.3181/0903-MR-94. [DOI] [PubMed] [Google Scholar]
- 13.Li X., Geng M., Peng Y., Meng L., Lu S. Molecular immune pathogenesis and diagnosis of COVID-19. J Pharm Anal. 2020;10:102–108. doi: 10.1016/j.jpha.2020.03.001. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.Guan W.J., Ni Z.Y., Hu Y., Liang W.H., Ou C.Q., He J.X. Clinical characteristics of coronavirus disease 2019 in China. N Engl J Med. 2020 doi: 10.1056/NEJMoa2002032. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 15.Peiris J.S., Yuen K.Y., Osterhaus A.D., Stohr K. The severe acute respiratory syndrome. N Engl J Med. 2003;349:2431–2441. doi: 10.1056/NEJMra032498. [DOI] [PubMed] [Google Scholar]
- 16.Wang L.F., Shi Z., Zhang S., Field H., Daszak P. Review of bats and SARS. Emerg Infect Dis. 2006;12:1834–1840. doi: 10.3201/eid1212.060401. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 17.Drexler J.F., Gloza-Rausch F., Glende J., Corman V.M., Muth D., Goettsche M. Genomic characterization of severe acute respiratory syndrome-related coronavirus in European bats and classification of coronaviruses based on partial RNA-dependent RNA polymerase gene sequences. J Virol. 2010;84:11336–11349. doi: 10.1128/JVI.00650-10. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 18.Lessler J., Reich N.G., Brookmeyer R., Perl T.M., Nelson K.E., Cummings D.A. Incubation periods of acute respiratory viral infections: a systematic review. Lancet Infect Dis. 2009;9:291–300. doi: 10.1016/S1473-3099(09)70069-6. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 19.Hoffmann M., Kleine-Weber H., Schroeder S., Kruger N., Herrler T., Erichsen S. SARS-CoV-2 cell entry depends on ACE2 and TMPRSS2 and is blocked by a clinically proven protease inhibitor. Cell. 2020 doi: 10.1016/j.cell.2020.02.052. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 20.Felsenstein S., Herbert J.A., McNamara P.S., Hedrich C.M. COVID-19: Immunology and treatment options. Clin Immunol. 2020;215:108448. doi: 10.1016/j.clim.2020.108448. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 21.Mehta P., McAuley D.F., Brown M., Sanchez E., Tattersall R.S., Manson J.J. COVID-19: consider cytokine storm syndromes and immunosuppression. Lancet. 2020;395:1033–1034. doi: 10.1016/S0140-6736(20)30628-0. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 22.Mahallawi W.H., Khabour O.F., Zhang Q., Makhdoum H.M., Suliman B.A. MERS-CoV infection in humans is associated with a pro-inflammatory Th1 and Th17 cytokine profile. Cytokine. 2018;104:8–13. doi: 10.1016/j.cyto.2018.01.025. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 23.Prompetchara E., Ketloy C., Palaga T. Immune responses in COVID-19 and potential vaccines: Lessons learned from SARS and MERS epidemic. Asian Pac J Allergy Immunol. 2020;38:1–9. doi: 10.12932/AP-200220-0772. [DOI] [PubMed] [Google Scholar]
- 24.Wong C.K., Lam C.W., Wu A.K., Ip W.K., Lee N.L., Chan I.H. Plasma inflammatory cytokines and chemokines in severe acute respiratory syndrome. Clin Exp Immunol. 2004;136:95–103. doi: 10.1111/j.1365-2249.2004.02415.x. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 25.Tay M.Z., Poh C.M., Rénia L., MacAry P.A., Ng L.F.P. The trinity of COVID-19: immunity, inflammation and intervention. Nat Rev Immunol. 2020 doi: 10.1038/s41577-020-0311-8. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 26.Shokri S., Mahmoudvand S., Taherkhani R., Farshadpour F. Modulation of the immune response by Middle East respiratory syndrome coronavirus. J Cell Physiol. 2019;234:2143–2151. doi: 10.1002/jcp.27155. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 27.Shin H.S., Kim Y., Kim G., Lee J.Y., Jeong I., Joh J.S. Immune responses to Middle East respiratory syndrome coronavirus during the acute and convalescent phases of human infection. Clin Infect Dis. 2019;68:984–992. doi: 10.1093/cid/ciy595. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 28.Zhao J., Zhao J., Mangalam A.K., Channappanavar R., Fett C., Meyerholz D.K. Airway Memory CD4(+) T cells mediate protective immunity against emerging respiratory coronaviruses. Immunity. 2016;44:1379–1391. doi: 10.1016/j.immuni.2016.05.006. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 29.Kikkert M. Innate immune evasion by human respiratory RNA viruses. J Innate Immun. 2020;12:4–20. doi: 10.1159/000503030. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 30.De Wit E., van Doremalen N., Falzarano D., Munster V.J. SARS and MERS: recent insights into emerging coronaviruses. Nat Rev Microbiol. 2016;14:523–534. doi: 10.1038/nrmicro.2016.81. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 31.Hermann-Kleiter N., Baier G. NFAT pulls the strings during CD4+ T helper cell effector functions. Blood. 2010;115:2989–2997. doi: 10.1182/blood-2009-10-233585. [DOI] [PubMed] [Google Scholar]
- 32.Li C.K., Wu H., Yan H., Ma S., Wang L., Zhang M. T cell responses to whole SARS coronavirus in humans. J Immunol. 2008;181:5490–5500. doi: 10.4049/jimmunol.181.8.5490. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 33.Liu W., Fontanet A., Zhang P.H., Zhan L., Xin Z.T., Baril L. Two-year prospective study of the humoral immune response of patients with severe acute respiratory syndrome. J Infect Dis. 2006;193:792–795. doi: 10.1086/500469. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 34.Castells L., Baliellas C., Bilbao I., Cantarell V., Cruzado J.M., Esforzado N. Detección precoz, prevención y manejo de la insuficiencia renal en el trasplante hepático. Gastroenterol Hepatol. 2014;37:480–491. doi: 10.1016/j.gastrohep.2013.11.006. [DOI] [PubMed] [Google Scholar]
- 35.Serrano M.T., Parra E., Lorente S. Inmunosupresión en el trasplante hepático: pautas renoprotectoras. Gastroenterol Hepatol. 2011;34:422–427. doi: 10.1016/j.gastrohep.2010.12.009. [DOI] [PubMed] [Google Scholar]
- 36.Moini M., Schilsky M.L., Tichy E.M. Review on immunosuppression in liver transplantation. World J Hepatol. 2015;7:1355–1368. doi: 10.4254/wjh.v7.i10.1355. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 37.Taylor A.L., Watson C.J.E., Bradley J.A. Immunosuppressive agents in solid organ transplantation: Mechanisms of action and therapeutic efficacy. Crit Rev Oncol Hematol. 2005;56:23–46. doi: 10.1016/j.critrevonc.2005.03.012. [DOI] [PubMed] [Google Scholar]
- 38.Bhoori S., Rossi R.E., Citterio D., Mazzaferro V. COVID-19 in long-term liver transplant patients: preliminary experience from an Italian transplant centre in Lombardy. Lancet Gastroenterol Hepatol. 2020;5:532–533. doi: 10.1016/S2468-1253(20)30116-3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 39.Pereira M.R., Mohan S., Cohen D.J., Husain S.A., Dube G.K., Ratner L.E. COVID-19 in solid organ transplant recipients: initial report from the US Epicenter. Am J Transplant. 2020 doi: 10.1111/ajt.15941. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 40.Sociedad Española de Trasplante Hepático [consultado 3 May 2020]. Disponible en https://www.sethepatico.org/login.php?url=%2Fcasoscovid19.php
- 41.D’Antiga L. Coronaviruses and immunosuppressed patients. The facts during the third epidemic. Liver Transpl. 2020 doi: 10.1002/lt.25756. [DOI] [PubMed] [Google Scholar]
- 42.Zhao M. Cytokine storm and immunomodulatory therapy in COVID-19: role of chloroquine and anti-IL-6 monoclonal antibodies. Int J Antimicrob Agents. 2020;16:105982. doi: 10.1016/j.ijantimicag.2020.105982. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 43.Jamilloux Y., Henry T., Belot A., Viel S., Fauter M., El Jammal T. Should we stimulate or suppress immune responses in COVID-19? Cytokine and anti-cytokine interventions. Autoimmun Rev. 2020;19:102567. doi: 10.1016/j.autrev.2020.102567. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 44.Napolitano M., Fabbrocini G., Patruno C.J. Potential role of Janus kinase inhibitors in COVID-19. Am Acad Dermatol. 2020 doi: 10.1016/j.jaad.2020.04.098. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 45.Rovira J., Ramírez-Bajo M.J., Banon-Maneus E., Lazo-Rodríguez M., Moya-Rull D., Hierro-Garcia N. Tofacitinib halts progression of graft dysfunction in a rat model of mixed cellular and humoral rejection. Transplantation. 2018;102:1075–1084. doi: 10.1097/TP.0000000000002204. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 46.Matthay M.A., Zemans R.L., Zimmerman G.A., Arabi Y.M., Beitler J.R., Mercat A. Acute respiratory distress syndrome. Nat Rev Dis Primers. 2019;5:18. doi: 10.1038/s41572-019-0069-0. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 47.Shang L., Zhao J., Hu Y., Du R.B., Cao B. On the use of corticosteroids for 2019- nCoV pneumonia. Lancet. 2020;395:683–684. doi: 10.1016/S0140-6736(20)30361-5. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 48.Schulert G.S., Zhang M., Fall N., Husami A., Kissell D., Hanosh A. Whole exome sequencing reveals mutations in genes linked to hemophagocytic lymphohistiocytosis and macrophage activation syndrome in fatal cases of H1N1 influenza. J Infect Dis. 2016;213:1180–1188. doi: 10.1093/infdis/jiv550. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 49.Russell C.D., Millar J.E., Baillie J.K. Clinical evidence does not support corticosteroid treatment for 2019-nCoV lung injury. Lancet. 2020;395:473–475. doi: 10.1016/S0140-6736(20)30317-2. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 50.Fix O.K., Hameed B., Fontana R.J., Kwok R.M., McGuire B.M., Mulligan D.C. Clinical best practice advice for hepatology and liver transplant providers during the COVID-19 Pandemic: AASLD Expert Panel Consensus Statement. Hepatology. 2020 doi: 10.1002/hep.31281. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 51.Benítez C., Londoño M.C., Miquel R., Manzia T.M., Abraldes J.G., Lozano J.J. Prospective multicenter clinical trial of immunosuppressive drug withdrawal in stable adult liver transplant recipients. Hepatology. 2013;58:1824–1835. doi: 10.1002/hep.26426. [DOI] [PubMed] [Google Scholar]
- 52.Pfefferle S., Schöpf J., Kögl M., Friedel C.C., Müller M.A., Carbajo-Lozoya J. The SARS-coronavirus-host interactome: identification of cyclophilins as target for pan-coronavirus inhibitors. PLoS Pathog. 2011;7:e1002331. doi: 10.1371/journal.ppat.1002331. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 53.Membreno F.E., Espinales J.C., Lawitz E.J. Cyclophilin inhibitors for hepatitis C therapy. Clin Liver Dis. 2013;17:129–139. doi: 10.1016/j.cld.2012.09.008. [DOI] [PubMed] [Google Scholar]
- 54.Badri P.S., Parikh A., Coakley E.P., Ding B., Awni W.M., Dutta S. Pharmacokinetics of tacrolimus and cyclosporine in liver transplant recipients receiving 3 direct-acting antivirals as treatment for hepatitis c infection. Ther Drug Monit. 2016;38:640–645. doi: 10.1097/FTD.0000000000000315. [DOI] [PubMed] [Google Scholar]
- 55.Morrey J.D., Smee D.F., Sidwell R.W., Tseng C. Identification of active antiviral compounds against a New York Isolate of West Nile Virus. Antiviral Res. 2002;55:107–116. doi: 10.1016/s0166-3542(02)00013-x. [DOI] [PubMed] [Google Scholar]
- 56.Sebastian L., Madhusudana S.N., Ravi V., Desai A. Mycophenolic acid inhibits replication of Japanese encephalitis virus. Chemotherapy. 2011;57:56–61. doi: 10.1159/000321483. [DOI] [PubMed] [Google Scholar]
- 57.Leyssen P., Balzarini J., de Clercq E., Neyts J. The predominant mechanism by which ribavirin exerts its antiviral activity in vitro against flaviviruses and paramyxoviruses is mediated by inhibition of IMP dehydrogenase. J Virol. 2005;79:1943–1947. doi: 10.1128/JVI.79.3.1943-1947.2005. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 58.Kaur P., Chu J.J. Chikungunya virus: an update on antiviral development and challenges. Drug Discov Today. 2013;18:969–983. doi: 10.1016/j.drudis.2013.05.002. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 59.Pan Q., de Ruiter P.E., Metselaar H.J., Kwekkeboom J., de Jonge J., Tilanus H.W. Mycophenolic acid augments interferon-stimulated gene expression and inhibits hepatitis C Virus infection in vitro and in vivo. Hepatology. 2012;55:1673–1683. doi: 10.1002/hep.25562. [DOI] [PubMed] [Google Scholar]
- 60.Chan J.P.W., Chan K.H., Kao R.Y.T., To K.K.W, Zheng B.J., Li C.P.Y. Broad-spectrum antivirals for the emerging Middle East respiratory syndrome coronavirus. J Infect. 2013;67:606–616. doi: 10.1016/j.jinf.2013.09.029. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 61.A long and winding sTORy. Nat Cell Biol. 2017;19:1131. doi: 10.1038/ncb3624. [DOI] [PubMed] [Google Scholar]
- 62.Bowman L.J., Brueckner A.J., Doligalski C.T. The Role of mTOR Inhibitors in the management of viral infections: a review of current literature. Transplantation. 2018;102(2S):S50–S59. doi: 10.1097/TP.0000000000001777. [DOI] [PubMed] [Google Scholar]
- 63.Wang C.H., Chung F.T., Lin S.M., Huang S.Y., Chou C.L., Lee K.Y. Adjuvant treatment with a mammalian target of rapamycin inhibitor, sirolimus, and steroids improves outcomes in patients with severe H1N1 pneumonia and acute respiratory failure. Crit Care Med. 2014;42:313–321. doi: 10.1097/CCM.0b013e3182a2727d. [DOI] [PubMed] [Google Scholar]