Abstract
目的
研究乙型肝炎病毒(HBV)感染对复发难治性弥漫大B细胞淋巴瘤(DLBCL)的疗效及预后的影响。
方法
回顾性分析2004年1月至2016年11月81例复发难治性DLBCL患者,根据乙型肝炎表面抗原(HBsAg)的情况将患者分为HBsAg阳性和HBsAg阴性两组,比较两组患者的临床特征、疗效和预后。
结果
全部81例复发难治性DLBCL患者中,HBsAg阳性患者24例(29.6%),HBsAg阴性患者57例(70.4%)。相较于HBsAg阴性组,HBsAg阳性组年轻患者更多(P=0.005)、Ann Arbor分期以Ⅲ~Ⅳ期为主(P<0.001)、国际预后指数(IPI)3~5分居多(P=0.010)、常出现血红蛋白减低(P=0.015)、常存在两处及以上结外累及(P=0.038)、更倾向结外复发(P=0.002),总有效率低(29.2%对68.4%,χ2=10.720,P=0.001),中位生存时间短[(11.3±2.9)个月对(30.0±7.6)个月,χ2=28.175,P<0.001]。
结论
严格控制HBV感染对复发难治性DLBCL患者生存及预后具有显著影响。
Keywords: 弥漫大B细胞淋巴瘤, 乙型肝炎病毒, 复发, 难治
Abstract
Objective
To evaluate the clinical and prognostic significance of hepatitis B virus infection on patients with relapsed/refractory diffuse large B-cell lymphoma (DLBCL).
Methods
A retrospective analysis was performed in 81 relapsed/refractory DLBCL cases who were treated with salvage regimens from January 2004 to November 2016. The patients were divided into two group, HBsAg positive and HBsAg negative group, and assessed the clinical features and survival time of two groups.
Results
Twenty-four (29.6%) patients were HBsAg positive and 57(70.4%) were negative. HBsAg-positive DLBCL patients showed unique clinical features, including more younger patients (P=0.005), more advanced Ann Arbor stage (P<0.001), high-risk IPI (P=0.010), more hypohemoglobin (P=0.015), especially extra-nodal involvement (P=0.038) and recurrence (P=0.002). Overall response rate (29.2% vs 68.4%, χ2=10.720, P=0.001) and median overall survival time [(11.3±2.9) months vs (30.0±7.6) months, χ2=28.175, P<0.001] were inferior in HBsAg-positive patients, respectively.
Conclusion
To strictly control HBV infection plays an important role on the survival and prognosis of relapsed/refractory lymphoma patients.
Keywords: Lymphoma, large B-cell, diffuse; Hepatitis B virus; Recurrence; Refractory
乙型肝炎病毒(HBV)感染严重威胁人类健康,全球约有30%人口存在慢性HBV感染,每年约有62万人死于HBV相关疾病[1]。在政府和卫生部门的大力干预下,我国已从HBV高流行区变为中流行区,然而HBV感染者仍然具有庞大基数。一项最新流行病学调查显示,我国约有9 300万人口携带乙型肝炎表面抗原(HBsAg),中国成年人群HBV携带率仍居高不下,HBsAg阳性率为6%[2]。弥漫大B细胞淋巴瘤(DLBCL)是非霍奇金淋巴瘤(NHL)中最常见的亚型,占所有NHL的30%~40%[3]。近年来,越来越多的研究表明,NHL与HBV之间存在联系[4],慢性持续性HBV感染可能会增加NHL发生的风险[5]–[6]。本研究我们回顾性分析81例复发难治性DLBCL患者的HBV感染情况,对比HbsAg阳性与阴性患者的临床特征及生存状况,进而探讨HBV感染与复发难治性DLBCL疗效及预后之间的关系。
病例与方法
1.病例:收集2004年1月至2016年11月我院收治的81例复发难治性DLBCL患者资料。难治性淋巴瘤定义为诱导治疗中肿瘤缩小不足50%或出现新的病灶[7]或缓解后半年内出现进展或治疗过程中无反应[8]。81例患者中,难治24例,复发57例。诊断均符合WHO 2008年淋巴组织肿瘤分类标准,采用国际预后指数(IPI)进行预后评估。可以进行Hans分型的患者有56例,其中生发中心型(GCB)11例,非生发中心型(non-GCB)45例。
2.治疗方案及疗效评估:81例复发难治性DLBCL患者均接受ICE方案(异环磷酰胺+顺铂+依托泊苷)±利妥昔单抗化疗,HBsAg阳性患者常规应用恩替卡韦治疗,仅当HBV-DNA为阴性时才应用利妥昔单抗,中位化疗4(1~6)个疗程,每3个疗程进行疗效评估。如果疾病进展则根据患者年龄和体能状态等更换为GDP(吉西他滨+顺铂+地塞米松)、hyperCVAD(A方案:环磷酰胺+吡柔比星+长春新碱+地塞米松;B方案:甲氨蝶呤+阿糖胞苷)或EPOCH(依托泊苷+长春新碱+吡柔比星+环磷酰胺+泼尼松)等三线方案。评估手段包括PET-CT检查或颈部、胸部、腹部、盆腔增强CT,并按照文献[9]–[11]标准评价疗效。
3.随访及预后:随访方式主要为电话随访和住院或门诊复查,末次随访时间为2018年6月9日。总生存(OS)期定义为明确进展或复发的时间至死亡或末次随访时间。
4.统计学处理:采用SPSS 23.0进行统计学分析。分类变量间比较采用χ2检验或Fisher确切概率法;采用Kaplan-Meier法绘制生存曲线,Log-rank检验比较组间差异。以双侧P<0.05为差异有统计学意义。
结果
1.HbsAg阳性与阴性患者一般资料比较:81例复发难治性DLBCL患者HBV感染情况:HBV-DNA阳性组11例(13.6%),HBsAg阳性HBV-DNA阴性组13例(16.0%),HBsAg阴性HBcAb阳性组23例(28.4%)及HBV全阴性组34例(42.0%)。将HBV-DNA阳性和HBsAg阳性HBV-DNA阴性患者归为一组,为HBsAg阳性组(24例,29.6%);将HBsAg阴性HBcAb阳性患者及HBV全阴性患者归为另一组,为HBsAg阴性组(57例,70.4%)。两组一般临床特征比较见表1,相较HBsAg阴性患者,HBsAg阳性组年轻患者更多(P=0.005)、Ann Arbor分期以Ⅲ~Ⅳ期为主(P<0.001)、IPI 3~5分居多(P=0.010)、常出现血红蛋白减低(P=0.015)、常存在两处及以上结外累及(P=0.038)、更倾向结外复发(P=0.002)。
表1. 81例HBsAg阳性与阴性复发难治性弥漫大B细胞淋巴瘤患者的临床特征比较[例数(%)].
| 临床特征 | HBsAg阳性组(24例) | HBsAg阴性组(57例) | χ2值 | P值 |
| 性别 | 0.091 | 0.763 | ||
| 男 | 16(66.7) | 36(63.2) | ||
| 女 | 8(33.3) | 21(36.8) | ||
| 年龄 | 8.057 | 0.005 | ||
| ≤60岁 | 21(87.5) | 31(54.4) | ||
| >60岁 | 3(12.5) | 26(45.6) | ||
| Ann Arbor分期 | 12.050 | <0.001 | ||
| Ⅰ~Ⅱ期 | 2(8.3) | 28(49.1) | ||
| Ⅲ~Ⅳ期 | 22(91.7) | 29(50.9) | ||
| B症状 | 0.270 | 0.603 | ||
| 无 | 17(70.8) | 37(64.9) | ||
| 有 | 7(29.2) | 20(35.1) | ||
| LDH水平 | 2.749 | 0.116 | ||
| 正常 | 4(16.7) | 20(35.1) | ||
| 升高 | 20(83.3) | 37(64.9) | ||
| IPI评分 | 6.664 | 0.010 | ||
| 0~2分 | 9(37.5) | 39(68.4) | ||
| 3~5分 | 15(62.5) | 18(31.6) | ||
| 血红蛋白水平 | 5.877 | 0.015 | ||
| 正常 | 9(37.5) | 38(66.7) | ||
| 降低 | 15(62.5) | 19(33.3) | ||
| 血β2微球蛋白水平 | 1.986 | 0.159 | ||
| 正常 | 12(50.0) | 38(66.7) | ||
| 升高 | 12(50.0) | 19(33.3) | ||
| 结外累及数 | 4.291 | 0.038 | ||
| 0~1处 | 11(45.8) | 40(70.2) | ||
| ≥2处 | 13(54.2) | 17(29.8) | ||
| 是否骨髓累及 | 1.132 | 0.287 | ||
| 累及 | 11(45.8) | 19(33.3) | ||
| 未累及 | 13(54.2) | 38(66.7) | ||
| 是否脾脏累及 | 2.284 | 0.131 | ||
| 累及 | 9(37.5) | 12(21.1) | ||
| 未累及 | 15(62.5) | 45(78.9) | ||
| 复发部位 | 9.475 | 0.002 | ||
| 结内 | 8(33.3) | 40(70.2) | ||
| 结外 | 16(66.7) | 17(29.8) | ||
| Hans分型 | 0.960 | 0.473 | ||
| 生发中心型 | 2(11.8) | 9(23.1) | ||
| 非生发中心型 | 15(88.2) | 30(76.9) |
注:LDH正常值上限为192 U/L,血红蛋白正常值下限为120 g/L,β2微球蛋白正常值上限为3.0 mg/L;B症状:发热、盗汗、体重减轻;IPI:国际预后指数。56例可进行Hans分型
2.HBsAg阳性和阴性患者疗效比较:81例患者中,共31例获得完全缓解(CR),15例获得部分缓解(PR),总有效率(ORR)为56.8%。HBsAg阳性组中,3例患者获得CR,4例获得PR,ORR为29.2%;HBsAg阴性组中,28例患者获得CR,11例获得PR,ORR为68.4%。HBsAg阳性的复发难治性DLBCL患者ORR显著低于HBsAg阴性患者(χ2=10.720,P=0.001)。
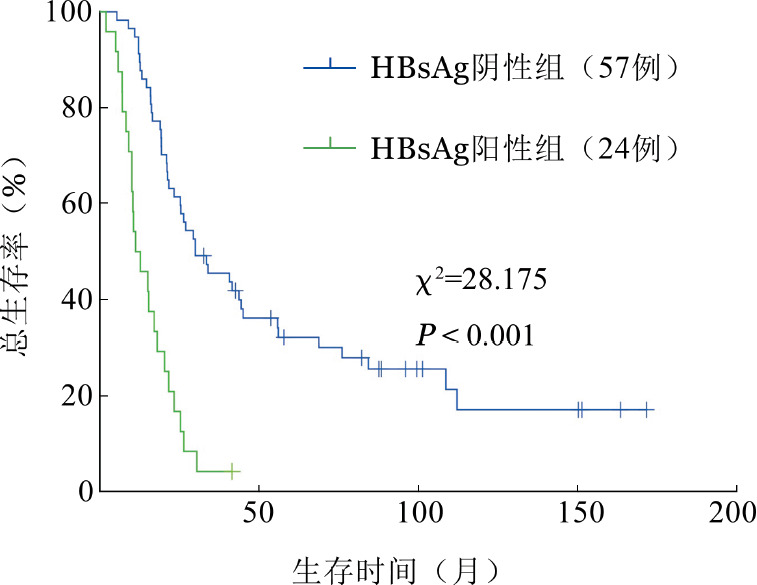
3.HBsAg阳性和阴性患者预后比较:中位随访时间为25(2.0~171.5)个月。1年OS率为79.0%,2年OS率为48.1%,中位OS期为(23.3±2.2)个月。24例HBsAg阳性患者中位OS期为(11.3±2.9)个月,1年OS率为50.0%,2年OS率为16.7%;57例HBsAg阴性患者中位OS期为(30.0±7.6)个月,1年OS率为91.2%,2年OS率为61.4%。HBsAg阳性患者总体OS期更短(χ2=28.175,P<0.001)(图1)。
图1. HBsAg阳性与阴性复发难治性弥漫大B细胞淋巴瘤患者生存曲线.
讨论
DLBCL是一类具有显著异质性的高侵袭性淋巴瘤。利妥昔单抗联合CHOP方案(环磷酰胺+多柔比星+长春新碱+泼尼松)显著改善了DLBCL患者的预后,3年疾病无进展生存率从65%跃升至80%[12]。然而,仍有30%~40%的患者对治疗不敏感,导致疾病进展和复发[13]。研究表明,NCCN-IPI可作为复发难治性DLBCL患者的一个强有力的预后评价手段,化疗后缓解是患者获得较长OS的独立预后因素[14]。因而深入分析复发难治性DLBCL患者的临床特征,探寻疗效的影响因素,对于延长复发难治性DLBCL患者的生存期,改善患者预后具有重要的意义。
人类的病毒相关肿瘤占所有肿瘤的15%,病毒已成为位居烟草之后的引起肿瘤发生发展的第二重要危险因素[15]。研究证实许多特定亚型的淋巴瘤的发生发展与病毒密切相关[16]。此外,近期研究显示,对丙型肝炎病毒(HCV)相关的低级别NHL进行抗病毒治疗可使患者达到完全缓解,从而证实了HCV在淋巴瘤发病中发挥重要作用[17]。HBV是一类小DNA嗜肝病毒[18],具有覆盖4个开放阅读框架的基因组:编码包膜蛋白的S基因、编码核心“e”蛋白的核心基因、编码DNA聚合酶的P基因以及编码转录反式激活子的X基因。在RNA介导下复制并整合到宿主基因组中[19]。此外,HBV不仅具有嗜肝性还具有嗜淋巴细胞的特性,病毒可在淋巴细胞中复制增殖[20],上述研究进一步增加了HBV感染与NHL的潜在相关性。
HBsAg在B细胞淋巴瘤的阳性率显著高于T细胞淋巴瘤和其他类型肿瘤[21]–[22],尤其与侵袭性B-NHL关系密切[23]。本组81例复发难治性DLBCL患者中,HBsAg阳性率为29.6%,HBsAg阳性组患者无论从临床表现还是疗效预后,均较HBsAg阴性组患者差。在临床表现方面,HBV感染可加速疾病发展进程,具体表现为年轻患者多,疾病分期晚且进展迅速,这与前期的一些研究结果[21],[24]吻合。此外我们还发现,HBsAg阳性组患者多见多部位累及,并且更加倾向于结外复发。HBV感染不仅影响DLBCL患者的临床表现,同样影响着患者对化疗方案的反应。化疗引发的HBV再激活逐渐引起人们的重视[25],一项研究表明,在接受R-CHOP或类CHOP方案化疗的DLBCL患者中,约有50%的患者因HBV活动性感染而减少了治疗剂量,同时有66.7%的患者因HBV感染不得不放弃一线治疗[26]。在复发难治性DLBCL患者中,HBV的影响更为显著[27],具体表现为缓解率更低、OS期短,并且更容易在6个月内进展或复发。此外,Ann Arbor分期Ⅲ~Ⅳ期的患者在治疗中更容易发生HBV的再激活[26],因此对于HBV阳性的复发难治性DLBCL患者,应早期使用更为强效的抗病毒药物进行预防干预。
Funding Statement
基金项目:上海市教育委员会高峰高原学科建设计划(20152206、20152208);上海市科学技术委员会项目(14430723400、14140903100、16JC1405800);国家自然科学基金(81325003、81520108003、81670716、81201863)
Fund program: Shanghai Municipal Education Commission- Gaofeng Clinical Medicine Grant Support (20152206, 20152208); Project of Shanghai Municipal Science and Technology Commission (14430723400, 14140903100, 16JC1405800); National Natural Science Foundation of China (81325003, 81520108003, 81670716, 81201863)
References
- 1.Trépo C, Chan HL, Lok A. Hepatitis B virus infection[J] Lancet. 2014;384(9959):2053–2063. doi: 10.1016/S0140-6736(14)60220-8. [DOI] [PubMed] [Google Scholar]
- 2.Liu J, Zhang S, Wang Q, et al. Seroepidemiology of hepatitis B virus infection in 2 million men aged 21-49 years in rural China: a population-based, cross-sectional study[J] Lancet Infect Dis. 2016;16(1):80–86. doi: 10.1016/S1473-3099(15)00218-2. [DOI] [PubMed] [Google Scholar]
- 3.Sehn LH, Gascoyne RD. Diffuse large B-cell lymphoma: optimizing outcome in the context of clinical and biologic heterogeneity[J] Blood. 2015;125(1):22–32. doi: 10.1182/blood-2014-05-577189. [DOI] [PubMed] [Google Scholar]
- 4.中华医学会血液学分会, 中国抗癌协会淋巴瘤专业委员会, 中华医学会肝病学分会. 中国淋巴瘤合并HBV感染患者管理专家共识[J] 中华血液学杂志. 2013;34(11):988–993. doi: 10.3760/cma.j.issn.0253-2727.2013.11.019. [DOI] [PubMed] [Google Scholar]
- 5.Dalia S, Chavez J, Castillo JJ, et al. Hepatitis B infection increases the risk of non-Hodgkin lymphoma: a meta-analysis of observational studies[J] Leuk Res. 2013;37(9):1107–1115. doi: 10.1016/j.leukres.2013.06.007. [DOI] [PubMed] [Google Scholar]
- 6.刘 磊, 王 春燕, 谭 获, et al. 乙肝表面抗原阳性的非霍奇金淋巴瘤患者的临床分析[J] 临床血液学杂志. 2014;27(2):203–205,208. [Google Scholar]
- 7.Karlin L, Coiffier B. Improving survival and preventing recurrence of diffuse large B-cell lymphoma in younger patients: current strategies and future directions[J] Onco Targets Ther. 2013;6:289–296. doi: 10.2147/OTT.S42574. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 8.Brown JR, Hamadani M, Hayslip J, et al. Voxtalisib (XL765) in patients with relapsed or refractory non-Hodgkin lymphoma or chronic lymphocytic leukaemia: an open-label, phase 2 trial[J] Lancet Haematol. 2018;5(4):e170–170e180. doi: 10.1016/S2352-3026(18)30030-9. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 9.Cheson BD, Pfistner B, Juweid ME, et al. Revised response criteria for malignant lymphoma[J] J Clin Oncol. 2007;25(5):579–586. doi: 10.1200/JCO.2006.09.2403. [DOI] [PubMed] [Google Scholar]
- 10.张 之南, 沈 悌. 血液病诊断及疗效标准[M] 3版. 北京: 科学出版社; 2007. pp. 220–228. [Google Scholar]
- 11.Cheson BD, Horning SJ, Coiffier B, et al. Report of an international workshop to standardize response criteria for non-Hodgkin's lymphomas. NCI Sponsored International Working Group[J] J Clin Oncol. 1999;17(4):1244. doi: 10.1200/JCO.1999.17.4.1244. [DOI] [PubMed] [Google Scholar]
- 12.Pfreundschuh M, Trümper L, Osterborg A, et al. CHOP-like chemotherapy plus rituximab versus CHOP-like chemotherapy alone in young patients with good-prognosis diffuse large-B-cell lymphoma: a randomised controlled trial by the MabThera International Trial (MInT) Group[J] Lancet Oncol. 2006;7(5):379–391. doi: 10.1016/S1470-2045(06)70664-7. [DOI] [PubMed] [Google Scholar]
- 13.王 晓雪. 美罗华联合CHOP方案与CHOP方案治疗Ⅲ、Ⅳ期弥漫大B细胞性淋巴瘤的临床对比研究[D] 中国医科大学; 2010. [Google Scholar]
- 14.张 慕晨, 钱 樱, 郝 杰, et al. 二线方案治疗98例复发难治弥漫大B细胞淋巴瘤的疗效及预后分析[J] 中华血液学杂志. 2017;38(6):511–516. doi: 10.3760/cma.j.issn.0253-2727.2017.06.009. [DOI] [Google Scholar]
- 15.zur HH. Intracellular surveillance of persisting viral infections. Human genital cancer results from deficient cellular control of papillomavirus gene expression[J] Lancet. 1986;2(8505):489–491. doi: 10.1016/s0140-6736(86)90360-0. [DOI] [PubMed] [Google Scholar]
- 16.Ramos JC, Lossos IS. Newly emerging therapies targeting viral-related lymphomas[J] Curr Oncol Rep. 2011;13(5):416–426. doi: 10.1007/s11912-011-0186-8. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 17.Maciocia N, O'Brien A, Ardeshna K. Remission of follicular lymphoma after treatment for hepatitis C virus infection[J] N Engl J Med. 2016;375(17):1699–1701. doi: 10.1056/NEJMc1513288. [DOI] [PubMed] [Google Scholar]
- 18.Tiollais P, Pourcel C, Dejean A. The hepatitis B virus[J] Nature. 1985;317(6037):489–495. doi: 10.1038/317489a0. [DOI] [PubMed] [Google Scholar]
- 19.Marcucci F, Mele A. Hepatitis viruses and non-Hodgkin lymphoma: epidemiology, mechanisms of tumorigenesis, and therapeutic opportunities[J] Blood. 2011;117(6):1792–1798. doi: 10.1182/blood-2010-06-275818. [DOI] [PubMed] [Google Scholar]
- 20.Yoffe B, Noonan CA, Melnick JL, et al. Hepatitis B virus DNA in mononuclear cells and analysis of cell subsets for the presence of replicative intermediates of viral DNA[J] J Infect Dis. 1986;153(3):471–477. doi: 10.1093/infdis/153.3.471. [DOI] [PubMed] [Google Scholar]
- 21.Wang F, Xu RH, Han B, et al. High incidence of hepatitis B virus infection in B-cell subtype non-Hodgkin lymphoma compared with other cancers[J] Cancer. 2007;109(7):1360–1364. doi: 10.1002/cncr.22549. [DOI] [PubMed] [Google Scholar]
- 22.Guo W, Zhang W, Liu C, et al. Clinical analysis of the HBV infection status of 135 patients with diffuse large B cell lymphoma treated with R-CHOP or CHOP/CHOP-Like chemotherapy[J] PLoS One. 2015;10(6):e0129064. doi: 10.1371/journal.pone.0129064. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 23.熊 文婕, 李 姮, 刘 慧敏, et al. 侵袭性和惰性B细胞非霍奇金淋巴瘤患者肝炎病毒感染差异性分析[J] 中国实验血液学杂志. 2016;24(6):1754–1758. doi: 10.7534/j.issn.1009-2137.2016.06.025. [DOI] [PubMed] [Google Scholar]
- 24.Wang F, Xu RH, Luo HY, et al. Clinical and prognostic analysis of hepatitis B virus infection in diffuse large B-cell lymphoma[J] BMC Cancer. 2008;8:115. doi: 10.1186/1471-2407-8-115. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 25.张 令, 袁 晓莉, 姜 丽, et al. 非霍奇金淋巴瘤合并HBV感染患者的临床特征及预后相关因素分析[J] 中华血液学杂志. 2018;39(7):563–568. doi: 10.3760/cma.j.issn.0253-2727.2018.07.007. [DOI] [Google Scholar]
- 26.Yu S, Luo H, Pan M, et al. Comparison of entecavir and lamivudine in preventing HBV reactivation in lymphoma patients undergoing chemotherapy: a meta-analysis[J] Int J Clin Pharm. 2016;38(5):1035–1043. doi: 10.1007/s11096-016-0358-6. [DOI] [PubMed] [Google Scholar]
- 27.邹 丹丹, 郭 搏, 尹 澎, et al. 153例难治/复发性弥漫大B细胞淋巴瘤的临床分析[J] 中国实验血液学杂志. 2017;25(1):120–125. doi: 10.7534/j.issn.1009-2137.2017.01.021. [DOI] [PubMed] [Google Scholar]


