Abstract
目的
探讨新型冠状病毒(SARS-CoV-2)感染无症状患儿的临床及流行病学特征。
方法
收集2020年1月20日至3月4日确诊为SARS-CoV-2感染无症状患儿20例的临床资料并进行分析。
结果
20例患儿中,男7例(35%),女13例(65%);年龄8个月至14岁,平均年龄8±5岁;均无临床表现但因具有流行病学史就诊。20例患儿中,19例为家庭聚集性发病;鼻咽拭子SARS-CoV-2核酸检测均阳性,其中轻型4例(20%),普通型16例(80%),无重型和危重型;外周血白细胞计数(6.8±3.5)×109/L,其中7例结果异常,5例升高,2例降低;1例患儿淋巴细胞绝对值降低(0.87×109/L);3例患儿红细胞沉降率升高(20~42 mm/h);7例患儿乳酸脱氢酶水平升高(> 400 U/L);4例患儿血乳酸水平升高(> 1.6 mmol/L)。胸部CT显示13例患儿肺部影像学以单发或多发的肺叶中外带或胸膜下小结节影、斑片状影和磨玻璃样影为主要特征。
结论
无症状SARS-CoV-2感染儿童病例以家庭聚集性发病为主。大部分无症状感染患儿的血常规及其他实验室检查指标无明显异常;胸部CT改变可作为无症状感染患儿早期诊断的辅助手段。
Keywords: 新型冠状病毒, 无症状感染, 家庭聚集, 儿童
Abstract
Objective
To study the clinical and epidemiological features of children with asymptomatic severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2) infection.
Methods
The clinical data of 20 children who were diagnosed with asymptomatic SARS-CoV-2 infection from January 20 to March 4, 2020 were analyzed.
Results
Among the 20 children, there were 7 boys (35%) and 13 girls (65%), aged 8 months to 14 years (mean 8±5 years). All these children had no clinical manifestations and attended the hospital for an epidemiological history of SARS-CoV-2. Nineteen children were shown with family aggregation of SARS-CoV-2 infection. Nasopharyngeal swabs were PCR-positive for SARS-CoV-2 in all 20 children. There were 4 children (20%) of mild type, 16 children (80%) of common type, and no children of severe type or critical type. The mean peripheral blood leukocyte count was (6.8±3.5)×109/L, and 7 children had an abnormal peripheral blood leukocyte count, with an increase in 5 children and a reduction in 2 children. One child had a decreased absolute value of lymphocytes (0.87×109/L), 3 children had an increased erythrocyte sedimentation rate (20-42 mm/h), 7 children had an increased lactate dehydrogenase level (> 400 U/L), and 4 children had an increased blood lactate level (> 1.6 mmol/L). Chest CT showed single or multiple small nodule shadows, patchy shadows, and ground-glass shadows in the middle or lateral lobe of lungs or under the pleura in 13 children.
Conclusions
Pediatric cases of asymptomatic SARS-CoV-2 infection mostly occur with family aggregation. Most of the children with asymptomatic infection have no obvious abnormalities in blood routine and other laboratory tests. Changes in chest CT scan can be used as an aid for early diagnosis of asymptomatic infection in children.
Keywords: SARS-CoV-2, Asymptomatic infection, Family aggregation, Child
2019年12月中旬,湖北省武汉市发现多例不明原因肺炎患者,证实为一种新型冠状病毒感染,2020年1月12日,世界卫生组织(World Health Organization, WHO)正式将其命名为2019新型冠状病毒(2019 novel coronavirus, 2019-nCoV)[1-4]。2月11日,国际病毒分类委员会将该病毒命名为严重急性呼吸综合征冠状病毒2(severe acute respiratory syndrome coronavirus 2, SARS-CoV-2)。同日,WHO把由SARS-CoV-2引发的疾病命名为2019冠状病毒病(coronavirus disease 2019, COVID-19)。目前确诊病例以成人为主,随着疫情进展,儿童感染病例逐渐增多,根据国家卫生健康委员会印发的《新型冠状病毒肺炎诊疗方案(试行第六版)》[5],无症状感染者也可能成为传染源。本研究拟分析我院收治的20例SARS-CoV-2感染无症状患儿的临床资料,以提高临床对SARS-CoV-2感染尤其是无症状者的早期认识,减少误诊、漏诊的发生。
1. 资料与方法
1.1. 诊断依据
按照《儿童2019冠状病毒病(COVID-19)诊疗指南(第二版)》诊断标准进行诊断[6]。
(1) 疑似病例:有下列流行病学史中的任何1条,且符合临床表现中任意2条可诊断。流行病学史:①发病前2周内在武汉地区或其他有本地病例持续传播地区的旅行史或居住史;②发病前2周内曾接触过来自武汉地区或其他有本地病例持续传播地区的发热或呼吸道症状的患者;③发病前2周内与疑似或确诊COVID-19病例有密切接触史;④有聚集发病,即患儿周围有其他发热或呼吸道症状患者,其中有疑似或确诊COVID-19病例;⑤疑似或确诊COVID-19孕妇分娩的新生儿。临床表现:①发热、乏力、干咳,部分患儿可以无发热或低热;②典型影像学表现;③发病早期白细胞计数正常或降低,或淋巴细胞计数减少。
(2) 确诊病例:疑似病例符合下列病原学检测结果中任意1条可确诊。①咽拭子、痰液、粪便或血液等标本经实时荧光定量PCR检测结果显示SARS-CoV-2核酸阳性;②上述标本经病毒基因测序与已知的SARS-CoV-2高度同源;③上述标本分离培养得到SARS-CoV-2颗粒。
无症状感染者是无任何临床症状的确诊病例。
1.2. 出院标准
体温恢复正常3 d以上,呼吸道症状明显好转,呼吸道SARS-CoV-2核酸检测连续两次阴性(采样时间间隔至少1 d),可考虑出院,并建议出院后居家隔离2周。
1.3. 临床资料
病例均来源于2020年1月20日至3月4日在深圳市第三人民医院因确诊COVID-19入院的患儿,依据在院病例和医院住院病案信息中心的信息资料登记患儿年龄、性别、流行病学史、家族发病情况、主要临床表现、病程、居住地等,以及治疗、随访情况。
1.4. 实验室及影像学资料
收集实验室资料包括血常规、C反应蛋白(CRP)、红细胞沉降率,病原学检查包括甲型流感病毒、乙型流感病毒、呼吸道合胞病毒、肺炎支原体、肺炎衣原体。影像学检查为肺部高分辨CT。
2. 结果
2.1. 临床资料分析
截至2020年3月4日,我院儿童确诊病例共40例,其中20例(50%)属于无症状感染者,男7例(35%),女13例(65%),年龄8个月至14岁,平均年龄8±5岁。20例无症状感染患儿既往均无基础疾病,19例(95%)属于家庭聚集性发病,家庭中有1~3个确诊病例;来自湖北省10例,非湖北省10例,非湖北省的患儿家族中均有感染者或有湖北旅行史。所有患儿无发热、咳嗽、鼻塞、流涕、呼吸困难、呕吐、咽痛、头痛、肌肉痛、胸痛、腹泻、烦躁、嗜睡等表现。20例无症状感染患儿入院后采集鼻咽拭子标本经我院及深圳市疾控中心检测显示SARS-CoV-2核酸均阳性,按照病情严重程度分型[6],轻型4例(20%),普通型16例(80%),无重型和危重型。
2.2. 胸部CT检查
20例患儿入院后即完成肺部CT检查,CT剂量值范围在3.3~9.2 mGy,7例(35%)胸部CT显示无异常,13例(65%)胸部CT显示以单发或多发的肺叶中外带或胸膜下小结节影、斑片状影和磨玻璃样影为主要特征,其中1例伴有胸腔积液(图 1),1例肺实变影(图 2),1例发现肺大疱。20例入院3~5 d后第1次胸部CT复查,肺内病灶的短期影像学表现变化大:3例(15%)入院时肺部无病变,复查后发现肺部病变;10例(50%)肺内病灶范围较前有所缩小;4例(20%)出现新发磨玻璃影或斑片状影;3例(15%)肺部病灶无明显变化。13例患儿在入院10 d内进行第2次胸部CT复查,12例肺部病灶范围缩小或吸收,或无变化;1例出现新发病灶(图 3)。
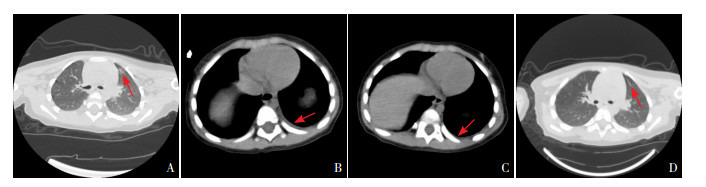
1.
患儿胸部CT影像
患儿,男,32月龄。A(肺窗):入院时胸部CT提示左肺上叶前段胸膜下小片状模糊影(箭头所示)。B(纵膈窗):4 d后复查胸部CT提示左肺背侧有少量胸腔积液(箭头所示)。10 d后复查胸部CT提示,C(纵膈窗):左肺背侧胸腔积液较前减少(箭头所示);D(肺窗):左肺上叶感染病灶基本吸收(箭头所示)。
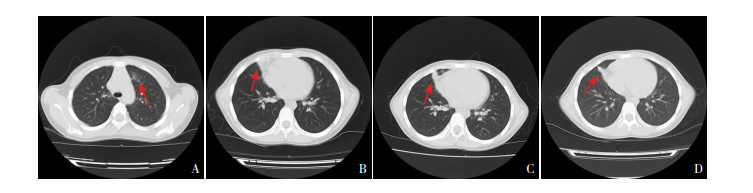
2.
患儿胸部CT影像
患儿,女,7岁。A:入院时胸部CT提示左肺上叶见斑片状磨玻璃密度影(箭头所示);B:入院时胸部CT提示右肺中叶见斑片状实变影,边界不清,其内可见支气管充气征(箭头所示)。C:4 d后复查胸部CT提示右肺感染性病灶范围较前缩小(箭头所示)。D:9 d后复查胸部CT提示右肺中叶病灶范围较前进一步缩小(箭头所示)。
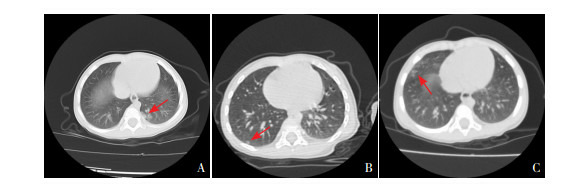
3.
患儿胸部CT影像
患儿,女,19个月。A:入院时胸部CT提示左肺下叶后基底段见散在斑片状影(箭头所示)。B:5 d后复查胸部CT提示右肺下叶基底段胸膜下见小片状密度增高影(箭头所示)。C:9 d后复查胸部CT提示右肺上叶及中叶见散在斑片状影(箭头所示)。
2.3. 血液学检查
(1) 血常规:20例患儿外周血白细胞计数为(6.8±3.5)×109/L [正常参考值为(4~10)× 109/L],其中13例(65%)在正常范围内,5例(25%) > 10×109/L,2例(10%) < 4×109/L;1例(5%)淋巴细胞绝对值为0.87×109/L [正常参考值为(1.1~3.2)×109/L],该患儿白细胞计数在正常范围。所有患儿的红细胞计数、血红蛋白及血小板计数均在正常范围。
(2) 生化指标:20例患儿中,3例患儿红细胞沉降率为20~42 mm/h(正常参考值为 < 20 mm/h);7例患儿乳酸脱氢酶 > 400 U/L(正常参考值为120~250 U/L);4例患儿血乳酸水平 > 1.6 mmol/L(正常参考值为0.5~1.6 mmol/L)。CRP、IL-6、肌酸激酶、肌酸激酶同工酶、肌钙蛋白Ⅰ、D二聚体、降钙素原水平均正常;肝功能、肾功能、电解质、血气分析结果均正常。15例患儿查了ABO血型,其中A型3例,B型7例,O型4例,AB血型1例。
(3) 其他病原学检查:20例患儿的甲型流感病毒、乙型流感病毒、呼吸道合胞病毒和腺病毒核酸检测结果均为阴性,肺炎支原体IgM抗体均为阴性,血培养均为阴性。
2.4. 治疗及转归
15例患儿使用了洛匹那韦/利托那韦治疗(剂量10~15 mg/kg,2次/d,7~10 d),20例患儿均使用干扰素雾化吸入,未出现恶心呕吐、腹泻、肝功能异常、血脂升高等不良反应。所有患儿均未使用糖皮质激素和丙种球蛋白治疗,入院后均无病情恶化,无患儿入住重症监护病房,未行支气管镜检查。
16例患儿痊愈出院,其余4例在院治疗,病情稳定。痊愈出院患儿中,2例在出院后3 d于深圳市疾控中心采集鼻咽拭子标本复查SARS-CoV-2核酸阳性,再次入院。
3. 讨论
SARS-CoV-2感染暴发流行以后,深圳市第三人民医院作为深圳市确诊病例统一收治的定点医院,截至2020年3月4日24时,深圳累计报告COVID-19确诊病例418例。3月4日当天全市无新增确诊病例,重症5例、危重症3例,死亡3例,累计出院350例。418例确诊病例均在深圳市第三人民医院隔离治疗。同期儿童病例40例,占所有确诊病例的9.6%(40/418),无症状感染病例占儿童病例50%,可见一半患儿无任何临床症状;目前无症状感染患儿出院16例,占所有出院人数的4.6%(16/350);无重症和危重症病例。提示儿童感染者相对成人少,症状轻,尽管到目前为止,尚无儿童死亡的报道,但应强调潜在的死亡风险,在SARS和MERS流行期间受感染的儿童也有急性呼吸窘迫综合征和死亡病例[7-10],目前确诊最小年龄为出生30 h,危重症患儿也有报道[11-12],儿科医生需高度警惕,尤其对有基础疾病患儿,力争早期识别和及时救治。
COVID-19传染源主要是SARS-CoV-2感染患者[4],但有病例证据表明,潜伏期感染者潜伏期和无症状感染者也具有一定的传染性。主要传播途径为呼吸道传播,通过患者咳嗽、大声说话、打喷嚏时飞沫传播;亦可通过密切接触传播(如通过被污染的手接触口鼻部或眼结膜)。气溶胶传播和粪口传播有待证实[4],目前也不能确定是否可通过母-婴垂直传播或通过母乳传播。潜伏期为1~14 d,一般为3~7 d[4]。本研究中19例为家族聚集性发病,说明儿童被感染的传染源主要是家庭成员中患病人员,因此儿童感染预防的重点是家庭成员隔离为主。
COVID-19主要表现为发热或伴咳嗽,可有鼻塞、流涕、咽痛、咳痰、胸闷、乏力、头痛等症状。体温多为低中热,热程大多为1~2 d,有的无明显发热。重症患儿可有持续高热。部分患儿以腹泻、呕吐等消化道症状为主,甚至以呕吐或腹泻为先发症状[12]。本组患儿均无以上症状。从病原学来看,SARS-CoV-2与SARS不同,传播力高于SARS,另外病毒的来源、致病力很多都不清晰。从疾病表现来看,它有很大隐蔽性,不仅有轻症、普通、重症、危重症患者,还有无症状感染者。本组无症状感染儿童病例占同期确诊儿童病例的50%,其中以普通型病例为主,如果没有及时就医,患儿家长、医务工作者很难发现,对于疫情控制极为不利,这一现象必须引起儿科医生关注。
成人肺部CT,是以肺部磨玻璃影和实变影为主要特征,双肺多发病灶,单发少见,多位于肺外周或胸膜下,以下肺多见[13-15]。但是,目前国内外缺少关于高分辨多层螺旋CT扫描对儿童COVID-19的诊断应用价值方面的报道,本组病例的胸部影像学表现具有多灶性、多样性,于中外肺野及胸膜下区多见,且在短期内处于动态变化中,多数吸收快,50%病例3~5 d内病灶吸收或减少,可表现为结节样、斑片状、磨玻璃影或者少数实变影。由于本组病例没有重型和危重型病例,所以没有发现双肺弥漫性病变、大片状实变影和“白肺”等表现。本组20例患儿中,13例第1次肺部CT发现病变,第1次肺部CT正常中有3例入院3~5 d后复查,肺部出现病变,提示肺部影像学改变早于临床症状,因此,具有特征性的胸部CT改变可作为疑似病例、无症状感染患儿早期排查的重要辅助手段。
大部分无症状感染患儿的血常规及其他实验室检查指标未见明显异常,特别是外周血白细胞计数降低或淋巴细胞计数降低分别只有2例和1例,发生率低,与成人明显不同[3]。这是儿童感染本身的特点还是与本组病例病情比较轻有关,尚待进一步观察。但无症状感染患儿病情隐匿,实验室检查指标少,给儿童感染的早期识别、早期隔离增加了很大的困难。另一方面也突出了详细询问流行病学史、家族聚集性发病情况,以及尽早行肺部CT检查的重要性。
15例患儿使用了洛匹那韦/利托那韦口服,20例使用了干扰素雾化治疗,但本组患儿主要是普通型和轻型,没有设立对照组,其临床疗效尚待进一步研究。
本研究中有2例患儿出院3 d后复查鼻咽拭子标本,结果显示SARS-CoV-2核酸阳性,提示出院病人仍然具有传染性,目前机制不明,需要更多样本,进一步观察研究。
COVID-19尤其是无症状感染患儿诊断应结合流行病学史、实验室检查、SARS-CoV-2核酸检测及儿童影像学特点综合考虑,正确认识无症状感染患儿临床特点对儿童COVID-19早诊断、早隔离、早治疗,以及遏制COVID-19疫情的蔓延,防止误诊、漏诊具有重要意义。
Biography
陈军, 男, 硕士, 副主任医师。Email:chnsxhb@139.com
References
- 1.Zhu N, Zhang D, Wang W, et al. A novel coronavirus from patients with pneumonia in China, 2019. N Engl J Med. 2020;382(8):727–733. doi: 10.1056/NEJMoa2001017. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.World Health Organization. Home care for patients with suspected novel coronavirus (nCoV) infection presenting with mild symptoms and management of contacts[EB/OL]. (2020-03-17)[2020-03-20]. https://www.who.int/publications-detail/home-care-for-patients-with-suspected-novel-coronavirus-(ncov)-infection-presenting-with-mild-symptoms-and-management-of-contacts.
- 3.国家卫生健康委办公厅, 国家中医药管理局办公室.新型冠状病毒感染的肺炎诊疗方案(试行第五版)[EB/OL]. (2020-02-05)[2020-02-05]. http://www.nhc.gov.cn/yzygj/s7653p/202002/3b09b894ac9b4204a79db5b8912d4440.shtml.
- 4.中国疾病预防控制中心.新型冠状病毒防控指南(第一版)[EB/OL]. (2020-02-01)[2020-02-03]. http://www.nhc.gov.cn/jkj/s3578/202002/34c1c337ef874fa58af58a1717005389.shtml.
- 5.国家卫生健康委办公厅, 国家中医药管理局办公室.新型冠状病毒肺炎诊疗方案(试行第六版)[EB/OL]. (2020-02-19)[2020-02-19]. http://www.nhc.gov.cn/yzygj/s7653p/202002/8334a8326dd94d329df351d7da8aefc2.shtml.
- 6.陈志敏, 傅君芬, 舒强, 等.儿童2019冠状病毒病(COVID-19)诊疗指南(第二版)[J].浙江大学学报(医学版), 2020. DOI: 10.3785/j.issn.1008-9292.2020.02.01.网络预发表.
- 7.李 仲智, 申 昆玲, 魏 新苗, et al. 18例儿童严重急性呼吸综合征临床分析. 中华儿科杂志. 2003;41(8):574–577. doi: 10.3760/j.issn:0578-1310.2003.08.005. [DOI] [PubMed] [Google Scholar]
- 8.杨 永弘. 关注严重急性呼吸综合征. 中华儿科杂志. 2003;41(6):401–402. doi: 10.3760/j.issn:0578-1310.2003.06.001. [DOI] [PubMed] [Google Scholar]
- 9.曾 其毅, 刘 丽, 曾 华松, et al. 广州地区33例儿童严重急性呼吸综合征临床特点和治疗转归. 中华儿科杂志. 2003;41(6):408–412. doi: 10.3760/j.issn:0578-1310.2003.06.004. [DOI] [Google Scholar]
- 10.Thabet F, Chehab M, Bafaqih H, et al. Middle East respiratory syndrome coronavirus in children. Saudi Med J. 2015;36(4):484–486. doi: 10.15537/smj.2015.4.10243. doi: 10.15537/smj.2015.4.10243. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 11.中华医学会儿科学分会, 中华儿科杂志编辑委员会 儿童2019新型冠状病毒感染的诊断与防治建议(试行第一版) 中华儿科杂志. 2020;58(3):169–174. doi: 10.3760/cma.j.issn.0578-1310.2020.03.001. [DOI] [Google Scholar]
- 12.王 劲, 王 丹, 陈 国策, et al. 以消化道症状为首发表现的新生儿SARS-CoV-2感染1例. http://www.zgddek.com/CN/abstract/abstract24956.shtml. 中国当代儿科杂志. 2020;22(3):211–214. doi: 10.7499/j.issn.1008-8830.2020.03.006. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 13.Chung M, Bernheim A, Mei X, et al. CT imaging features of 2019 novel coronavirus (2019-nCoV) Radiology. 2020;295(1):202–207. doi: 10.1148/radiol.2020200230. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.Lei J, Li J, Li X, et al. CT imaging of the 2019 novel coronavirus (2019-nCoV) pneumonia. Radiology. 2020;295(1):18. doi: 10.1148/radiol.2020200236. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 15.中华医学会放射学分会 新型冠状病毒肺炎的放射学诊断:中华医学会放射学分会专家推荐意见(第一版) 中华放射学杂志. 2020;54(4):279–285. doi: 10.3760/cma.j.cn112149-20200205-00094. [DOI] [Google Scholar]


