Abstract
目的
探讨儿童横纹肌溶解综合征(RM)致急性肾衰竭(ARF)的临床特点及预后。
方法
对77例RM患儿中合并ARF的26例患儿的临床资料、实验室检查、治疗转归进行分析。
结果
合并ARF的26例RM患儿病因均为非创伤性疾病,感染(69%)、糖尿病(12%)、代谢性疾病(8%)是前3位病因。合并ARF的RM患儿出现频率前5位的临床表现包括发热(69%)、多脏器功能障碍(69%)、抽搐(46%)、少尿或无尿(35%)、茶色尿(27%)。26例合并ARF的RM患儿血肌酸激酶(CK)均> 1000IU/L,伴AST升高的26例,ALT升高的25例,CK-MB升高的25例,LDH升高23例。合并ARF的RM患儿中22例检测了血肌红蛋(Mb),均有增高。合并ARF的26例RM患儿CK降至1000IU/L以下的平均时间为10±5d。常规治疗基础上接受持续静脉-静脉血液滤过治疗的10例患儿的CK恢复时间与非血液净化治疗者的差异无统计学意义(P > 0.05)。合并ARF的26例RM患儿中7例放弃治疗,19例肾功能均恢复正常。
结论
急性肾衰竭及多脏器功能障碍是儿童RM的主要并发症,合并ARF的RM患儿原发病主要是感染性疾病,CK是诊断RM的主要指标。早期诊断、合理治疗可使ARF逆转,改善预后。
Keywords: 横纹肌溶解综合征, 急性肾衰竭, 血液净化, 肌酸激酶, 肌红蛋白, 儿童
Abstract
Objective
To investigate the clinical features and prognosis of acute renal failure (ARF) caused by rhabdomyolysis (RM) in children.
Methods
A retrospective analysis was performed for the clinical data, laboratory examination, and prognosis of 26 RM children with ARF.
Results
The causes for all 26 RM children with ARF were non-traumatic diseases, and the three most common causes were infection (69%), diabetes (12%), and metabolic disease (8%). In the RM children with ARF, the five most frequent clinical manifestations were fever (69%), multiple organ dysfunction syndrome (69%), convulsion (46%), oliguria or anuria (35%), and tea-colored urine (27%). All 26 children had a serum creatine kinase (CK) level of >1 000 IU/L, among whom 26 had increased aspartate aminotransferase, 25 had increased alanine aminotransferase, 25 had increased creatine kinase isoenzyme, and 23 had increased lactate dehydrogenase. Serum myoglobin (Mb) was measured in 22 children and was found to increase in all these children. The mean time for CK to decrease to below 1 000 IU/L was 10±5 d. There was no significant difference in the time to CK recovery between the 10 children who were treated with conventional treatment as well as continuous venous-venous hemofiltration and those who were not treated with blood purification (P > 0.05). Of all 26 RM children with ARF, 7 were withdrawn from the treatment, and 19 had normal renal function after treatment.
Conclusions
ARF and multiple organ dysfunction syndrome are major complications in RM children. The major primary disease for RM children with ARF is infectious disease. CK is the major marker for the diagnosis of RM. Early diagnosis and appropriate treatment may reverse ARF and improve prognosis.
Keywords: Rhabdomyolysis, Acute renal failure, Blood purification, Creatine kinase, Myoglobin, Child
横纹肌溶解综合征(rhabdomyolysis, RM)是指多种原因导致横纹肌细胞受损后细胞膜破坏,细胞内物质释放入细胞外液及血浆后所引起的一系列临床综合征。10%~50%的RM患者发生急性肾衰竭(acute renal failure, ARF),约占急性肾衰竭患者的5%~25%[1]。目前成人RM致ARF的报道较多,儿童报道较少。为探讨儿童RM所致ARF的病因、临床表现、实验室特点及转归,本文收集临床诊断RM的住院患儿临床资料进行分析。
1. 资料与方法
1.1. 研究对象
收集2009年1月至2014年12月首都医科大学附属北京儿童医院以RM收住院或者住院期间合并RM的77例患儿的临床资料,男51例、女26例,平均年龄6±5岁(最小1个月,最大15岁);其中合并ARF的26例,男18例、女8例,平均年龄6±5岁(最小2个月,最大14岁)。
RM诊断符合标准[2]:(1)临床表现:肌无力、肌痛、茶色尿;(2)血清肌酸激酶(CK) > 1 000 IU/L;(3)血肌红蛋白(Mb)增高。其中CK增高是必备条件,并且排除先天性神经肌肉代谢病。
ARF诊断符合标准[3]:临床表现少尿、无尿,血清肌酐升高(大于同年龄诊断标准)。
全部患儿均检测了CK、CK-MB、丙氨酸氨基转移酶(ALT)、门冬氨酸氨基转移酶(AST)、乳酸脱氢酶(LDH)、Mb,血电解质、BUN、血肌酐(Scr)、尿常规。
1.2. 治疗
采用综合治疗,包括病因治疗、碱化尿液(碳酸氢钠每日40~60 mL/m2)、水化(液体每日1 500~2 000 mL/m2)以及护肝、护心等对症治疗,26例合并ARF的病人中10例同时接受血液净化即持续静脉-静脉血液滤过(continuous venous-venous hemofiltration, CVVH)治疗。
1.3. 统计学分析
应用R软件进行统计学处理。计数资料采用百分比表示;CK、ALT、AST、CK-MB、LDH转化为自然对数后用均数±标准差(x±s)表示,统计学比较采用t检验。P < 0.05为差异有统计学意义。
2. 结果
2.1. 病因
合并ARF的26例RM患儿病因均为非创伤性疾病,原发病包括感染性疾病18例(呼吸道感染8例,中枢神经系统感染5例,肠道感染2例,脓毒血症2例,寄生虫感染1例),占69.2%;糖尿病酮症酸中毒3例,代谢病2例(戊二酸血症1例、线粒体病1例),肾小管酸中毒1例,一氧化碳中毒1例,热射病1例。非ARF组51例,其中感染性疾病所致的35例(中枢神经系统感染17例、呼吸系统感染12例、肠道感染2例、其他4例),占68.6%;其次代谢性疾病所致的7例(戊二酸血症2例、甲基丙二酸血症1例、4例诊断不明),运动所致的4例,外伤所致的3例,肾小管酸中毒1例,药物1例。见表 1。
1.
合并ARF或未合并ARF的RM患儿病因[n(%)]

|
2.2. 临床表现
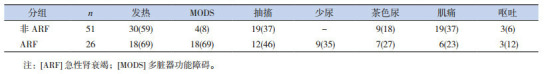
合并ARF的26例患儿中18例出现发热,9例少尿或无尿,7例茶色尿,6例表现肌痛或肌无力,3例出现呕吐;18例伴有多器官功能障碍(multiple organ dysfunction, MODS);12例伴有抽搐,其中中枢神经系统感染5例、休克5例(感染性休克3例、低血容量休克2例)。非ARF组的30例出现发热,19例表现肌痛或无力,19例伴有抽搐(包括高热惊厥、病毒性脑炎、免疫性脑炎、代谢病、癫癎所致),9例有茶色尿,4例有MODS。见表 2。
2.
合并ARF或未合并ARF的RM患儿临床特点[n(%)]
|
2.3. 实验室检查
ARF组的CK值均 > 1 000 IU/L,其中2例CK值 > 100 000 IU/L,ARF组与非ARF组的CK值差异无统计学意义(P > 0.05);ARF组同时伴有CK-MB升高的25例,AST升高的26例,ALT升高的25例,LDH升高的23例,CK-MB、AST、ALT、LDH在ARF与非ARF组之间的差异无统计学意义(P > 0.05);ARF组Mb升高的22例(4例未查),高于非ARF组(P < 0.05)。见表 3。
3.
合并ARF或未合并ARF的RM患儿实验室特点的比较(x±s)

|
2.4. 转归
ARF组CK值降至1 000 IU/L以下需要10±5 d(3~20 d),其中血液净化组需要10±4 d、非血液净化组需要10±5 d,两组间差异无统计学意义(t=0.04,P > 0.05)。非ARF组CK降至1 000 IU/L以下需8±5 d。ARF组和非ARF组CK值降至1 000 IU/L以下所需时间的差异无统计学意义(t=1.58,P > 0.05)。26例ARF患儿中7例放弃治疗,19例肾功能恢复正常;非ARF组4例因原发病放弃治疗,其余好转出院。
3. 讨论
横纹肌溶解综合征是一种可以合并多脏器损害并危及生命的疾病,也是急性肾衰竭的重要病因之一。现将我院收治的合并ARF的26例RM患儿临床资料进行综合分析,并与非ARF患儿的临床资料进行分析比较。
RM病因复杂,主要分为创伤性和非创伤性。创伤后的RM在儿童较少见,本文77例RM患儿中只有3例是外伤后发生,其余74例均为非创伤性原因引发。非创伤性因素是儿童横纹肌溶解综合征的主要病因,其中感染为最重要的病因[4]。本文伴或不伴ARF的RM患儿中因感染性疾病所致(主要为呼吸道、中枢神经系统和肠道感染)的均占69%,支持感染是儿童RM的主要病因。感染致RM的可能机制包括:(1)病毒或细菌直接损伤肌细胞;(2)感染累及中枢神经系统后伴发的抽搐、肌张力增高、肌强直等造成肌纤维破坏;(3)感染合并的发热、炎性反应造成肌细胞损伤;(4)应用抗菌、抗病毒、镇静等药物所致的不良反应等。在儿童RM的病因中还要警惕遗传代谢性疾病[5]。遗传代谢性疾病可引发糖原和脂类代谢紊乱而导致RM发生,这类病人可有家族史,易复发,不一定伴有肌红蛋白尿[6]。张刚强等[7]报道的9例儿童RM,其中1例为戊二酸血症所致,1年内反复发作3次RM。本文ARF组2例(8%)的原发病为代谢性疾病(戊二酸血症、线粒体病各1例),非ARF组有7例(14%)的原发病为代谢性疾病(戊二酸血症2例、甲基丙二酸血症1例、4例诊断不明)。因此对病因不明的RM患儿要进行遗传代谢病的相关检查,以除外该类疾病。糖尿病酮症酸中毒可从能量和代谢角度破坏骨骼肌细胞的完整性,诱发RM发生[8]。RM的发生加重代谢紊乱,导致高钾血症、高尿酸血症、肌红蛋白尿、肾小管损害、引起急性肾衰竭及弥漫性毛细血管内凝血。本文3例糖尿病酮症酸中毒引发的RM患儿均合并ARF,其中1例接受48 h CVVH治疗后肾功能恢复正常。成人剧烈运动引发的RM报道很多,并可引发ARF。贺发贵[9]报道18例运动性RM,均引发ARF,肾脏病理显示肾小球病变轻微,但可见上皮细胞颗粒变性,上皮刷状缘广泛脱落,部分小管坏死,间质灶状纤维化。Scharman等[10]认为肌肉损伤的第一个6 h尽早液体复苏,可减少ARF发生。本文运动后引发的RM 4例,均表现为运动后(蹲起、蛙跳、长跑)出现肌痛和茶色尿,均未发生ARF,可能与就诊及时和早期治疗、病变范围小(肢体肌肉损伤)、无慢性疾病、脏器功能好有关[11]。
RM主要表现为肌痛/肌无力、恶心、呕吐,茶色尿,部分病人可出现发热、白细胞高,严重者可出现MODS如弥漫性血管内凝血、肝损害及急性呼吸窘迫综合征[6, 12]。肌痛和茶色尿是RM的特异表现,而非创伤性RM临床症状可能不典型,易被原发病症状所掩盖。张文等[13]报道的11例RM病人中有肌痛表现的占36.4%。本文ARF组患儿伴肌痛的6例,占23%。本研究肌痛发生率较低可能与患儿年龄较小、表述能力差有关;另一方面是ARF组的病因均为非创伤性因素,导致RM临床表现不典型。而CK是反映肌细胞损害的最敏感、可靠的指标,比Mb能更好地反映肌肉损伤[14]。本文ARF组26例患儿的CK值均大于1 000 IU/L,同时伴有ALT或AST、LDH、CK、CK-MB升高。文献报道[15]肌肉缺血4~8 h或CK值大于20 000 U/L可发生肌红蛋白尿;尿肌红蛋白浓度≥250 μg/mL,则尿液颜色明显改变,而茶色尿预示肾脏受损。但肌红蛋白半衰期短、2~3 h即经肾脏排出及肝脏代谢,无肌红蛋白血症及肌红蛋白尿也不能排除横纹肌溶解综合征[1]。本文ARF组26例患儿中22例检测了血肌红蛋白,均升高;7例出现茶色尿,其中5例血CK大于20 000 U/L。
ARF是RM的主要并发症之一,也是决定其预后的主要因素,机制为大量肌红蛋白的排出导致肾小管堵塞,同时对肾小管产生毒性作用;肌损伤后局部组织炎性渗出增加,大量液体积聚于损伤的肌肉组织中,有效循环血量减少,肾脏灌注下降导致肾脏缺血;横纹肌溶解产生的一些可溶性炎症介质也参与了急性肾衰竭的过程,也可诱发MODS而影响预后[16-17]。文献报道RM引起ARF的发生率在儿童是5%~42%[18-20]。本文26例患儿发生ARF,占住院RM患儿的34%,与文献报道相符。CK水平与ARF的关系目前有争议,Watanabe[21]报道,合并ARF的RM患者CK水平高于未合并ARF者;高伟波[22]和李世军[23]的研究认为CK水平与血肌酐无明显相关性;Brown[24]发现CK > 5 000 IU/L是发生ARF的危险因素,特别是同时伴有脱水和酸中毒时。本文未合并ARF的RM患儿中,21例(41%)CK值均大于10 000 IU/L,与合并ARF的RM患儿CK值差异无统计学意义。有研究报道[23],80%的合并ARF的RM患者肾脏病理远端肾小管可见肌红蛋白管型,支持大量肌红蛋白尿排出是导致ARF发生的主要原因。有研究认为血肌红蛋白水平较CK更能预测ARF[25]。本文合并ARF组的RM患儿血肌红蛋白高于未合并ARF组,与文献报道一致[22]。因此,RM诊断明确后应即刻水化、碱化,增加尿中肌红蛋白的溶解度,减少对肾小管的损害,降低ARF发生风险。
RM的治疗包括血液净化及综合治疗。综合治疗包括原发病治疗、水化、碱化、护肝、护心、纠正凝血功能障碍等对症支持治疗。血液净化治疗RM合并ARF的疗效已经得到认可[27-28]。肌红蛋白分子量为17 800 Da,可被血浆置换和血液滤过有效清除,对于合并有MODS、高钾血症、代谢性酸中毒、少尿型ARF的RM推荐使用连续性肾脏替代治疗[26]。本文ARF组的患儿中10例因合并多脏器功能障碍接受了CVVH,其CK值降至1 000 IU/L以下所需时间与非血液净化组的差异无统计学意义,与贾月明等[4]报道一致。其原因可能与血液净化组的患儿合并MODS、病情重有关。本文合并ARF的RM患儿中7例放弃治疗,19例患儿肾功能恢复正常,说明RM所致的ARF早期采取有效治疗肾功能是可以逆转的。
综上所述,非创伤因素是儿童RM发生的主要因素,感染性疾病是主要病因。CK是诊断RM的灵敏和可靠的指标,但不能预测急性肾衰竭的发生。尿肌红蛋白的增多是导致ARF发生的主要原因。早期诊断,积极的水化、碱化治疗以及必要的早期血液净化治疗,可使ARF逆转,预后改善。
Biography
孟繁英, 女, 本科, 主任医师
References
- 1.Huerta-Alardín AL, Varon J, Marik PE. Bench-to-bedside review:Rhabdomyolysis-an overview for clinicians. http://citeseerx.ist.psu.edu/viewdoc/summary?doi=10.1.1.281.6868. Crit Care. 2005;9(2):158–169. doi: 10.1186/cc2978. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Luck RP, Verbin S. Rhabdomyolysis:a review of clinical presentation, etiology, diagnosis and management. Pediatr Emerg Care. 2008;24(4):262–268. doi: 10.1097/PEC.0b013e31816bc7b7. [DOI] [PubMed] [Google Scholar]
- 3.Shing-Chi Lav.Glomerular and tubular function assessment[M]//Man-Chun Chiu, Hui-KimYap.Practical pediatric nephrology.Hong Kong:Medcom Limited, 2005:11.
- 4.贾 月明, 钱 素云. 儿童横纹肌溶解症29例临床分析. http://d.wanfangdata.com.cn/Periodical/xejjyx201306018 中国小儿急救医学. 2013;20(6):610–614. [Google Scholar]
- 5.Topcu Y, Bayram E, Karaoğlu P, et al. Carnitine palmitoy transferase Ⅱ deficiency in an adolescent presenting with rhabdomyolysis and acute renal failure. Pediatr Emerg Care. 2014;30(5):343–344. doi: 10.1097/PEC.0000000000000127. [DOI] [PubMed] [Google Scholar]
- 6.崇 显瑾, 白 光辉. 横纹肌溶解综合征并发急性肾损伤的研究进展. http://d.wanfangdata.com.cn/Periodical/zwjkwz201024040 中外健康文摘. 2010;7(24):46–48. [Google Scholar]
- 7.张 刚强, 毛 建华, 张 洪锡. 儿童横纹肌溶解综合征的临床及预后分析. http://d.wanfangdata.com.cn/Periodical/yiyqy201429374 医药前沿. 2014;29(10):350–351. [Google Scholar]
- 8.桂 书彦, 袁 刚, 余 毅恺, et al. 糖尿病急症并发横纹肌溶解综合征的实验研究. http://d.wanfangdata.com.cn/Periodical/nkjwzzzz201502018 内科急危重症杂志. 2015;21(2):132–135. [Google Scholar]
- 9.贺 发贵, 李 鑫宇, 何 志军, et al. 运动性横纹肌溶解致急性肾损伤22例病理特点与临床分析. http://www.cnki.com.cn/Article/CJFDTOTAL-JXSB201510027.htm 中国中西医结合肾病杂志. 2015;16(10):907–908. [Google Scholar]
- 10.Scharman EJ, Troutman WG. Prevention of kidney injury following rhabdomyolysis:a systematic review. Ann Pharmacother. 2013;47(1):90–105. doi: 10.1345/aph.1R215. [DOI] [PubMed] [Google Scholar]
- 11.郭 建彬, 李 志强, 崔 丽. 彩色多普勒超声对急性运动性横纹肌溶解症的诊断价值. http://www.cnki.com.cn/Article/CJFDTOTAL-LCCY201404035.htm 临床超声医学杂志. 2014;16(4):282–283. [Google Scholar]
- 12.王 乐. 横纹肌溶解症及其研究进展. http://d.wanfangdata.com.cn/Periodical/scyxzz201421190 中国伤残医学. 2014;22(21):216. [Google Scholar]
- 13.张 文, 陈 楠, 陈 晓农, et al. 横纹肌溶解综合征致急性肾功能衰竭临床分析. http://d.wanfangdata.com.cn/Periodical/zhszb98200205012 中华肾脏病杂志. 2002;18(5):369–370. [Google Scholar]
- 14.Vanholder R, Sever MS, Erek E, et al. Rhabdomyolysis. J Am Soc Nephrol. 2000;11(8):1553–1561. doi: 10.1681/ASN.V1181553. [DOI] [PubMed] [Google Scholar]
- 15.王 莉, 李 亚玲, 周 琳, et al. 小儿非创伤性横纹肌溶解综合征6例临床分析. http://d.wanfangdata.com.cn/Periodical/yiyqy201611162 医药前沿. 2016;6(11):193–194. [Google Scholar]
- 16.苏 磊, 孟 繁苏. 横纹肌溶解的病理生理及诊治. http://www.cnki.com.cn/Article/CJFDTOTAL-JJYZ200711045.htm 中华急诊医学杂志. 2007;16(11):1231–1232. [Google Scholar]
- 17.Lima RS, da Silva Junior GB, Liborio AB, et al. Acute kidney injury due to rhabdomyolysis. https://www.ncbi.nlm.nih.gov/pubmed/18711286/ Saudi J Kidney Dis Transpl. 2008;19(5):721–729. [PubMed] [Google Scholar]
- 18.Zepeda-Orozco D, Ault BH, Jones DP. Factors associated with acute renal failure in children with rhabdomyolysis. Pediatr Nephrol. 2008;23(12):2281–2284. doi: 10.1007/s00467-008-0922-y. [DOI] [PubMed] [Google Scholar]
- 19.Mannix R, Tan ML, Wright R, et al. Acute pediatric rhabdomyolysis: causes and rates of renal failure. Pediatrics. 2006;118(5):2119–2125. doi: 10.1542/peds.2006-1352. [DOI] [PubMed] [Google Scholar]
- 20.Watemberg N, Leshner RL, Armstrong BA, et al. Acute pediatric rhabdomyolysis. Child Neurol. 2000;15(4):222–227. doi: 10.1177/088307380001500404. [DOI] [PubMed] [Google Scholar]
- 21.Watanabe T. Rhabdomyolysis and acute renal failure in children. Pediatr Nephrol. 2001;16(12):1072–1075. doi: 10.1007/s004670100030. [DOI] [PubMed] [Google Scholar]
- 22.高 伟波, 曹 宝平, 薛 晓艳, et al. 59例横纹肌溶解症临床分析. http://d.wanfangdata.com.cn/Periodical/zgjjyx201111013 中国急救医学. 2011;31(11):1011–1014. [Google Scholar]
- 23.李 世军, 许 书添, 高 二志, et al. 横纹肌溶解症相关急性肾损伤. http://www.cnki.com.cn/Article/CJFDTOTAL-SZBY201601005.htm 肾脏病与透析肾移植杂志. 2016;25(1):14–18. [Google Scholar]
- 24.Brown CV, Rhee P, Chan L, et al. Preventing renal failure in patients with rhabdomyolysis:do bicarbonate and mannitol make a difference. J Trauma. 2004;56(6):1191–1196. doi: 10.1097/01.TA.0000130761.78627.10. [DOI] [PubMed] [Google Scholar]
- 25.El-Abdellati E, Eyselbergs M, Sirimsi H, et al. An observational study on rhabdomyolysis in the intensive care unit.Exploring its risk factors and main complication:acute kidney injury. Ann Intensive Care. 2013;3(1):8. doi: 10.1186/2110-5820-3-8. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 26.张 琴, 王 杰赞, 黄 卫东. 横纹肌溶解综合征的诊治进展. http://d.wanfangdata.com.cn/Periodical/jzyx201104032 中华急诊医学杂志. 2011;20(4):445–446. [Google Scholar]


