Abstract
目的
探讨乳酸脱氢酶(LDH)对儿童难治性肺炎支原体肺炎(RMPP)的预测价值。
方法
通过倾向性匹配法获得73例RMPP患儿为难治组,146例非难治性的普通MPP患儿为普通组,利用logistic回归、限制性立方样条模型和决策曲线分析评估LDH对RMPP的临床预测价值。
结果
难治组和普通组高热发生率、WBC计数、血小板计数、中性粒细胞百分比及血清C反应蛋白、降钙素原、血红蛋白、白蛋白、谷氨酸-丙酮酸氨基转移酶、天门冬氨酸氨基转移酶、LDH含量的比较差异有统计学意义(P < 0.05)。两组鼻咽抽吸物MP-DNA载量及胸腔积液、肺实变、肺不张、气促、皮肤损害发生率的比较差异有统计学意义(P < 0.05)。多因素logistic回归分析显示,高热、血红蛋白水平、LDH水平、肺实变是RMPP发生的独立预测因素(OR分别为10.097、0.956、1.006、3.756,均P < 0.05)。限制性立方样条分析结果显示,LDH连续性变化与RMPP发生的关联强度呈非线性剂量反应关系(P < 0.01)。决策曲线分析显示LDH对RMPP的预测有重要临床价值。
结论
LDH是儿童RMPP发生的独立预测因素,与RMPP发生的关联强度呈非线性剂量反应关系。
Keywords: 难治性肺炎支原体肺炎, 乳酸脱氢酶, 剂量反应分析, 决策曲线分析, 儿童
Abstract
Objective
To study the value of lactate dehydrogenase (LDH) in predicting refractory Mycoplasma pneumoniae pneumonia (RMPP) in children.
Methods
Propensity score matching was used to select 73 children with RMPP (refractory group) and 146 children with non-refractory Mycoplasma pneumoniae pneumonia (common group). The logistic regression analysis, restricted cubic spline model, and decision curve analysis were used to analyze the clinical value of LDH in predicting RMPP.
Results
There were significant differences in the incidence of high fever, white blood cell count, platelet count, percentage of neutrophils, and serum levels of C-reactive protein, procalcitonin, hemoglobin, albumin, glutamic-pyruvic transaminase, aspartate aminotransferase and LDH (P < 0.05). There were also significant differences between the two groups in the Mycoplasma pneumoniae-DNA load in nasopharyngeal aspirates and the incidences of pleural effusion, pulmonary consolidation, atelectasis, shortness of breath and skin lesions (P < 0.05). The multivariate logistic regression analysis showed that high fever, hemoglobin level, LDH level, and pulmonary consolidation were independent predictive factors for RMPP (OR=10.097, 0.956, 1.006, and 3.756; P < 0.05). The results of the restricted cubic spline analysis showed a non-linear dose-response relationship between the continuous changes of LDH and the development of RMPP (P < 0.01). The decision curve analysis showed that LDH had an important clinical value in predicting RMPP.
Conclusions
LDH is an independent predictive factor for the development of RMPP and its intensity of association with the development of RMPP exhibits a non-linear dose-response relationship.
Keywords: Refractory Mycoplasma pneumoniae pneumonia, Lactate dehydrogenase, Dose-response analysis, Decision curve analysis, Child
肺炎支原体(Mycoplasma pneumoniae, MP)是儿童社区获得性肺炎的重要病原之一[1]。据统计,在住院儿童社区获得性肺炎中,肺炎支原体肺炎(Mycoplasma pneumoniae pneumonia, MPP)约占10%~40%[2-4]。由于MP耐药、免疫功能紊乱、混合感染和MP载体量过多等原因,导致难治性肺炎支原体肺炎(refractory Mycoplasma pneumoniae pneumonia, RMPP)的发病率逐年升高[5]。Tamura等[6]将经大环内酯类抗菌药物正规治疗7 d及以上,临床征象加重、持续发热、肺部影像学加重者,定义为RMPP。若不及时治疗,易留有肺不张、肺实变、胸腔积液等并发症,但目前对于RMPP的早期诊断尚无有效监测指标[7]。
乳酸脱氢酶(lactate dehydrogenase, LDH)是糖酵解途径中一种重要的酶,广泛存在于组织细胞中,其中以肝脏中活性最高,其次为心脏、骨骼肌、肾脏。即便只有很少的肺组织破坏所释放的酶就能引起血清中LDH浓度变化,所以当肺组织缺氧坏死时,细胞膜通透性增加,酶从细胞内释放至血液,使血液中LDH升高[8]。肺炎时由于肺部炎症及缺氧,血清LDH升高,其水平变化可以反映疾病严重程度,是一项重要的血清学指标[9]。近年来,许多文献报道LDH在RMPP患者中明显升高,通过普通logistic回归分析发现LDH是早期识别RMPP的一个重要指标[10-11]。但目前临床中LDH值和RMPP的发生并非为简单的线性关系,单纯通过logistic回归分析求得比值比(OR值),并不能精确地评估LDH值的变化与RMPP发生的关系,因此本研究通过限制性立方样条函数探究LDH连续性变化与RMPP的关联强度,并采用决策曲线分析来评估其临床预测价值。
1. 资料与方法
1.1. 研究对象
以2013年2月至2019年4月在重庆医科大学附属儿童医院住院的3 764例MPP患儿为研究对象。纳入标准:符合MPP的诊断依据,即临床上有肺炎的表现和/或影像学改变,结合MP病原学检查即可诊断为MPP[12]。MP病原学检查:单次MP抗体滴度≥1 : 160可作为诊断MP近期感染或急性感染的参考;核酸诊断技术特异性强、敏感、快速,可用于早期诊断[13-14]。排除标准:既往有慢性肺疾病、免疫缺陷病、结缔组织疾病、血液系统疾病者;肺炎恢复期住院者;病史资料不全者。其中,符合RMPP定义[12],即经大环内酯类抗菌药物正规治疗7 d及以上,临床征象加重、持续发热、肺部影像学加重者有73例,为难治组。在余下3 691例MPP患儿中采用倾向性评分法,按1 : 2的比例进行匹配,即每一个难治组个体与2个有最相似倾向性评分值的非RMPP个体匹配,最终纳入146例非RMPP患儿为普通组。
1.2. 数据收集
收集所有患儿的基线资料:年龄、性别、入院时的病程、体重,利用倾向性评分匹配法对两组患儿进行匹配,得到组间协变量均衡的样本,再收集样本的临床表现、实验室及影像学检查结果。临床表现资料主要包括是否有高热、气促、细湿啰音、哮鸣音及皮肤损害。实验室检查主要包括白细胞(WBC)计数、血小板(PLT)计数、中性粒细胞百分比(N%)、血红蛋白(Hb)、C反应蛋白(CRP)、降钙素原(PCT)、白蛋白、谷氨酸-丙酮酸氨基转移酶(GPT)、天门冬氨酸氨基转移酶(AST)、LDH含量及鼻咽抽吸物MP-DNA载量等。影像学检查结果主要包括有无胸腔积液、肺实变、肺不张及肺坏死。
1.3. 统计学分析
采用SPSS 24.0和R 3.60软件进行统计学分析。正态分布计量资料以均数±标准差(x±s)表示,组间比较采用独立样本t检验;偏态分布计量资料以中位数(四分位数间距)[M(IQR)]表示,组间比较采用Mann-Whitney U检验。计数资料以百分率(%)表示,组间比较采用卡方检验。先比较难治组与普通组不同指标的差异,再进一步进行logistic回归分析,若单因素logistic回归分析结果中自变量P < 0.1,则纳入该变量行多元logistic回归分析,以向前法(forward)筛选自变量,以P < 0.05为差异有统计学意义。通过logistic回归模型绘制LDH与RMPP发生的概率曲线。再以LDH为预测指标,敏感性为纵坐标,1-特异性为横坐标,绘制ROC曲线,同时通过约登指数法来寻找LDH最佳截断值。本研究通过限制性立方样条函数评估LDH和RMPP发病OR值间的关系。限制性立方样条图是应用样条函数与logistic回归相结合的限制性立方样条法分析自变量与应变量之间的非线性关系,以LDH最佳截断值为参考值,应用限制性立方样条法分析LDH与RMPP的剂量反应关系,其中LDH为连续变量,根据其百分位数的分布取4个节点(P5、P35、P65、P95),在R 3.60软件中绘制限制性立方样条图。最后对LDH进行决策曲线分析。决策曲线分析是一种评估临床预测模型、诊断实验和分子标记物的统计学方法,以净获益率为纵坐标,高风险阈值为横坐标,绘制DCA曲线[15],整体分析LDH这个指标在临床应用中在不同的概率下做决策,能否产生有效的临床价值。
2. 结果
2.1. 一般情况
普通组和难治组两组患儿年龄、性别、体重及入院时的病程的比较差异无统计学意义(P > 0.05),见表 1。
1.
普通组和难治组一般情况和相关临床因素的比较
| 项目 | 普通组 (n=146) |
难治组 (n=73) |
χ2/t/Z值 | P值 |
| 注:[WBC]白细胞;[PLT]血小板;[Hb]血红蛋白;[N%]中性粒细胞百分比;[CRP] C反应蛋白;[CKMB]肌酸激酶同工酶;[GPT]谷氨酸-丙酮酸氨基转移酶;[AST]天门冬氨酸氨基转移酶;[LDH]乳酸脱氢酶;[PCT]降钙素原;[MP-DNA载量]肺炎支原体DNA载量。 | ||||
| 年龄[x±s, 岁] | 6.4±2.8 | 6.5±2.5 | -0.215 | 0.83 |
| 性别(男/女, 例) | 79/67 | 38/35 | 0.083 | 0.774 |
| 体重[M(IQR), kg] | 20.0(9.0) | 21.0(8.0) | -0.197 | 0.844 |
| 入院时病程[M(IQR), d] | 7.0(3.0) | 7.0(3.0) | -0.160 | 0.873 |
| 高热[n(%)] | 80(54.8) | 71(97.3) | 40.993 | < 0.001 |
| WBC [M(IQR), ×109/L] | 8.3(3.3) | 10.6(5.4) | -3.926 | < 0.001 |
| PLT [M(IQR), ×109/L] | 359(183) | 430(211) | -2.418 | 0.016 |
| Hb (x±s, g/L) | 122±10 | 111±11 | 7.506 | < 0.001 |
| N% [M(IQR)] | 0.68(0.15) | 0.78(0.13) | -5.424 | < 0.001 |
| CRP [M(IQR), mg/L] | 12(19) | 31(54) | -5.307 | < 0.001 |
| CKMB [M(IQR), U/L] | 0.89(1.06) | 0.66(1.27) | -0.375 | 0.708 |
| 白蛋白[M(IQR), g/L] | 42.1(4.2) | 36.1(8.0) | -7.481 | < 0.001 |
| GPT [M(IQR), U/L] | 15.6(9.2) | 28.0(28.0) | -6.227 | < 0.001 |
| AST [M(IQR), U/L] | 30.3(12.8) | 49.0(30.8) | -7.392 | < 0.001 |
| LDH [M(IQR), U/L] | 317(105) | 519(254) | -8.109 | < 0.001 |
| PCT [M(IQR), ng/L] | 0.08(0.17) | 0.56(1.07) | -7.266 | < 0.001 |
| MP-DNA载量 [M(IQR), ln] |
15.1(4.3) | 16.0(3.0) | -3.036 | 0.002 |
| 胸腔积液[n(%)] | 39(26.7) | 51(70.0) | 37.434 | < 0.001 |
| 肺实变[n(%)] | 68(46.6) | 65(89.0) | 36.800 | < 0.001 |
| 肺不张[n(%)] | 20(13.7) | 24(32.9) | 11.149 | 0.001 |
| 肺坏死[n(%)] | 1(0.7) | 1(1.4) | - | - |
| 气促[n(%)] | 57(39.0) | 46(63.0) | 11.227 | 0.001 |
| 细湿啰音[n(%)] | 46(31.5) | 23(31.5) | 0.000 | 1.000 |
| 哮鸣音[n(%)] | 27(18.5) | 16(21.9) | 0.362 | 0.548 |
| 皮肤损害[n(%)] | 17(11.6) | 24(32.9) | 14.227 | < 0.001 |
2.2. 两组相关临床因素的比较
普通组和难治组两组高热发生率、WBC计数、PLT计数、N%及血清CRP、PCT、Hb、白蛋白、GPT、AST、LDH含量的比较差异有统计学意义(P < 0.05);两组鼻咽抽吸物MP-DNA载量及胸腔积液、肺实变、肺不张、气促、皮肤损害发生率的比较差异有统计学意义(P < 0.05)。见表 1。
2.3. LDH值和RMPP发生的关系
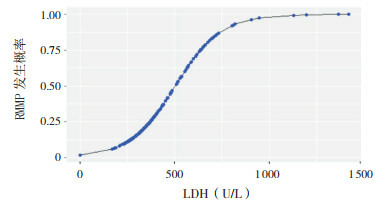
先以LDH值为横坐标,RMPP发生概率为纵坐标,通过单因素logistic回归绘制LDH与RMPP发生的概率曲线如图 1,可见不同的LDH值均有相对应的RMPP发生概率,不同的RMPP发生概率也有相对应的LDH值。再纳入经单因素分析具有统计学意义的指标作为自变量,是否发生RMPP作为因变量,行多因素logistic回归分析,结果显示:高热、Hb值、LDH值、肺实变是RMPP发生的独立预测因素(均P < 0.05),见表 2。
1.
LDH与RMPP发生概率的单因素logistic曲线
以乳酸脱氢酶(LDH)为横坐标,RMPP发生概率为纵坐标,显示不同的LDH值均有相对应的RMPP发生概率,不同的RMPP发生概率也有相对应的LDH值。
2.
RMPP发生的多因素logistic回归分析
| 变量 | B | SE | Wald χ2 | P | OR | 95%CI |
| 高热 | 2.312 | 0.797 | 8.423 | 0.004 | 10.097 | 2.118~48.126 |
| Hb | -0.045 | 0.013 | 11.173 | 0.001 | 0.956 | 0.932~0.982 |
| LDH | 0.006 | 0.001 | 17.71 | < 0.001 | 1.006 | 1.003~1.008 |
| 肺实变 | 1.323 | 0.486 | 7.428 | 0.006 | 3.756 | 1.450~9.730 |
| 常量 | -0.781 | 1.654 | 0.223 | 0.637 | 0.458 |
2.4. LDH对RMPP发生的预测价值
以LDH为预测指标,敏感性为纵坐标,1-特异性为横坐标,绘制ROC曲线如图 2,计算ROC曲线下面积为0.836(95%CI:0.778~0.894)。当LDH为384.5 U/L时,约登指数最高,为0.599,故将LDH为384.5 U/L设置为最佳截断值,预测RMPP的敏感性和特异性分别为78.1%和80.8%。
2.
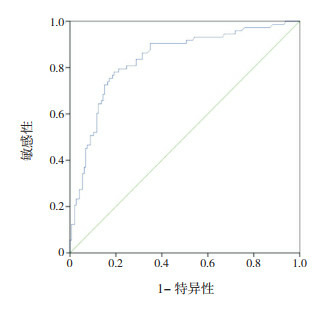
LDH预测RMPP发生的ROC曲线
2.5. LDH与RMPP关联强度的剂量反应分析
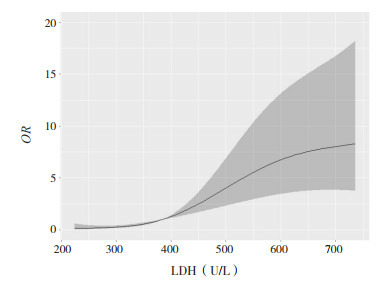
以LDH最佳截断值384.5 U/L为参考值,应用样条函数与logistic回归相结合的限制性立方样条法分析LDH与RMPP发生的剂量反应关系,如图 3,图中横坐标为LDH的连续变化,纵坐标为相对应的预测值(OR),阴影部分表示95%CI。由图可直观看出:LDH连续变化与RMPP的关联强度呈非线性剂量反应关系(P < 0.01)。结果显示,LDH与RMPP发生大致呈显著的正相关,特别当LDH > 384.5 U/L时,随着LDH升高,RMPP患病的风险显著上升。
3.
基于限制性立方样条模型分析LDH与RMPP发生的剂量反应关系
LDH连续变化与RMPP发生的关联强度呈非线性剂量反应关系。
2.6. LDH与RMPP的决策曲线分析
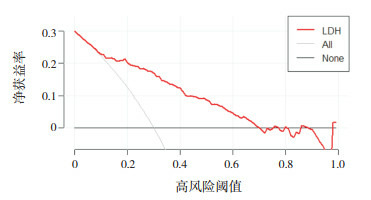
敏感性、特异性和ROC曲线下面积仅测量该模型的诊断准确性,未能考虑特定模型的临床效应,而决策曲线分析的优势在于它将患者或决策者的偏好整合到分析中[15]。以净获益率为纵坐标,高风险阈值为横坐标,绘制DCA曲线(图 4)。其中高风险阈值设为(0,1)。由图 4可看出,在高风险阈值为0.1~0.7时(由图 1可获得LDH值相对应的发生风险值),净获益率大于0,有临床意义;且高风险阈值在0.1~0.7之间取值越小,净获益率越高,临床意义越大。
4.
LDH的决策曲线分析图
灰斜线(All):假设所有患儿发展为RMPP;横实线(None):假设没有患儿发展为RMPP。由图可看出:当高风险阈值约为0.1~0.7时,净获益率大于0,有临床意义;且高风险阈值在0.1~0.7之间取值越小,净获益率越高,临床意义越大。
3. 讨论
RMMP常合并许多严重肺内外并发症,病情进展迅速,危及生命[12]。因此,尽早识别、及时治疗在临床诊疗中特别重要。有研究显示,MPP可导致多种炎性细胞浸润和细胞因子释放增加。因此,可将血清中一些炎性因子或细胞因子作为早期识别MPP的生物标志物[4]。有多篇文献报道,血清LDH可用于预测儿童RMPP的发生[16-17]。
本研究发现,LDH是儿童RMPP发生的独立预测因素,其ROC曲线下面积为0.836,表明LDH预测儿童RMPP的准确性较高,与国内外研究结果一致[18-19]。本研究中LDH的最佳截断值为384.5 U/L,敏感性为78.1%,特异性81.8%。在Lu等[16]的研究中,LDH的截断值为379 U/L,敏感性为48%,特异性85.8%。在Inamura等[19]的研究中,LDH的截断值为410 U/L。这些研究中LDH截断值与本研究略有不同,可能与样本量、地区、样本人群不同等有关。既往的研究是在传统的logistic模型中计算LDH与RMPP发生的关联强度,忽略了LDH连续性变化与RMPP关联强度的变化轨迹。人为地将LDH进行分段研究不仅可能会损失信息量,还可能得到不准确的结果。所以不能只强调带有一定主观性的某个LDH分段的RMPP发生的风险,更需着眼于描述LDH实际发生细微变化时的剂量-反应曲线,以尽可能客观、清楚地展现二者的关联性。而本研究通过限制性立方样条模型将LDH定量数据与RMPP的发生结合,实现了非线性剂量-反应关系的连续性呈现,并直观地刻画了关联强度的变化轨迹。同时通过logistic回归模型构建LDH与RMPP发生概率的关系,显示不同的LDH值均有相对应的RMPP发生概率,不同的RMPP发生概率也有相对应的LDH值;而在决策曲线分析中,横坐标为不同的LDH值相对应的RMPP发生风险,纵坐标为净获益率,显示在发病风险阈值为0.1~0.7时,净获益率大于0,且发病风险阈值在0.1~0.7之间取值越小,净获益率越高,提示临床上当LDH在此范围(RMPP发生风险阈值为0.1~0.7相对应的LDH值范围)时,净获益率大于0,提示预测RMPP的发生有临床意义,且LDH值在此范围取值越小,净获益率越高,提示预测RMPP的发生越有临床意义。目前的临床研究大部分着重于利用ROC曲线对预测模型的准确性进行评价,对模型造成的临床后果很少涉及。但只关注准确性是不全面的,还需了解预测模型能否对临床实践有所帮助。而决策曲线分析就是这样一种简洁的决策分析模型,更倾向于分析决策是否有临床获益。
本研究的优势在于利用倾向性评分匹配法对患儿基线数据进行了匹配,避免了因基线数据差异而出现偏倚。通过多元logistic回归分析发现LDH是RMPP发生的独立预测因素,用剂量反应分析观察不同LDH的变化对RMPP发生风险的预测,并采用决策曲线分析来评估其预测价值。
本研究也存在一定的局限性,即缺少外对照,无法对建立的模型进行扩展性的验证。因此,后续尚需对当前建立的指标进行前瞻性试验,了解该模型的稳定性。
总之,本研究显示LDH是儿童RMPP发生的独立预测因素,对RMPP的预测有重要价值,与RMPP发生大致呈显著的非线性剂量反应关系,特别当LDH > 384.5 U/L时,随着LDH的升高,RMPP发生的风险显著上升。
Biographies
郑雪香, 女, 硕士研究生, 医师
Dai J-H, Email:djh@hospital.cqmu.edu.cn
References
- 1.柯 莉芹, 王 凤美, 李 银洁, et al. 儿童肺炎支原体肺炎流行病学特征. http://www.zgddek.com/CN/abstract/abstract12987.shtml 中国当代儿科杂志. 2013;15(1):33–36. [Google Scholar]
- 2.Biondi E, McCulloh R, Alverson B, et al. Treatment of mycoplasma pneumonia:a systematic review. http://d.old.wanfangdata.com.cn/Periodical/zgyyyx201815016. Pediatrics. 2014;133(6):1081–1090. doi: 10.1542/peds.2013-3729. [DOI] [PubMed] [Google Scholar]
- 3.Yang HJ, Song DJ, Shim JY. Mechanism of resistance acquisition and treatment of macrolide-resistant Mycoplasma pneumoniae pneumonia in children. http://cn.bing.com/academic/profile?id=846712ff97ca90f7d89b30064844972b&encoded=0&v=paper_preview&mkt=zh-cn. Korean J Pediatr. 2017;60(6):167–174. doi: 10.3345/kjp.2017.60.6.167. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 4.刘 雪梅, 徐 飞, 谈 华, et al. 进展为难治性支原体肺炎的危险因素分析. http://d.old.wanfangdata.com.cn/Periodical/shandyy201828022 山东医药. 2018;58(28):80–82. [Google Scholar]
- 5.张 巧. 儿童难治性肺炎支原体肺炎发病机制及治疗研究进展. http://www.wanfangdata.com.cn/details/detail.do?_type=perio&id=ekyx201906020 儿科药学杂志. 2019;25(6):61–63. [Google Scholar]
- 6.Tamura A, Matsubara K, Tanaka T, et al. Methylprednisolone pulse therapy for refractory Mycoplasma pneumoniae pneumonia in children. http://www.wanfangdata.com.cn/details/detail.do?_type=perio&id=22442462b9038ecf4cfcf1031158ff46. J Infect. 2008;57(3):223–228. doi: 10.1016/j.jinf.2008.06.012. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 7.潘 艳艳, 孙 永超, 张 洪霞. 难治性支原体肺炎患儿血清铁蛋白水平变化及其意义. http://d.old.wanfangdata.com.cn/Periodical/shandyy201538034 山东医药. 2015;55(38):68–69. [Google Scholar]
- 8.周 忠霞, 王 霆, 王 辉. 乳酸脱氢酶在成人社区获得性肺炎严重程度诊断中的价值. http://d.old.wanfangdata.com.cn/Periodical/lcfkzz201706016 临床肺科杂志. 2017;22(6):1026–1029. [Google Scholar]
- 9.杜 玉秀, 马 香萍, 多力坤·木扎帕尔 病毒性肺炎患儿血清糖蛋白、乳酸脱氢酶变化及意义. http://d.old.wanfangdata.com.cn/Periodical/lcekzz201202011 临床儿科杂志. 2012;30(2):138–140. [Google Scholar]
- 10.李 宁, 陈 言钊, 周 克英. 乳酸脱氢酶在儿童难治性肺炎支原体肺炎诊断和治疗中的意义. http://d.old.wanfangdata.com.cn/Periodical/xejjyx201704017 中国小儿急救医学. 2017;24(4):305–308. [Google Scholar]
- 11.Liu TY, Lee WJ, Tsai CM, et al. Serum lactate dehydrogenase isoenzymes 4 plus 5 is a better biomarker than total lactate dehydrogenase for refractory Mycoplasma pneumoniae pneumonia in children. http://cn.bing.com/academic/profile?id=e7f3ba312231e7c0dac720ce8739c57e&encoded=0&v=paper_preview&mkt=zh-cn. Pediatr Neonatol. 2018;59(5):501–506. doi: 10.1016/j.pedneo.2017.12.008. [DOI] [PubMed] [Google Scholar]
- 12.中华医学会儿科学分会呼吸学组, 《中华实用儿科临床杂志》编辑委员会 儿童肺炎支原体肺炎诊治专家共识(2015年版) http://d.old.wanfangdata.com.cn/Periodical/syeklczz201517006 中华实用儿科临床杂志. 2015;30(17):1304–1308. [Google Scholar]
- 13.辛 德莉, 李 丹, 米 佳. LAMP®技术在肺炎支原体快速检测中的应用. http://d.old.wanfangdata.com.cn/Periodical/zgylqxxx201407006 中国医疗器械信息. 2014;(7):16–18. [Google Scholar]
- 14.Kakuya F, Kinebuchi T, Fujiyasu H, et al. Genetic point-of-care diagnosis of Mycoplasma pneumoniae infection using LAMP assay. http://www.wanfangdata.com.cn/details/detail.do?_type=perio&id=030f000eb24807b57017c9ffe00f36da. Pediatr Int. 2014;56(4):547–552. doi: 10.1111/ped.12327. [DOI] [PubMed] [Google Scholar]
- 15.Fitzgerald M, Saville BR, Lewis RJ. Decision curve analysis. http://d.old.wanfangdata.com.cn/Periodical/dlzdhsb201002019. JAMA. 2015;313(4):409–410. doi: 10.1001/jama.2015.37. [DOI] [PubMed] [Google Scholar]
- 16.Lu A, Wang C, Zhang X, et al. Lactate dehydrogenase as a biomarker for prediction of refractory Mycoplasma pneumoniae pneumonia in children. http://www.wanfangdata.com.cn/details/detail.do?_type=perio&id=875f1af7d0b5fff77ddac287d84267ea. Respir Care. 2015;60(10):1469–1475. doi: 10.4187/respcare.03920. [DOI] [PubMed] [Google Scholar]
- 17.Izumikawa K, Izumikawa K, Takazono T, et al. Clinical features, risk factors and treatment of fulminant Mycoplasma pneumoniae pneumonia:a review of the Japanese literature. http://cn.bing.com/academic/profile?id=dcf2df029aaadedf0712871c1e140308&encoded=0&v=paper_preview&mkt=zh-cn. J Infect Chemother. 2014;20(3):181–185. doi: 10.1016/j.jiac.2013.09.009. [DOI] [PubMed] [Google Scholar]
- 18.李 远光, 罗 明鑫, 解 启莲. 难治性支原体肺炎患儿早期乳酸脱氢酶、T细胞亚群的检测及临床意义. http://d.old.wanfangdata.com.cn/Periodical/lcfkzz201707033 临床肺科杂志. 2017;22(7):1276–1278. [Google Scholar]
- 19.Inamura N, Miyashita N, Hasegawa S, et al. Management of refractory Mycoplasma pneumoniae pneumonia:utility of measuring serum lactate dehydrogenase level. http://cn.bing.com/academic/profile?id=722d56396a55c50ef63f61c018b6c130&encoded=0&v=paper_preview&mkt=zh-cn. J Infect Chemother. 2014;20(4):270–273. doi: 10.1016/j.jiac.2014.01.001. [DOI] [PubMed] [Google Scholar]


