Abstract
目的
探讨深度水解蛋白配方奶(EHF)喂养早产儿的有效性和安全性。
方法
选取2007年1月至2016年12月收治住院的692例早产儿为研究对象,根据喂养方式不同分为EHF组(n=327)和标准早产儿配方奶喂养组(SPF组,n=365),收集两组早产儿住院期间资料,包括喂养不耐受情况、达全肠道喂养时间、首次排胎粪时间、胎粪排尽时间,以及大便是否有潜血、是否存在肠道感染或新生儿坏死性小肠结肠炎(NEC)、入院后3周血清白蛋白水平、皮肤黄疸出现时间及持续时间等指标进行回顾性分析。
结果
两组开奶时间、首次胎粪排出时间、皮肤黄疸出现时间、入院第1、2周血清白蛋白水平、恢复出生体重时间等方面比较差异无统计学意义(P>0.05);EHF组喂养不耐受发生率、肠道感染率、大便潜血阳性率及NEC发生率均显著低于SPF组(P < 0.05);EHF组胎粪排尽时间、达全肠道喂养时间、黄疸持续时间及住院时间均显著短于SPF组(P < 0.05);入院第3周EHF组血清白蛋白水平高于SPF组(P < 0.05)。
结论
EHF可降低早产儿喂养不耐受及NEC发生率,缩短黄疸持续时间,促进排便,使早产儿更早达到全肠道喂养,较SPF存在显著优势。
Keywords: 深度水解蛋白配方奶, 早产儿配方奶, 有效性, 安全性, 早产儿
Abstract
Objective
To investigate the effect and safety of extensively hydrolyzed formula (EHF) in preterm infants.
Methods
A total of 692 preterm infants between January 2007 and December 2016 were enrolled as subjects. According to the feeding pattern, they were divided into EHF group (327 infants) and standard preterm formula (SPF) group (365 infants). A retrospective analysis was performed for their clinical data during hospitalization, including the incidence of feeding intolerance, time to establish full enteral feeding, time to first excretion of meconium, time to complete excretion of meconium, presence or absence of intestinal infection or neonatal necrotizing enterocolitis (NEC), serum albumin level within 3 weeks after admission, and time to the appearance of skin jaundice and its duration.
Results
There were no significant differences between the two groups in the starting time of breastfeeding, time to first excretion of meconium, time to the appearance of skin jaundice, serum albumin level at weeks 1 and 2 after admission, and time to recovery of birth weight (P > 0.05). Compared with the SPF group, the EHF group had significantly lower incidence rates of feeding intolerance, intestinal infection, and NEC and a significantly lower positive rate of stool occult blood test (P < 0.05), as well as significantly shorter time to complete excretion of meconium, duration to establish full enteral feeding, duration of jaundice, and length of hospital stay (P < 0.05). At week 3 after admission, the EHF group had a significantly higher serum albumin level than the SPF group (P < 0.05).
Conclusions
EHF can reduce the incidence rates of feeding intolerance and NEC in preterm infants, shorten the duration of jaundice, promote defecation, and help them to achieve full enteral feeding early. It has significant advantages over SPF.
Keywords: Extensively hydrolyzed formula, Standard preterm formula, Effect, Safety, Preterm infant
世界上早产儿的平均发病率高达11.1%,早产儿死亡人数占新生儿死亡人数的50%以上,早产儿胃肠功能发育相对不成熟,由于种种原因无法母乳喂养,只可提供配方奶粉喂养,选择合适的配方奶粉不仅能满足早产儿的高营养需求,而且能解决其胃肠道耐受性低的问题[1]。喂养不耐受可能延长住院时间,而肠外营养存在高血糖、胆汁淤积及导致原发病加重等风险[2],亦给家庭及社会带来沉重的负担,因此早产儿喂养十分重要。
目前新生儿病房为早产儿提供的配方奶主要有标准早产儿配方奶(standard preterm formula, SPF)及深度水解蛋白配方奶(extensively hydrolyzed formula, EHF),前者因能提供足够热卡可使早产儿短期内体重实现增长,但分子量大,易导致早产儿喂养不耐受[3],而深度水解蛋白奶是将牛奶蛋白进行酶切水解,经过加热、超滤等工艺,使其实现95%以上都是分子量小于3 000道尔顿的短肽,相较整蛋白而言,短肽及氨基酸更易消化吸收,更适合于消化道发育不成熟及消化酶活性低的早产儿[4]。为更明确EHF相比SPF在早产儿喂养方面是否存在优势,本研究特增加样本例数,对2007年1月至2016年12月我院收治的692名早产儿喂养情况进行回顾性分析。
1. 资料与方法
1.1. 一般资料
选取本院新生儿重症监护室2007年1月至2016年12月收治的早产儿共692例为研究对象,根据喂养方式不同分为EHF组(n=327)和SPF组(n=365),纳入标准:(1)胎龄 < 33周;(2)体重 < 2 000 g;(3)入院日龄 < 24 h,未进行肠内喂养,胎粪未解;(4)住院时间超过21 d;(5)除外先天性消化道畸形、遗传代谢性疾病、染色体异常疾病及其他严重的先天性疾病。
1.2. 研究方法
两组患儿均入院24 h内静脉营养,无窒息者24 h内开奶,合并重度窒息者48 h内开奶,经口或经管饲喂养,两组开奶量均以每日20 mL/kg开始,每日8次,能够耐受者以每日20 mL/kg速度加奶。EHF组予EHF喂养后液体达每日150 mL/kg时转等量SPF继续喂养,SPF组自入院一直予SPF喂养,热卡达110 kcal/kg时停止肠外营养。
1.3. 观察指标
(1)开奶时间,开奶后是否有呕吐、潴留、腹胀等表现,达全肠道喂养时间;(2)首次排胎粪时间、胎粪排尽时间、大便是否有潜血、是否存在肠道感染或新生儿坏死性小肠结肠炎(NEC);(3)住院时间及生理性体重下降恢复时间;(4)入院第1周、第2周、第3周血清白蛋白水平;(5)皮肤黄疸出现时间及持续时间。
1.4. 喂养不耐受诊断标准
开始肠道喂养后出现:(1)呕吐:次数≥3次/d,或呕吐物为胆汁样/咖啡样;(2)胃潴留:喂奶前抽取胃残留液量≥前次喂养量50%,或者为胆汁样/咖啡样胃内容物;(3)腹胀:腹围24 h增加1.5 cm或见肠型,排除因经鼻持续气道正压通气导致腹胀;(4)禁食≥2顿;(5)大便潜血阳性或便血,排除NEC等相关疾病[5]。出现以上情况中的1项或多项可考虑喂养不耐受。
1.5. 统计学分析
采用SPSS 19.0统计软件对数据进行统计学分析,计量资料采用均值±标准差(x±s)表示,两组间比较采用t检验;计数资料以百分率(%)表示,两组间比较采用卡方检验。P < 0.05为差异有统计学意义。
2. 结果
2.1. 两组早产儿基本情况
两组早产儿基本情况包括性别、胎龄、出生体重,以及置胃管、机械通气、产前激素使用率比较差异均无统计学意义(P > 0.05),见表 1。
1.
两组早产儿基本情况比较
 |
2.2. 两组早产儿喂养不耐受发生情况
EHF组327例早产儿中,发生呕吐54例,胃潴留98例,腹胀65例,大便潜血阳性21例,合并两种情况及以上的63例;SPF组365例早产儿中,发生呕吐86例,胃潴留140例,腹胀102例,大便潜血阳性44例,合并两种情况及以上的95例。SPF组早产儿上述指标发生率均高于EHF组(P < 0.05),见表 2。
2.
两组早产儿喂养情况相关指标比较[例(%)]
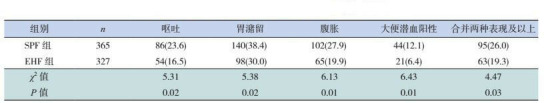 |
2.3. 其他情况比较
两组早产儿首次排便时间比较差异无统计学意义(P > 0.05),但EHF组胎粪排尽时间要短于SPF组(P < 0.05);EHF组肠道感染发生率和NEC发生率均低于SPF组(P < 0.05);入院第1、2周两组早产儿血清白蛋白水平比较差异无统计学意义(P > 0.05),但第3周EHF组血清白蛋白水平高于SPF组(P < 0.05);两组早产儿皮肤黄疸出现时间比较差异无统计学意义(P > 0.05),但EHF组黄疸持续时间短于SPF组(P < 0.05);两组早产儿恢复出生体重时间比较差异无统计学意义(P > 0.05),EHF组住院时间、达全肠道喂养时间均短于SPF组(P < 0.05)。见表 3。
3.
两组早产儿其他观察指标比较
 |
3. 讨论
随着国家二胎政策放开及辅助生殖医学科技迅猛发展,早产儿出生率及存活率越来越高,早产儿肠内营养亦显得更为重要,而早产儿因消化系统发育不完善、合并疾病多及药物使用等导致常出现喂养不耐受情况[6]。对于早产儿来说,母乳无疑是喂养最好的选择,母乳对于早产儿免疫功能具有调节作用,可促进胃肠功能发育成熟,是防止喂养不耐受的重要方式[5],但对于入住NICU的患儿,各种相关疾病影响以及我国母乳库建立不足的现状,使得母乳喂养不易实现。SPF虽可提供足够热卡却不能降低喂养不耐受发生率,有研究提示EHF可缩短胃肠转运时间,加快胃排空,继而减少喂养不耐受发生[7]。本次研究数据也可得出EHF组其喂养不耐受发生率低于SPF组,现阶段,对于EHF改善早产儿喂养不耐受机理不是很明确,除无需胃肠道消化外,尚可能与以下因素相关:(1)加快胃排空[8];(2)提高胃动素水平,促进消化道运动[9];(3)水解产物可抑制阿片受体激动剂-乳蛋白活性[10];(4)促进胃动素、胃泌素分泌[11];(5)其合适的糊精-麦芽糖比例,可减少喂养不耐受发生[12]。另外EHF组胎粪排尽时间及达全肠道喂养时间短于SPF组,本研究所用EHF不含酪蛋白,渗透压为190 mOsmol/L,每100 mL奶液提供热卡66 kcal,而SPF含40%酪蛋白,渗透压为360 mOsmol/L,每100 mL奶提供热卡80 kcal,有研究发现每100 mL奶热卡提供越多胃排空越慢,与其中酪蛋白含量亦有关系,酪蛋白含量越高,排空越慢[13],一项研究提示EHF组胃动素水平高于SPF组早产儿,可加快胃排空,增加排便次数,缩短胎粪排尽时间[14],EHF喂养不耐受发生率低,加奶顺利,可更快达到完全肠道喂养。国外也有研究发现,EHF相比SPF,前者胃排空时间短,从而缩短了达全肠道喂养时间[12]。
本研究提示EHF组肠道感染率、大便潜血阳性率及NEC发生率均低于SPF组,推测可能与EHF分子量小,易于消化吸收,可促进胃肠激素分泌,促进肠道功能成熟[7],增强黏膜屏障功能,渗透压低,不易引起牛奶蛋白过敏[15]等因素有关。早产儿胃肠道解剖结构成熟早于功能成熟,其消化吸收、黏膜屏障功能、胃肠动力功能及局部免疫应答能力等方面存在不成熟,血中胃肠激素水平也低于正常足月儿,胎龄越小的早产儿发生消化功能紊乱及NEC的风险就越高[16],住院过程中如出现消化功能紊乱、喂养不耐受或NEC会影响胃肠内营养,延长住院时间,增加家庭经济负担,降低早产儿存活率[17]。
本组资料两组患儿恢复出生体重时间未见明显差异,考虑可能与EHF提供热卡较SPF稍低有关,与刘瑶等[14]研究一致。两组患儿入院第1、2周白蛋白水平无差异,第3周EHF组白蛋白水平显著高于SPF组,推测EHF对于小儿远期生长可能不会产生影响,国外一项关于早产儿喂养的研究分析指出,EHF与SPF喂养的早产儿相比,至生后12周体重增长比较差异无统计学意义[18],我国余慕雪等[19]多中心临床对照研究也指出EHF未增多早产儿出院时宫外发育迟缓的发生。黄疸持续时间EHF组短于SPF组,推测可能与EHF可较早建立肠道正常菌群、减少肠肝循环、结合游离胆红素多有关。
综上所述,EHF在减少早产儿喂养不耐受,减低肠道感染率及NEC发生率,缩短胎便排尽时间及达全肠道喂养时间,缩短黄疸持续时间等方面存在一定的优势,从而缩短住院时间,为家庭及社会减轻一定的经济负担。但在早产儿远期生长方面仍需要更多的研究。
Biography
何为, 女, 本科, 主治医师
References
- 1.Yin LP, Qian LJ, Zhu H, et al. Application effect of extensively hydrolyzed milk protein formula and follow-up in preterm children with a gestational age of less than 34 weeks: study protocol for a randomized controlled trial. Trials. 2015;16:498. doi: 10.1186/s13063-015-1030-5. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.程 雁, 王 琍琍. 早产儿喂养不耐受相关因素分析. http://www.cnki.com.cn/Article/CJFDTOTAL-ZZLC201104020.htm 中国新生儿科杂志. 2010;25(4):236–237. [Google Scholar]
- 3.佘 萍莉, 樊 启红. 深度水解蛋白配方奶在早产儿喂养中的应用. http://www.cnki.com.cn/Article/CJFDTOTAL-XSEZ201602026.htm 中国新生儿科杂志. 2016;31(2):155–157. [Google Scholar]
- 4.Working Group Of Pediatrics Chinese Society Of Parenteral And Enteral Nutrition, Working Group Of Neonatology Chinese Society Of Pediatrics, Working Group Of Neonatal Surgery Chinese Society Of Pediatric Surgery. CSPEN guidelines for nutrition support in neonates. https://www.researchgate.net/publication/258526075_CSPEN_guidelines_for_nutrition_support_in_neonates. Asia Pac J Clin Nutr. 2013;22(4):655–663. doi: 10.6133/apjcn.2013.22.4.21. [DOI] [PubMed] [Google Scholar]
- 5.Fanaro S. Feeding intolerance in the preterm infant. https://www.researchgate.net/publication/256073487_Feeding_intolerance_in_the_preterm_infant. Early Hum Dev. 2013;89 Suppl 2:S13–S20. doi: 10.1016/j.earlhumdev.2013.07.013. [DOI] [PubMed] [Google Scholar]
- 6.Isolauri E. Development of healthy gut microbiota early in life. J Pediatr Child Health. 2012;48 Suppl 3:1–6. doi: 10.1111/j.1440-1754.2012.02489.x. [DOI] [PubMed] [Google Scholar]
- 7.胡 玉莲, 夏 世文. 深度水解蛋白配方奶对极低出生体质量儿喂养的影响. 实用儿科临床杂志. 2011;26(14):1091–1092, 1118. doi: 10.3969/j.issn.1003-515X.2011.14.009. [DOI] [Google Scholar]
- 8.程 志琼, 黄 昌洪. 深度水解蛋白配方在极低出生体重儿早期喂养中的临床观察. http://www.cnki.com.cn/Article/CJFDTOTAL-ZFYB201502022.htm 中国妇幼保健. 2015;30(2):223–224. [Google Scholar]
- 9.方 琴, 王 华, 乔 林霞, et al. 深度水解蛋白配方奶对早产儿早期喂养不耐受的影响. http://www.cnki.com.cn/Article/CJFDTOTAL-BFYX201609011.htm 中国血液流变学杂志. 2015;25(2):210–212. [Google Scholar]
- 10.王 广州. 深度水解蛋白奶粉在新生儿坏死性小肠结肠炎治疗中的作用. http://www.cnki.com.cn/Article/CJFDTOTAL-ZGCK201502033.htm 中国临床研究. 2015;28(2):227–229. [Google Scholar]
- 11.孙 凤杰, 黄 润中, 徐 婧, et al. 血浆胃动素水平与早产儿喂养不耐受的相关性研究. http://www.cjcp.org/CN/abstract/abstract13040.shtml. 中国当代儿科杂志. 2013;15(4):249–253. doi: 10.7499/j.issn.1008-8830.2013.04.002. [DOI] [PubMed] [Google Scholar]
- 12.王 静, 杜 逸亭, 叶 正蔚. 深度水解蛋白配方奶治疗早产儿喂养不耐受的疗效观察. http://www.cnki.com.cn/Article/CJFDTOTAL-WMIA201647311.htm 四川医学. 2014;35(1):30–31. [Google Scholar]
- 13.尹 莉萍, 唐 月华, 陈 艳, et al. 深度水解蛋白配方奶在早产儿中的临床研究. http://www.cnki.com.cn/Article/CJFDTOTAL-NJTD201504012.htm 东南大学学报(医学版) 2015;34(4):546–551. [Google Scholar]
- 14.刘 瑶, 晁 爽, 曾 超美, et al. 深度水解蛋白配方在早产儿早期喂养中的疗效观察. http://www.cnki.com.cn/Article/CJFDTOTAL-XSEZ201202007.htm 中国新生儿科杂志. 2012;27(2):86–90. [Google Scholar]
- 15.邱 晓菊, 陈 普拉, 莫 小敏. 深度水解蛋白配方治疗牛奶过敏的疗效分析. http://www.cnki.com.cn/Article/CJFDTOTAL-ZYEK201604012.htm 国际医药卫生导报. 2012;18(4):528–529. [Google Scholar]
- 16.王 丹华. 关注早产儿的营养与健康—国际早产儿喂养共识解读. http://www.cjcp.org/CN/abstract/abstract13400.shtml. 中国当代儿科杂志. 2014;16(7):664–669. doi: 10.7499/j.issn.1008-8830.2014.07.002. [DOI] [PubMed] [Google Scholar]
- 17.Howe TH, Hsu CH, Tsai MW. Prevalence of feeding related issues/difficulties in Taiwanese children with history of prematurety 2003-2006. Res Dev Disahil. 2010;31(2):510–516. doi: 10.1016/j.ridd.2009.11.001. [DOI] [PubMed] [Google Scholar]
- 18.Osborn DA, Sinn J. Formulas containing hydrolyzed protein for prevention of allergy and food intolerance in infants. https://www.nichd.nih.gov/cochrane_data/sinnj_02/sinnj_02.html. Cochrane Database Syst Rev. 2006;(4):CD003664. doi: 10.1002/14651858.CD003664.pub3. [DOI] [PubMed] [Google Scholar]
- 19.余 慕雪, 庄 思齐, 王 丹华, et al. 深度水解蛋白配方乳对早产儿喂养和生长影响的多中心临床对照研究. http://www.cjcp.org/CN/abstract/abstract13413.shtml. 中国当代儿科杂志. 2014;16(7):684–690. doi: 10.7499/j.issn.1008-8830.2014.07.006. [DOI] [PubMed] [Google Scholar]


