Abstract
目的
探讨恶性潜能未定的前列腺间质肿瘤(stromal tumor of uncertain malignant potential, STUMP)的临床及影像学表现、病理特点、治疗及预后情况。
方法
回顾性分析2008年10月至2020年4月北京大学第一医院泌尿外科诊治的14例STUMP患者的临床资料, 年龄27~78岁(平均54岁), 病程1~180个月(平均46个月)。以排尿困难、尿路刺激症状为主要表现, 直肠指诊可提示前列腺肿物, 血清前列腺特异性抗原(prostate specific antigen, PSA)正常或轻度升高, 经直肠超声及磁共振提示前列腺肿瘤或前列腺增生结节。
结果
3例仅行前列腺穿刺活检术, 2例仅行经尿道前列腺切除术, 9例经病理明确诊断后行根治性前列腺切除术或经尿道前列腺切除术。镜下观察前列腺间质细胞过度增生, 呈梭形细胞, 细胞异型性不明显, 核分裂像少见。免疫组织化学检查, PSA均为阴性, 波形蛋白均为阳性, CD34及孕激素受体多呈阳性, Ki67阳性指数为1%~20%(平均6%)。病理诊断为恶性潜能未定的前列腺间质肿瘤。随访时间10~96个月(平均65个月), 失访2例, 死亡1例, 9例术后未见复发, 2例因局部复发而多次行经尿道前列腺切除术。
结论
STUMP的影像学表现具有特征性, 可通过前列腺穿刺活检获得病理学诊断; 早期发现确诊, 结合临床制定手术为主的综合治疗方案, 有助于改善患者预后。
Keywords: 前列腺肿瘤, 恶性潜能未定的前列腺间质肿瘤, 病理学
Abstract
Objective
To investigate the clinical and pathologic characteristics, diagnosis, treatment, prognosis and survival of prostatic stromal tumor of uncertain malignant potential.
Methods
Overall 14 patients with prostatic stromal tumor of uncertain malignant potential were treated from October 2008 to April 2020, the patient age ranged from 27 to 78 years (mean 54 years). The disease duration was 1 to 180 months (mean duration of 46 months). The clinical manifestations mainly included urinary obstructive symptoms and urethral irritating symptoms. The tumors were located in the peripheral zone or the transition zone. Digital rectum examination indicated prostatic tumor. Serum prostatic specific antigen level was always normal or elevated. Transrectal ultrasonography and magnetic resonance imaging indicated prostatic tumor. Magnetic resonance imaging in showed large, round, well-defined masses, which were diffusely heterogeneous signal on T2 weighted imaging. Following the administration of intravenous contrast medium, the lesion had diffuse and heterogeneous enhancement.
Results
In the study, 3 cases underwent prostate biopsy, 2 cases underwent transurethral resection of the prostate, 9 cases underwent radical excision or transurethral resection of the prostate with definite diagnosis of pathologic features. Under the light microscope, the interstitial cells of stromal tumor of uncertain malignant potential were overgrowth and fusiform cells showed some degree of pleomorphism, nuclei with few mitotic figures, and necrosis was not often seen. Immunohistochemical staining showed that prostate specific antigen was negative, while vimentin was positive in the tumor tissue, CD34, progesterone receptor and smooth muscle actin were positive in the majority, and Ki67 positive index was 1%-20% (mean 6%). Twelve cases were followed-up, and the time of survival varied from 10 to 96 months (mean 65 months), two cases were lost to the follow-up, one case died of disease at the end of 10 months, nine cases were free of disease recurrence after surgery, two cases underwent more transurethral resection of the prostate due to local recurrence.
Conclusion
STUMP is a very rare tumor of the specialized prostatic stroma with an unpredictable clinical behavior. The clinical manifestations, transrectal ultrasonography and magnetic resonance imaging are valuable for the diagnosis of prostatic stromal tumor of uncertain malignant potential. Its definite diagnosis depends on pathological examination. Up to now, early surgery and combined therapy are effective treatments for prostatic stromal tumor of uncertain malignant potential.
Keywords: Prostatic neoplasms, Stromal tumor of uncertain malignant potential, Pathology
前列腺恶性肿瘤以腺癌为主, 恶性潜能未定的前列腺间质肿瘤(stromal tumor of uncertain malignant potential, STUMP)临床罕见, 发病率不足前列腺恶性肿瘤的0.1%[1], 但STUMP复发率高, 且存在恶变的风险, 故及早确诊有利于指导临床制定治疗方案, 改善患者预后。STUMP国内外文献报道较少, 国内文献报道不足10例[2-3], 对STUMP术前诊断及治疗方式的认识十分有限。本文收集北京大学第一医院诊治的14例STUMP患者的临床资料, 旨在总结STUMP的术前临床及影像学表现、病理特征、治疗方法及预后。
1. 资料与方法
1.1. 一般资料
回顾性分析2008年10月至2020年4月北京大学第一医院泌尿外科诊治的14例STUMP患者的临床资料, 所有患者均经病理及免疫组织化学证实为STUMP。年龄27~78岁(平均54岁), 其中<40岁3例, 40~70岁8例, >70岁3例。病程1~180个月(平均46个月)。临床表现主要为进行性排尿困难伴尿路刺激症状6例, 排尿困难或尿路刺激症状3例, 肉眼血尿(伴泌尿系感染)1例, 无症状体检发现4例, 14例患者均无下腹痛、血精及排便异常。14例行直肠指诊, 7例仅提示前列腺体积增大质韧, 因肿瘤位置深在或体积巨大, 未触及清晰边界的肿物, 7例触及质韧或质硬肿物。
1.2. 实验室检查
14例血清前列腺特异性抗原(prostate specific antigen, PSA)1.01~48.1 μg/L(平均7.68 μg/L), 其中<4 μg/L者5例, 4~10 μg/L者4例, >10 μg/L者5例。9例PSA≥4 μg/L者均伴有前列腺增生, 其中4例合并泌尿系感染。14例行肝肾功能及血清碱性磷酸酶检测, 4例行糖类抗原、癌胚抗原及人绒毛膜促性腺激素检测, 6例行甲胎蛋白检测, 均未见异常。
1.3. 影像学检查
本组14例患者均行经直肠超声检查, 提示前列腺体积20~236 mL(平均75 mL), 其中20~100 mL者10例, >100 mL者4例。4例前列腺回声弥漫性减低; 10例提示前列腺低回声肿物, 边界清晰, 其中7例形态规则呈类圆形(图 1A), 3例呈浅分叶状, 这10例中7例肿物内探及丰富血流信号, 2例探及少量血流信号, 1例未探及血流信号。14例经超声诊断, 其中前列腺增生4例, 前列腺癌2例, 前列腺肉瘤1例, 前列腺肿瘤性质待定7例。
1.
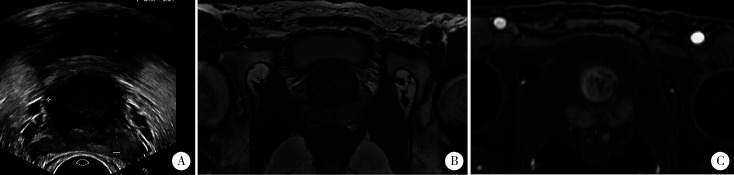
恶性潜能未定的前列腺间质肿瘤影像学表现
Imaging appearance of stromal tumor of uncertain malignant potential
A, transrectal ultrasonography showed a large, round, well-defined mass rooted in the transitional zone of the prostate; B, the MRI features were diffusely heterogeneous signal on T2 weighted imaging; C, following the administration of intravenous contrast medium, the lesion had diffuse and early enhancement.
本组14例患者中, 11例行磁共振(magnetic resonance imaging, MRI)检查提示前列腺肿物, 其中5例位于外周带, 6例位于移行带。11例肿物边界清晰, 包膜完整; 肿瘤最大径2.3~10.0 cm (平均4.7 cm), 其中2例<3 cm, 6例3~5 cm, 3例>5 cm; 8例形态规则呈类圆形, 3例浅分叶。T1WI均呈等信号; T2WI均为混杂信号, 8例以高或稍高信号为主(图 1B), 3例以稍低或低信号为主; 11例MRI检查患者中, 3例肿瘤内可见多灶状长T1长T2液性区。10例患者行增强扫描, 均提示不均匀强化, 其中9例呈明显强化(图 1C), 1例呈轻度强化。11例均无局部侵犯及远处转移。术前诊断前列腺间叶源性肿瘤5例, 前列腺癌2例, 前列腺增生结节2例, 前列腺肿瘤性质待定2例。
本组14例患者中, 1例行增强CT检查, 提示前列腺移行带内低密度肿物, 突入膀胱, 增强后可见不均匀强化, 肿物边界清晰。肿物未见液性区及钙化, 未见侵犯周围结构, 未见盆腔肿大淋巴结。本组14例患者均行胸片检查, 未提示异常。本组14例患者中, 4例行全身骨扫描检查, 未见全身骨转移。
2. 结果
2.1. 手术及病理
本组14例患者中, 3例仅行前列腺穿刺活检术; 2例仅行经尿道前列腺切除术; 4例经前列腺穿刺活检术明确诊断后, 行经尿道前列腺切除术; 5例经前列腺穿刺活检或经尿道前列腺切除术明确诊断后, 行根治性前列腺切除术。
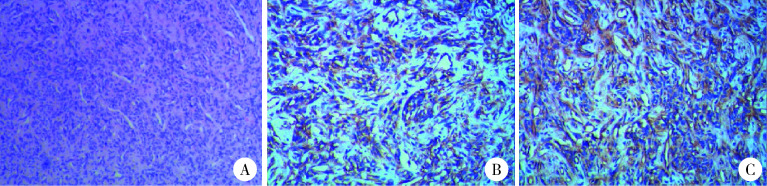
本组14例患者术后标本行组织病理学检查, 镜下观察前列腺间质细胞过度增生, 呈梭形细胞, 细胞异型性不明显, 核分裂像少见(图 2A)。本组14例患者中, 12例行免疫组织化学染色检查, 其中6例行PSA染色均为阴性; 8例行波形蛋白染色均为阳性(图 2B); 12例行CD34染色, 其中11例阳性(图 2C); 11例行孕激素受体染色, 其中9例阳性; 12例Ki67阳性指数1%~20%(平均6%)。14例患者病理诊断为STUMP。
2.
恶性潜能未定的前列腺间质肿瘤病理学特征
Microscopically pathological features of stromal tumor of uncertain malignant potential
A, stromal tumor of uncertain malignant potential revealed hypercellular stroma, cells showed some degree of pleomorphism, nuclei with few nitotic figures(HE ×100); B, vimentin were positive(IHC ×100); C, CD34 were positive(IHC ×100).
2.2. 随访及预后
随访时间10~96个月, 平均随访65个月, 失访2例。14例患者中, 2例患者体检发现前列腺外周带肿瘤, 仅行前列腺穿刺活检术, 未予治疗, 主动监测未见进展; 4例患者行经尿道前列腺切除术, 未见复发; 2例患者因经尿道前列腺切除术后复发而再次行经尿道前列腺切除术, 术后分别随访3年和7年, 未见复发; 3例患者行前列腺根治性切除术, 未见复发; 1例患者行前列腺根治性切除术, 病理证实为STUMP, 术后5个月局部复发侵犯直肠, 行全盆腔脏器切除术, 病理证实恶变为前列腺间质肉瘤, 5个月后死于肿瘤全身转移。
3. 讨论
前列腺特异性间质肿瘤是来源于前列腺激素依赖性特异性间质细胞的增生性病变, 1998年Gaudin等[1]对前列腺特异性间质肿瘤进行了系统研究, WHO以特异性间质增生有或无良性前列腺上皮成分为特征, 根据间质细胞成分的多少、细胞核分裂象、有无坏死及间质增生的程度等病理特点, 将前列腺特异性间质肿瘤分为两类:STUMP和前列腺特异性间质肉瘤(prostatic specialized stromal sarcoma, PSS) [2, 4-5]。虽然STUMP临床罕见, 预后较好, 但复发率高, 且后期存在恶变的风险, 影响患者生活质量及生命安全。
3.1. 临床特点
STUPM发病年龄为27~83岁, 平均年龄为58岁, 发病高峰为60~70岁[5], 本组患者年龄27~78岁, 平均54岁。临床症状与前列腺增生相似, 主要表现为排尿困难、尿频尿急等下尿路症状, 本组患者出现下尿路症状者9例, 体检发现无症状者4例, 肉眼血尿1例同时合并泌尿系感染。直肠指诊是前列腺疾病的基本检查手段, 常可触及前列腺体积增大及肿物, 本组患者中仅有7例触及前列腺肿物, 若前列腺肿物位置深在或体积巨大无法触及肿物边界, 直肠指诊易漏诊。血清PSA多正常或轻度升高, PSA由前列腺上皮细胞生成, 前列腺间质肿瘤对PSA影响不大, 本组PSA升高患者多合并前列腺增生、泌尿系感染, 或因肿瘤压迫前列腺所致。直肠指诊未触及肿块或血清PSA正常的STUMP易被漏诊。
3.2. 影像学表现
术前影像学检查有助于STUMP定位、诊断及鉴别诊断、局部侵袭及远处转移评估、制定手术方案及随访监测等, 在STUMP个体化治疗中发挥着重要作用。常用影像学检查方式包括经直肠超声及磁共振检查, 经直肠超声是前列腺疾病常规检查手段, 能发现前列腺增大及肿块。本组14例患者行经直肠超声检查, 其中10例发现前列腺肿物, 4例提示前列腺回声异常减低, 为进一步检查提供依据。磁共振具有较好的软组织分辨率, 可显示前列腺肿物位置、大小、毗邻关系、有无侵犯及转移等情况。STUMP典型表现为T1WI呈等信号, T2WI呈略高信号为主的混杂信号, 本组11例患者行磁共振检查, 8例肿瘤T2WI呈高或稍高信号为主的混杂信号, 若肿瘤较大时瘤体内会出现小片状长T1长T2的液性区。肿瘤多为形态规则, 呈类圆形, 边界清晰, 周边可见完整的低信号包膜, 提示肿瘤异质性小, 各方向生长速度较为一致, 本组患者11例肿瘤呈类圆形或浅分叶, 边界清晰。肿瘤呈外生型生长, 多压迫邻近组织。Muglia等[6]报道称磁共振有助于鉴别STUMP和前列腺腺癌, 前者T2WI呈混杂信号或高信号, 而后者T2WI呈低信号。盆腔CT不能分辨前列腺带区, 对前列腺早期病变诊断价值有限。胸部X线检查及放射性核素全身骨扫描可提示肺、纵隔淋巴结及骨转移。
3.3. 病理学特点
影像学检查有助于STUMP的诊断, 并且能显示局部侵犯及远处转移的情况, 但确诊仍需依赖组织病理学诊断, 多通过前列腺穿刺活检或经尿道前列腺电切术获得病理学证据。对穿刺标本进行细胞学及免疫组织化学染色分析, 可得出STUMP的病理学诊断及亚型。大体检查肿瘤以实性肿块为主, 镜下表现为大量特异性间质细胞增生, 由梭形细胞或短梭形细胞构成, 呈漩涡状、车辐状或片状弥漫排列, 细胞异型性, 瘤内常伴有良性前列腺腺体。免疫组织化学对STUMP的诊断有重要参考价值, 肿瘤细胞常表达CD34、波形蛋白及孕激素受体等[5, 7-8]。本组患者8例患者行波形蛋白染色均为阳性, CD34及孕激素受体多呈阳性, 与文献[5]报道相符。Herawi等[2]根据肿瘤组织学特点将单纯STUMP分为非典型变性型、细胞增生型、黏液样型及叶状柄型4种亚型, 这些亚型并非孤立存在, 且与肿瘤局部复发及远处转移无相关性, 故本研究未对不同亚型进行深入分析。
STUMP确诊主要依据病理组织学及免疫组织化学。STUMP与PSS在病理形态和免疫组织化学上很难区分, 并且STUMP有恶变风险和伴有局部PSS的可能。PSS的细胞异型性及浸润性生长更明显、核分裂象更多、出现坏死和病理性核分裂的概率更高, 若临床及影像怀疑STUMP, 需多处取材综合分析有助于两者鉴别诊断。STUMP还需要与诸多前列腺梭形细胞肿瘤相鉴别, 如平滑肌肉瘤及横纹肌肉瘤为前列腺肉瘤中最常见的, 平滑肌肌动蛋白、结蛋白、原肌球蛋白调节蛋白1等肌源性抗体显示阳性。直肠部位的胃肠道间质瘤常累及前列腺, 多为直肠肿瘤压迫或浸润前列腺所致, CD34、CD117阳性, 孕激素受体阴性, 详细的临床病史及全面查体有助于鉴别诊断。孤立性纤维性肿瘤原发于前列腺者罕见, 瘤细胞稀疏相间, 可见玻璃样变性的胶原纤维及分支状血管结构, CD34、波形蛋白、B淋巴细胞瘤-2和CD99阳性, 孕激素受体阴性[7]。
3.4. 治疗及预后
由于STUMP临床罕见, 国内外报道病例均较少, 治疗方案尚未达成共识。从现有病例报道发现, 治疗方案以手术切除为主[2, 5], 如经尿道前列腺电切术、根治性前列腺切除术。此外, 放疗、化疗以及综合治疗均有报道, 但疗效缺乏循证医学证据, 治疗方案的影响因素包括患者年龄、症状、肿瘤大小、肿瘤生长方式及浸润程度。
STUMP发病年龄轻, 恶性程度低, 总体预后较好, 但仍有部分STUMP侵犯前列腺及邻近组织, 有复发转移或恶变。文献报道46%的STUMP患者出现局部复发, 5%会恶变成PSS[2, 5], 本组14例患者中, 1例患者术后局部复发恶变为PSS, 因此术后应进行积极的复查随访, 若出现肉瘤变应积极手术治疗。
综上, STUMP的影像学表现具有特征性, 病理学特点已较为明确, 可通过直肠超声和磁共振检查初步判断, 进而行前列腺穿刺活检获得病理学诊断, 但因其临床罕见, 肿瘤学特性及诊疗方案尚存在争议, 早期发现确诊, 结合临床制定标准治疗方案, 改善患者预后是未来研究的方向。
References
- 1.Gaudin PB, Rosai J, Epstein JI. Sarcomas and related proliferative lesions lesions of specialized prostatic stroma: a clinicopathologic study of 22 cases. Am J Surg Pathol. 1998;22(2):148–162. doi: 10.1097/00000478-199802000-00002. [DOI] [PubMed] [Google Scholar]
- 2.Herawi M, Epstein JI. Specialized stromal tumors of the peostate: a clinicopathologic study of 50 cases. Am J Surg Pathol. 2006;30(6):694–704. doi: 10.1097/00000478-200606000-00004. [DOI] [PubMed] [Google Scholar]
- 3.李 超, 王 慕文. 恶性潜能未定的前列腺间质肿瘤的临床特点及诊疗策略. http://www.wanfangdata.com.cn/details/detail.do?_type=perio&id=mnwkzz201304009 泌尿外科杂志(电子版) 2013;5(4):25–27. [Google Scholar]
- 4.Humphrey PA, Moch H, Cubilla AL, et al. The 2016 WHO classification of tumours of the urinary system and male genital organs-part B: postate and bladder tumours. http://www.annalspathology.com/article/S0302-2838(16)00205-0/pdf. Eur Urol. 2016;70(1):106–119. doi: 10.1016/j.eururo.2016.02.028. [DOI] [PubMed] [Google Scholar]
- 5.Murer LM, Talmon GA. Stromal tumor of uncertain malignant potential of the prostate. http://europepmc.org/abstract/med/25357117. Arch Pathol Lab Med. 2014;138(1):1542–1545. doi: 10.5858/arpa.2013-0212-RS. [DOI] [PubMed] [Google Scholar]
- 6.Muglia VF, Saber G, Maggioni G, et al. MRI findings of prostate stromal tumor of uncertain malignant potential: a case report. Br J Radiol. 2011;84(1006):e194–e196. doi: 10.1259/bjr/67699443. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 7.Shabaik A. Nonepithelial tumors and tumor-like lesions of the prostate gland. Crit Rev Clin Lab Sci. 2003;40(4):429–472. doi: 10.1080/10408360390247823. [DOI] [PubMed] [Google Scholar]
- 8.Tavora F, Kryvenko ON, Epstein JI. Mesenchymal tumours of the bladder and prostate: an update. Pathology. 2013;45(2):104–115. doi: 10.1097/PAT.0b013e32835c768b. [DOI] [PubMed] [Google Scholar]