Abstract
目的
不稳定型粗隆间骨折手术治疗采用髓内固定还是髓外固定仍存在争议,本研究运用meta分析方法评价股骨近端防旋髓内钉(proximal femoral nail antirotation,PFNA)和动力髋螺钉(dynamic hip screw,DHS)用于不稳定型粗隆间骨折的疗效及安全性。
方法
计算机检索PubMed、Embase、The Cochrane Central Register of Controlled Trials(CENTRAL)、Google Scholar、中国科技论文与引文数据库(CSTPCD)、中国期刊全文数据库(CNKI)等数据库,截止日期为2019年1月1日,由2位研究者独立按照纳入与排除标准筛选PFNA与DHS治疗不稳定型粗隆间骨折的随机对照研究,进行质量评价,以切口长度、手术时间、术中出血量、开始负重时间、骨折愈合时间、Harris功能评分等临床疗效指标和并发症等安全性指标为观察指标,提取相关数据,应用RevMan 5.3统计软件进行数据分析。
结果
纳入随机对照试验9篇,共779例患者,其中PFNA固定383例、DHS固定396例。分析结果提示,与DHS固定相比,PFNA固定的手术切口长度小[均数差(mean difference,MD)=-7.43, 95%CI(-9.31,5.55),P<0.05]、手术时间短[MD=-20.76, 95%CI(-29.57,-11.95),P<0.05]、术中出血量少[MD=-216.34, 95%CI(-275.18,-157.49),P<0.05]、术后可更早开始负重[MD=-12.34, 95%CI (-17.71,-6.97),P<0.05]、骨折愈合时间短[MD=-5.00, 95%CI(-7.73,-2.26),P<0.05]、术后Harris功能评分高[MD=12.22, 95%CI(3.88,20.55),P<0.05]、Harris评分优良率高[OR=3.56, 95%CI(1.44,8.81),P<0.05]、并发症发生率低[OR=0.48, 95%CI(0.33,0.70),P<0.05]。按年龄亚组分析,组间差异均无统计学意义。二者在住院时间及发生内固定松动、术中和术后股骨干骨折以及内固定断裂、切出、移位、退钉等固定失效并发症方面的差异均无统计学意义(P>0.05)。
结论
现有证据表明针对不稳定型粗隆间骨折,PFNA内固定临床疗效优于DHS内固定,但二者的安全性分析仍需更多高质量随机对照研究提供更可靠的证据。
Keywords: 髋骨折, 骨钉, 骨螺钉, 骨折固定术, 髓内, Meta分析
Abstract
Objective
To evaluate the efficacy and safety of proximal femoral nail antirotation (PFNA) and dynamic hip screw (DHS) for unstable intertrochanteric fractures using meta-analysis.
Methods
The PubMed, Embase, Cocharane Central Register of Controlled Trials, Google Scholar, China Science and Technology Papers and Citation Database (CSTPCD) and China Journal Full-text Database (CNKI) were searched for published randomized controlled trials before January 1, 2019. Two researchers independently screened the literature in the light of the inclusion and exclusion criteria, evaluated the quality of the studies and extracted the data which were consisted of clinical efficacy indexes, such as incision length, operation time,intraoperative blood loss, weight-bearing time,fracture-healing time, Harris hip score and safety indicators like complications. Meta-analysis was performed with the Revman 5.3 software provided by Cochrane Community in line with the Preferred Reporting Items for Systematic Reviews and Meta-Analysis (PRISMA) standard.
Results
Nine randomized controlled trials met the requirement with a total of 779 patients, of whom 383 were fixed with PFNA and 396 with DHS. Meta-analysis demonstrated that PFNA was associated with smaller surgical incision length [MD=-7.43, 95%CI (-9.31, -5.55), P<0.05], shorter operation time [MD=-22.76, 95%CI (-29.57, -11.95), P<0.05], less intraoperative blood loss [MD=-216.34, 95%CI (-275.18, -157.49), P<0.05], earlier weight bearing after surgery [MD=-12.34, 95%CI (-17.71, -6.97), P<0.05], shorter fracture healing time [MD=-5.00, 95%CI (-7.73, -2.26), P<0.05], higher postoperative Harris hip score [MD=12.22, 95%CI (3.88, 20.55), P<0.05], higher rate of excellent Harris hip score [OR=3.56, 95%CI (1.44, 8.81), P<0.05] and lower incidence rate of postoperative complications [OR=0.48, 95%CI (0.33, 0.70), P<0.05], such as hip varus, wound infection, urinary tract infection, pulmonary infection, pressure sore, deep vein thrombosis, pulmonary embolism, heart failure and cerebral infraction when compared with DHS. No statistical difference was shown between the groups when it came to subgroup analysis by age. However, there was no significant difference (P>0.05) in the duration of hospitalization and the complications resulting in the occurrences of internal fixation loosening, such as femoral shaft fracture (during or post operation), internal fixation fracture, cut-out, displacement or retraction.
Conclusion
Current published evidence supports the superiority of PFNA to DHS for unstable intertrochanteric fractures in terms of clinical efficacy. The conclusion was limited because of the relatively low quality of evidence with low strength of confidence. Large scale and high-quality randomized controlled trials are required to validate the safety of PFNA and DHS for unstable intertrochanteric fractures.
Keywords: Hip fractures, Bone nails, Bone screws, Fracture fixation, intramedullary, Meta-analysis
粗隆间骨折平均发病年龄较高,随着现代社会的进步,人口平均年龄增加,粗隆间骨折数量可能持续增加[1,2,3]。此类患者一般状态往往较差,尤其是不稳定型粗隆间骨折,其病死率较高[4],保守治疗效果差,目前多主张采用手术治疗[5,6],手术方式常用内固定,分为以动力髋螺钉(dynamic hip screw,DHS)为代表的髓外固定物和以股骨近端防旋髓内钉(proximal femoral nail antirotation,PFNA)为代表的髓内固定物两类。DHS曾是股骨粗隆间骨折固定的标准方式[7],对于稳定型粗隆间骨折固定效果确切,但对于不稳定型粗隆间骨折常无法取得良好效果[8],近年来PFNA因手术创伤小、固定物位于髓腔内、更具生物力学优势等特点而逐渐成为内固定方式的主流[9]。国内外有较多比较PFNA与DHS治疗粗隆间骨折的报道[10,11,12],但针对不稳定型粗隆间骨折的内固定方式选择的研究较少,本文以meta分析方法综合国内外PFNA与DHS治疗不稳定型粗隆间骨折的随机对照试验,评价两种内固定方法的临床疗效及安全性。
1. 资料与方法
本研究参照系统综述和meta分析优先报告的条目(Preferred Reporting Items for Systematic Reviews and Meta-Analyses,PRISMA)声明进行[13]。
1.1. 纳入标准
(1)研究对象为不稳定型股骨粗隆间骨折患者,包括骨折AO分型中A1.3~A3型,Tronzo-Evans分型中的Ⅱ~Ⅴ型;(2)干预及对照为PFNA和DHS内固定;(3)随访时间不低于3个月;(4)试验设计为随机对照试验。
1.2. 排除标准
(1)研究对象为开放性骨折、病理性骨折、陈旧性骨折或合并其他部位骨折;(2)含有稳定型骨折,包括AO分型中A1.1和A1.2型,Tronzo-Evans分型中Ⅰ型;(3)未描述骨折类型;(4)未描述随访时间及脱落情况;(5)非随机对照试验。
1.3. 文献来源及检索策略
参照Cochrane协作网建议的检索策略,计算机手工检索PubMed、Embase、The Cochrane Central Register of Controlled Trials(CENTRAL)、Google Scholar、中国科技论文与引文数据库(CSTPCD)、中国期刊全文数据库(CNKI)等数据库。
英文检索词包括:(unstable intertrochanteric fractures OR unstable extracapsular hip fractures OR unstable trochanteric fractures OR unstable pertrochanteric fractures)AND(proximal femoral nail antirotation OR PFNA)AND (dynamic hip screw OR DHS)。中文检索词包括:(不稳定型粗隆间骨折+不稳定型转子间骨折)*(股骨近端防旋髓内钉+PFNA)*(动力髋螺钉+DHS)。
1.4. 文献筛选及质量评价
由两位研究人员根据预定纳入及排除标准独立进行文献筛选,意见不同时协商解决,仍有分歧时征求第三位研究人员意见,采用Cochrane风险偏倚评估工具对所纳入随机对照研究进行质量评价。
1.5. 观察指标及数据提取
1.5.1 观察指标 主要观察指标:切口长度、手术时间、术中出血量、住院时间、术后开始负重时间、骨折愈合时间、Harris功能评分数值、Harris功能评分优良情况及主要并发症[髋内翻、固定失效(包括内固定松动,术中和术后股骨干骨折,以及内固定断裂、切出、移位、退钉等)]。次要观察指标:其他并发症,包括切口感染、尿路感染、肺部感染、压疮、深静脉血栓、肺栓塞、心衰、脑梗等。
1.5.2 数据提取 提取纳入研究的文献包含的对应观察指标,记录相应数据。
1.6. 异质性分析
采用I2统计量进行异质性检验:I2>50%代表异质性显著,采用随机效应模型(random effects,RE);I2≤50%代表异质性不显著,采用固定效应模型(fixed effect,FE)。通过对文献中研究对象的平均年龄进行亚组分析,探索异质性的可能原因及可能影响观察指标的因素。年龄分组参照联合国世界卫生组织现行年龄分段,将所纳入研究中研究对象平均年龄>65岁者归入高龄组,平均年龄<65岁者归入非高龄组。针对异质性较高的主要观察指标,对每一项研究逐一去除进行敏感性分析,探索分析异质性来源。
1.7. 数据分析
采用Cochrane协作网提供的RevMan 5.3软件进行数据处理。meta分析采用Mantel-Haenszel法,非连续性变量结果采用OR值表示效应量,连续性变量结果采用均数差(mean difference,MD)表示效应量,区间估计采用95%置信区间(confidence interval,CI),P<0.05为差异有统计学意义。
2. 结果
2.1. 检索结果分析
初检中文文献2 735篇,英文文献59篇,通过阅读文章标题及摘要,根据纳入及排除标准筛选出中文26篇、英文3篇,通过仔细阅读全文,最终纳入中文6篇[14,15,16,17,18,19]、英文3篇[20,21,22](图1)。共779例患者,其中PFNA固定383例、DHS固定396例。
1.
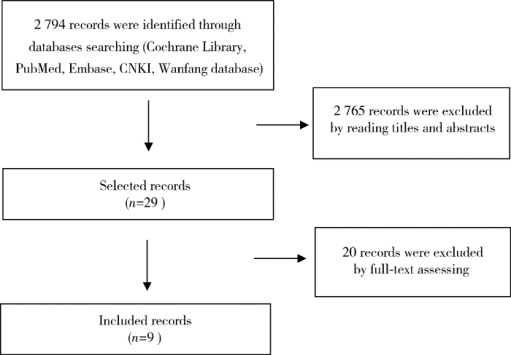
文献筛选流程图
Flowchart of study selection
2.2. 纳入研究的特征及质量评价
所纳入文献均为随机对照试验,每项研究均进行了基线比较,差异无统计学意义(P>0.05)。其中2篇采用计算机随机+密闭信封随机分配方法,4篇采用随机数字表法,3篇未详细描述具体随机方法,均未描述盲法相关内容。根据Cochrane Back Review Group建议,可完全满足评价条目至少4条时,为低偏倚风险,完全满足2~3条时为中偏倚风险,少于2条时为高偏倚风险。所纳入的9 篇文献,3篇为低偏倚风险,6篇为中偏倚风险(表1、图2)。
1.
纳入文献的特征
Characteristics and quality assessment of the included studies
| Study | Sample size (PFNA/DHS) | Mean age/years | Fracture type | Follow-up/months |
| PFNA, proximal femoral nail antirotation; DHS, dynamic hip screw. *These three studies report the overall average age of the patients. | ||||
| Dong, 2015[14] | 30/30 | 67.6/68.3 | A1-A3 | 12-18 |
| Chen, 2012[15] | 30/30 | 72* | Evans Ⅲ/Ⅳ/Ⅴ | 3 |
| Yu, 2014[16] | 33/33 | 37.8* | A1-A3 | 3 |
| Bai, 2015[17] | 36/36 | 35.9/36.3 | A1-A3 | 3 |
| Han, 2011[18] | 50/50 | 65/67 | A2-A3 | 6 |
| Zhan, 2013[19] | 27/30 | 71.2* | Evans Ⅲ/Ⅳ | 12.3 |
| Xu, 2010[20] | 51/55 | 78.5/77.9 | A2 | 12 |
| Zehir, 2015[21] | 96/102 | 77.22/76.86 | A2 | 6 |
| Huang, 2017[22] | 30/30 | 75.07/74.01 | Evans Ⅲ/Ⅳ/Ⅴ | 19.4/19.8 |
2.
纳入研究的偏倚风险
The risk of bias for the included studies
2.3. meta分析结果和结局指标
2.3.1 手术时间 8篇文献报道了平均手术时间,共纳入患者682人,异质性检验提示P<0.001,I2=99%,存在异质性。随机效应模型分析结果显示,PFNA手术时间较DHS平均缩短20.76 min[95%CI(-29.75,-11.95)],两组间差异有统计学意义(P<0.05)。敏感性分析显示,逐一去除每项研究,未见异质性显著变化。
2.3.2 切口长度 3篇文献报道了平均手术切口长度,共纳入患者223人,异质性检验提示P<0.001,I2=93%,存在异质性。随机效应模型分析结果显示,PFNA手术切口长度较DHS平均缩短7.43 cm[95%CI(-9.31,-5.55)],两组间差异有统计学意义(P<0.05,图3)。敏感性分析显示,去除Huang等[22]的研究后,异质性检验提示P=0.59,I2=0%。
3.
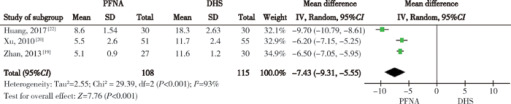
PFNA与DHS内固定手术切口长度的比较
The forest plots of meta-analysis for incision length
2.3.3 术中出血 6篇文献报道了平均术中出血量,共纳入患者541人,异质性检验提示P<0.001,I2=97%,存在异质性。随机效应模型分析结果显示,PFNA术中出血较DHS平均减少216.34 mL[95%CI(-275.18,-157.49)],两组间差异有统计学意义(P<0.05,图4)。敏感性分析显示,逐一去除每项研究,未见异质性显著变化。
4.

PFNA与DHS内固定术中出血的比较
The forest plots of meta-analysis for intraoperative blood loss
2.3.4 术后负重时间 共2篇文献报道了术后平均负重时间,共纳入患者117人,异质性检验提示P=0.002,I2=90%,存在异质性。随机效应模型分析结果显示,PFNA术后负重时间较DHS平均缩短12.34天[95%CI(-17.71,-6.97)],两组间差异有统计学意义(P<0.05)。
2.3.5 住院时间 3篇文献报道了平均住院时间,共纳入患者223人,异质性检验示P<0.001,I2=99%,存在异质性。随机效应模型分析结果显示,PFNA住院时间较DHS平均缩短3.66天[95%CI(-9.14,-1.81)],但两组间差异无统计学意义(P=0.19)。敏感性分析显示,去除展振江等[19]的研究后,异质性检验提示P=0.36,I2=0%,按固定效应模型合并后两组差异无统计学意义(P=0.06)。
2.3.6 骨折愈合时间 共5篇文献报道了平均骨折愈合时间,共纳入患者318人,异质性检验示P<0.001,I2=98%,存在异质性。随机效应模型分析结果显示,PFNA术后骨折愈合时间较DHS平均缩短5周[95%CI(-7.73,-2.26)],两组间差异有统计学意义(P<0.05,图5)。按年龄亚组分析比较后发现,亚组间差异无统计学意义(P=0.34)。敏感性分析显示,逐一去除每项研究,未见异质性显著变化。
5.

PFNA与DHS内固定骨折愈合时间的比较
The forest plots of meta-analysis for fracture-healing time
2.3.7 Harris功能评分 4篇文献报道了术后平均Harris功能评分,共纳入患者295人,异质性检验示P=0.004,I2=97%,存在异质性。随机效应模型分析结果显示,PFNA术后Harris功能评分较DHS平均升高12.22分[95%CI(3.88,20.55)],两组间差异有统计学意义(P<0.05,图6)。按年龄亚组分析比较后发现,亚组间差异无统计学意义(P=0.40)。敏感性分析显示,去除展振江等[19]的研究后,异质性检验提示P=0.88,I2=0%。
6.
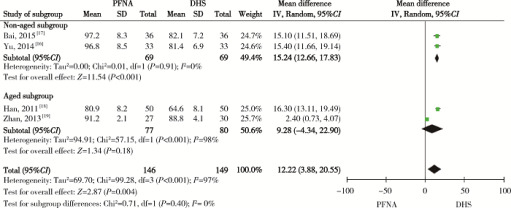
PFNA与DHS内固定Harris功能评分的比较
The forest plots of meta-analysis for Harris hip score
2.3.8 Harris评分优良率 3篇文献报道了Harris功能评分优良情况,共纳入患者180人,异质性检验示P=0.38,I2=0%,不存在异质性。固定效应模型分析结果显示,PFNA术后Harris功能评分优良率明显高于DHS术后[OR=3.56,95%CI(1.44,8.81)],两组间差异有统计学意义(P<0.05)。
2.3.9 并发症 共7篇文献报道了术后并发症发生情况,共纳入患者662人,异质性检验示P=0.08,I2=47%,异质性不显著。固定效应模型分析结果显示,PFNA较DHS术后并发症发生率低[OR=0.48,95%CI(0.33,0.70)],两组间差异有统计学意义(P<0.05)。按年龄亚组分析比较后发现,亚组间差异无统计学意义(P=0.71,图7)。(1)髋内翻:3篇文献报道了术后髋内翻的发生情况,共纳入患者220人,异质性检验示P=0.93,I2=0%,不存在异质性。固定效应模型分析结果显示,PFNA较DHS术后髋内翻发生率低[OR=0.18,95%CI(0.04,0.72)],两组差异有统计学意义(P<0.05)。(2)固定失效:5篇文献报道了固定失效情况,共纳入患者524人,异质性检验示P=0.41,I2=0%,不存在异质性。固定效应模型分析结果显示,两组差异无统计学意义[OR=0.61,95%CI(0.14,2.59), P=0.50]。(3)其他并发症:3篇文献报道了其他并发症的发生情况,共纳入患者364人,异质性检验示P=0.09,I2=59%,异质性显著。随机效应模型分析结果显示,PFNA较DHS在切口感染、压疮等其他并发症方面发生率低[OR=0.60,95%CI(0.24,1.47)],但此差异无统计学意义(P=0.26)。敏感性分析显示,去除Zehir等[21]研究后,并发症异质性检验P=0.27,I2=21%,其他并发症异质性检验P=0.45,I2=0%。
7.

PFNA与DHS内固定并发症发生率的比较
The forest plots of meta-analysis for complications
3. 讨论
对于粗隆间骨折内固定物的选择,一项现有的meta分析显示,PFNA因固定失败率低、失血量少和住院时间短等特点,应该是最优选择,但由于缺少高质量随机对照试验的支持,并且未考虑不同骨折类型临床疗效的差异,其结论仍具一定争议[23]。最近的另一项meta分析显示,对于稳定型粗隆间骨折,PFNA与DHS固定在临床疗效方面没有明显差异[24],使用DHS更具成本效益[25],而对于不稳定型粗隆间骨折,更推荐PFNA固定,但该研究采用网状meta分析方法,纳入的研究偏倚风险高,证据质量较低,并且纳入的研究大部分未报告临床结果和骨折类型之间的关系,因而其结论也有待进一步论证。因此,本研究针对不稳定型粗隆间骨折,采用meta分析来确定PFNA在切口长度、手术时间、术中出血量、住院时间、术后开始负重时间、骨折愈合时间、Harris功能评分数值、Harris功能评分优良情况、并发症等方面是否优于DHS,与现有的综述和meta分析不同的是,本研究针对不稳定型粗隆间骨折固定方式的选择,纳入了最新的随机对照试验,得出了较全面的结论。
本研究也存在一定的局限性,尽管进行了全面的检索,所纳入研究在主要结局指标方面基本提示PFNA优于DHS,但近年来PFNA等髓内固定方式逐渐代替DHS等髓外固定成为主流固定方式[9],系列研究均将PFNA治疗组作为观察组,DHS治疗组作为对照组展开,因而,基于现有文献数据及结论而开展的本研究受限于相关发表偏倚,所得出结论可信度降低。
本文所纳入研究的方法学质量不一,发表语言也存在差异,增加了研究的异质性,影响结论的可信度。通过逐一去除研究进行敏感性分析得出的结果提示,Huang等[22]的研究是切口长度分析结果异质性的主要来源,这可能与相关研究对象具体骨折类型、对应手术难度和术者操作方式有关;展振江等[19]的研究是住院时间及Harris功能评分分析结果异质性的主要来源,相较于其他研究,该研究中DHS组住院时间明显长于PFNA组,术后中远期二者Harris功能评分差异较小;Zehir等[21]的研究是并发症分析结果异质性的重要来源,主要体现在除髋内翻和固定失效之外的其他并发症方面,这可能与相关研究对象一般健康情况有密切关系,该组研究对象的平均年龄较高。
本研究所纳入原始文献的研究对象平均年龄存在差异,该因素主要影响观察指标中的骨折愈合时间、术后Harris功能评分及并发症发生率,但按年龄进行亚组分析的结果提示,以上观察指标在年龄亚组间差异无统计学意义。
本研究结果表明,与DHS固定相比,PFNA固定的手术切口长度小、手术时间短、术中出血量少、术后可更早开始负重、骨折愈合时间短、术后Harris功能评分高,与之前的研究结论相一致[23,26]。在并发症方面,PFNA固定术后总体并发症发生率明显低于DHS,其中髋内翻的发生率与现有的生物力学研究结果相一致[27,28,29],其他并发症发生率低可能与其手术切口小、术中软组织损伤及出血少、术后卧床时间短等特点密切相关。但目前尚无足够的证据表明,PFNA在引起固定失效的并发症(如内固定松动、术中和术后股骨干骨折以及内固定断裂、切出、移位、退钉等)方面与DHS有明显差异。
综上所述,PFNA内固定治疗不稳定型粗隆间骨折的临床疗效优于DHS内固定,现有证据不足以证明二者用于内固定的安全效果存在统计学差异,仍需更多高质量随机对照研究提供更可靠的证据。
本文编辑:赵波
Biography

姜保国,现任北京大学人民医院院长、北京大学骨科学系主任、北京大学创伤医学中心主任、中国和国际创伤救治联盟主席、教育部创伤救治与神经再生重点实验室主任。兼任中华医学会常务理事、中华医学会创伤学分会第七届主任委员、中华医学会骨科学分会副主任委员、中国医师协会创伤外科医师分会侯任主任委员、北京医学会骨科学分会主任委员、中国医师协会肩肘外科工作委员会主任委员、中华医学会骨科学分会足踝外科学组组长、国际矫形与创伤外科学会中国分会副主席、中国医院协会大学附属医院分会主任委员。
主要研究领域包括周围神经损伤修复与中枢重塑、严重创伤规范化救治、关节周围骨折等。
主持国家自然科学基金、北京自然科学基金、国家高技术研究发展计划(863计划)、 “十一五” 国家科技支撑计划、卫生公益行业科研专项、北京市科学技术委员会重大研究专项、国家重点基础研究发展计划(973计划)等多项课题;2006年度获国家杰出青年基金资助,2012年作为团队学术带头人获得教育部创新团队,2013年作为首席科学家获国家973计划项目。发表学术论文370余篇,在国际SCI杂志Lancet、Spine等杂志发表论文69篇;获国家发明专利9项、实用新型专利15项;主编或主译《关节周围骨折》等著作21部;作为第一完成人获国家科学技术进步奖二等奖、教育部高等学校科学研究优秀成果奖(科学技术)技术发明一等奖和科技进步一等奖、中华医学科技进步奖一等奖;获得何梁何利基金科学与技术进步奖、吴阶平-保罗·杨森医学医药奖、国际顾氏和平奖、王正国基金会终身成就奖。
Funding Statement
国家科技部重点研发项目(2018YFB1105504)、国家自然科学基金(31771322、31571235、81671215)、北京市科学技术委员会科技新星交叉项目(2018019)、教育部创新团队(IRT-16R01)和教育部重点实验室
Supported by Major R&D Program of National Ministry of Science and Technology (2018YFB1105504),National Natural Science Foundation of China (31771322, 31571235, 81671215), Beijing Municipal Science and Technology Commission Science and Technology Nova Cross Project (2018019),the Ministry of Education Innovation Program of China (IRT-16R01)
Contributor Information
张 培训 (Pei-xun ZHANG), Email: zhangpeixun@bjmu.edu.cn.
姜 保国 (Bao-guo JIANG), Email: jiangbaoguo@vip.sina.com.
References
- 1.Gullberg B, Johnell O, Kanis JA. World-wide projections for hip fracture. Osteoporos Int. 1997;7(5):407–413. doi: 10.1007/pl00004148. [DOI] [PubMed] [Google Scholar]
- 2.Kanis JA, Johnell O, De Laet C, et al. International variations in hip fracture probabilities: implications for risk assessment. J Bone Miner Res. 2002;17(7):1237–1244. doi: 10.1359/jbmr.2002.17.7.1237. [DOI] [PubMed] [Google Scholar]
- 3.Mattisson L, Bojan A, Enocson A. Epidemiology, treatment and mortality of trochanteric and subtrochanteric hip fractures: data from the Swedish fracture register. BMC Musculoskelet Disord. 2018;19(1):369. doi: 10.1186/s12891-018-2276-3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 4.Lizaur-Utrilla A, Gonzalez-Navarro B, Vizcaya-Moreno MF, et al. Reasons for delaying surgery following hip fractures and its impact on one year mortality. Int Orthop. 2019;43(2):441–448. doi: 10.1007/s00264-018-3936-5. [DOI] [PubMed] [Google Scholar]
- 5.Brunner LC, Eshilian-Oates L, Kuo TY. Hip fractures in adults. Am Fam Physician. 2003;67(3):537–542. [PubMed] [Google Scholar]
- 6.Hagino H, Endo N, Harada A, et al. Survey of hip fractures in Japan: recent trends in prevalence and treatment. J Orthop Sci. 2017;22(5):909–914. doi: 10.1016/j.jos.2017.06.003. [DOI] [PubMed] [Google Scholar]
- 7.Saudan M, Lübbeke A, Sadowski C, et al. Pertrochanteric fractures: is there an advantage to an intramedullary nail? A rando-mized, prospective study of 206 patients comparing the dynamic hip screw and proximal femoral nail. J Orthop Trauma. 2002;16(6):386–393. doi: 10.1097/00005131-200207000-00004. [DOI] [PubMed] [Google Scholar]
- 8.Knobe M, Gradl G, Ladenburger A, et al. Unstable intertrochanteric femur fractures: Is there a consensus on definition and treatment in Germany? Clin Orthop Relar Res. 2013;471(9):2831–2840. doi: 10.1007/s11999-013-2834-9. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 9.Lenich A, Vester H, Nerlich M, et al. Clinical comparison of the second and third generation of intramedullary devices for trochanteric fractures of the hip: Blade vs. screw. Injury. 2010;41(12):1292–1296. doi: 10.1016/j.injury.2010.07.499. [DOI] [PubMed] [Google Scholar]
- 10.Giraud B, Dehoux E, Jovenin N, et al. Pertrochanteric fractures: a randomized prospective study comparing dynamic screw plate and intramedullary fixation. Rev Chir Orthop Reparatrice Appar Mot. 2005;91(8):732–736. doi: 10.1016/s0035-1040(05)84484-8. [DOI] [PubMed] [Google Scholar]
- 11.Yamauchi K, Fushimi K, Shirai G, et al. Comparison of func-tional recovery in the very early period after surgery between plate and nail fixation for correction of stable femoral intertrochanteric fractures: a controlled clinical trial of 18 patients. Geriatr Orthop Surg Rehabil. 2014;5(2):63–68. doi: 10.1177/2151458514527607. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 12.Guerra MT, Pasqualin S, Souza MP, et al. Functional recovery of elderly patients with surgically-treated intertrochanteric fractures: preliminary results of a randomised trial comparing the dynamic hip screw and proximal femoral nail techniques. Injury. 2014;45(Suppl. 5):S26–S31. doi: 10.1016/S0020-1383(14)70017-8. [DOI] [PubMed] [Google Scholar]
- 13.Liberati A, Altman DG, Tetzlaff J, et al. The PRISMA statement for reporting systematic reviews and meta-analyses of studies that evaluate health care interventions: explanation and elaboration. J Clin Epidemiol. 2009;62(10):e1–e34. doi: 10.1016/j.jclinepi.2009.06.006. [DOI] [PubMed] [Google Scholar]
- 14.董 宝铁, 高 伟, 周 振东. 动力髋螺钉与防旋型股骨近端髓内钉治疗高龄不稳定型股骨粗隆间骨折比较. 现代仪器与医疗. 2015;21(2):86–87, 92. [Google Scholar]
- 15.陈 振宇, 黄 福才, 钟 巍巍. PFNA治疗高龄股骨粗隆间不稳定型骨折应用研究. 中国社区医师(医学专业) 2012;14(21):198–199. [Google Scholar]
- 16.于 长明. 股骨粗隆间不稳定骨折应用PFNA和DHS内固定的比较. 中国实用医药. 2014;9(22):61–62. [Google Scholar]
- 17.白 愉乐. PFNA和DHS内固定治疗股骨粗隆间不稳定骨折的比较研究. 中国现代药物应用. 2015;9(20):63–64. [Google Scholar]
- 18.韩 成龙. 老年股骨粗隆间不稳定骨折不同内固定方法的疗效比较. 河北医药. 2011;33(22):3390–3392. [Google Scholar]
- 19.展 振江, 李 明, 张 元凯, et al. PFNA与DHS治疗老年股骨粗隆间不稳定性骨折疗效对比. 山东大学学报(医学版) 2013;51(12):92–94, 99. [Google Scholar]
- 20.Xu YZ, Geng DC, Mao HQ, et al. A comparison of the proximal femoral nail antirotation device and dynamic hip screw in the treatment of unstable pertrochanteric fracture. J Int Med Res. 2010;38(4):1266–1275. doi: 10.1177/147323001003800408. [DOI] [PubMed] [Google Scholar]
- 21.Zehir S, Zehir R, Zehir S, et al. Proximal femoral nail antirotation against dynamic hip screw for unstable trochanteric fractures; a prospective randomized comparison. Eur J Trauma Emerg Surg. 2015;41(4):393–400. doi: 10.1007/s00068-014-0463-y. [DOI] [PubMed] [Google Scholar]
- 22.Huang SG, Chen B, Zhang Y, et al. Comparison of the clinical effectiveness of PFNA, PFLCP, and DHS in treatment of unstable intertrochanteric femoral fracture. Am J Ther. 2017;24(6):e659–e666. doi: 10.1097/MJT.0000000000000346. [DOI] [PubMed] [Google Scholar]
- 23.Yin S, Dai X, Zhang DF, et al. Is proximal femoral nail antirotation superior to gamma nail and dynamic hip screw in treatment of intertrochanteric fractures? A pairwise and network meta-analysis. Int J Clin Exp Med. 2016;9(12):22993–23007. [Google Scholar]
- 24.Ma KL, Wang X, Luan FJ, et al. Proximal femoral nails antirotation, Gamma nails, and dynamic hip screws for fixation of intertrochanteric fractures of femur: A meta-analysis. Orthop Traumatol Surg Res. 2014;100(8):859–866. doi: 10.1016/j.otsr.2014.07.023. [DOI] [PubMed] [Google Scholar]
- 25.Swart E, Makhni EC, Macaulay W, et al. Cost-effectiveness ana-lysis of fixation options for intertrochanteric hip fractures. J Bone Joint Surg Am. 2014;96(19):1612–1620. doi: 10.2106/JBJS.M.00603. [DOI] [PubMed] [Google Scholar]
- 26.程 建, 雷 会宁, 冯 仕明, et al. PFNA与DHS治疗不稳定型股骨粗隆间骨折的Meta分析. 重庆医学. 2016;45(21):2956–2961. [Google Scholar]
- 27.Audigé L, Hanson B, Swiontkowski MF. Implant-related complications in the treatment of unstable intertrochanteric fractures: meta-analysis of dynamic screw-plate versus dynamic screw-intramedullary nail devices. Int Orthop. 2003;27(4):197–203. doi: 10.1007/s00264-003-0457-6. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 28.Parker MJ, Handoll HH. Gamma other cephalocondylic intra-medullary nails versus extramedullary implants for extracapsular hip fractures in adults [J]. Cochrane Database Syst Rev. 9): CD000093 2010 [Google Scholar]
- 29.Weiser L, Ruppel AA, Nüchtern JV, et al. Extra- vs. intra-medullary treatment of pertrochanteric fractures: a biomechanical in vitro study comparing dynamic hip screw and intramedullary nail. Arch Orthop Trauma Surg. 2015;135(8):1101–1106. doi: 10.1007/s00402-015-2252-4. [DOI] [PubMed] [Google Scholar]



