Abstract
目的
对比直接前入路(direct anterior approach,DAA)与前外侧入路(anterolateral approach, ALA)行全髋关节置换术的早期临床疗效,了解两种手术方式的安全性及术后功能恢复情况。
方法
选择2015年1月至2016年5月贵州省人民医院骨科行人工髋关节置换术(total hip arthroplasty, THA)治疗的50例患者,随机分成2组,25例 25髋行直接前入路人工全髋关节置换术(DAA-THA), 其中男16例 16髋,女9例 9 髋,平均年龄(62±2)岁(48~76岁), 疾病组成为髋关节骨关节炎11 例 11 髋、股骨头缺血性坏死(Ⅲ~Ⅳ期)10 例 10 髋和髋臼发育不良(Crowe 2型)4例4髋,体重指数(body mass index, BMI)(23.26 ±4.95) kg/m 2(19.6~29.5 kg/m 2),术前 Harris 评分 (33.4 ±15.5)分 (17.9~48.9分);同期 25例 25 髋行前外侧入路人工全髋关节置换术(ALA-THA),其中男 18例 18髋,女7例7髋,平均年龄(59±3)岁(43~72岁),疾病组成为髋关节骨关节炎 10 例 10 髋、股骨头缺血性坏死(Ⅲ~Ⅳ期)12 例 12 髋和髋臼发育不良(Crowe 2型)3例3髋, BMI 为(25.35±5.8) kg/m 2 (18.2~29.8 kg/m 2),术前 Harris 评分 (38.6±16.7)分(23.1~56.5分)。分别对两组的手术时间、切口长度、术中出血量、术后关节功能恢复情况进行评估。
结果
手术时间:DAA组(108.33±18.5) min(98~135 min),ALA组(103.26±15.5) min,(85~116 min),两组之间差异无统计学意义(P>0.05);手术切口:DAA组平均手术切口长度(10.3±1.75) cm(8.7~12.2 cm),ALA 组平均切口长度(9.6±1.65) cm(7.9~11.2 cm), 两组之间差异无统计学意义(P>0.05);出血量:DAA 组(210±135) mL(130~400 mL),ALA 组(230±145) mL(160~450 mL),两组之间差异无统计学意义(P>0.05);两组患者随访平均时间 6 个月(6~12个月),术后 3 个月 Harris 评分,DAA组(88.7±9.05)分(79.1~97.2)分,ALA 组(86.5±7.75)分(77.9~93.4分),两组之间差异无统计学意义(P>0.05),术后6个月,Harris 评分,DAA 组(93.5±5.85)分(87.4~99.1分),ALA 组(90.9±5.15)分(86.9~97.2分),两组之间差异无统计学意义(P>0.05);ALA组术后早期随访患者髋关节的外展肌力、步态较 DAA 组差。
结论
直接前入路髋关节置换术与前外侧常规入路髋关节置换术均可取得较好的早期疗效,但直接前入路早期步态更优于前外侧常规入路。
Keywords: 人工全髋关节置换术, 直接前入路, 前外侧入路
Abstract
Objective
To evaluate the early clinical effects of direct anterior approach (DAA) versus anterolateral approach (ALA) on safety and functional recovery following total hip arthroplasty (THA).
Methods
Between January 2015 and May 2016, a randomized clinical trial was performed at Guizhou Provincial People’s Hospital. A total of 50 patients who underwent THA were allocated for either the DAA (n=25) or ALA (n=25). DDA group had 25 patients (25 hips), including 16 males and 9 females, with the mean age of (62±2) years, BMI of (23.26 ±4.95) kg/m 2(range: 19.6 to 29.5), and preoperative Harris score of (33.4 ±15.5) (range: 17.9 to 48.9). Eleven cases were diagnosed as primarily hip osteoarthritis, 4 were developmental dysplasia of the hip (DDH, Crowe 2) and 10 were hip avascular necrosis (AVN, Stages 3 to 4). ALA group had 25 patients (25 hips), including 18 males and 7 females, with the mean age of (59±3) years, BMI of (25.35 ±5.8) kg/m 2(range: 18.2 to 29.8), and preoperative Harris score of (38.6 ± 16.7) (range: 23.1 to 56.5). Ten cases were diagnosed as primarily hip osteoarthritis, 3 were developmental dysplasia of the hip (DDH, Crowe 2) and 12 were hip avascular necrosis (AVN, Stages 3 to 4). Operation time, incision length, intra-operative blood loss and functional recovery of hip postoperatively were compared between the two groups.
Results
The surgical incision of both groups were stageⅠhealing. The mean follow-up was 6 months. There was no significant difference regarding operation time, incision length, and intra-operative blood loss between the two groups. However, we also found that there was no significant difference in the Harris score 3 months and 6 months postoperatively. In addition, two patients in ALA group suffered claudication (physical examination: abduction dysfunction of hip). We also found that DAA group resulted in better recovery of abductor strength and gait than ALA group during early follow-up.
Conclusion
Both DAA and ALA could obtain good results of early curative effect following THA. Moreover, DAA resulted in better gait than ALA during early follow-up.
Keywords: Total hip arthroplasty, Direct anterior approach, Anterolateral approach
人工全髋关节置换术(total hip arthroplasty, THA)可以有效地缓解各种严重髋关节疾病的疼痛、改善关节功能以及恢复行走能力,但是部分患者在术后1年内或者更长的时间里仍然步态异常[1],另一部分患者术后发生脱位,有学者发现初次人工髋关节置换术后髋关节脱位发生率约为2%~5%[2,3],这些情况的发生给患者带来了极大的痛苦,并且增加了患者的经济负担。由于髋关节术后脱位多为后脱位,因此有学者提出后外侧入路对后方肌肉、软组织的损伤是造成后方不稳的一个因素,临床研究证实,修补后方关节囊或修复短外旋肌群有助于减少人工髋关节置换术后脱位的发生[4,5,6,7]。另有学者则将研究的方向放在手术切口入路上[8],如采取直接前入路(direct anterior approach, DAA)、前外侧入路(anterolateral approach, ALA)等,该类手术切口强调不切断或者不完全切断臀中肌和外旋肌群。近年来快速康复被大家广泛关注,其内容包括术前准备、手术技术及术后康复,目前常采用的手术方式多为后外侧入路,将其与直接前入路以及前外侧入路进行对比,发现后两者优于前者,但将DAA及ALA直接进行对比研究的较为少见。贵州省人民医院骨科自2014年开始开展直接前入路人工全髋关节置换术以及前外侧入路人工全髋关节置换术,现选择2015年1月至2016年5月收治的50例(髋)髋关节置换患者,随机分为两组,采用DAA及ALA进行人工全髋关节置换术,对手术时间、切口长度、术中出血量、术后关节功能恢复情况进行比较,旨在探讨其疗效的差异性,为临床工作提供参考。
1. 资料与方法
1.1. 病例资料
选择2015年1月至2016年5月在贵州省人民医院骨科髋关节疾病患者,共50例50髋,随机分为两组,其中DAA组25 例 25髋,男16例 16髋,女9例 9 髋,平均年龄(62±2)岁(48~76岁),疾病组成为髋关节骨关节炎11 例 11 髋、股骨头缺血性坏死(Ⅲ~Ⅳ期)10 例 10 髋和髋臼发育不良(Crowe 2型)4例4髋,体重指数(body mass index, BMI) (23.26±4.95) kg/m2(19.6~29.5),术前 Harris 评分 (33.4±15.5)分(17.9~48.9分);ALA组25例 25 髋,男 18例 18髋,女7例7髋,平均年龄(59±3)岁(43~72岁),疾病组成为髋关节骨关节炎 10 例 10 髋、股骨头缺血性坏死(Ⅲ~Ⅳ期)12 例 12 髋和髋臼发育不良(Crowe 2型)3例3髋,体重指数 BMI (25.35±5.8) kg/m2 (18.7~29.9 kg/m2),术前 Harris 评分 (38.6±16.7)分(23.1~56.5分)。假体均为美国强生公司生物型假体(Pinnacle臼杯,Corail及TRI-LOCK股骨柄)。本研究开始前已经贵州省人民医院医学伦理委员会审查批准,所有参加研究的患者均签署知情同意书。
1.1.1 纳入标准 (1)单侧初次全髋关节置换者;(2)股骨头缺血性坏死(Ⅲ~Ⅳ期)者;(3)髋关节退行性骨关节病者;(4)髋臼发育不良(Crowe 2型)需要手术治疗者;(5)体重指数小于 30 kg/m2者;(6)同意参加此临床研究并签署知情同意书者;(7)既往患髋无手术史者。
1.1.2 排除标准 (1)外展肌力丧失或者相对减弱者;(2)拒绝参加此临床研究者;(3)肥胖者(BMI≥30 kg/m2);(4)严重的骨质疏松者;(5)髋关节翻修者;(6)髋臼发育不良(Crowe 3、4 型)及髋臼缺损患者;(7)股骨近端畸形需要截骨者。
1.2. 方法
1.2.1 术前准备 患者入院后随机分为到不同手术方式组,两组患者均完善术前检查,高血压患者术前将患者血压控制在(120~135)/(80~90) mmHg(1 mmHg=0.133 kPa),糖尿病空腹血糖控制在 7.9 mmol/L 以下。术前常规备皮、不留置导尿管。术前 30 min预防性应用抗生素。
1.2.2 手术方法 所有患者均采用喉罩全身麻醉。DAA组:患者取仰卧位,将髋关节置于手术床可活动的部位,保证髋关节能够过伸30°,以利于手术操作时股骨端的暴露。先确定髂前上棘和股骨大转子位置,从髂前上棘外侧两横指、远端两横指处开始向远端做一约 8 ~10 cm 切口 (图1),逐层切开皮肤、皮下组织、筋膜,将阔筋膜从其中间切开并将阔筋膜肌纤维向外侧牵开,暴露Hueter间隙。分离并电凝旋股外侧动脉的升支,暴露前方关节囊。“U”形切开前方关节囊后,用两把钝性拉钩环抱股骨颈,骨颈截骨后取出股骨头并显露臼(图2),用带双偏心距的工具磨锉髋臼、植入髋臼杯,再将手术床远端下降约 30°(图3),患肢极度外旋内收,松解股骨近端关节囊后外上侧附着处,提升显露股骨近端,用带双偏心距的试模锉常规逐号扩髓植入股骨假体(图4),安装股骨头复位关节,检查髋关节活动度及稳定性。根据情况缝合前方关节囊,留置引流管,连接自体血回输装置,缝合阔筋膜及皮肤。ALA组均采用Watsons-Jones入路[9]。为减轻术后的疼痛,两组患者手术缝合过程中均沿切口周围注射“鸡尾酒”镇痛剂(0.9%注射用NaCl溶液100 mL+罗哌卡因注射液30 mg+酮咯酸氨丁三醇注射液30 mg), 记录手术时间、切口长度、术中出血量和术后关节功能恢复情况(Harris 评分见表1)。
1.
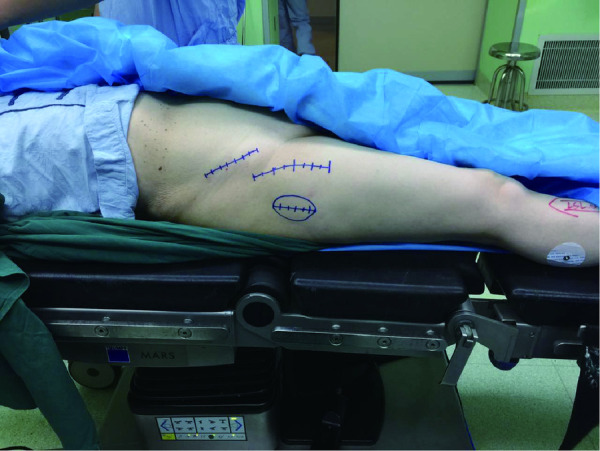
DAA皮肤切口定位
Localization of incision for DAA
2.
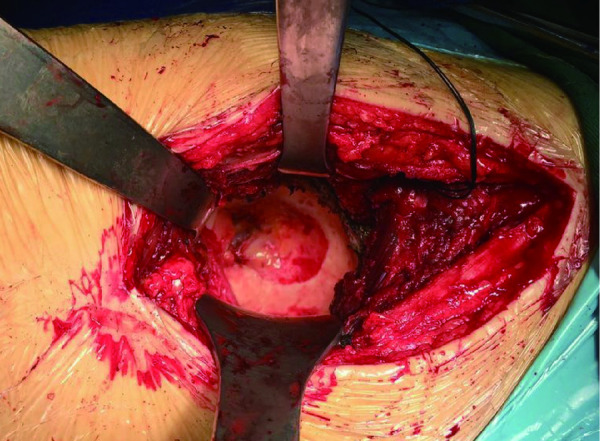
术中显露髋臼
Exposure for the acetabulum
3.
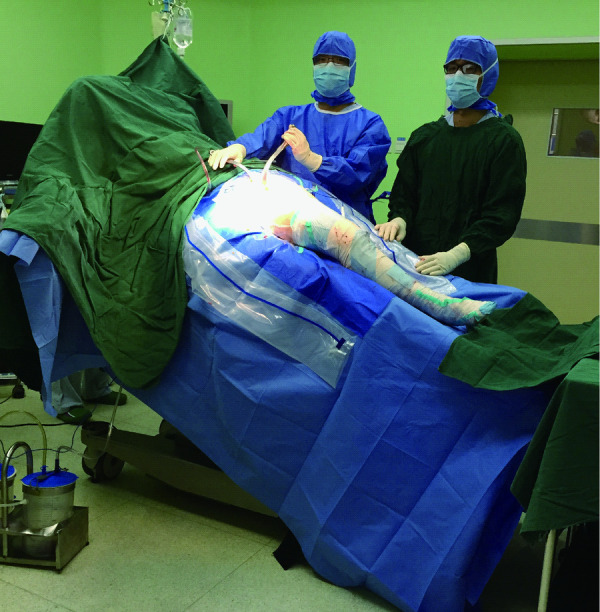
患者术中体位
The intraoperative position for patients
4.
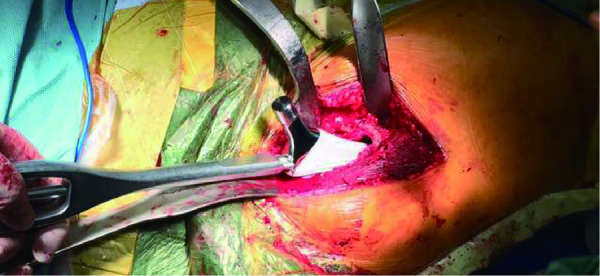
植入股骨假体
Implanting the femoral prosthesis
1.
DAA组与ALA组手术时间、切口长度及出血量对比
Statistical result of operation time, incision length, and intra-operative blood loss comparing DAA and ALA for total hip arthroplasty
| Items | DAA | ALA | t | P | ||||||
| x±s | Range | x±s | Range | |||||||
| DAA, direct anterior approach; ALA, anterolateral approach. | ||||||||||
| Operation time/min | 108.3±18.5 | 98-135 | 103.3±15.5 | 85-116 | 3.741 | 0.306 | ||||
| Incision length/cm | 10.3±1.8 | 8.7-12.2 | 9.6±1.7 | 7.9-11.2 | -1.581 | 0.092 | ||||
| Blood loss/mL | 210±135 | 130-400 | 230±145 | 160-450 | -6.072 | 0.178 | ||||
1.3. 术后处理
术后当天均嘱患者于卧床期间行下肢功能锻炼,包括踝泵及股四头肌等长收缩训练,术后第2天拔除引流管、复查X线片后即鼓励患者下地活动,术后3个月、6个月随访进行Harris评分。
1.4. 统计学分析
采用 SPSS 13.0 统计软件进行分析,计量资料以均数±标准差表示,组间比较采用t检验, P<0.05 认为差异有统计学意义。
2. 结果
2.1. 一般资料
直接前入路组(DAA 组):平均手术时间(108.33±18.5) min(98~135 min),平均手术切口长度(10.3±1.75) cm (8.7~12.2 cm),平均出血量(210±135) mL(130~400 mL)。前外侧组(ALA 组):平均手术时间 (103.26±15.5) min (85~116 min),平均切口长度 (10.3±1.75)cm(8.7~12.2 cm),平均出血量(230±145) mL(160~450 mL)。手术时间、切口长度及出血量两组间差异均无统计学意义(P>0.05,表1)。
2.2. 髋关节功能评分
两组患者术前与术后 3 个月 Harris 评分比较,差异均有统计学意义(表2);6 个月随访的Harris评分,分别进行两组组内术前与术后 6 个月、术后 3 个月与术后 6 个月比较,除了DAA 组术后 3个月、6 个月评分差异无统计学意义,其余组差异均有统计学意义(表2、3);两组间术后 3 个月、术后 6 个月差异均无统计学意义(表3)。
2.
术前与术后 3 个月 Harris 评分比较
Harris score comparing pre-operation and 3-months-post-operation of DAA and ALA for total hip arthroplasty
| Group | Harris score of pre-operation | Harris score of post-operation | t | P |
| DAA, direct anterior approach; ALA, anterolateral approach. | ||||
| DAA | 33.4 ±15.5 | 88.7 | -18.215 | <0.01 |
| ALA | 38.6 ± 16.7 | 86.5 | -17.831 | <0.01 |
3.
术后 3 个月与术后 6 个月 Harris 评分比较(组间)
Harris score comparing DAA and ALA for total hip arthroplasty at 3-months post-operatively and 6-months post-operatively
| Time point | DAA | ALA | t | P |
| DAA, direct anterior approach; ALA, anterolateral approach. | ||||
| 3-months | 88.7±10.8 | 86.5±10.2 | 1.601 | 0.137 |
| 6-months | 93.5±11.6 | 90.9±11.1 | 0.352 | 0.527 |
2.3. 优良情况
结合Harris 评分制定优良标准:90~100 分为优,80~89 分为良,70~79 分为中,小于 70 分为差。对术后 3 个月、术后 6 个月的 Harris 评分进行进行优良率的计算,术后 3 个月,DAA 组优良率达到 92%,ALA 组 88%;术后 6 个月,两组优良均达到100%。
2.4. 手术切口愈合情况及假体情况
所有患者伤口均达Ⅰ/甲愈合,双下肢基本等长,两组患者术后第2天拔除引流管并复查X线片后可在助行器辅助下负重行走,DAA组行走良好,ALA 组术后1个月仍有2例中度跛行(跛行率8%), 查体提示外展功能受限,3个月后症状逐渐消失。术后随访,前期 ALA 组患者外展肌和步态较 DAA 组差,后期 ALA 组上述症状明显得到改善。
所有患者均于手术当日(手术结束时间在中午12:00前)或次日(手术结束时间在中午12:00后)复查X线片,并于出院前和术后第1、2、3、6个月进行复查,均提示假体位置良好,髋臼前倾角、外展角在理想范围之内,未见假体松动。
3. 讨论
3.1. 手术入路
全髋关节置换术进入临床应用40多年,已成为关节手术中应用最多和最成功的手术方式之一。近年来,随着材料科学的迅猛发展,假体的设计及改进假体寿命的同时,如何减小手术本身带来的创伤成为研究热点。
3.1.1 前方直接入路 前方直接入路为本研究所采用术式之一,有学者认为,相比其他的全髋关节置换术,DAA 入路在对肌肉和周围软组织的保护方面有一定的优势[10],而Matta等[11]也报道了DAA术后的脱位率仅为0.6%。同时也有学者认为就术后早期的功能恢复情况而言,DAA是一种安全有效的方法[12,13]。
3.1.2 前外侧入路 由于前外侧入路有时需要部分切断臀中肌和 L 型切开臀小肌及其下关节囊,而臀中肌、臀小肌相互作用对于步态以及关节的稳定起着重要的作用,沈军等[14]认为前外侧入路切断臀中肌造成外展无力极易出现跛行,国外也有报道前外侧入路术后容易导致外展肌功能障碍[15]。
3.2. 手术并发症
随着人工全髋关节置换术的推广应用,在取得令人满意疗效的同时,也伴随着一系列并发症的发生,常见的并发症有术中神经、血管的损伤,由于本研究随访时间较短,故只对入路相关的并发症作出讨论。
3.2.1 股外侧皮神经的损伤 DAA最常见的并发症即为股外侧皮神经损伤,股外侧皮神经通常位于缝匠肌与阔筋膜张肌之间,或穿过缝匠肌,有学者通过对中国人的股外侧皮神经走行进行研究得出髂前上棘下偏外侧为手术的相对安全区的结论[16]。本研究出现1例股外侧皮神经损伤的病例,术后出现大腿前外侧皮肤感觉减退,经过对症治疗后症状逐渐缓解。
3.2.2 旋股外侧动脉的处理 DAA入路中,旋股外侧动脉处理不当容易引起术后血肿形成,常规处理方法为结扎,本研究患者均采用电凝处理,未发生术后血肿。
3.2.3 肌肉损伤 DAA入路中,手术切口的暴露至关重要,术中Hohmann 拉钩放置的位置不佳以及牵拉的力度不当,均可能导致阔筋膜张肌或者股直肌的损伤,故而谨慎地处理暴露对避免肌肉损伤相当重要。
3.3. 术后早期并发症
术后早期并发症最常见的是脱位,许多临床研究发现,术后对髋关节后方结构的修复和加强重建,可以明显降低脱位率[5,6],由于前方入路强调从肌间隙入路,在保留后方肌肉软组织结构完整性的同时还可以修补前方关节囊[17],患者术后早期便可以进行髋关节较大程度的屈曲、内旋和内收动作。因此,不破坏髋关节后侧稳定性的前方入路,在理论上脱位率更低。本研究两组患者均未发生术后脱位。
此外,关节置换术后感染、血肿、下肢深静脉血栓也是较为常见的并发症,本组患者未出现感染和血肿,而下肢深静脉血栓通常发生在术后需要长期卧床的患者,本研究两组患者均在术后早期下地活动以及行功能锻炼,并予以积极抗凝治疗,并未出现下肢深静脉血栓。
本研究尚存在局限性:(1)样本量较小;(2)随访时间较短,中长期的疗效有待进一步随访;(3)没有单一针对外展功能的评分量表,导致不能准确地描述术后关节功能情况。
综上所述,通过对比研究,DAA和ALA在手术时间、切口长度、术中出血量上差异无统计学意义,但DAA的手术时间跨度较大,可能因为DAA对手术者的解剖学、手术操作要求较高,有较长的学习曲线,但熟练后手术时间会逐渐缩短。两组患者术后Harris评分较术前均有明显提高,但DAA组的优良率明显高于ALA组,且ALA组术后1个月后仍有2例患者出现跛行,考虑可能与ALA术中损伤臀中肌,导致患者外展肌力受损有关。由于目前暂无针对外展功能的量化评分测定,而本课题组暂不具备步态分析的设备及条件,所以只能根据手术方式来进行推测,以期能够通过长期随访制定特定的关节功能评分量表。此外,两种手术入路方式3个月以后疗效差异无统计学意义,因而认为DAA和ALA均是安全有效的全髋关节置换入路方式。
(本文编辑:王 蕾)
Funding Statement
贵州省科技计划(黔科合SY字[2015]3044; 贵州省人民医院国家自然科学基金补助基金项目 (黔科合平台人才[2017]5724)
the Science Foundation of Guizhou Province[No. (2015) 3044]; the Subsidy Fundation of National Natural Science Fundation of Guizhou Provincial People’s Hospital (Guizhou Science and Technology Platform [2017]5724])
References
- 1.Mccrory JL, White SC, Lifeso RM. Vertical ground reaction forces: objective measures of gait following hip arthroplasty. Gait Posture. 2001;14(2):104–109. doi: 10.1016/s0966-6362(01)00140-0. [DOI] [PubMed] [Google Scholar]
- 2.Morrey BF. Difficult complications after hip joint replacement. Dislocation. Clin Orthop Relat Res. 1997;(344):179. [PubMed] [Google Scholar]
- 3.Brennan SA, Khan F, Kiernan C, et al. Dislocation of primary total hip arthroplasty and the risk of redislocation. Hip Int. 2012;22(5):500–504. doi: 10.5301/HIP.2012.9747. [DOI] [PubMed] [Google Scholar]
- 4.Van Warmerdam JM, Mcgann WA, Donnelly JR, et al. Achilles allograft reconstruction for recurrent dislocation in total hip arthroplasty. J Arthroplasty. 2011;26(6):941–948. doi: 10.1016/j.arth.2010.12.014. [DOI] [PubMed] [Google Scholar]
- 5.White RE, Forness TJ, Allman JK, et al. Effect of posterior capsular repair on early dislocation in primary total hip replacement. Clin Orthop Relat Res. 2001;(393):163–167. doi: 10.1097/00003086-200112000-00019. [DOI] [PubMed] [Google Scholar]
- 6.Goldstein WM, Gleason TF, Kopplin M, et al. Prevalence of dislocation after total hip arthroplasty through a posterolateral approach with partial capsulotomy and capsulorrhaphy. J Bone Joint Surg Am. 2001;83(A Suppl):2–7. doi: 10.2106/00004623-200100021-00002. [DOI] [PubMed] [Google Scholar]
- 7.Pellicci PM, Bostrom M, Poss R. Posterior approach to total hip replacement using enhanced posterior soft tissue repair. Clin Orthop Relat Res. 1998;(355):224–228. doi: 10.1097/00003086-199810000-00023. [DOI] [PubMed] [Google Scholar]
- 8.张 先龙, 蒋 垚, 陈 云苏. 人工髋关节外科学. 北京: 人民军医出版社; 2009. pp. 431–432. [Google Scholar]
- 9.吕 厚山. 现代人工关节外科学. Vol. 520 北京: 人民卫生出版社; 2006. [Google Scholar]
- 10.Siguier T, Siguier M, Brumpt B. Mini-incision anterior approach does not increase dislocation rate: a study of 1037 total hip replacements. Clin Orthop Relat Res. 2004;(426):164–173. doi: 10.1097/01.blo.0000136651.21191.9f. [DOI] [PubMed] [Google Scholar]
- 11.Matta JM, Shahrdar C, Ferguson T. Single-incision anterior approach for total hip arthroplasty on an orthopaedic table. Clin Orthop Relat Res. 2005;(441):115–124. doi: 10.1097/01.blo.0000194309.70518.cb. [DOI] [PubMed] [Google Scholar]
- 12.Nakata K, Nishikawa M, Yamamoto K, et al. A Clinical comparative study of the direct anterior with mini-posterior approach: two consecutive series. J Arthroplasty. 2009;24(5):698–704. doi: 10.1016/j.arth.2008.04.012. [DOI] [PubMed] [Google Scholar]
- 13.Restrepo C, Parvizi J, Pour AE, et al. Prospective randomized study of two surgical approaches for total hip arthroplasty. J Arthroplasty. 2010;25(5):671–679. doi: 10.1016/j.arth.2010.02.002. [DOI] [PubMed] [Google Scholar]
- 14.沈 军, 邹 天明, 王 东来, et al. 改良外侧小切口全髋关节置换术的疗效分析. 中国骨与关节损伤杂志. 2012;27(10):876–878. [Google Scholar]
- 15.Lachiewicz PF. Abductor tendon tears of the hip: evaluation and management. J Am Acad Orthop Surg. 2011;19(7):385–391. doi: 10.5435/00124635-201107000-00001. [DOI] [PubMed] [Google Scholar]
- 16.Van Oldenrijk J, Hoogervorst P, Schaap GR, et al. Two-incision minimally invasive total hip arthroplasty-results and complications. Hip Int. 2011;21(1):81–86. doi: 10.5301/hip.2011.6302. [DOI] [PubMed] [Google Scholar]
- 17.桑 伟林, 朱 力波, 马 金忠, et al. 微创直接前入路全髋关节置换术. 国际骨科学杂志. 2010;31(5):266–267. [Google Scholar]


