Abstract
Wohnungslosigkeit ist Ausdruck ausgeprägter sozialer Exklusionsphänomene und trifft besonders häufig Menschen mit seelischen Erkrankungen. Hierbei gehen die Erkrankungen meist der Wohnungslosigkeit vorweg, wobei einige seelische Störungen erst infolge der Wohnungslosigkeit auftreten. International wurde eine Vielzahl therapeutischer Unterstützungsformen für wohnungslose Menschen mit seelischen Erkrankungen evaluiert mit vorwiegend aufsuchenden Behandlungsstrategien. Dies wird häufig kombiniert mit niedrigschwelliger Zurverfügungstellung von Wohnraum. Hierbei zeigen sich gute Effekte auf die Zeit des Verbleibs in Wohnungen und auf die Verbesserung psychiatrischer Symptome, allerdings keine ausreichenden Effekte auf Substanzgebrauchsstörungen. Möglichkeiten zukünftiger Projekte liegen am ehesten im Einbezug ehemals Betroffener und in der Verwendung digitaler Medien.
Schlüsselwörter: Wohnungsnot, Armut, Substanzabhängigkeit, Aufsuchende Unterstützung, Krisenerfahrung
Abstract
Homelessness is an expression of marked social exclusion phenomena and often particularly affects people with mental disorders. Mental disorders often precede the onset of homelessness but can also be a result of homelessness. Different forms of therapeutic and social support interventions have been evaluated in various countries, predominantly with an outreach treatment approach. These interventions were often combined with low threshold availability of housing programs. These showed positive effects on housing stability and reduction of psychiatric symptoms but not in reduction of substance use disorders. Peer support strategies and the use of digital media are possible options for future therapeutic strategies.
Keywords: Housing shortage, Poverty, Substance-related addiction, Outreach support, Crisis experience
Hintergrund
Marginalisierungsprozesse bis hin zur Wohnungslosigkeit sind Ausdruck sozialer Exklusions- und Abstiegsphänomene, die das Gesundheitssystem in Verbindung mit anderen Teilhabeleistungen und Institutionen des Hilfs- und Versorgungssystems vor besondere Herausforderungen stellen. Verschiedene politische Entwicklungen der letzten Jahre, welche mit der zunehmenden Wohnungslosigkeit verbunden sind, wie beispielsweise Urbanisierung, Gentrifizierung und internationale Fluchtbewegungen, stellen damit Bestrebungen nach „Inklusion“ und „gesellschaftlichen Zusammenhalt“ auf den Prüfstand. Die aktuelle COVID-19-Pandemie könnte bereits bestehende Momente der Benachteiligung verschärfen. Umfrageergebnisse der Bundesarbeitsgemeinschaft Wohnungslosenhilfe unter Einrichtungen der Wohnungslosenhilfe während der COVID-19-Pandemie weisen auf erhebliche Schwierigkeiten in der Steuerung bzw. der Aufrechterhaltung von Hilfsmaßnahmen für wohnungslose Menschen hin [7].
In der Vergangenheit waren Menschen in Wohnungslosigkeit wiederholt politischer Verfolgung ausgesetzt, was leider auch durch die Beschäftigung mit dem Phänomen Wohnungslosigkeit im psychiatrischen Kontext gefördert wurde [25, 49, 60]. Der Psychiater Kurt Schneider beschrieb beispielsweise 1934, dass wohnungslose Menschen durch eine innere Unruhe sowie „eine triebhafte Sucht nach Veränderung und etwas Neuem“ gekennzeichnet seien und bezeichnete sie als „unstete Psychopathen“ [25, 49]. Solche als wissenschaftlich deklarierten Betrachtungen und deren Verbreitung im Gesamtkontext der historischen Entwicklung ebneten den Weg zur nationalsozialistischen Verfolgung von als „asozial“ bezeichneten Menschen, die in den 1930er- und 1940er-Jahren auf der Straße lebten [23, 25]. Doch auch in der Wohnungslosenforschung der Nachkriegszeit findet sich weiterhin die Sichtweise von Obdachlosigkeit als Charakterstörung.
Nur wenigen Personen gelingt es, die soziale Notlage zu beenden
Durch eine steigende Arbeitslosigkeit sowie einer Zunahme der Mietpreise in den 1970er-Jahren und schließlich auch infolge der Wiedervereinigung stiegen die Zahlen wohnungsloser Menschen in Deutschland an. Wohnungslosigkeit wurde dabei zunehmend als eine Form neuer Armut, als ein Problem sozialer Ausgrenzungsprozesse verstanden. Durch einen in den vergangenen Jahrzehnten erneuten Anstieg der Wohnungslosenzahlen sowie eine zunehmende Verschiebung von Personen mit schweren psychischen Erkrankungen in den Versorgungsbereich der Wohnungslosenhilfe hat auch in den letzten Jahren erneut ein vermehrtes Forschungsinteresse auf diesem Gebiet eingesetzt [10, 28, 48, 51, 52]. Trotz der Bemühungen der Gemeindepsychiatrie eine Versorgung im Lebensraum der Betroffenen zu ermöglichen, scheinen die Angebote nur einen Teil der Betroffenen zu entsprechen bzw. zu erreichen [33, 57, 59]. Trotz eines langjährig etablierten Versorgungssystems im Bereich der Wohnungslosenhilfe gelingt es nur wenigen Personen, diese soziale Notlage zu beenden. Ein erneutes Umdenken hinsichtlich neuer Lösungen zur Realisierung des Anspruchs auf gesellschaftliche Teilhabe auch für Personen in sozialen Notlagen unter der Einbeziehung der Betroffenenperspektive scheint notwendig.
Bisher liegen, abgesehen von einer ersten Berliner Zählung im Rahmen der „Nacht der Solidarität“, in der 1976 obdachlose Personen erfasst wurden [56], keine offiziellen Zahlen über wohnungslose Menschen in Deutschland vor [8, 56]. Eine Schätzung der Bundesarbeitsgemeinschaft Wohnungslosenhilfe geht für 2018 von 678.000 Personen in Deutschland aus, einschließlich 441.000 anerkannten geflüchteten Menschen [8]. Demnach leben 41.000 der wohnungslosen Personen ohne jede Unterkunft auf der Straße [8]. Insbesondere der zunehmende Anteil auf der Straße lebender Familien wird dabei als alarmierend angemerkt. Der Anteil an Frauen lag bei geschätzten 59.000 (27 %); der Anteil der Kinder und Jugendlichen umfasste schätzungsweise 19.000 (8 %) Personen [8]. In einer Erhebung aus Österreich wurden 2017 21.567 wohnungslose Personen berichtet, von denen 13.900 als registrierte obdachlose Personen und 8700 Personen in Einrichtungen für wohnungslose Menschen in die Statistik Eingang fanden [10, 11]. Zahlen für die gesamte Schweiz liegen unserer Kenntnis nach nicht vor, abgesehen von einer Erhebung aus Basel aus dem Jahr 2018 nach der 50 Personen auf der Straße, 50 Personen in Notunterkünften und weitere 200 Personen in Wohnungen der Sozialhilfe leben [12]. Insgesamt erscheinen für alle drei Länder strukturierte, fortlaufende Erhebungen sinnvoll, um eine zielgerichtete Erfassung von Hilfebedarfen zu ermöglichen. Dabei sollten Planung und Umsetzung derartiger Erhebungen aufgrund der durch die Zählung möglichen Stigmatisierung eng mit Vertretungen Betroffener abgestimmt werden (siehe auch Stellungnahme der Selbstvertretung wohnungsloser Menschen e. V. [54]).
Moderne Forschungskonzepte sind zuletzt zwar zunehmend ressourcenorientiert [48], trotzdem mangelt es häufig an der Einbeziehung von Betroffenen bei der Entwicklung innovativer Lösungen und Strategien. Eine erste Schwierigkeit liegt hierbei bereits in der Operationalisierung und der Entwicklung eines einheitlichen Verständnisses für den Begriff der Wohnungslosigkeit. Während der Zählung in Berlin bezog man (orientiert an ähnlichen internationalen Zählungen) beispielsweise ausschließlich obdachlose Personen, die direkt auf der Straße lebten oder Angebote der Kältehilfe in Anspruch nahmen, mit ein und erfasste eine Zahl von 1976 Personen, die damit nur eine Teilgruppe der Betroffenen darstellen [56]. Andere Definitionen berücksichtigen darüber hinaus Personen, die z. B. in Obdachlosenwohnheimen, Frauenhäusern, Flüchtlingsunterkünften oder vorrübergehend bei Bekannten leben [20].
Insgesamt stellt das Problem der Wohnungslosigkeit eine multikausale Verkettung diverser Momente der Benachteiligung dar, die vermutlich nur in einer inter- und transdisziplinären Bearbeitung zugänglich ist und eine Einbeziehung von Tätigen im Feld, Betroffenen, Politik und wissenschaftlichen Akteuren der Medizin, Sozialwissenschaften, Stadtentwicklung etc. erforderlich macht. Im Folgenden sollen hierbei auf individuelle Aspekte sowie auch institutionelle Barrieren eingegangen werden.
Wohnungslosigkeit und psychische Erkrankungen
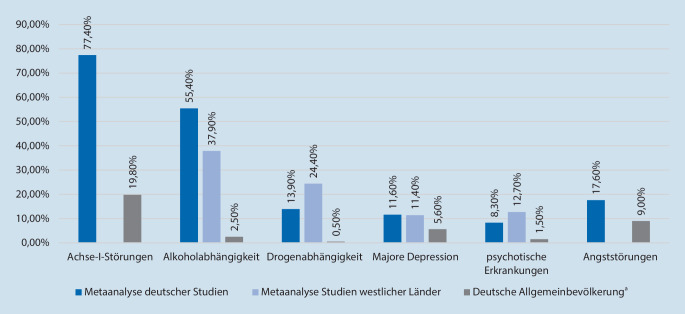
In welchem Maße sich die Entwicklung psychischer Krisen oder Störungen und soziale Prozesse bei wohnungslosen Menschen gegenseitig beeinflussen, bleibt bisher weitestgehend ungeklärt. Dass jedoch seelische Erkrankungen unter Menschen in der Extremsituation Wohnungslosigkeit gehäuft im Vergleich zu Erhebungen in der Allgemeinbevölkerung zu beobachten sind, zeigen zahlreiche nationale wie internationale Studien: Eine Metaanalyse der Universität Oxford zeigte hohe Punktprävalenzen seelischer Erkrankungen in westlichen Ländern [21]. Wobei sich in erster Linie Suchterkrankungen fanden (gepoolte Prävalenz der Alkoholabhängigkeit 37,9 %, gepoolte Prävalenz anderer Substanzabhängigkeiten 24,4 %), gefolgt von Persönlichkeitsstörungen (23,1 %), psychotischen Störungen (12,7 %) und Depressionen (11,4 %; [21]). Eine Metaanalyse deutscher Studien umfasste 1220 Personen in 11 Studien und ergab eine Einmonatsprävalenz psychischer Erkrankungen von 77,4 % unter wohnungslosen Menschen [51]. Dem gegenüber stehen Zahlen der Allgemeinbevölkerung, die in der Regel ausschließlich Personen in einem geregelten Wohnverhältnis umfassen, mit einer Einmonatsprävalenz seelischer Störungen von 19,8 % (DEGS1 [Studie zur Gesundheit Erwachsener in Deutschland]; [32]; für eine zusammenfassende Darstellung siehe Abb. 1).
Hohe Zahlen finden sind auch in Studien aus Österreich und der Schweiz [1, 12]. Eine Studie aus Salzburg erbrachte unter wohnungslosen Jugendlichen die Prävalenz seelischer Erkrankungen von 80 % (an erster Stelle Suchterkrankungen mit 65 %, dann folgen affektive Erkrankungen mit 42,5 %, Angststörungen mit 17,5 % und Essstörungen mit 17,5 %; [1]). In Zürich wurden Prävalenzen seelischer Störungen bei wohnungslosen Personen sogar von über 96 % berichtet; ebenfalls an erster Stelle Suchterkrankungen, 60,9 % Drogenabhängigkeit und 41,5 % Alkoholabhängigkeit, wobei die Prävalenzen laut Autoren etwas zu hoch liegen, da die Diagnostik nur mittels eines Kurzinterviews erfolgte [12].
Hervorzuheben ist, dass in der deutschen Metaanalyse die Raten psychotischer Erkrankungen und depressiver Störungen annähernd gleich hoch ausfallen, was in Kontrast zu anderen Gruppen in besonderen Lebenslagen wie geflüchtete Menschen oder Menschen in Haft für einen besonders hohen Anteil psychotischer Störungen unter Menschen in Wohnungslosigkeit spricht [21]. Diese Zahlen machen deutlich, dass eine Vielzahl der Personen auf der Straße unter Erkrankungen leiden, die zusätzlicher Unterstützung bedürfen, um den bestehenden Teilhabeanspruch zu ermöglichen [51]. Das hierfür gewachsene Versorgungssystem scheint jedoch nur unzureichend in der Lage zu sein, Schnittstellen zwischen Gesundheitsversorgungssystem und anderen Institutionen zu überwinden und Personen in Wohnungslosigkeit in ihrer Lebensrealität ausreichend zu erreichen und zu unterstützen. Sowohl stationäre Behandlungen sowie nur unzureichend aufsuchend organisierte ambulante Behandlungen werden den Bedarfen und Lebenslagen der Betroffenen häufig nicht gerecht, was sich in einer intensiven Nutzung des Notfall- und Akutversorgungssystems zeigt [30]. Aufgrund der weiten Verbreitung von Alkohol- und Substanzgebrauch liegt zudem ein besonderer Fokus auf dem Suchthilfebereich [27]. Hohe Zahlen von Abhängigkeitserkrankungen unter wohnungslosen Menschen – in Deutschland maßgeblich die Alkoholabhängigkeit entsprechend der einfachen Verfügbarkeit – sind dabei vermutlich Ausdruck einer Coping-Strategie in marginalisierten Lebenswirklichkeiten [37].
Für das Versorgungssystem werden dabei relevante Fragen aufgeworfen: Wie können insbesondere unter Berücksichtigung der Überwindung von Schnittstellen Menschen mit Substanzgebrauchsstörungen besser in ihrem Recht auf gesellschaftliche Teilhabe unterstützt und somit auch vor Prozessen der Marginalisierung geschützt werden und wie können Angebote des Suchthilfesystems auch die komplexen Bedarfe von Menschen in Wohnungslosigkeit besser adressieren [27, 28]?
Auch eine Fortsetzung der Diskussion um die Abstinenzorientiertheit des Suchthilfesystems wäre hierfür notwendig, da diese nicht immer mit der Lebenswirklichkeit der Betroffenen in Einklang steht [27].
Der Erkrankungsbeginn liegt in der Regel vor dem Beginn der Wohnungslosigkeit
Hinsichtlich des Zeitpunkts des Einsetzens psychischer Symptomatik im Verhältnis zum Zeitpunkt des Wohnungsverlustes zeigen Studien, dass in der Regel der Erkrankungsbeginn vor dem Beginn der Wohnungslosigkeit liegt [43]. In der Seewolf-Studie aus dem Großraum München waren 85 % der Untersuchten vor oder während ihres Wohnungsverlustes in stationär-psychiatrischer Behandlung befindlich [10]. In einer Studie aus dem US-amerikanischen Raum lag bei männlichen wohnungslosen Personen der Erkrankungsbeginn einer Schizophrenie in 75 % und bei einer bipolaren affektiven Störung in 76 % der Fälle vor Beginn der Wohnungslosigkeit [43]. Bei Frauen fielen diese Werte für einige Erkrankungsbilder deutlich höher aus: Der Erkrankungsbeginn lag bei Schizophrenie zu 100 % und bei bipolaren affektiven Störungen zu 80 % vor Beginn der Wohnungslosigkeit [43]. Ähnlich fielen die Ergebnisse für die Alkoholabhängigkeit aus (Männer 87,7 % und Frauen 83,7 %; [43]).
Dabei nahmen laut der Berliner Wohin-Studie Menschen in Wohnungslosigkeit, die sich in (teil-)stationärer psychiatrischer Behandlung befanden, durchschnittlich früher im Leben ambulante und stationäre Behandlungen wahr als Patient*Innen in geregelten Wohnverhältnissen (Alter der ersten stationär-psychiatrischen Behandlung 23,9 Jahre vs. 34,5 Jahre; [52]). Dieser Befund zeigt sich erkrankungsübergreifend und besonders für wohnungslose Menschen mit Suchterkrankungen [52].
Da ein früher Krankheitsbeginn bei vielen seelischen Erkrankungen mit wichtigen Schwellensituationen zusammenfällt, erscheint die damit assoziierte häufigere Wohnungslosigkeit als Ausdruck der verbundenen Schwierigkeiten der sozialen Entwicklung [27]. Der Beginn dieser sozialen Prozesse liegt vermutlich häufig bereits in einem vorzeitigen Abbruch der Schule: In der Berliner Wohin-Studie berichteten 28,3 % der psychiatrisch behandelte wohnungslose Patient*Innen, keinen Schulabschluss zu haben, gegenüber 9,7 % der Patient*Innen in geregelten Wohnverhältnissen [52]. Niedrigschwellige Hilfsangebote bereits für junge Menschen in seelischen Krisen zu etablieren, beispielsweise unter der Einbeziehung altersentsprechender webbasierter Lösungen sowie durch eine enge Zusammenarbeit im Bereich der Erwachsenen‑, Kinder- und Jugendpsychiatrie und Jugendhilfe, scheint demnach sinnvoll.
Gleichermaßen ist davon auszugehen, dass die Wohnungslosigkeit als Stressor das Auftreten seelischer Störungen begünstigt: In der Studie von North et al. sind über 30 % der generalisierten Angsterkrankungen und depressiven Störungen nach Beginn der Wohnungslosigkeit aufgetreten [43].
Belastende Lebensereignisse und andere Barrieren
Die Bedeutung belastender Lebensereignisse im Kindesalter sowie im späteren Erwachsenenalter unter Menschen, die in die Notlage der Wohnungslosigkeit geraten sind, wurde über viele Jahre nicht ausreichend berücksichtig. Studien aus Kanada zeigen, dass beispielsweise etwa 50 % der wohnungslosen Personen in kanadischen Städten Erfahrungen mit Pflegefamilien („foster care“) gemacht hatten [38], was nahe legt, dass viele dieser Personen aus einem Umfeld kamen, in dem es zu keiner ausreichenden Versorgung der Kinder gekommen war. In einer kanadischen Studie, die 500 wohnungslose Personen untersuchte, berichteten insgesamt 63,6 % der Befragten über Erfahrungen frühkindlicher Traumatisierungen, 57,7 % über körperlichen Missbrauch, 62,8 % über körperliche Vernachlässigung, 45,8 % über sexuellen Missbrauch, 62,4 % über emotionalen Missbrauch und 55,2 % über emotionale Vernachlässigung [55]. Vergleichbare Studienergebnisse aus Europa liegen bis auf eine Erhebung aus Großbritannien unserer Kenntnis nach nicht vor [58].
Erfahrungen des sozialen Stigmas führen zu Mechanismen der Selbstbeschuldigung
Zudem kommt es gehäuft bei Personen auf der Straße, die frühkindliche Traumaerfahrungen haben, gehäuft zu erneuten Diskriminierungs- und Gewalterlebnissen [18, 19]. Häufig erwarten Menschen in Wohnungslosigkeit basierend auf diskriminierenden Vorerfahrungen erneuter Stigmatisierung auch in Einrichtungen des Gesundheitssystem ausgesetzt zu sein und meiden dieses; erhebliches Misstrauen in die Behandlung kann daraus resultieren [2, 22, 35]. Dabei führen Erfahrungen des sozialen Stigmas „Wohnungslosigkeit“ zu Mechanismen der Selbstbeschuldigung für die eigene Situation [34, 39] sowie zu Beeinträchtigungen des Selbstwertgefühls [13]. Zudem kann sich aus den erlebten Erfahrungen ein Gefühl ständiger Angst vor Übergriffen ergeben [42].
Derartige internalisierte kognitive wie emotionale Barrieren treffen hierbei auf externe Barrieren des Versorgungssystems und Alltagslebens und werden erschwert durch individuelle Risikofaktoren wie frühkindliche Traumatisierungen, Verlust des sozialen Netzes oder Vulnerabilität für eine psychische Erkrankungen und beeinflussen die Inanspruchnahme von Hilfen des Versorgungssystems negativ [45]. Externe Barrieren umfassen hierbei die direkte physische sowie zeitliche Erreichbarkeit, komplexe administrative Abläufe, Systeme der Terminvergabe, Wartelisten und andere administrative Regeln und fehlende angemessene Informationen eines häufig komplexen Hilfesystems [45]. Die Entwicklung geeigneter Versorgungsangebote, die die genannten Barrieren und komplexen Bedarfe berücksichtigen, werden benötigt; insbesondere auch unter stärkerer Berücksichtig möglicher Traumaerfahrungen und Erfahrungen von Stigmatisierungen [50].
Ausblick – Strategien und Möglichkeiten
Die Unterstützung wohnungsloser Menschen unterscheidet sich in vielen Fällen durch die Priorisierung sozialer existenzieller Probleme, den fehlenden festen Bezugsort, einen mitunter chaotischen Alltag und Armut von der Behandlung von Personen in einem festen Wohnumfeld [53].
Aufsuchende Unterstützung
Laut internationalen Studien haben sich aufsuchende Modelle der psychosozialen Unterstützung etabliert [6]. Dies umfasst in Deutschland unterschiedliche Modelle des „case managment“; dies sind derzeit vorwiegend nichtmedizinische Interventionen, wie ambulante Soziotherapie, rechtliche Betreuung und teilweise auch aufsuchende Arbeit sozialpsychiatrischer Dienste. Schwierigkeiten bestehen dabei häufig in den komplexen administrativen Abläufen; zudem unterscheiden sich angebotene Unterstützungsformen in Deutschland häufig durch ihre eingeschränkte zeitliche Verfügbarkeit – entgegen der Forderung nach einer intensiven, bedarfsgerechten Unterstützung in Form eines multiprofessionellen Teams rund um die Uhr [6].
International liegt eine Vielzahl von Publikationen vor, die die Wirksamkeit von Interventionen des „intensive case management“ (ICM) und des „assertive community treatment“ (ACT) in der Versorgung Wohnungsloser belegen [6, 28, 48]. Beide Verfahren zeichnen sich durch einen höheren Personalschlüssel gegenüber klassischen Case-management-Angeboten aus – das ACT beinhaltet zudem eine multiprofessionelle 12-h- bzw. 24-h-Betreuung [14, 17]. Für das ACT konnte in mehreren Studien gezeigt werden, dass es gegenüber dem klassischen „case managment“ zu einem Rückgang der psychiatrischen Symptomatik kommt [15, 62, 63]. Nach stationären Behandlungen hat sich als Übergang in die ambulante Behandlung die „critical time intervention“ (CTI) bezüglich einer Verminderung der psychischen Symptomatik als wirksam erwiesen [17].
Eine überzeugende Wirksamkeit der genannten Verfahren bei wohnungslosen Menschen mit Substanzgebrauchsstörungen im Hinblick auf die Reduktion des Substanzmittelkonsum konnte bisher nicht ausreichend belegt werden [28]. Auf „harm reduction“ ausgerichtete Versorgungsmodelle, die es in Deutschland teilweise gibt [41], auch hinsichtlich ihrer Wirksamkeit auf die Versorgung von Personen in Wohnungslosigkeit und Armut zu evaluieren, erscheint vielversprechend.
„Housing first“
„Housing first“ (HF) umfasst, dass Menschen bedingungslos Wohnraum zur Verfügung gestellt bekommen; unabhängig hiervon sollen den Nutzern flexible Hilfen und Angebote der Unterstützung entsprechend der individuellen Bedarfe und Ressourcen zur Verfügung gestellt werden [44]. HF wirkte sich in mehreren Studien positiv auf soziale Parameter aus, wie die Dauer des Verbleibs in stabilen Wohnverhältnissen und eine verringerte Zahl von Kontakten mit dem Justizsystem [3, 4, 36, 46]. Bezogen auf eine psychische Symptomatik scheint sich die Wirksamkeit von HF laut longitudinaler Studien nur in Kombination mit ergänzenden Unterstützungen zu erweisen, wie die Verbindung von HF mit ACT [3, 4, 11, 26, 61]. Entscheidend scheint also nicht nur das zur Verfügung stellen von Wohnraum im Rahmen von HF-Modellen, was ebenfalls einen Einbezug von Akteuren von Politik und Wohnungsmarkt nötig macht, sondern auch die entsprechende Ausrichtung des Versorgungssystems, um angemessene Unterstützungsmöglichkeiten begleitend zu etablieren [44]. Erste Schritte hinsichtlich einer Entkopplung von Wohnen und sonstigen Unterstützungsleistungen hin zu Formen des „supported housing“ wie „housing first“ sind bereits im Bundesteilhabegesetzt enthalten. Dies entspricht somit den Empfehlungen der aktuellen S3-Leitlinie Psychosoziale Therapien bei schweren psychischen Erkrankungen, ein selbstbestimmtes Wohnen in der Gemeinde und entsprechende an den individuellen Bedarfen und Präferenzen orientierte mobile Unterstützung zu ermöglichen [6].
Krisenerfahrungen und neue Kommunikationsformen
Bereits Kim Hopper wies auf die Bedeutung überwundener und erlebter Krisenerfahrung hin und die damit verbundenen Ressourcen, ein Modell des Wegs des „recovery“ zurück in die „community“ auch für andere Betroffene zur Verfügung zu stellen [5, 29]. Das Einbeziehen erlebter Erfahrung in Prozesse der Versorgung und Forschung, wie es sich beispielsweise in Form der psychosozialen Beratung insbesondere von Menschen in Krisengebieten oder Fluchterfahrungen durch IPSO (International Psychosocial Organisation; [31]) etabliert hat, könnte mögliche Barrieren verringern. Vorteil des „peer support“ ist ein besonders schneller und tiefer Aufbau einer vertrauensvollen Beziehung [40]. „Peer support“ unterstützt auf Betroffenenseite hinsichtlich ihrer Selbstwirksamkeit [40]. Sie stellt eine Brücke in die Gesellschaft und ins Hilfssystem dar. Einzelne Studien konnten einen signifikanten positiven Effekt von „peer support“ auch bei wohnungslosen Erwachsenen und Jugendlichen auf Parameter wie Lebensqualität, Drogen- bzw. Alkoholkonsum und soziale Unterstützung zeigen [9], wobei dieses Feld kaum untersucht ist. Die Etablierung von „peer support“ an der Schnittstelle von psychischer und sozialer Krise wie der der Wohnungslosigkeit stellt jedoch eine besondere Herausforderung dar, da hierfür andere etablierte Hilfen ausreichend gut abgestimmt sein müssen [16, 29].
Gleichzeitig bieten sich in den sich veränderten Kommunikationsmustern und -wegen neue Möglichkeiten. Wie können beispielsweise Schnittstellenprobleme durch digitale Lösungen verbessert werden oder Beratungsangebote auch online zur Verfügung gestellt werden? Entgegen Befürchtungen verwenden auch wohnungslose Menschen Smartphones, Internetzugang und Plattformen sozialer Medien: Studien zeigten, dass mehr als 80 % wohnungsloser Jugendlicher mehr als einmal pro Woche online gehen und ungefähr ein Viertel nutzt das Internet für mehr als eine Stunde täglich; über 80 % nutzen mindestens einmal in der Woche Plattformen sozialer Medien [47]. Viele Wohnungslose haben eine Facebook-Adresse, aber kein physisches Zuhause. Erste Studienergebnisse aus dem amerikanischen Raum konnten hierbei positive Befunde hinsichtlich der Akzeptanz und Nutzung partizipativ entwickelter App-Anwendungen für Jugendliche und junge Erwachsene in Wohnungslosigkeit belegen [24].
Schlussfolgerung
Wohnungslosigkeit stellt ein komplexes gesellschaftliches Phänomen der sozialen Exklusion dar. Sowohl im Hinblick auf den Einfluss psychischer Erkrankungen als auch in der Gestaltung von Hilfsangeboten seitens der Psychiatrie für Personen in sozialen Notlagen stellt Wohnungslosigkeit eine besondere Herausforderung dar. Dabei ist zu bedenken, dass sowohl der Beginn psychischer Krisen als auch der Zeitpunkt der Inanspruchnahme des psychiatrischen Versorgungssystems in der Regel vor dem Verlust der Wohnung liegen. Substanzgebrauch, Erfahrungen frühkindlicher Traumatisierungen und internalisierte Barrieren im Rahmen von Erfahrungen institutioneller und gesellschaftlicher Ausgrenzung gilt es, stärker zu berücksichtigen. Bisherige etablierte Unterstützungsangebote müssen hinsichtlich eines internationalen und evidenzbasierten Standards und möglicher externer Barrieren überprüft werden. Mögliche Lösungen können hierbei in der Nutzung webbasierter Angebote und dem stärkeren Einbezug der Betroffenenperspektive und von „peer supports“ liegen.
Fazit für die Praxis
Wohnungslose Menschen sind überproportional häufig von seelischen Erkrankungen betroffen.
Substanzgebrauchsstörungen, affektive Störungen und Psychosen sind die häufigsten Diagnosen unter wohnungslosen Menschen mit seelischen Erkrankungen.
Traumatisierungen im Kindesalter werden als Faktor bisher in der Entstehung von Wohnungslosigkeit wenig berücksichtigt.
Vielversprechende Strategien liegen in aufsuchender Behandlung und der Peer-Arbeit sowie niedrigschwelliger Zurverfügungsstellung von Wohnraum.
Einhaltung ethischer Richtlinien
Interessenkonflikt
S. Schreiter, S. Gutwinski und W. Rössler geben an, dass kein Interessenkonflikt besteht.
Für diesen Beitrag wurden von den Autoren keine Studien an Menschen oder Tieren durchgeführt. Für die aufgeführten Studien gelten die jeweils dort angegebenen ethischen Richtlinien.
Footnotes
Die Autoren S. Schreiter und S. Gutwinski teilen sich die Erstautorenschaft.
Literatur
- 1.Aichhorn W, Santeler S, Stelzig-Scholer R, et al. Prevalence of psychiatric disorders among homeless adolescents. Neuropsychiatrie. 2008;22:180–188. [PubMed] [Google Scholar]
- 2.Atterbury J (2010) Fair access for all? Gypsies and travellers in Sussex, GP surgeries and barriers to primary healthcare. http://www.gypsy-traveller.org/pdfs/fair_access_health.pdf. Zugegriffen: 3. März 2018
- 3.Aubry T, Goering P, Veldhuizen S, et al. A multiple-city RCT of housing first with assertive community treatment for homeless canadians with serious mental illness. Psychiatr Serv. 2016;67:275–281. doi: 10.1176/appi.ps.201400587. [DOI] [PubMed] [Google Scholar]
- 4.Aubry T, Nelson G, Tsemberis S. Housing first for people with severe mental illness who are homeless: a review of the research and findings from the at home-chez soi demonstration project. Canadian journal of psychiatry. Can J Psychiatry. 2015;60:467–474. doi: 10.1177/070674371506001102. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 5.Austin E, Ramakrishnan A, Hopper K. Embodying recovery: a qualitative study of peer work in a consumer-run service setting. Community Ment Health J. 2014;50:879–885. doi: 10.1007/s10597-014-9693-z. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.DGPPN – Deutsche Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde, editor. S3-Leitlinie Psychosoziale Therapien bei schweren psychischen Erkrankungen S3-Praxisleitlinien in Psychiatrie und Psychotherapie. 2 2018. [Google Scholar]
- 7.Bag-W . Ergebnisse der BAG W-Umfrage: CORONA und Wohnungslosigkeit. 2020. [Google Scholar]
- 8.Bag‑W (2019) Zahl der Wohnungslosen in Deutschland auf neuem Höchststand. https://www.bagw.de/de/themen/zahl_der_wohnungslosen/index.html. Zugegriffen: 01.06.2020
- 9.Barker SL, Maguire N. Experts by experience: peer support and its use with the homeless. Community Ment Health J. 2017;53:598–612. doi: 10.1007/s10597-017-0102-2. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 10.Bäuml J, Brönner M, Baur B. Die SEEWOLF-Studie: Seelische Erkrankungsrate in den Einrichtungen der Wohnungslosenhilfe im Großraum München. Freiburg: Lambertus; 2017. [Google Scholar]
- 11.Benston EA. Housing programs for homeless individuals with mental illness: effects on housing and mental health outcomes. Psychiatr Serv. 2015;66:806–816. doi: 10.1176/appi.ps.201400294. [DOI] [PubMed] [Google Scholar]
- 12.Briner D, Jager M, Kawohl W, et al. Mental disorder and self-rated health among homeless people in Zurich—first epidemiological data from Switzerland. Psychiat Prax. 2017;44:339–347. doi: 10.1055/s-0042-111742. [DOI] [PubMed] [Google Scholar]
- 13.Campbell DJ, O’neill BG, Gibson K, et al. Primary healthcare needs and barriers to care among Calgary’s homeless populations. BMC Fam Pract. 2015;16:139. doi: 10.1186/s12875-015-0361-3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.Coldwell CM, Bender WS. The effectiveness of assertive community treatment for homeless populations with severe mental illness: a meta-analysis. Am J Psychiatry. 2007;164:393–399. doi: 10.1176/ajp.2007.164.3.393. [DOI] [PubMed] [Google Scholar]
- 15.Cooper RL, Seiters J, Davidson DL, et al. Outcomes of integrated assertive community treatment for homeless consumers with co-occurring disorders. J Dual Diagn. 2010;6:152–170. [Google Scholar]
- 16.Cubellis L. Care wounds: precarious vulnerability and the potential of exposure. Cult Med Psychiatry. 2018;42:628–646. doi: 10.1007/s11013-018-9577-8. [DOI] [PubMed] [Google Scholar]
- 17.De Vet R, Van Luijtelaar MJ, Brilleslijper-Kater SN, et al. Effectiveness of case management for homeless persons: a systematic review. Am J Public Health. 2013;103:e13–26. doi: 10.2105/AJPH.2013.301491. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 18.Edalati H, Krausz M, Schutz CG. Childhood maltreatment and revictimization in a homeless population. J Interpers Violence. 2016;31:2492–2512. doi: 10.1177/0886260515576972. [DOI] [PubMed] [Google Scholar]
- 19.Edalati H, Nicholls TL. Childhood maltreatment and the risk for criminal justice involvement and victimization among homeless individuals: a systematic review. Trauma Violence Abus. 2019;20:315–330. doi: 10.1177/1524838017708783. [DOI] [PubMed] [Google Scholar]
- 20.Europäische Kommission (2007) Messung der Obdachlosigkeit in Europa. http://ec.europa.eu/social/BlobServlet?docId=1998&langId=de. Zugegriffen: 27. Apr. 2020
- 21.Fazel S, Khosla V, Doll H, et al. The prevalence of mental disorders among the homeless in western countries: systematic review and meta-regression analysis. PLoS Med. 2008;5:e225. doi: 10.1371/journal.pmed.0050225. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 22.Flick U, Rohnsch G. Idealization and neglect: health concepts of homeless adolescents. J Health Psychol. 2007;12:737–749. doi: 10.1177/1359105307080595. [DOI] [PubMed] [Google Scholar]
- 23.Garcia C. Karl Wilmanns and the vagabonds. Nervenarzt. 1986;57:227–232. [PubMed] [Google Scholar]
- 24.Glover AC, Schueller SM, Winiarski DA, et al. Automated mobile phone-based mental health resource for homeless youth: pilot study assessing feasibility and acceptability. JMIR Ment Health. 2019;6:e15144. doi: 10.2196/15144. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 25.Greifenhagen A, Fichter M. Psychiatric homelessness research. From “psychopathology of the vagrant” to “homeless mentally ill”. Nervenarzt. 1996;67:905–910. doi: 10.1007/s001150050071. [DOI] [PubMed] [Google Scholar]
- 26.Gühne U, Stein J, Weinmann S, et al. Housing interventions in severe mental illness—international evidence from RCTs. Psychiat Prax. 2017;44:194–205. doi: 10.1055/s-0042-118594. [DOI] [PubMed] [Google Scholar]
- 27.Gutwinski S, Schreiter S. Mentally ill more affected by homelessness. Psychiat Prax. 2020;47:115–117. doi: 10.1055/a-1125-7793. [DOI] [PubMed] [Google Scholar]
- 28.Hoell A, Salize HJ. Die psychiatrische Versorgung von wohnungslosen Menschen mit psychischen Problemen. Spectr Psychiatr. 2018;2:8–12. [Google Scholar]
- 29.Hopper K. Reckoning with homelessness. Ithaca: Cornell University Press; 2003. [Google Scholar]
- 30.Hwang SW, Chambers C, Chiu S, et al. A comprehensive assessment of health care utilization among homeless adults under a system of universal health insurance. Am J Public Health. 2013;103(Suppl):294–301. doi: 10.2105/AJPH.2013.301369. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 31.Ipso International Psychosocial Organisation. https://ipsocontext.org/de/. Zugegriffen: 01.06.2020
- 32.Jacobi F, Wittchen HU, Holting C, et al. Prevalence, co-morbidity and correlates of mental disorders in the general population: results from the German Health Interview and Examination Survey (GHS) Psychol Med. 2004;34:597–611. doi: 10.1017/S0033291703001399. [DOI] [PubMed] [Google Scholar]
- 33.Jenderny S, Schreiter J, Steinhart I. Psychiatric facilities in Germany—transparency and structures. Psychiatr Prax. 2020 doi: 10.1055/a-1126-1103. [DOI] [PubMed] [Google Scholar]
- 34.Kidd SA. Youth homelessness and social stigma. J Youth Adolesc. 2007;36:291–299. doi: 10.1007/s10964-006-9100-3. [DOI] [PubMed] [Google Scholar]
- 35.Klop HT, Evenblij K, Gootjes JRG, et al. Care avoidance among homeless people and access to care: an interview study among spiritual caregivers, street pastors, homeless outreach workers and formerly homeless people. BMC Public Health. 2018;18:1095. doi: 10.1186/s12889-018-5989-1. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 36.Kozloff N, Adair CE, Palma Lazgare LI, et al. “Housing first” for homeless youth with mental illness. Pediatrics. 2016 doi: 10.1542/peds.2016-1514. [DOI] [PubMed] [Google Scholar]
- 37.Krausz M, Strehlau V, Schuetz CG. Obdachlos, mittellos, hoffnungslos – Substanzkonsum, psychische Erkrankungen und Wohnungslosigkeit: ein Forschungsbericht aus den USA und Kanada. Suchttherapie. 2016;17:1–9. [Google Scholar]
- 38.Krausz RM, Clarkson AF, Strehlau V, et al. Mental disorder, service use, and barriers to care among 500 homeless people in 3 different urban settings. Soc Psychiatry Psychiatr Epidemiol. 2013;48:1235–1243. doi: 10.1007/s00127-012-0649-8. [DOI] [PubMed] [Google Scholar]
- 39.Lynn-Callo V. Medicalizing homelessness: the production of self-blame and self-governing within homeless shelters. Med Anthropol Q. 2000;14:328–334. doi: 10.1525/maq.2000.14.3.328. [DOI] [PubMed] [Google Scholar]
- 40.Mahlke C, Schulz G, Sielaff G, et al. Models of peer support in psychiatric care. Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz. 2019;62:214–221. doi: 10.1007/s00103-018-2875-z. [DOI] [PubMed] [Google Scholar]
- 41.Majic T, Gutwinski S. Krisenintervention bei Menschen, die psychoaktive Substanzen konsumieren. In: Gahleitner S, Gutwinski S, Ortis-Mueller W, editors. Praxis Krisenintervention. Stuttgart: Kohlhammer; 2020. [Google Scholar]
- 42.Mcneil R, Shannon K, Shaver L, et al. Negotiating place and gendered violence in Canada’s largest open drug scene. Int J Drug Policy. 2014;25:608–615. doi: 10.1016/j.drugpo.2013.11.006. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 43.North CS, Pollio DE, Smith EM, et al. Correlates of early onset and chronicity of homelessness in a large urban homeless population. J Nerv Ment Dis. 1998;186:393–400. doi: 10.1097/00005053-199807000-00002. [DOI] [PubMed] [Google Scholar]
- 44.O’campo P, Stergiopoulos V, Nir P, et al. How did a Housing First intervention improve health and social outcomes among homeless adults with mental illness in Toronto? Two-year outcomes from a randomised trial. BMJ Open. 2016;6:e010581. doi: 10.1136/bmjopen-2015-010581. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 45.O’carroll A, Wainwright D. Making sense of street chaos: an ethnographic exploration of homeless people’s health service utilization. Int J Equity Health. 2019;18:113. doi: 10.1186/s12939-019-1002-6. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 46.Poremski D, Stergiopoulos V, Braithwaite E, et al. Effects of housing first on employment and income of homeless individuals: results of a randomized trial. Psychiatr Serv. 2016;67:603–609. doi: 10.1176/appi.ps.201500002. [DOI] [PubMed] [Google Scholar]
- 47.Rice E, Monro W, Barman-Adhikari A, et al. Internet use, social networking, and HIV/AIDS risk for homeless adolescents. J Adolesc Health. 2010;47:610–613. doi: 10.1016/j.jadohealth.2010.04.016. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 48.Salize HJ, Arnold M, Uber E, et al. Improving mental health care in people at risk for getting homeless. Psychiat Prax. 2017;44:21–28. doi: 10.1055/s-0035-1552764. [DOI] [PubMed] [Google Scholar]
- 49.Schneider K. Die psychopathischen Persönlichkeiten. 3. Leipzig: Deuticke; 1934. [Google Scholar]
- 50.Schomerus G, Stolzenburg S, Freitag S, et al. Stigma as a barrier to recognizing personal mental illness and seeking help: a prospective study among untreated persons with mental illness. Eur Arch Psychiatry Clin Neurosci. 2019;269:469–479. doi: 10.1007/s00406-018-0896-0. [DOI] [PubMed] [Google Scholar]
- 51.Schreiter S, Bermpohl F, Krausz M, et al. The prevalence of mental illness in homeless people in Germany. Dtsch Arztebl Int. 2017;114:665–672. doi: 10.3238/arztebl.2017.0665. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 52.Schreiter S, Heidrich S, Zulauf J, et al. Housing situation and healthcare for patients in a psychiatric centre in Berlin, Germany: a cross-sectional patient survey. BMJ Open. 2019;9:e032576. doi: 10.1136/bmjopen-2019-032576. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 53.Schreiter S, Rössler W, Heinz A et al (2020) Bank account ownership among people in psychiatric care in Berlin, Germany—A cross-sectional patient survey. Front Psychiatry. 10.3389/fpsyt.2020.00508 [DOI] [PMC free article] [PubMed]
- 54.Selbstvertretung Wohnungsloser Menschen e.V. (2020) Aufruf zur Kundgebung in Berlin. http://www.wohnungslosentreffen.de/blog/208-2020-02-29-aufruf-zur-kundgebung-in-berlin.html. Zugegriffen: 01.06.2020
- 55.Song MJ, Nikoo M, Choi F, et al. Childhood trauma and lifetime traumatic brain injury among individuals who are homeless. J Head Trauma Rehabil. 2018;33:185–190. doi: 10.1097/HTR.0000000000000310. [DOI] [PubMed] [Google Scholar]
- 56.Soziales SFIaU (2020) Erste Ergebnisse der Nacht der Solidarität. https://www.berlin.de/nacht-der-solidaritaet/ergebnisse/. Zugegriffen: 01.06.2020
- 57.Steinhart I, Jenderny S, Schreiter J. (Closed) psychiatric homes as part of the regional networks in Germany? Psychiatr Prax. 2020 doi: 10.1055/a-1126-1214. [DOI] [PubMed] [Google Scholar]
- 58.Sundin EC, Baguley T. Prevalence of childhood abuse among people who are homeless in Western countries: a systematic review and meta-analysis. Soc Psychiatry Psychiatr Epidemiol. 2015;50:183–194. doi: 10.1007/s00127-014-0937-6. [DOI] [PubMed] [Google Scholar]
- 59.Wienberg G, Steinhart I. The functional basic model for the psychiatric care of persons with severe mental illness—an update. Psychiat Prax. 2020;47:9–15. doi: 10.1055/a-1033-2900. [DOI] [PubMed] [Google Scholar]
- 60.Wilmanns K. Zur Psychopathologie des Landstreichers. Leipzig: Barth; 1906. [Google Scholar]
- 61.Woodhall-Melnik J, Dunn JR. A systematic review of outcomes associated with participation in Housing First programs. Hous Stud. 2016;31:287–304. [Google Scholar]
- 62.Young MS, Barrett B, Engelhardt MA, et al. Six-month outcomes of an integrated assertive community treatment team serving adults with complex behavioral health and housing needs. Community Ment Health J. 2014;50:474–479. doi: 10.1007/s10597-013-9692-5. [DOI] [PubMed] [Google Scholar]
- 63.Young MS, Clark C, Moore K, et al. Comparing two service delivery models for homeless individuals with complex behavioral health needs: preliminary data from two SAMHSA treatment for homeless studies. J Dual Diagn. 2009;50:287–230. [Google Scholar]