Abstract
Hintergrund
Durch ungenügende Bevorratung war weltweit von Anfang des SARS-CoV-2(Severe Acute Respiratory Corona Virus 2)-Ausbruchs die persönliche Schutzausrüstung (PSA) knapp. Um beim Ausbruch einer erneuten Epidemie oder Pandemie oder einer „zweiten Welle“ der dadurch bedingten Coronavirus-Krankheit (COVID-19) einem nochmaligen Mangel an PSA begegnen zu können, wird überlegt, wie man durch entsprechende Bevorratung Personal und Patienten besser schützen kann.
Fragestellung
Ziel der vorliegenden Studie war, in einer überregionalen Universitätsklinik einen PSA-Bedarfsrechner zu erstellen, der eine Vorhersage erlaubt, welcher PAS-Bedarf bevorratet werden soll.
Material und Methoden
Am Universitätsklinikum Ulm wurde vom 01.04.2020 bis zum 30.04.2020 der Verbrauch an PSA erhoben, sowie die Anzahl der an COVID-19 erkrankten Patienten bzw. deren Behandlungstage. Daraus wurde der Verbrauch an PSA pro Patient errechnet. Aus den so gewonnenen Verbrauchszahlen pro Patient wurde ein Bedarfsrechner erstellt, in dem sich mit den Variablen „Patienten auf Intensivstation“, „Patienten Infektionsstation“ und „Behandlungstage“ der jeweilige Bedarf an PSA errechnen lässt. Zur Validierung des PSA-Rechners wurde der tatsächliche Verbrauch an PSA für Mai 2020 erhoben und dem mit dem PSA-Rechner ermittelten Bedarf gegenübergestellt.
Ergebnisse
Im April 2020 wurden 18 PSA-Einzelartikel vorrätig gehalten und in insgesamt 1.995.500 Einzelteilen verbraucht. 22 Intensivpatienten mit 257 Pflegetagen und 39 Patienten mit 357 Pflegtagen auf der Infektionsstation wurden mit COVID-19 behandelt. Insgesamt waren hierfür 603,2 Personaltage (sog. Manntage) notwendig. Es wurden 34.550 Atemschutzmasken, 1.558.780 Handschuhe und 1100 Schutzbrillen oder Schutzvisiere verbraucht, wobei pro Intensivpatient im Schnitt täglich 49 Atemschutzmasken und 2216 Handschuhe benötigt wurden. Im Mai 2020 wurden 6 Intensivpatienten mit COVID-19 behandelt und 19 Patienten auf der Infektionsstation. Der Verbrauch an PSA-Material lag um 39 % niedriger gegenüber dem Vormonat, aber absolut um 82 % und relativ im Mittel um 39 % höher als berechnet.
Schlussfolgerung
Mit dem entwickelten Tool kann für zukünftige Pandemien die notwendige zu bevorratende Menge an PSA abgeschätzt und vorrätig gehalten werden. Dieses Tool kann auch unter Beachtung der örtlichen Gegebenheiten hilfreich für andere Kliniken sein.
Schlüsselwörter: SARS-CoV‑2, COVID-19, Atemschutzmasken, Bevorratung, Epidemie
Abstract
Background
At the beginning of the SARS-CoV‑2 outbreak, personal protective equipment (PPE) was scarce worldwide, leading to the treatment of patients partially without sufficient protection for the medical personnel. In order to be prepared for a new epidemic or pandemic or a “second wave” of COVID-19 outbreak and to meet a renewed deficiency of PPE, considerations were made on how personnel and patients can be better protected by appropriate provisioning.
Objective
The aim of this study was to develop a tool to predict the necessary amount of PPE to be in stock at a transregional university hospital for a certain period of time during a pandemic.
Material and methods
The consumption of PPE needed for every patient was calculated based on the following data of the Ulm University Hospital: the total consumption of healthcare workers’ PPE for April 2020 recorded by the materials management department and the number of patients suffering from COVID-19 and their treatment days. From the amount of PPE necessary for every patient in the intensive care unit (ICU) or in an infection ward, a PPE calculator was created in which the estimated amount of PPE can be calculated with the input variables “patients in intensive care unit”, “patients in infection ward” and “treatment days”. To validate the PPE calculator, the actual consumption of PPE for May 2020 at the Ulm University hospital was compared to the theoretically calculated demand by the PPE calculator.
Results
In April 2020 PPE consisting of 18 different items were kept in stock at Ulm University Hospital and in total 1,995,500 individual items were used. 22 intensive care patients with 257 nursing days and in the infection ward 39 patients with 357 nursing days were treated for COVID-19 disease, leading to a total of 603.2 man-days. A total of 34,550 KN95 masks, 1,558,780 gloves and 1100 goggles or protective visors were used, with a daily average of 49 NK95 masks and 2216 gloves required per ICU patient. In May 2020, 6 ICU patients and 19 patients in infection wards were treated for COVID-19 with 34 nursing days in intensive care and 201 nursing days in infection wards. The use of PPE material was 39% lower than in the previous month but in absolute terms 82% and on average 39% higher than calculated.
Conclusion
The developed tool allows our hospital to estimate the necessary amount of PPE to be kept in stock for future pandemics. By taking local conditions into account this tool can also be helpful for other hospitals.
Keywords: SARS-CoV‑2, COVID-19, Protective masks, Stocks in hospitals, Epidemic
Hintergrund und Fragestellung
Seit dem Auftreten des neuartigen SARS-CoV‑2 erstmalig in China im Dezember 2019, vermutlich von Wuhan ausgehend, erfolgte seither eine weltweite Pandemie. Eine unzureichende Risikobewertung in Bezug auf die Dringlichkeit der Situation und eine begrenzte Berichterstattung über das Virus in China haben teilweise zu einer raschen Verbreitung von COVID-19 geführt. Im Vergleich zu SARS und MERS hat sich COVID-19 schneller verbreitet, was einerseits auf die zunehmende Globalisierung und andererseits den Ausgangsort der Infektion zurückzuführen ist. Wuhan ist ein Knotenpunkt, der den Norden, Süden, Osten und Westen Chinas über Eisenbahnen und einen großen internationalen Flughafen verbindet. Die Zahl der weltweiten Anschlussflüge sowie der Zeitpunkt des Ausbruchs während des chinesischen Neujahrs (Lunar New Year) haben es dem Virus ermöglicht, in ganz China und schließlich weltweit Verbreitung zu finden [1]. Mit Stand vom 17.08.2020 sind in Deutschland 224.014 infizierte Personen gemeldet, wovon bisher 9232 an oder mit der durch SARS-CoV‑2 ausgelösten COVID-19 verstorben sind [2]. Europaweit wurden 1.924.569 Infizierte und 179.660 Tote gemeldet [3], und die WHO berichtet weltweit bis zu diesem Datum von 21.516.760 Infektionen und 766.663 Verstorbenen [4].
Zahlreiches ärztliches und nichtärztliches Personal im Gesundheitswesen waren während des MERS- und SARS-Ausbruchs infiziert; bei MERS waren dies 18,6 % der Infizierten und bei SARS 21 %. Ursächlich waren hierfür der Einsatz von infizierten Verneblern, endotracheales Absaugen sowie Intubation, kardiopulmonale Wiederbelebung, nasogastrale Ernährung und hoher Sauerstoff-Flow über Masken [1]. Wang et al. [5] berichteten, dass sich bis zum 24.02.2020 in China 2055 im medizinischen Bereich tätige Personen mit SARS-CoV‑2 infiziert hatten, davon verstarben 22 (1,1 %). Mehr als 90 % der Infizierten stammten aus der Provinz Hubei. Als einen der Gründe für die hohe Infektionsrate des medizinischen Personals nennen die Autoren den rasch auftretenden Mangel an persönlicher Schutzausrüstung (PSA) nach Ausbruch der Epidemie.
Nach Rowan und Laffey [6] umfasst die im Gesundheitswesen verwendete PSA Handschuhe, Schürzen, langärmelige Kleider, Schutzbrillen, flüssigkeitsabweisende chirurgische Masken, Augen‑, Nasen- und Mundschutz, Gesichtsvisiere und Atemschutzmasken. Mitarbeiter im Gesundheitswesen sollten Schutzkleidung tragen, wenn die Gefahr des Kontakts mit Blut, Körperflüssigkeiten, Sekreten und Ausscheidungen besteht; dabei sollte eine geeignete PSA auf der Grundlage einer Risikobewertung des Einsatzgebiets ausgewählt werden. Besonderer Fokus ist auf luftgetragene Tröpfchen zu legen, die von mit SARS-CoV‑2 infizierten Patienten ausgeatmet oder durch Niesen versprüht werden. Diese können mehrere Meter gestreut werden und bis zu 30 min in der Luft verbleiben, auf glatten Oberflächen möglicherweise sogar mehrere Tage [7]. Welche Rolle massiv freigesetzte Aerosole spielen, ist noch nicht endgültig klar [8].
Weltweit war von Anfang des SARS-CoV-2-Ausbruchs die Schutzausrüstung knapp, sodass medizinisches Personal teils ungeschützt Patienten behandeln musste [9]. Als Grund gilt die ungenügende Bevorratung an PSA bei den Endnutzern. Regierungen weltweit sahen sich daher genötigt, Schutzausrüstungen zu beschaffen. „Daher hatte die Bundesregierung im März entschieden, bei der Beschaffung zu helfen. Bisher hat der Bund etwa 114 Mio. Schutzmasken für medizinisches und pflegerisches Personal bereitgestellt, darunter gut 92 Mio. OP-Masken, rund 20 Mio. FFP2-Masken und knapp zwei Millionen FFP3-Masken (Stand 5. Mai). Außerdem konnte das Gesundheitswesen mit 46 Mio. Handschuhen ausgestattet werden“ [10]. Darüber hinaus hat aus diesem aktuellen Anlass der Bundestag am 25.03.2020 einen Gesetzesentwurf angenommen, der u. a. das IfSG ändert (Gesetz zum Schutz der Bevölkerung bei einer epidemischen Lage von nationaler Tragweite). Das Gesetz sieht vor, dass das Bundesgesundheitsministerium im Falle einer epidemischen Lage von nationaler Tragweite künftig auch ohne Zustimmung des Bundesrates zur Sicherstellung der Versorgung mit Arzneimitteln, Medizinprodukten und PSA Rechtsverordnungen erlassen kann [11].
Um beim Ausbruch einer erneuten Epidemie oder Pandemie oder einer „zweiten Welle“ von COVID-19 einem nochmaligen Mangel an PSA begegnen zu können, überlegen bundesdeutsche Landesregierungen, die Endnutzer zu verpflichten, einen entsprechenden Vorrat anzulegen (persönliche Mitteilung aus dem Ministerium für Soziales und Integration Baden-Württemberg).
Primäres Ziel der vorliegenden Studie war es deshalb, in einer überregionalen Universitätsklinik einen PSA-Bedarfsrechner zu erstellen, der eine Vorhersage erlaubt, welcher PAS-Bedarf beim Ausbruch einer Pandemie in dieser Klinik für einen bestimmten Zeitraum benötigt wird. Sekundär könnte dieser PSA-Bedarfsrechner ebenso Anhaltspunkte zur PSA-Bevorratung für andere Kliniken liefern.
Material und Methoden
Von der Materialwirtschaft des Universitätsklinikums Ulm wurde für den Zeitraum 01.04.2020 bis 30.04.2020 der Verbrauch für die PSA der Mitarbeiter erhoben. Eine Differenzierung des Verbrauchs zwischen ärztlichen und pflegerischen Mitarbeitern konnte nicht vorgenommen werden. Aus dem Monatsverbrauch und der Grundfläche einzelner Gebinde wurde der benötigte Lagerflächenbedarf ermittelt. Die Anzahl der an COVID-19 erkrankten und am Universitätsklinikum behandelten Patienten bzw. deren Behandlungstage wurde mit dem Diagnoseschlüssel U07.1 (ICD-10-GM 2020) für den Belegungszeitraum 01.04.2020 bis 30.04.2020 ermittelt.
Der Personalbedarf zur intensivmedizinischen Pflege der im betrachteten Zeitraum an COVID-19 erkrankten Intensivpatienten wurde nach der Verordnung zur Festlegung von Personaluntergrenzen in pflegeintensiven Bereichen in Krankenhäusern [12] für 2021 berechnet, und für den PSA-Verbrauch wurden 2 Tag- und eine Nachtschicht zugrunde gelegt. Für die Infektionsstationen wurde ein Personalschlüssel analog der Personaluntergrenze Geriatrie [12] zugrunde gelegt, da das Gesetzesblatt infektiöse Patienten nicht auflistet. Der ärztliche Personalbedarf wurde aus dem tatsächlichen Aufkommen der Arztbesetzung für Intensiv- und Infektionsstationen am Universitätskliniken Ulm abgeleitet. Der Personalbedarf wird in Manntagen (ist als geschlechtsneutrale Bezeichnung zu verstehen) angegeben.
Aus dem ermittelten Verbrauch an PSA im April 2020, den Manntagen und den in diesem Zeitraum behandelten Patienten bzw. deren Pflegetagen wurde der PSA-Bedarf pro Patient, getrennt nach Intensivbehandlung und Infektionsstationbehandlung nach folgender Formel ermittelt:
Analog errechnet sich der Verbrauch pro Patient auf Infektionsstationen durch Einsetzen von Manntagen und behandelten Patienten.
Aus den so gewonnenen Verbrauchszahlen pro Patient auf der Intensivstation oder der Infektionsstation wurde ein Bedarfsrechner erstellen, in dem sich mit den Variablen „Patienten auf Intensivstation“, „Patienten Infektionsstation“ und „Behandlungstage“ der jeweilige Bedarf an PSA errechnen lässt:
Zur Validierung des PSA-Rechners wurden von der Materialwirtschaft der tatsächliche Verbrauch an PSA-Ausrüstung für Mai 2020 erhoben und die Anzahl behandelter Patienten bzw. deren Pflegetage mit dem Diagnoseschlüssel U07.1 für den Zeitraum 01.05.2020 bis 31.05.2020 ermittelt. Mit dem PSA-Rechner wurde der theoretisch sich ergebende Bedarf errechnet und dem tatsächlichen Verbrauch gegenübergestellt. Die gewonnenen Daten wurden in eine Excel®-Tabelle (Fa. Microsoft Corporation, Redmond, WA, USA) übernommen und darin Mittelwerte und Standardabweichungen sowie Minima und Maxima berechnet. Die Ergebnisse werden mittels absoluter und relativer Häufigkeit dargestellt. Mit dem Chi-Quadrat-Test (OriginPro 2017, Graphing & Analysis®, OriginLab Corporation, Northampton, MA, USA) wurden die Daten auf statistisch gesicherte Unterschiede geprüft. Die Korrelation zwischen theoretisch errechnetem und tatsächlichem Verbrauch für Mai 2020 wurde nach Spearman berechnet. Ein p-Wert kleiner 0,05 wurde als signifikanter Unterschied angesehen.
Ergebnisse
Am Universitätsklinikum Ulm wurden im April 2020 für die PSA insgesamt 18 Einzelartikel vorrätig gehalten und in insgesamt 1.995.500 Einzelteilen verbraucht. Der höchste Verbrauch war bei Handschuhen der Größe M zu verzeichnen, der geringste bei Schutzbrillen. Die für die Lagerhaltung benötigte Lagerfläche betrug 45,92 qm. In diesem Zeitraum wurden 22 Intensivpatienten sowie 39 Patienten auf der Infektionsstation mit COVID-19 behandelt. Zur Behandlung war ärztliches und pflegerisches Personal für insgesamt 604 Manntage (Schichten) notwendig (Tab. 1).
| Patienten | Pflegetage | Intensiv:a Pflegekräftetage | Infektionsstation:b Pflegekräftetage | Intensiv:c Ärztetage | Infektionsstation:d Ärztetage | Gesamt Personaltage | |
|---|---|---|---|---|---|---|---|
| Intensivstation | 22 | 257 | 385,5 | – | 140 | – | 525,5 |
| Infektionsstation | 39 | 357 | – | 35,7 | – | 42 | 77,7 |
| Manntage | – | – | – | – | – | – | 603,2 |
aBerechnungsgrundlage: Pflegeschlüssel 2 Patienten/Pflegekraft tagsüber, 3 Patienten/Pflegekraft nachts
bBerechnungsgrundlage: Pflegeschlüssel 10 Patienten/Pflegekraft tagsüber, 20 Patienten/Pflegekraft nachts
cBerechnungsgrundlage: 3 Ärzte/Tag, 2 Ärzte nachts
dBerechnungsgrundlage: ein Arzt tagsüber, 0,5 Arzt nachts
Der Verbrauch pro Patient, gesplittet nach Intensivbehandlung und Therapie auf der Infektionsstation, ist für April 2020 in Tab. 2 dargestellt, ein Beispiel des PSA-Bedarfsrechners für 10 Intensivpatienten und 40 Patienten auf Infektionsstation für jeweils 28 Behandlungstage in Abb. 1.
| Artikel | Verbrauch April 2020 | Verbrauch pro Tag und Patient | |
|---|---|---|---|
| Intensiv | Infektionsstation | ||
| Handschuh Nitril Excellent Gr. M | 140.000 | 199 | 17 |
| Handschuhe Nitril Classic Gr. M | 520.400 | 740 | 62 |
| Handschuhe Nitril Classic Gr. S | 354.400 | 504 | 42 |
| Handschuhe Nitril Classic Gr. XL | 70.180 | 100 | 8 |
| Handschuhe Nitril Classic Gr. XS | 1400 | 2 | 0,17 |
| Handschuhe Nitril Classic Gr. L | 290.600 | 413 | 34 |
| Handschuhe Nitril Excellent Gr. L | 91.000 | 129 | 11 |
| Handschuhe Nitril Excellent Gr. S | 90.800 | 129 | 11 |
| Maske, Atemschutz, FFP2, Halbmaske m. Ventil | 210 | 0,30 | 0,02 |
| Maske, Atemschutz, FFP2/EN149, o.V,1862 | 19.076 | 27 | 2 |
| Maske, Atemschutz, FFP2/m. Ventil flach gef | 3353 | 5 | 0,40 |
| Maske, Atemschutz, FFP3/EN149, m. V+Fi | 11.911 | 17 | 1 |
| OP-Maske grün mit Gummiband | 317.100 | 451 | 38 |
| Schutzbrille (Textil One) | 100 | 0,14 | 0,01 |
| Visier OptiProtect | 1000 | 1 | 0,12 |
| Infektionsschutzkittel nach DIN EN 13795 | 50.000 | 71 | 5,92 |
| Overall flüssigkeitsdicht | 8000 | 11 | 0,95 |
| Besucherkittel | 25.970 | 37 | 3,08 |
| Σ Atemschutzmasken | 34.550 | X̅ = 49,11 | X̅ = 4,09 |
| Σ Handschuhe | 1.558.780 | X̅ = 2216 | X̅ = 185 |
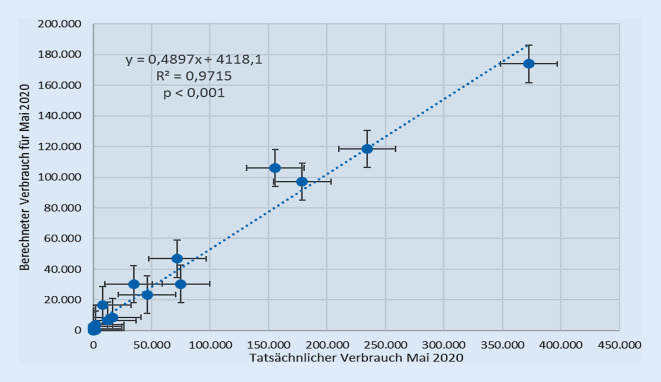
Im Mai 2020 wurden am Universitätsklinikum Ulm 6 Intensivpatienten mit COVID-19 behandelt und 19 Patienten auf Infektionsstationen bei 34 Pflegetagen auf der Intensivstation und 201 Pflegetagen auf Infektionsstationen. Der Verbrauch an PSA-Material lag um 39 % niedriger gegenüber dem Vormonat, der tatsächliche Verbrauch lag jedoch absolut um 81 % und im Mittel relativ um 39 % höher, als mit dem PSA-Rechner errechnet (Tab. 3). Zwischen prädiktivem und tatsächlichem Verbrauch ließ sich zwar ein hochsignifikanter Zusammenhang zeigen (R2 = 0,971; p < 0,001), die lineare Regression ergab aber nur eine Steigung von 0,49 (Abb. 2). Der Verbrauch an FFP2-Masken mit Ventil reduziert sich auf 0 %, ebenso der Verbrauch an Overalls, der Verbrauch an FFP3- gegenüber FFP2-Masken sank signifikant (p < 0,01).
| Artikel | Verbrauch April 2020 | Verbrauch Mai 2020 | Errechnet für Mai 2020 | Verbrauch Mai/errechnet Mai (%) |
|---|---|---|---|---|
| Handschuh Nitril Excellent Gr. M | 140.000 | 71.900 | 46.783 | 154 |
| Handschuhe Nitril Classic Gr. M | 520.400 | 372.600 | 173.898 | 215 |
| Handschuhe Nitril Classic Gr. S | 354.400 | 234.300 | 118.427 | 198 |
| Handschuhe Nitril Classic Gr. XL | 70.180 | 46.200 | 23.452 | 198 |
| Handschuhe Nitril Classic Gr. XS | 1400 | 2100 | 468 | 449 |
| Handschuhe Nitril Classic Gr. L | 290.600 | 178.800 | 97.108 | 185 |
| Handschuhe Nitril Excellent Gr. L | 91.000 | 75.000 | 30.409 | 247 |
| Handschuhe Nitril Excellent Gr. S | 90.800 | 34.600 | 30.342 | 115 |
| Maske, Atemschutz, FFP2, Halbmaske m. Ventil | 210 | 0 | 70 | 0 |
| Maske, Atemschutz, FFP2/EN149, o. V, 1862 | 19.076 | 12.320 | 6374 | 194 |
| Maske, Atemschutz, FFP2, m. Ventil flach gef | 3353 | 0 | 1120 | 0 |
| Maske, Atemschutz, FFP3/EN149, m. V+Fi | 11.911 | 1890 | 3980 | 48 |
| OP-Maske grün mit Gummiband | 317.100 | 155.800 | 105.963 | 148 |
| Schutzbrille (Textil One) | 100 | 20 | 33 | 60 |
| Visier OptiProtect | 1000 | 179 | 334 | 54 |
| Infektionsschutzkittel nach DIN EN 13795 | 50.000 | 8000 | 16.708 | 48 |
| Overall flüssigkeitsdicht | 8000 | 0 | 2.673 | 0 |
| Besucherkittel | 25.970 | 16.620 | 8.678 | 192 |
| Summe | 1.995.500 | 1.210.329 | 666.821 | 182 |
| – | −0,39 % | – | X̅ = 139 % |
Diskussion
Aus dem tatsächlichen Verbrauch an PSA nach dem Ausbruch der Corona-Pandemie wurde erstmalig ein Tool entwickelt, mit dem am Universitätsklinikum Ulm der Bedarf an PSA zur Vorbereitung auf den Ausbruch einer erneuten Epidemie oder Pandemie abgeschätzt werden kann. Darüber hinaus glauben wir, dass auch andere Kliniken für ihre Bevorratung daraus Schlüsse ziehen können.
Die Pandemie der Coronavirus-Krankheit 2019 (COVID-19) ist zu einer der zentralen Gesundheitskrisen einer Generation geworden. Die Pandemie hat Menschen aller Nationen, Kontinente, Rassen und sozioökonomischen Gruppen betroffen. Die erforderlichen Maßnahmen wie die Quarantäne ganzer Gemeinden, die Schließung von Schulen, die soziale Isolation und die Anordnung von Unterkünften vor Ort haben das tägliche Leben abrupt verändert.
Angehörige von Gesundheitsberufen aller Art betreuen Patienten mit dieser Erkrankung. Die rasche Ausbreitung von COVID-19 und die Schwere der Symptome, die bei einem Teil infizierter Personen auftreten, haben die Grenzen der Gesundheitssysteme akut belastet oder überlastet. Obwohl der potenzielle Mangel an Beatmungsgeräten und Betten auf Intensivstationen (ICU), die zur Versorgung kritisch kranker Patienten erforderlich sind, in einer konzertierten Aktion versucht wurde zu beheben, sind zusätzliche Hilfelieferungen und Betten nur dann hilfreich, wenn ausreichend Arbeitskräfte zur Verfügung stehen [13, 14].
Die Aufrechterhaltung einer angemessenen Belegschaft im Gesundheitswesen in dieser Krise erfordert nicht nur eine angemessene Anzahl von Ärzten, Krankenschwestern, niedergelassenen Ärzten, Apothekern, Atemtherapeuten und anderen Klinikern, sondern auch die Maximierung der Fähigkeit jedes Klinikers, eine hohe Anzahl an Patienten zu versorgen. Angesichts der Tatsache, dass ein Anstieg kritisch kranker Patienten Wochen bis Monate andauern kann, ist es essenziell, dass die Angehörigen der Gesundheitsberufe über einen längeren Zeitraum ihre volle Leistungsfähigkeit erbringen können. Medizinisches Personal ist einem höheren Risiko von Exposition, extremer Arbeitsbelastung, moralischen Dilemmata und einer sich schnell ändernden Situation ausgesetzt, die sich stark von der unterscheidet, mit der sie vertraut sind [14–17].
Unter den nach IfSG übermittelten COVID-19-Fällen wurde mit Stand vom 15.08.2020 bisher von 14.674 Betroffenen übermittelt, dass sie in einer medizinischen Einrichtung gemäß § 23 Abs. 3 IfSG tätig waren. Zu den Einrichtungen zählen z. B. Krankenhäuser, ärztliche Praxen, Dialyseeinrichtungen und Rettungsdienste. Von den berichteten Fällen beim Personal in medizinischen Einrichtungen sind 73 % weiblich und 27 % männlich. Der Altersmedian liegt bei 41 Jahren. Die Hospitalisierungsrate beträgt 4,5 %, 23 an COVID-19 Erkrankte verstarben [18].
Die Verfügbarkeit von PSA ist für Beschäftigte im Gesundheitswesen bei Krankheitsausbrüchen von entscheidender Bedeutung. Aufgrund der hohen Übertragungseffizienz des SARS-CoV‑2 [19] hat seine rasche Ausbreitung die Gesundheitssysteme unter beispiellosen Druck gesetzt. Dies hat weltweit zu einem akuten Mangel an PSA für Beschäftigte im Gesundheitswesen geführt, der hauptsächlich auf drei zugrunde liegende Faktoren zurückzuführen ist: Verhalten, Nachfrage und Angebot. Erstens führte in den frühen Stadien des Ausbruchs das hohe Infektionspotenzial bei Beschäftigten im Gesundheitswesen in Verbindung mit dem Fehlen eines Impfstoffs und der hohen Sterblichkeit zu Verhaltensänderungen wie Bevorratung, Missbrauch und Überbeanspruchung von PSA [20]. Zweitens nahm der exponentielle Anstieg der Infektionen rasch zu und überforderte die etablierten Produktionskapazitäten für PSA, die hauptsächlich auf die saisonale Influenza-Nachfrage eingestellt waren. Schließlich hatte seit dem Ausbruch von COVID-19 die Lieferkette für PSA nicht ausreichend funktioniert, um dem Anstieg der Nachfrage gerecht zu werden. Liefer- und Logistikbeschränkungen, einschließlich Exportverbote für PSA und Schlüsselmaterialien, wurden verhängt. Abrupte Versorgungsstörungen in der Volksrepublik China (VR China), dem größten Hersteller von PSA [21] im globalen Handelsnetz und dem ersten Land, das vom Coronavirus betroffen war, hatten Auswirkungen auf Asien und den Rest der Welt. Handelsbeschränkungen und Exportverbote in mehr als 20 Volkswirtschaften verschärften auch die Probleme bei der Herstellung und Verteilung von PSA [22]; viele Länder hatten Schwierigkeiten lokale Lösungen zu entwickeln.
Die Verwendung der PSA in Kliniken ist eine wesentliche Maßnahme zur Verhinderung der Übertragung von Viren auf Mitarbeiter, die berufsbedingt Umgang mit infektiösen Patienten haben [23]. Das RKI empfiehlt: „Einsatz geschulten Personals für die Versorgung von COVID-19-Patienten, welches möglichst von der Versorgung anderer Patienten freigestellt wird. Verwendung von persönlicher Schutzausrüstung (PSA) bestehend aus Schutzkittel, Einweghandschuhen, mindestens dicht anliegender MNS bzw. Atemschutzmaske und Schutzbrille. Bei der direkten Versorgung von Patienten mit bestätigter oder wahrscheinlicher COVID-19-Erkrankung müssen gemäß den Arbeitsschutzvorgaben mindestens FFP2-Masken getragen werden (Biostoffverordnung in Verbindung mit der Technischen Regel für Biologische Arbeitsstoffe (TRBA) 250)“ [24, 25]. „Besondere Beachtung gilt allen Tätigkeiten, die mit Aerosolbildung einhergehen können (z. B. Intubation oder Bronchoskopie), s. hierzu auch die Empfehlungen der BAuA [Bundesanstalt für Arbeitsschutz und Arbeitsmedizin] zum Einsatz von Schutzmasken im Zusammenhang mit SARS-CoV-2“ [26].
Um das medizinische Personal vor Infektion mit hochkontagiösen Viren zu schützen, werden erhebliche Mengen an PSA benötigt. Mitchell et al. [27] führten 2012 eine Simulationsstudie in 9 australischen Krankenhausnotaufnahmen durch, indem ein Patient mit Verdacht auf Vogelgrippe oder Pandemieinfluenza (API) sich zur Behandlung vorstellte. Es wurden Patienten-Mitarbeiter-Interaktionen während der ersten 6 h des Krankenhausaufenthalts simuliert. Basierend auf den Definitionen und Richtlinien der Weltgesundheitsorganisation wurde die durchschnittliche Anzahl „enger Kontakte“ mit dem Patienten auf 12,3 (Bereich 6 bis 17) geschätzt. Insgesamt wurden pro Patient 20 bis 25 PSA-Sets benötigt, und zwar je nach Tätigkeitsbereich 93 % Atemschutzmasken, 77 % Schutzkleidung, 83 % Handschuhe und 73 % Augenschutz. Rowan et al. [6], die die Studie zitieren, schlussfolgern, dass diese Daten darauf hindeuten, dass viele nationale Vorräte an PSA und antiviralen Medikamenten wahrscheinlich für eine Pandemie unzureichend sind.
Ausgehend von den Verbrauchszahlen an PSA im April 2020 entwickelten wir ein Tool, das bei Vorgabe einer Anzahl an infizierten Intensiv- und Infektionsstationspatienten sowie der Behandlungstage die Kalkulation der benötigten PSA erlaubt. Nachdem im März 2020 am Universitätsklinikum Ulm kaum COVID-19-Patienten behandelt werden mussten, ist der Verbrauch im Monat April gewissermaßen als „Erstbedarf“ anzusehen. Da, wie schon dargestellt, weltweit initial ein Mangel an PSA bestand, halten wir es für sinnvoll, um einen optimalen Schutz des medizinischen Personals zu gewährleisten, einen solchen Erstbedarf zu bevorraten. Es wäre damit, ohne von Lieferschwierigkeiten abhängig zu sein, eine Behandlung infizierter Patienten zumindest über einen Monat möglich. Sollten gesetzliche Vorgaben erlassen werden, dass eine Bevorratung für einen längeren Zeitraum vorzunehmen ist, könnte der dafür nötige Bedarf problemlos kalkuliert werden. Die vorgenommene Kalkulation hat natürlich nur für das Universitätsklinikum Ulm Gültigkeit, jedoch wäre unter Berücksichtigung lokaler Gegebenheiten auch eine Übertragung auf andere Kliniken möglich. Zu berücksichtigen wären z. B., abgeleitet aus den gemachten Erfahrungen der COVID-19-Pandemie, benötigte Intensivbetten, variable Anzahl an Infektionsbetten sowie sich aus dem Verlauf der Erkrankung ergebende Krankheitstage.
Auffällig sind der komplette Rückgang des Verbrauchs von FFP2-Masken mit Ventil und die Reduzierung des Verbrauchs an FFP3-Masken mit Ventil auf die Hälfte im Mai 2020 an unserer Klinik. Das Bundesinstitut für Arzneimittel und Medizinprodukte veröffentlichte mit Datum vom 31.03.2020 zur Sicherheit von Atemschutzmasken mit Ventil: „Es gibt Masken ohne Ausatemventil und Masken mit Ausatemventil. Masken ohne Ventil filtern sowohl die eingeatmete Luft als auch die Ausatemluft und bieten daher sowohl einen Eigenschutz als auch einen Fremdschutz. Masken mit Ventil filtern nur die eingeatmete Luft und sind daher nicht für den Fremdschutz ausgelegt“ [30]. Aufgrund dieser Mitteilung wurden zwar im April noch vorrätige Masken mit Auslassventil an unkritischen Stellen verwendet, aber im Mai 2020 der Einsatz teilweise oder ganz reduziert. Der Rückgang an FFP3-Masken mit einem gleichzeitigen Anstieg der FFP2-Masken um nahezu 100 % ist wohl einerseits dem Preis geschuldet und andererseits auf die Empfehlung des RKI zurückzuführen, dass beide Maskentypen bei Patienten mit COVID-19 zulässig sind [25, 26]. Da Atemschutzmasken mit Auslassventil eine Fremdgefährdung nicht verhindern, sollten sie unserer Meinung nach in die Bevorratung nicht eingehen.
Der im Mai 2020 tatsächliche PSA-Verbrauch übersteigt den berechneten Bedarf um 81 %, dabei ging bei deutlich reduzierter Anzahl an zu behandelnden Patienten der tatsächliche Verbrauch nur um ca. ein Drittel gegenüber dem Vormonat zurück. Dieses überraschende Ergebnis lässt sich auf verschiedene Faktoren zurückführen. Bei dem initial tatsächlich herrschenden oder befürchteten Mangel an PSA wurden evtl. nicht alle notwendigen Schutzmaßnahmen zur Infektionsprotektion befolgt, dies würde auch die relativ hohe Anzahl an infiziertem medizinischen Personal [5, 18] erklären. Zudem wurden auch Handlungsempfehlungen publiziert, die in einem gewissen Umfang die Wiederverwendung schon gebrauchter PSA erlaubten [28, 29]. Nicht auszuschließen ist auch, dass, nachdem von staatlicher Seite PSA beschafft wurde und die Lieferwege zudem wiedereröffnet waren, mit dem Verbrauch von PSA großzügiger verfahren wurde. Ein wesentlicher Faktor dürfte aber auch sein, dass durch das Tragen der PSA beim Personal eine gewisse körperliche und psychische Überlastung auftrat, der man im Folgenden durch kürzere Tragezeiten und Umschichtung von Personal aus anderen Bereichen entgegenwirkte. Hierdurch wurden aber mehr Personal und damit auch mehr Schutzausrüstung auf Infektionsstationen konzentriert.
Der von uns konzipierte PSA-Bedarfsrechner liefert somit Anhaltspunkte zur Bevorratung des PSA-Bedarfs beim Auftreten einer Epidemie oder Pandemie mit hochkontagiösen Erregern, um bei einem voraussichtlich zu erwartenden Lieferengpass für eine gewisse Zeit den Schutz des medizinischen Personals vor einer Infektion zu gewährleisten. Zwischenzeitlich ist das Tool von der Baden-Württembergischen Krankenhausgesellschaft allen Kliniken in Baden-Württemberg zur Verfügung gestellt worden. Nicht geeignet ist der PSA-Bedarfsrechner im weiteren zeitlichen Verlauf einer Epidemie oder Pandemie, den Bedarf zu berechnen, da durch Optimierung von Beschaffung, Beseitigung von Personalengpässen und geändertem Verbrauchsverhalten andere Einflussfaktoren eine Rolle spielen. Schätzungsweise bewirken diese Einflussfaktoren eine Steigerung des Verbrauchs gegenüber der Berechnung um über 80 %.
Kürzlich hat das Fraunhofer-Institut einen „Maskenrechner“ im Internet zur Verfügung gestellt [31]. Intention dieses Maskenrechners ist, „wie lange die vorhandenen FFP-Atemschutzmasken mit entsprechender Nutzung reichen würden“. Dieses Tool verfolgt damit den Zweck, bei Kenntnis der gegenwärtigen Verbrauchslage, unter Berücksichtigung der Lagerbestände, den zusätzlichen Bedarf an Atemschutzmasken zu ermitteln. Im Gegensatz dazu zielen unsere Berechnungen unter Zugrundelegung einer geforderten Vorbereitung auf eine Pandemie darauf ab, dass für einen gewissen Zeitraum genügend PSA zum Schutz von medizinischem Personal und auch Patienten bevorratet wird.
Forderungen nach Präventivmaßnahmen, hier Bevorratung von Schutzausrüstung, stehen und fallen mit der Frage nach der Finanzierung [32]. Erst die Klärung der Finanzierungsfrage ebnet den Weg für eine ernsthafte Bedarfsplanungen. Prinzipiell können zwei verschiedene Möglichkeiten der Finanzierung diskutiert werden. Der Vorteil einer wirtschaftlichen Sicherung der bedarfsgerechten Versorgung der Bevölkerung über das Krankenhausfinanzierungsgesetz (u. a. DRG-Entgeltsystem; [33]) läge in der etablierten Struktur. Nachteile wie die mangelnde Übersichtlichkeit, die fehlende Flexibilität vor dem Hintergrund sich ändernder Krisenszenarien und die erforderliche Verzahnung von Kostenerstattung durch die Krankenkassen und der Bundesgesetzgebung des Infektionsschutzes sprächen dagegen für eine von der alltäglichen Krankenversorgung unabhängige Planung und Finanzierung. Potenzielle Differenzen im Streit um Zuständigkeit und Kompetenzen (Bund vs. Länder, Gesundheits- vs. Innenministerien, Gesundheitsämter vs. Kliniken), politische Hürden und juristische Unwägbarkeiten sind leicht erkennbar und dürften die Umsetzung einer Pandemiebevorratung deutlich verzögern. Da entsprechende Vorhaltungen bis zur endgültigen Klärung des Sachverhalts aber nicht ausgesetzt werden können, bleibt als Übergangslösung nur ein dritter und denkbar schlechter Weg: Die Klinikbetreiber selbst müssen die aus ihrem Versorgungsauftrag ableitbaren Opportunitätskosten für die Versorgung im Pandemiefall selbst tragen und entsprechende Vorhaltungen selbst organisieren. Unterschiedliche Geschäftsmodelle der Klinikbetreiber (Finanzierung durch Bund, Land oder Kreis; private Träger) lassen diesbezüglich eine stark unterschiedliche Motivationslage erwarten. Die unübersehbaren Versorgungslücken an PSA [9–11], eine kaum zu koordinierende Zusammenarbeit und nahezu unvermeidbare Qualitätsdefizite im Rahmen einer solchen auf Freiwilligkeitsbasis „organisierten“ Pandemieversorgung unterstreichen die Dringlichkeit einer zeitnahen Klärung der Finanzierungsfrage.
Limitationen
Einschränkungen ergeben sich daraus, dass die Verbrauchsmaterialerhebung zur Erstellung des PSA-Bedarfsrechner nur im April 2020 durchgeführt wurde. In diesem Zeitraum war am Universitätsklinikum Ulm der Höhepunkt der an COVID-19 Erkrankten zu verzeichnen. Ein niedrigerer oder höherer Anstieg der Infektionszahlen hätte zu anderen Verbrauchszahlen geführt. Sollte per Verordnung oder Gesetzesänderung eine länger initiale Vorhaltung an PSA notwendig werden, könnten sich durch geändertes Verbraucherverhalten ebenfalls Verschiebungen ergeben. Letztendlich war auch ein gewisser „Schwund“, v. a. an Atemschutzmasken durch unberechtigte Entwendung zu verzeichnen, der aber nicht näher kalkuliert werden kann. Durch das Herunterbrechen der Verbrauchszahlen auf einzelne Intensiv- und Infektionsstationspatienten ist aber eine akzeptable Näherung gewährleistet.
Bei der Berechnung der Personaltage und damit des Verbrauchs an PSA wurde ein Pflegeschlüssel zugrunde gelegt, wie er seit dem 01.08.2020 Gültigkeit hat, wohingegen der Verbrauch an PSA im April 2020 erhoben wurde. Wir glauben jedoch, dass dies als vorausschauende Betrachtung gerechtfertigt ist. Die Personaltage für Ärzte auf Intensiv- und Infektionsstationen wurden aus dem tatsächlichen Aufkommen der Arztbesetzung am Universitätskliniken Ulm abgeleitet und können in anderen Kliniken differieren.
In den Verbrauch an PSA geht auch der Mehrbedarf in der Gesamtklinik ein, der durch die erhöhten Hygienemaßnahmen auf allen Allgemeinstationen und Funktionsbereichen während der SARS-CoV-2-Pandemie bedingt ist. Hierin ist auch der PSA-Bedarf für weiteres Personal implementiert, das Reinigungsarbeiten, Zu- und Abholdienste für die Stationen usw. ausführt. Auch der Verbrauch im Operationsbereich kann nicht separat erfasst werden. Da die Kapazität im Operationsbereich allerdings stark zurückgefahren war und der Verbrauch an PSA für weiteres Personal in Relation zum Verbrauch auf Intensiv- und Infektionsstation gering ist, fällt dieser Bedarf nicht besonders ins Gewicht. Bei einer anderen Relation von Allgemeinbetten zu Intensiv- und IMC-Betten kann sich hier jedoch eine gewisse Verschiebung ergeben. Die Übertragung auf andere Einrichtungen des öffentlichen Gesundheitswesens, wie Rehabilitationseinrichtungen, Seniorenheime oder Arztpraxen, in denen andere Personalschlüssel zugrunde gelegt sind und keine oder meist keine Intensivbetten vorgehalten werden, ist nicht möglich.
Fazit für die Praxis
Das SARS-CoV‑2 hat sich in der kurzen Zeit nach seiner erstmaligen Entdeckung im Dezember 2019 in China als Erreger von Lungenentzündungen sehr effizient durch Tröpfchen- und wahrscheinlich Aerosolinfektion von Mensch zu Mensch weltweit verbreitet. Das Infektionsrisiko für ungeschütztes medizinisches Personal entspricht dem in der Gesamtbevölkerung und ist als hoch einzustufen. Das Risiko einer Infektion kann durch den Gebrauch der persönlichen Schutzausrüstung (PSA) reduziert werden. Medizinisches Personal, das im direkten Kontakt mit an COVID-19 erkrankten Patienten steht, muss deshalb durch eine entsprechende PSA geschützt werden.
Die Schutzausrüstung, v. a. Atemschutzmasken, war am Anfang der Pandemie weltweit in ungenügenden Maße vorhanden. Sie muss deshalb, um zukünftigen Epidemien oder Pandemien effektvoll begegnen zu können, zum Schutz von Personal und Patienten in ausreichendem Maße bevorratet werden.
Um die nötige Bevorratung abschätzen zu können, haben wir ein Tool entwickelt, das es gestattet, abhängig von der Anzahl an Intensiv- und Allgemeininfektionsbetten, die notwendige zu bevorratende Menge an PSA abzuschätzen. Dieses Tool kann auch unter Beachtung der örtlichen Gegebenheiten hilfreich für andere Kliniken sein.
Die Finanzierung der Beschaffung und Bevorratung der erforderlichen PSA ist bis jetzt jedoch ungeklärt und bedarf deshalb einer zeitnahen Klärung.
Acknowledgments
Danksagung
Die Autoren danken Herrn Fitzke, Materialwirtschaft, Bereich III, Finanzen/Controlling, für die Erhebung des PSA-Verbrauchs und Herrn Dunkel und Mitarbeiter, Bereich III, Finanzen/Controlling, Universitätsklinikum Ulm, für die zur Verfügungsstellung der Fallzahlen und Behandlungstage der an COVID-19 erkrankten Patienten.
U.X Kaisers
Vorstandsvorsitzender Universitätsklinikum Ulm
Einhaltung ethischer Richtlinien
Interessenkonflikt
E.G. Pfenninger und U.X. Kaisers geben an, dass kein Interessenkonflikt besteht.
Für diesen Beitrag wurden von den Autoren keine Studien an Menschen oder Tieren durchgeführt. Für die aufgeführten Studien gelten die jeweils dort angegebenen ethischen Richtlinien.
Literatur
- 1.Peeri NC, Shrestha N, Rahman S, Zaki R, et al. The SARS, MERS and novel coronavirus (COVID-19) epidemics, the newest and biggest global health threats: what lessons have we learned? Int J Epidemiol. 2020 doi: 10.1093/ije/dyaa033. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Robert Koch-Institut (2020) COVID-19: Fallzahlen in Deutschland und weltweit. https://www.rki.de/DE/Content/InfAZ/N/Neuartiges_Coronavirus/Fallzahlen.html. Zugegriffen: 17. Aug. 2020
- 3.European Centre for Disease Prevention and Control (2020) COVID-19 situation update for the EU/EEA and the UK, as of 29 June 2020. https://www.ecdc.europa.eu/en/cases-2019-ncov-eueea. Zugegriffen: 17. Aug. 2020
- 4.World Health Organization (2020) WHO coronavirus disease (COVID-19) Dashboard. Data last updated: 2020//11. https://covid19.who.int/. Zugegriffen: 17. Aug. 2020
- 5.Wang J, Zhou M, Liu F. Exploring the reasons for healthcare workers infected with novel coronavirus disease 2019 (COVID-19) in China. J Hosp Infect. 2020 doi: 10.1016/j.jhin.2020.03.002. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.Rowan NJ, Laffey JG. Challenges and solutions for addressing critical shortage of supply chain for personal and protective equipment (PPE) arising from Coronavirus disease (COVID19) pandemic – Case study from the Republic of Ireland. Sci Total Environ. 2020;725:138532. doi: 10.1016/j.scitotenv.2020.138532. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 7.National Institutes of Health (2020) New coronavirus stable for hours on surfaces. https://www.nih.gov/news-events/news-releases/new-coronavirus-stable-hours-surfaces. Zugegriffen: 17. Aug. 2020
- 8.The National Academies of Sciences, Engineering, Medicine (2020) Rapid expert consultation on the possibility of bioaerosol spread of SARS-coV‑2 for the COVID-19 pandemic (April 1, 2020). https://www.nap.edu/read/25769/chapter/1. Zugegriffen: 17. Aug. 2020
- 9.Spiegel Wissenschaft (2020) Wenn aus Ärzten Superspreader werden. https://www.spiegel.de/wissenschaft/medizin/corona-virus-wenn-aus-aerzten-superspreader-werden-a-f04010ee-75f6-4305-b3f5-6696be172413. Zugegriffen: 17. Aug. 2020
- 10.Die Bundesregierung (2020) Mehr Schutzmasken für medizinisches und pflegerisches Personal. https://www.bundesregierung.de/breg-de/themen/coronavirus/beschaffung-schutzausruestung-1751334. Zugegriffen: 17. Aug. 2020
- 11. Gesetz zum Schutz der Bevölkerung bei einer epidemischen Lage von nationaler Tragweite vom 27. März 2020. Bundesgesetzblatt Jahrgang 2020 Teil I Nr. 14, ausgegeben zu Bonn am 27. März 2020. https://www.bgbl.de/xaver/bgbl/text.xav?SID=&tf=xaver.component.Text_0&tocf=&qmf=&hlf=xaver.component.Hitlist_0&bk=bgbl&start=%2F%2F*%5B%40node_id%3D%E2%80%99540671%E2%80%99%5D&skin=pdf&tlevel=-2&nohist=1. Zugegriffen: 17. Aug. 2020
- 12. Bundesgesetzblatt (2019) Verordnung zur Festlegung von Pflegepersonaluntergrenzen in pflegesensitiven Bereichen der Krankenhäusern (Pflegepersonaluntergrenzen-Verordnung – PpUGV) vom 28. Oktober 2019. https://www.bgbl.de/xaver/bgbl/start.xav#__bgbl__%2F%2F*%5B%40attr_id%3D%27bgbl118s1632.pdf%27%5D__1590485922821. Zugegriffen: 17. Aug. 2020
- 13.Lai J, Ma S, Wang Y, et al. Factors associated with mental health outcomes among health care workers exposed to coronavirus disease 2019. JAMA Netw Open. 2020;3(3):e203976. doi: 10.1001/jamanetworkopen.2020.3976. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.Chen KY, Yang CM, Lien CH, et al. Burnout, job satisfaction, and medical malpractice among physicians. Int J Med Sci. 2013;10(11):1471–1478. doi: 10.7150/ijms.6743. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 15.Adams JG, Walls RM. Supporting the health care workforce during the COVID-19 global epidemic. JAMA. 2020 doi: 10.1001/jama.2020.3972. [DOI] [PubMed] [Google Scholar]
- 16.Chen Q, Liang M, Li Y, et al. Mental health care for medical staff in China during the COVID-19 outbreak. Lancet Psychiatry. 2020;7:e15–e16. doi: 10.1016/S2215-0366(20)30078-X. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 17.Cohen IG, Crespo AM, White DB. Potential legal liability for withdrawing or withholding ventilators during COVID-19: assessing the risks and identifying needed reforms. JAMA. 2020 doi: 10.1001/jama.2020.5442. [DOI] [PubMed] [Google Scholar]
- 18.Robert Koch-Institut (2020) Täglicher Lagebericht des RKI zur Coronavirus-Krankheit-2019 (COVID-19) vom 04.06.2020. https://www.rki.de/DE/Content/InfAZ/N/Neuartiges_Coronavirus/Situationsberichte/2020-08-15-de.pdf?__blob=publicationFile. Zugegriffen: 17. Aug. 2020
- 19.Hui DS. Severe acute respiratory syndrome (SARS): lessons learnt in Hong Kong. J Thorac Dis. 2013;5(Suppl 2):S122–S126. doi: 10.3978/j.issn.2072-1439.2013.06.18. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 20.Adida E, DeLaurentis PC, Lawley MA. Hospital stockpiling for disaster planning. IIE Trans. 2011;43:348–362. doi: 10.1080/0740817X.2010.540639. [DOI] [Google Scholar]
- 21.Eninger RM, Honda T, Adhikari A, Heinonen-Tanski H, Reponen T, Grinshpun SA. Filter performance of N99 and N95 facepiece respirators against viruses and ultrafine particles. Ann Occup Hyg. 2008;52:385–396. doi: 10.1093/annhyg/men019. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 22.Park C-Y, Kim K, Roth S, Beck S, Kang JW, Tayag MC, Griffin M. Global shortage of personal protective equipment amid COVID-19: supply chains, bottlenecks, and policy implications. BRF200128-2. 2020. [Google Scholar]
- 23.Jones I. How to safely maintain equipment where hazardous materials may lurk. Biomed Instrum Technol. 2003;37:49–50. doi: 10.2345/0899-8205(2003)37[49:HTSMEW]2.0.CO;2. [DOI] [PubMed] [Google Scholar]
- 24.Robert Koch-Institut (2020) Empfehlungen des RKI zu Hygienemaßnahmen im Rahmen der Behandlung und Pflege von Patienten mit einer Infektion durch SARS-CoV‑2. Stand 26.5.2020. https://www.rki.de/DE/Content/InfAZ/N/Neuartiges_Coronavirus/Hygiene.html. Zugegriffen: 17. Aug. 2020
- 25.Robert Koch-Institut (2020) BMG/BMAS/ABAS/RKI: Ressourcenschonender Einsatz von Mund-Nasen-Schutz (MNS) und FFP-Masken (14.4.2020). https://www.rki.de/DE/Content/InfAZ/N/Neuartiges_Coronavirus/Ressourcen_schonen_Masken.html;jsessionid=205F99BCE470A62A6247196CBD16BA1B.internet122. Zugegriffen: 17. Aug. 2020
- 26.Bundesanstalt für Arbeitsschutz und Arbeitsmedizin (2020) Aktuelle Informationen zum Coronavirus SARS-CoV‑2. https://www.baua.de/DE/Themen/Arbeitsgestaltung-im-Betrieb/Coronavirus/Coronavirus_node.html. Zugegriffen: 17. Aug. 2020
- 27.Mitchell R, Ogunreai T, Astratianakis S, Bryce E, Gervais R, Gravel D, Johnson L, Leduc S, Roth V, Taylor G, Vearcombe M, Weir C. Impact of the 2009 influenza A (H1N1) pandemic on Canadian health care workers: a survey on vaccination, illness, absenteeism, and personal protective equipment. Am J Infect Control. 2012;40:611–616. doi: 10.1016/j.ajic.2012.01.011. [DOI] [PubMed] [Google Scholar]
- 28.aerzteblatt.de (2020) Regierung billigt Wiederverwendung von Schutzmasken in Ausnahmefällen. Ärzteblatt vom Apr 2, 2020. https://www.aerzteblatt.de/nachrichten/111617/Regierung-billigt-Wiederverwendung-von-Schutzmasken-in-Ausnahmefaellen. Zugegriffen: 17. Aug. 2020
- 29.Bundesgesundheitsministerium (2020) Pressemitteilung Versorgung bei Atemschutzmasken sichern. https://www.bundesgesundheitsministerium.de/presse/pressemitteilungen/2020/2-quartal/krisenstab-atemschutzmasken.html. Zugegriffen: 17. Aug. 2020
- 30.Empfehlungen des BfArM (2020) Hinweise des BfArM zur Verwendung von selbst hergestellten Masken (sog. „Community-Masken“), medizinischen Gesichtsmasken, sowie filtrierenden Halbmasken (FFP1, FFP2 und FFP3) im Zusammenhang mit dem Coronavirus (SARS-CoV‑2 / Covid-19). https://www.bfarm.de/SharedDocs/Risikoinformationen/Medizinprodukte/DE/schutzmasken.html. Zugegriffen: 17. Aug. 2020
- 31.Frauenhofer-Institut für Materialfluss und Logistik. (2020) Der „Maskenrechner“ für Krankenhäuser. https://www.iml.fraunhofer.de/de/abteilungen/b3/health_care_logistics/Maskenrechner.html. Zugegriffen: 17. Aug. 2020
- 32.Pfenninger E, Adolph O. Memorandum – Zur Vulnerabilität kritischer Infrastrukturen am Bundesdeutschen Klinken. Notfall Rettungsmed. 2017;20:673–681. doi: 10.1007/s10049-017-0293-7. [DOI] [Google Scholar]
- 33.Gesetz zur wirtschaftlichen Sicherung der Krankenhäuser. Bundesministerium der Justiz und Verbraucherschutz; http://www.gesetze-im-internet.de/khg/index.html. Zugegriffen: 17. August 2020