Abstract
Introducción y objetivos
Existen pocos estudios sobre el potencial papel de los orígenes raciales/étnicos en el riesgo de infección de COVID-19, particularmente en Europa. Evaluamos el riesgo de COVID-19 entre los migrantes de diferentes zonas del mundo en un contexto de acceso universal gratuito a la atención médica.
Material y métodos
Realizamos un análisis de cohortes poblacional de la incidencia acumulada de COVID-19 confirmada mediante PCR entre los residentes adultos en Alcorcón (España) en la primera oleada de la enfermedad hasta el 25 de abril de 2020.
Resultados
La incidencia acumulada bruta entre los migrantes (n = 20.419) fue mayor que entre los españoles (n = 131.599): 8,81 y 6,51 por cada 1.000 habitantes, respectivamente (p < 0,001), pero difería según la región de origen mundial. Mediante regresión binomial negativa, ajustada por edad y sexo, los riesgos relativos (RR) para COVID-19 no fueron significativamente diferentes de los españoles para los individuos provenientes de Europa, Asia o el norte de África. Por el contrario, hubo un marcado aumento del riesgo para los del África subsahariana (RR 3,66, intervalo de confianza del 95% [IC] 1,42-9,41, p = 0,007), el Caribe (RR 6,35, IC 95% 3,83-10,55, p < 0,001) y América Latina (RR 6,92, IC 95% 4,49-10,67, p < 0,001).
Conclusiones
Los migrantes procedentes del África subsahariana, el Caribe y América Latina, a diferencia de los españoles o migrantes procedentes de Europa, el norte de África o Asia, presentaron un mayor riesgo de COVID-19. Nuestros datos sugieren un papel para el origen étnico en el riesgo de COVID-19. Los migrantes de algunas zonas del mundo pueden merecer una atención más cercana tanto por razones clínicas como epidemiológicas.
Palabras clave: COVID-19, Epidemiología, Migrantes, Minorías étnicas, Riesgo relativo, Cohortes
Abstract
Introduction and objectives
Little is known regarding the relevance of racial/ethnic background to the risk for COVID-19 infection, particularly in Europe. We evaluated the risk of COVID-19 among migrants from different areas of the world within the context of universal free access to medical care.
Material and methods
We conducted a population-based cohort analysis of the cumulative incidence of PCR-confirmed COVID-19 among adult residents of Alcorcon (Spain) in the first wave of the disease up to April 25, 2020.
Results
The crude cumulative incidence among migrants (n = 20,419) was higher than among Spaniards (n = 131,599): 8.81 and 6.51 and per 1,000 inhabitants, respectively (p < .001), but differed by region of origin. As per a negative binomial regression adjusted for age and sex, relative risk (RR) for COVID-19 for individuals from Europe, Asia, or North Africa was not significantly different from Spaniards. In contrast, a markedly increased risk was found for people from Sub-Saharan Africa (RR 3.66, 95% confidence interval (CI) 1.42-9.41, p = .007), the Caribbean (RR 6.35, 95% CI 3.83-10.55, p < .001), and Latin America (RR 6.92, 95% CI 4.49-10.67, p < .001).
Conclusions
Migrants from Sub-Saharan Africa, the Caribbean, and Latin America exhibited increased risk for COVID-19 as compared to Spaniards or migrants from Europe, North Africa, or Asia. Our data suggest that the ethnic background may play a role in risk for COVID-19. Migrants from some areas of the world may merit closer attention for both clinical and epidemiological reasons.
Keywords: COVID-19, Epidemiology, Migrants, Ethnic minorities, Relative risk, Cohort
Aspectos destacados
-
•
Diversos estudios sugieren un aumento de la carga de COVID-19 para los migrantes o las minorías étnicas en Estados Unidos o el Reino Unido, pero hay escasos datos para otros países europeos.
-
•
El aumento de riesgo para COVID-19 podría agravarse por un acceso desigual a la atención médica.
-
•
Nuestros datos muestran un aumento del riesgo de COVID-19 entre los migrantes del África subsahariana, el Caribe y América Latina residentes en España.
-
•
No hubo un mayor riesgo de COVID-19 entre los migrantes de Europa, Asia o el norte de África residentes en España.
-
•
Nuestros datos sugieren un papel del origen étnico en el riesgo de COVID-19, concurrente con el atribuible a condiciones socioeconómicas.
Introducción
La pandemia COVID-19 representa un tremendo desafío para la humanidad, con dramáticas consecuencias sanitarias y económicas1, 2, 3. Informes recientes han puesto de relieve el aumento de la mortalidad relacionada con la COVID-19 entre los migrantes y las minorías étnicas en diversos países occidentales4, 5, 6, 7, 8, 9, 10. Sin embargo, los resultados clínicos —la mortalidad en particular— asociados con las minorías étnicas están inextricablemente relacionados con la situación socioeconómica, la comorbilidad y el acceso desigual a los servicios médicos11, 12, 13, 14.
Se han emitido diversos informes en los medios de comunicación y llamadas a la acción a este respecto, pero muy pocas publicaciones científicas sólidas abordan esta cuestión. Además, la mayoría de los estudios publicados provienen de Estados Unidos o el Reino Unido y prácticamente ninguno de otros países europeos15, 16, 17, 18.
En este trabajo describimos la incidencia de COVID-19 en la primera oleada de la enfermedad entre españoles y migrantes de diferentes zonas del mundo que viven en Alcorcón, una ciudad de la periferia de Madrid (España) con un número considerable de residentes extranjeros. Las diferentes proporciones de migrantes de diversas zonas del mundo pueden proporcionar una oportunidad para evaluar el riesgo de COVID-19 en estas poblaciones.
Métodos
Estudio de cohorte poblacional realizado en Alcorcón (Madrid), que cuenta con una población censada total de unos 170.000 habitantes. La población en riesgo se definió como todos los adultos inscritos en el censo municipal del Ayuntamiento de Alcorcón (última actualización el 14 de marzo de 2020)19. De este censo se obtuvo la distribución de la población por nacionalidad y país de origen, estratificada por edad y sexo.
El caso se definió como un paciente con un diagnóstico de COVID-19 realizado en el Hospital Universitario Fundación Alcorcón y confirmado mediante transcripción inversa-reacción en cadena de la polimerasa (RT-PCR) para SARS-CoV-2 entre adultos residentes en Alcorcón. Los casos COVID-19 se obtuvieron de la historia clínica electrónica (Selene©). El diagnóstico clínico de COVID-19 fue realizado por los médicos del Servicio de Urgencias según los criterios del Centro Europeo para el Control y la Prevención de Enfermedades (ECDCP)-Organización Mundial de la Salud (OMS)20.
Para el diagnóstico molecular de la infección por SARS-CoV-2, se procesaron los hisopos nasofaríngeos de pacientes sintomáticos mediante extracción automatizada con el uso de MagNa Pure LC (Roche Applied Science, Mannheim, Alemania) y RT-PCR en tiempo real (rRT-PCR) utilizando el kit de detección de ácido nucleico VAVA SARS-CoV-2 de VAISURE (CerTest Biotec S.L.), de acuerdo con las instrucciones del fabricante. Para esta rRT-PCR, se utilizó Bio-Rad CFX96™ sistema de detección de PCR en tiempo real. Se amplificaron dos regiones virales diferentes: el gen ORF1ab (canal FAM) y el gen N (canal ROX) junto al control interno (canal HEX). Se consideraron positivos los resultados obtenidos en ciclos de = 40. Se incluyeron controles positivos y negativos en cada tanda de ensayos.
Se extrajo un conjunto anonimizado de datos de las historias clínicas electrónicas (del 1 de febrero al 25 de abril) que incluyó los siguientes parámetros: edad, sexo, país de origen, ciudad de residencia, fecha del diagnóstico COVID-19 (clínico), fecha y resultados de la PCR SARS-CoV-2, y evolución clínica (ingreso hospitalario, ingreso en unidad de cuidados críticos, alta, duración de la estancia hospitalaria y muerte intrahospitalaria). Para este estudio, se excluyeron los pacientes con residencia distinta de la ciudad de Alcorcón.
Se clasificó a los pacientes según su país de origen en uno de los siguientes grupos: a) España, b) Unión Europea (incluyendo Suiza y Noruega), c) Europa oriental (incluida Rusia), d) Asia, e) Australia y Nueva Zelanda, f) Norte de África, g) África subsahariana, h) América Latina (México y países continentales de América Latina), i) Caribe, y j) Estados Unidos y Canadá.
Estadística
Los resultados se muestran como media (± desviación estándar), medianas (rango intercuartílico [RIC]) o porcentajes, según corresponda. Las variables cuantitativas se compararon utilizando la prueba t de Student, ANOVA o la prueba U de Mann-Whitney, según procediera. Las variables cualitativas se compararon utilizando la prueba de chi-cuadrado o la prueba exacta de Fisher.
Los datos agregados se analizaron según el área (o país) de origen mundial, sexo y grupo de edad (< 30, 30-39, 40-49, 50-59, 60-69, 70-79, 80-89 y = 90 años). Se calcularon las tasas de incidencia y los intervalos de confianza exactos de Poisson del 95%. Se utilizó un modelo de regresión binomial negativa multivariante con varianza robusta para estimar la tasa de incidencia por área mundial ajustada por sexo y edad. Estos modelos son apropiados para analizar los datos de recuento con sobredispersión21, 22. Se asumió la significación estadística para los valores p < 0,05. Todos los análisis se realizaron con Stata 14 (StataCorp LLC, Texas, EE. UU.). El protocolo fue aprobado por el Comité Ético de Investigación con medicamentos (CEIm) del centro.
Resultados
El censo del municipio de Alcorcón incluía 152.018 personas mayores de 17 años a fecha de 14 de marzo de 202019. Entre ellos, 20.419 (13,4%) residentes tenían una nacionalidad distinta de la española. En la tabla 1 se resumen los países de origen (y las zonas asociadas del mundo).
Tabla 1.
Distribución de migrantes residentes en Alcorcón (España) por región mundial, país y sexo (14 de marzo de 2020)
| Región del mundo | Hombres | Mujeres | Ambos | Países | Hombres | Mujeres | Ambos |
|---|---|---|---|---|---|---|---|
| España | 62.588 | 69.011 | 131.599 | España | 62.588 | 69.011 | 131.599 |
| Unión Europeaa | 3.819 | 3.749 | 7.568 | Rumanía | 2.281 | 2.368 | 4.649 |
| Polonia | 407 | 355 | 762 | ||||
| Bulgaria | 305 | 299 | 604 | ||||
| Italia | 330 | 260 | 590 | ||||
| Portugal | 182 | 177 | 359 | ||||
| Otros | 314 | 290 | 604 | ||||
| Rusia y Europa del Este | 921 | 1.137 | 2.058 | Ucrania | 850 | 1.015 | 1.865 |
| Otros | 71 | 122 | 193 | ||||
| Asia | 758 | 681 | 1.439 | China | 418 | 451 | 869 |
| Otros | 340 | 230 | 570 | ||||
| África del Norte | 1.174 | 778 | 1.952 | Marruecos | 1.129 | 755 | 1.884 |
| Otros | 45 | 23 | 68 | ||||
| África subsahariana | 409 | 392 | 801 | Guinea Ecuatorial | 101 | 212 | 313 |
| Nigeria | 103 | 69 | 172 | ||||
| Otros | 205 | 111 | 316 | ||||
| América Latina | 2.496 | 3.330 | 5.826 | Colombia | 537 | 641 | 1.178 |
| Perú | 484 | 570 | 1.054 | ||||
| Venezuela | 412 | 595 | 1.007 | ||||
| Ecuador | 357 | 304 | 661 | ||||
| Honduras | 148 | 380 | 528 | ||||
| Otros | 558 | 840 | 1.398 | ||||
| Caribe | 319 | 338 | 657 | República Dominicana | 226 | 247 | 473 |
| Cuba | 90 | 88 | 178 | ||||
| Otros | 3 | 3 | 6 | ||||
| Misceláneab | 55 | 63 | 118 | Estados Unidos | 38 | 54 | 92 |
| Otros | 17 | 9 | 26 | ||||
| Total general | 72.539 | 79.479 | 152.018 |
Excluyendo España e incluyendo Noruega y Suiza.
Estados Unidos, Canadá, Australia y Nueva Zelanda se fusionaron debido a su bajo número.
Se eligieron las diferentes áreas del mundo por razones geográficas, socioeconómicas y de origen étnico, siempre que hubiera un mínimo de 500 individuos por área. Había menos de 200 migrantes de Estados Unidos, Canadá, Australia y Nueva Zelanda y, por tanto, se excluyeron del análisis.
Los migrantes eran sustancialmente más jóvenes que los españoles (mediana de edad 40 años [RIC 30-50] frente a 49,5 años [RIC 38-67], respectivamente [fig. suplementaria 1]) y había una proporción ligeramente mayor de hombres (48,7% vs. 47,6%, p = 0,002). De hecho, las pirámides de distribución de edad en la población de referencia para españoles y migrantes fueron notablemente diferentes (fig. suplementaria 2).
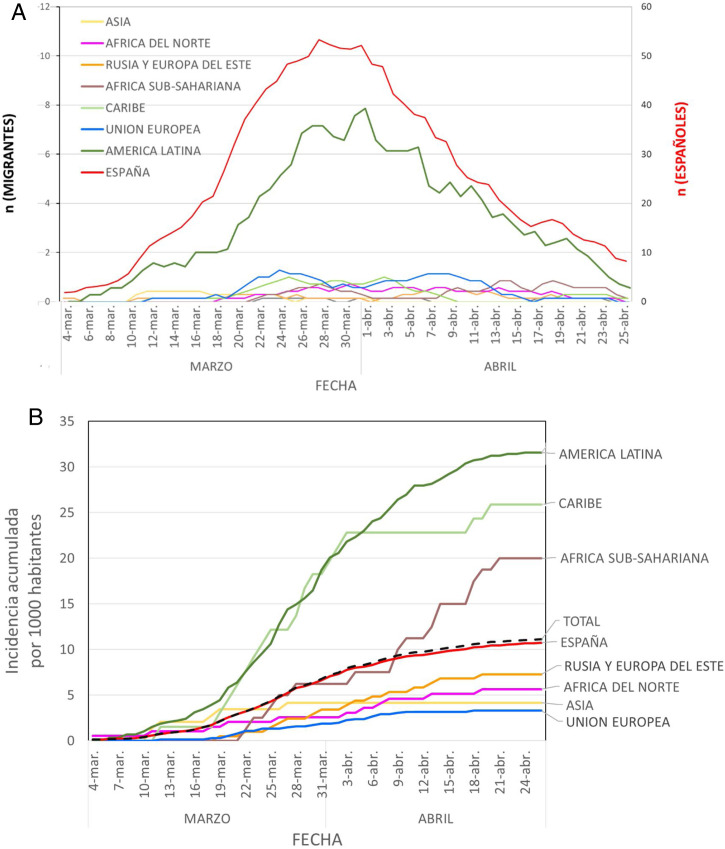
Entre el 1 de febrero y el 25 de abril de 2020 se diagnosticaron en nuestro hospital un total de 1.691 residentes en Alcorcón de COVID-19 según criterios clínicos ECDCP-OMS20 (fig. 1 A). El número de casos aumentó constantemente hasta finales de marzo y luego comenzó a decaer aproximadamente 2 semanas después del confinamiento decretado por el gobierno español el 14 de marzo de 2020 (fig. 1B)23. Para evitar posibles diagnósticos erróneos, limitamos nuestro análisis a los 1.036 casos con una PCR positiva para SARS-CoV-2 (casos COVID-19-PCR+). La mediana de edad de los pacientes con COVID-19-PCR+ fue de 71 años (RIC 54-79) y el 57,2% eran varones.
Figura 1.
Evolución del diagnóstico clínico de COVID-19.
Panel A. Diagnóstico diario de COVID-19 (el gráfico representa para cada fecha la media móvil de 7 días = número de diagnóstico diario de la semana anterior) en el Hospital Universitario Fundación Alcorcón.
Panel B. Tasa de incidencia acumulada del nuevo diagnóstico clínico COVID-19 por región del mundo en el Hospital Universitario Fundación Alcorcón.
La incidencia global acumulada de COVID-19-PCR+ fue de 6,81 por cada 1.000 habitantes. La incidencia global acumulada de COVID-19-PCR+ para españoles fue de 6,50 casos por cada 1.000 habitantes, frente a 8,82 por 1.000 para los no españoles (p < 0,001; tabla 2 , fig. 1B).
Tabla 2.
Pacientes COVID-19 con PCR+ en Alcorcón (España). Incidencia acumulada por región de origen mundial (febrero-abril 2020)
| Todos | España | Unión Europea | Europa del Este y Rusia | Asia | África del Norte | África subsahariana | Caribe | América Latina | |
|---|---|---|---|---|---|---|---|---|---|
| Casos (n) | 1.036 | 856 | 18 | 9 | 3 | 7 | 9 | 12 | 121 |
| Edad (mediana) | 71,0 | 73,0 | 54,5 | 57,0 | 49,0 | 72,0 | 53,0 | 45,5 | 51,0 |
| Rango intercuartílico | 54-79 | 62-79 | 45,75-64 | 45,5-61,5 | 42-49 | 34-76 | 49,5-66,5 | 36,25-57 | 39-55 |
| Hombres (%) | 57,5 | 58,6 | 54,9 | 52,3 | 47,0 | 61,9 | 57,2 | 48,0 | 48,4 |
| Incidencia acumulada por 1.000 habitantes | 6,81 | 6,50 | 2,38 | 4,37 | 2,08 | 3,59 | 11,24 | 18,26 | 20,77 |
| IC 95%, distribución de Poisson | 6,41- 7,24 |
6,08-6,96 | 1,41- 3,76 |
2,00- 8,30 |
0,43-6,09 | 1,44- 7,39 |
5,14- 21,33 |
9,44- 31,91 |
17,23-24,82 |
La edad de los españoles COVID-19-PCR+ fue sustancialmente mayor que la de los migrantes (mediana de edad 73 años [RIC 62-80] vs. 51,5 [RIC 41,7-58], p < 0,001), con una mayor proporción de varones, aunque este hallazgo no fue estadísticamente significativo (58,6% vs. 52,5%; p = 0,15) (fig. suplementaria 3). La incidencia acumulada global aumentó drásticamente con la edad tanto en españoles como en migrantes (fig. suplementaria 3A).
A continuación, evaluamos la incidencia acumulada de COVID-19-PCR+ para nativos de diferentes regiones del mundo en comparación con la de los españoles (tabla 2, fig. 1B). Las tasas de incidencia no ajustadas para individuos de Europa, Asia y el norte de África fueron más bajas que la media, mientras que las tasas para las personas procedentes del África subsahariana, el Caribe y América Latina fueron más elevadas. Las tasas de incidencia acumuladas para la mayoría de los países representativos se muestran en la tabla suplementaria 1.
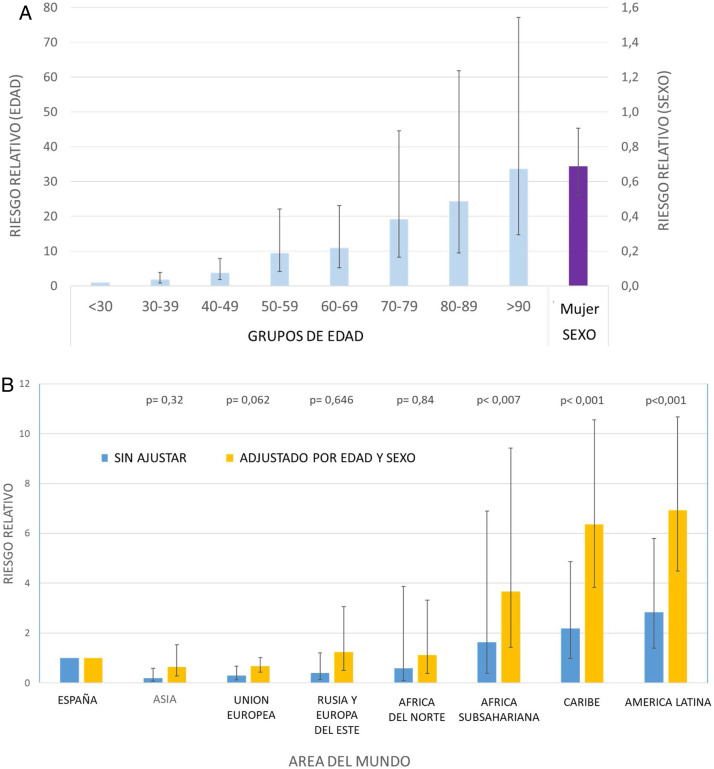
Con el fin de comprender mejor los riesgos para los españoles y los migrantes de diferentes regiones del mundo, realizamos un análisis de regresión binomial negativa multivariante21, 22 ajustado para edad y sexo, ya que estos factores son determinantes del riesgo de COVID-19 (fig. 2 ). Los riesgos relativos ajustados para COVID-19-PCR+ entre los migrantes de Asia, la Unión Europea y Europa del Este no fueron significativamente distintos a los de los españoles (tabla 3 , fig. 2).
Figura 2.
Riesgos relativos para COVID-19. Análisis de regresión binomial negativa.
Panel A. Riesgo de COVID-19 según intervalos de edad (edad de referencia < 30 años) y sexo.
Panel B. Riesgo de COVID-19 según áreas del mundo de origen (referencia España).
Tabla 3.
Modelos de regresión binomial negativa para la incidencia COVID-19 por región de origen mundial (A) y análisis de sensibilidad (B y C). Alcorcón (España), febrero-abril 2020
| COVID-19 | Modelo de regresión binomial negativa (ajustado por edad y sexo) |
|||
|---|---|---|---|---|
| Área del mundo | Riesgo relativo | Intervalo de confianza al 95% | p | |
| A. Casos confirmados con PCR (n = 1.036) | España | 1 (Referencia) | ||
| Asia | 0,64 | 0,27-1,52 | 0,320 | |
| Unión Europea | 0,66 | 0,43-1,02 | 0,062 | |
| Europa del Este | 1,23 | 0,49-3,06 | 0,646 | |
| África del Norte | 1,11 | 0,37-3,31 | 0,840 | |
| África subsahariana | 3,66 | 1,42-9,41 | 0,007 | |
| Caribe | 6,35 | 3,83-10,55 | < 0,001 | |
| América Latina | 6,92 | 4,49-10,67 | < 0,001 | |
| B. Diagnóstico clínico (n = 1.691) | España | 1 (Referencia) | ||
| Asia | 0,77 | 0,44-1,34 | 0,360 | |
| Unión Europea | 0,56 | 0,40-0,78 | 0,001 | |
| Europa del Este | 1,28 | 0,63-2,57 | 0,486 | |
| África del Norte | 0,99 | 0,51-1,88 | 0,964 | |
| África subsahariana | 3,73 | 2,11-6,57 | < 0,001 | |
| Caribe | 5,22 | 3,37-8,09 | < 0,001 | |
| América Latina | 6,50 | 5,11-8,27 | < 0,001 | |
| C. Casos confirmados con PCR e ingreso hospitalario (n = 877) | España | 1 (Referencia) | ||
| Asia | 0,57 | 0,20-1,66 | 0,311 | |
| Unión Europea | 0,64 | 0,33-1,24 | 0,188 | |
| Europa del Este | 0,95 | 0,35-2,54 | 0,921 | |
| África del Norte | 1,46 | 0,50-4,24 | 0,480 | |
| África subsahariana | 3,32 | 1,29-8,53 | 0,013 | |
| Caribe | 6,39 | 3,79-10,76 | < 0,001 | |
| América Latina | 7,65 | 4,99-11,72 | < 0,001 | |
Riesgos relativos (en negrita) indican significación estadística (p < 0,05).
Por el contrario, el riesgo relativo para los migrantes de América Latina fue aproximadamente 7 veces mayor que el de los españoles (RR 6,92; IC 95% 4,49-10,67; p < 0,001). Además, el riesgo ajustado también fue mayor en los migrantes procedentes del África subsahariana (RR 3,66; IC 95% 1,42-9,41; p = 0,007) así como los del Caribe (RR 6,35; IC 95% 3,83-10,55; p < 0,001), de modo altamente significativo, clínica y estadísticamente.
Realizamos un análisis de sensibilidad (tabla 3), repitiendo la estimación de riesgo: estimación con criterios más amplios (diagnóstico clínico independientemente de los resultados de la PCR; n = 1.691) y criterios más estrictos (pacientes que requirieron ingreso hospitalario debido a COVID-19 moderada-grave, n = 877). En ambos casos, los resultados se mantuvieron esencialmente inalterados.
Los riesgos de COVID-19 ajustados para los migrantes del África subsahariana, el Caribe y América Latina fueron aproximadamente 3, 6 y 7 veces superiores a los de los españoles en todos los escenarios clínicos (tabla 3). De modo exploratorio, realizamos un análisis similar para los países que tenían al menos 800 residentes en Alcorcón (tabla 1). Los ciudadanos de Rumania, Ucrania, China y Marruecos no presentaron un aumento del riesgo de COVID-19 (fig. suplementaria 4). En coherencia con su zona mundial, los migrantes de todos los países de América Latina mostraron un aumento definido del riesgo de COVID-19.
La COVID-19 grave, definida como muerte, ingreso en la unidad de cuidados intensivos o estancia hospitalaria de más de 7 días, se produjo en el 63% de los españoles en comparación con el 33% de los migrantes. Del mismo modo, la mortalidad no ajustada fue mayor para los españoles (25% de los ingresos) que para los migrantes (6%). Este hallazgo refleja probablemente la edad avanzada de los pacientes con enfermedad grave (mediana de edad 76 años [RIC 69-82]) o que fallecieron (mediana de 79 años [RIC 74-85]), dado que este rango de edad está prácticamente ausente en los migrantes (figs. suplementarias 1 y 2).
Nuestros datos no respaldan la idea de que los migrantes residentes en España tienen una forma más grave de COVID-19 que los españoles.
Discusión
Con una aproximación de base poblacional, nuestros datos muestran que la incidencia de COVID-19 varía entre los migrantes de diferentes zonas del mundo y la población de referencia española. Un hallazgo relevante de nuestro trabajo es un aparente mayor riesgo para COVID-19 en los sujetos procedentes del África subsahariana, el Caribe o América Latina en comparación con los migrantes de Europa, Asia o el norte de África, o con los españoles. Los datos preliminares descritos en otros municipios de Madrid son coherentes con nuestros resultados10. Se detecta constantemente un riesgo más elevado cuando la estimación se realiza ya sea globalmente para las regiones de origen mencionadas, ya sea para determinados países. Este incremento de riesgo crudo aumenta claramente cuando se realizan ajustes por edad y sexo.
También encontramos un menor riesgo relativo no ajustado para COVID-19 para otros ciudadanos de la Unión Europea en comparación con los españoles. Sin embargo, los migrantes representan una población más joven que la española24, 25, como es el caso también en nuestro entorno. De hecho, cuando se ajusta por edad y sexo, el riesgo relativo para COVID-19 para los migrantes de Europa (tanto de la Unión Europea como de Europa del Este) no difería del de los españoles. Análogamente, la tasa de incidencia ajustada de COVID-19 en migrantes del norte de África no difería de la población de referencia española.
Las razones que subyacen a este aparente aumento del riesgo de COVID-19 entre los migrantes de diferentes zonas del mundo no están claras. En primer lugar, todos los migrantes tienen el mismo acceso a la cobertura sanitaria prácticamente universal de que disponen también los españoles. En segundo lugar, la mayoría de los migrantes tienen empleos y estatus socioeconómico más bajo que la población española26, 27, lo que también es cierto para los migrantes «europeos», ya que este grupo incluye principalmente a individuos de Rumanía y Ucrania en nuestra ciudad. Una mayor prevalencia de hipertensión u obesidad puede subyacer a un mayor riesgo para los migrantes del África subsahariana o América Latina, tal como se ha descrito en negros o hispanos en Estados Unidos28. Sin embargo, en nuestro entorno, los migrantes de estas áreas no parecen tener una mayor prevalencia de obesidad, hipertensión, diabetes o enfermedades cardiovasculares. Esto puede estar relacionado con su edad más joven y el llamado «efecto migrante saludable»24, 25, 29, 30.
Nuestro estudio tiene varias fortalezas. La primera es su aproximación de base poblacional: utilizamos el mejor registro actualizado disponible de las personas que viven en el área de referencia (censo municipal actualizado). Es probable que la mayoría de los migrantes residentes en la zona estén incluidos en este registro, ya que varios servicios sociales dependen del lugar de residencia actual19.
En segundo lugar, nuestra estimación de la incidencia de COVID-19 en toda la población es razonable dado que la población a la que se asiste principalmente en nuestro hospital es precisamente la ciudad de Alcorcón y no hay otro hospital público en la ciudad31. En una emergencia de salud pública como la COVID-19 es probable que los residentes dependan aún más de sus instalaciones sanitarias de proximidad.
En cualquier caso, es casi seguro que un número reducido de residentes de Alcorcón buscara atención por COVID-19 en hospitales diferentes al nuestro y, por lo tanto, nuestros datos son probablemente una subestimación de la incidencia real. El 16% de los casos COVID-19 atendidos en nuestro hospital no residentes en Alcorcón se excluyeron del análisis.
Los datos oficiales del observatorio de resultados de la Comunidad de Madrid indican que nuestro hospital recibe un número ligeramente mayor de pacientes de otras zonas sanitarias que viceversa31. En consecuencia, nuestra subestimación de la incidencia de COVID-19 en Alcorcón puede estar entre el 10 y el 15%. No creemos que estos datos modifiquen sustancialmente la incidencia relativa de los migrantes, dado que la proporción de casos COVID-19 en los migrantes que fueron excluidos de nuestro estudio porque su residencia estaba fuera de Alcorcón fue esencialmente idéntica a la de los españoles (17% vs. 16%, respectivamente).
Otra cuestión crítica es el acceso de los migrantes a la atención médica. Desde julio de 2018 todos los residentes en España tienen acceso a atención médica gratuita en condiciones prácticamente idénticas a las de los españoles32. Se puede argumentar que algunos migrantes pueden depender menos de los médicos de atención primaria, lo que conduce a un uso desproporcionado de los servicios hospitalarios25, 33. Sin embargo, nuestro análisis de sensibilidad, que se limitó a casos COVID-19 más graves que requieren ingreso hospitalario, no apoya este uso excesivo teórico de los recursos hospitalarios.
Nuestro estudio presenta también algunas limitaciones. En primer lugar, no disponemos de datos locales sobre la situación socioeconómica, el nivel educativo u otras condiciones de salud de los migrantes. Sin embargo, en conjunto, los migrantes de Rumanía, Ucrania y Marruecos que residen en España pertenecen a una clase socioeconómica relativamente baja27, al igual que los migrantes procedentes del África subsahariana o América Latina. No obstante, no se ha constatado que los primeros tengan un mayor riesgo de COVID-19, mientras que los segundos sí lo presentan, lo que sugiere que la situación socioeconómica puede no ser una de las principales razones de las diferencias en la incidencia de COVID-19 entre los distintos grupos de migrantes.
Dado que los factores mencionados no parecen explicar adecuadamente este aumento de incidencia, se debe prestar atención al origen étnico de las poblaciones. Es interesante destacar que un informe reciente de una gran base de datos del Departamento de Veteranos de EE. UU. sugiere que las personas negras e hispanas en ese país tienen una carga excesiva de COVID-19 no explicada completamente por las condiciones médicas subyacentes28, lo que está de acuerdo con nuestros resultados.
Informes recientes de EE. UU. sugieren que el mayor riesgo descrito para la población negra no es extensible a la población de origen asiático, lo que también concuerda con nuestros datos34. Estos hallazgos apuntan a un papel del origen étnico en el aumento del riesgo de COVID-19 para determinadas poblaciones, sin perjuicio de la importancia de otras razones socioeconómicas.
Hay escasos datos sobre diferentes susceptibilidades a los virus respiratorios en personas de diferentes orígenes étnicos. Algunos estudios han sugerido que las minorías raciales tienen una mayor susceptibilidad a la gripe35. Sin embargo, muchos trabajos no han logrado disociar los resultados clínicos de las cuestiones socioeconómicas, en particular el acceso desigual a la atención de la salud. De hecho, se están empezando a explorar diferentes susceptibilidades a la COVID-19 basadas en antecedentes genéticos que tienen una distribución desigual36, 37, 38.
Por último, nuestros datos no sugieren un mayor riesgo de mortalidad para los migrantes. Cabe destacar que las personas negras e hispanas atendidas por el Departamento de Veteranos (y, por tanto, con igual acceso a atención sanitaria) no mostraron un aumento de la mortalidad28, a diferencia de otros resultados descritos en otro contexto de atención sanitaria en Estados Unidos6. Estos datos sugieren que el acceso a la atención sanitaria, más que la etnia, puede ser el principal determinante de la supervivencia en COVID-19.
Conclusiones
Nuestro trabajo muestra un aumento selectivo del riesgo de COVID-19 entre ciertas poblaciones migrantes en España, incluidas las procedentes del África subsahariana, el Caribe y América Latina, que no está relacionada con un acceso desigual a la atención sanitaria. Estos grupos pueden merecer una atención especial, sobre todo cuando nuestro país y otros están experimentando un aumento de la incidencia de COVID-19 tras la desescalada de medidas de distanciamiento social extremas al final de la primera oleada COVID-19.
Además, nuestros datos sugieren una diferente susceptibilidad genética a la COVID-19 entre individuos de diferentes orígenes étnicos, un hallazgo que merece ser investigado con más detalle. Independientemente de las razones que subyacen al riesgo diferencial de COVID-19 en diferentes poblaciones migrantes, nuestros datos sirven para ayudar a identificar individuos o grupos de riesgo particularmente elevado que pueden merecer una atención especial por razones clínicas y epidemiológicas.
Financiación
Financiado en parte con el Proyecto de Investigación del Instituto de Salud Carlos III: COV20/00644.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Agradecimientos
Los autores agradecen al Dr. Fernando Rodríguez Artalejo la revisión crítica del manuscrito.
Footnotes
Se puede consultar material adicional a este artículo en su versión electrónica disponible en doi:10.1016/j.rce.2020.10.006.
Contributor Information
Investigadores COVID Alcorcón (colaboradores):
Alejandro Algora, Juan Carlos Alonso-Punter, Gregorio Bonilla Zafra, Mercedes Bueno-Campaña, Virgilio Castilla, Ana Isabel Díaz-Cuasante, Aurora Fabero, Rosa María Fariña, Isabel M. Galán, Isabel González-Anglada, M. Mercedes Izquierdo, Susana Lorenzo, Juan Emilio Losa, Margarita Mosquera, Carmen Noguera, Montserrat Pérez-Encinas, Gil Rodríguez-Caravaca, and José Francisco Valverde
Anexo. Investigadores COVID Alcorcón (colaboradores)
Alejandro Algora, Juan Carlos Alonso-Punter, Gregorio Bonilla Zafra, Mercedes Bueno-Campaña, Virgilio Castilla, Ana Isabel Díaz-Cuasante, Aurora Fabero, Rosa María Fariña, Isabel M. Galán, Isabel González-Anglada, M. Mercedes Izquierdo, Susana Lorenzo, Juan Emilio Losa, Margarita Mosquera, Carmen Noguera, Montserrat Pérez-Encinas, Gil Rodríguez-Caravaca, José Francisco Valverde.
Anexo A. Material adicional
Bibliografía
- 1.Coronavirus Disease (COVID-19). Situation Reports [consultado 31 Sep 2020]. Disponible en: https://www.who.int/emergencies/diseases/novel-coronavirus-2019/situation-reports
- 2.Palacios Cruz M., Santos E., Velázquez Cervantes M.A., León Juárez M. COVID-19, a worldwide public health emergency. Rev Clin Esp. 2021;221:55–61. doi: 10.1016/j.rce.2020.03.001. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 3.World Economic Outlook Update, June 2020: A crisis like no other, an uncertain recovery. IMF [consultado 24 Jun 2020]. Disponible en: https://www.imf.org/en/Publications/WEO/Issues/2020/06/24/WEOUpdateJune2020
- 4.CDC. Coronavirus Disease 2019 (COVID-19) in Racial and Ethnic Minority Groups. Centers for Disease Control and Prevention [consultado 31 Sep 2020]. Disponible en: https://www.cdc.gov/coronavirus/2019-ncov/need-extra-precautions/racial-ethnic-minorities.html
- 5.Aldridge R.W., Lewer D., Katikireddi S.V., Mathur R., Pathak N., Burns R. Black, Asian and minority ethnic groups in England are at increased risk of death from COVID-19: indirect standardisation of NHS mortality data. Wellcome Open Res. 2020;24:5–88. doi: 10.12688/wellcomeopenres.15922.2. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.Price-Haywood E.G., Burton J., Fort D., Seoane L. Hospitalization and mortality among black patients and white patients with Covid-19. N Engl J Med. 2020;382:2534–2543. doi: 10.1056/NEJMsa2011686. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 7.Holtgrave D.R., Barranco M.A., Tesoriero J.M., Blog D.S., Rosenberg E.S. Assessing racial and ethnic disparities using a COVID-19 outcomes continuum for New York State. Ann Epidemiol. 2020;48:9–14. doi: 10.1016/j.annepidem.2020.06.010. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 8.The COVID Racial Data Tracker. The COVID Tracking Project [consultado 31 Sep 2020]. Disponible en: https://covidtracking.com/race
- 9.Williamson E.J., Walker A.J., Bhaskaran K., Bacon S., Bates C., Morton C.E. Factors associated with COVID-19-related death using OpenSAFELY. Nature. 2020;584:430–436. doi: 10.1038/s41586-020-2521-4. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 10.Jaqueti Aroca J., Molina Esteban L.M., García-Arata I., García-Martínez J. COVID-19 en pacientes españoles e inmigrantes en un área sanitaria de Madrid. Rev Esp Quimioter. 2020;33:289–291. doi: 10.37201/req/041.2020. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 11.Hooper M.W., Nápoles A.M., Pérez-Stable E.J. COVID-19 and racial/ethnic disparities. JAMA. 2020;323:2466–2467. doi: 10.1001/jama.2020.8598. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 12.Ji Y., Ma Z., Peppelenbosch M.P., Pan Q. Potential association between COVID-19 mortality and health-care resource availability. Lancet Glob Health. 2020;8:e480. doi: 10.1016/S2214-109X(20)30068-1. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 13.Martinez D.A., Hinson J.S., Klein E.Y., Irvin N.A., Saheed M., Page K.R. SARS-CoV-2 Positivity Rate for Latinos in the Baltimore-Washington, DC Region. JAMA. 2020;324:392–395. doi: 10.1001/jama.2020.11374. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.Chen J.T., Krieger N. Revealing the unequal burden of COVID-19 by income, race/ethnicity, and household crowding: US county vs ZIP code analyses. J Public Health Manag Pract. 2021;Supp 1:S43–S56. doi: 10.1097/PHH.0000000000001263. [DOI] [PubMed] [Google Scholar]
- 15.Chowkwanyun M., Reed A.L. Racial health disparities and Covid-19 - Caution and context. N Engl J Med. 2020;383:201–203. doi: 10.1056/NEJMp2012910. [DOI] [PubMed] [Google Scholar]
- 16.Pareek M., Bangash M.N., Pareek N., Pan D., Sze S., Minhas J.S. Ethnicity and COVID-19: an urgent public health research priority. Lancet. 2020;395:1421–1422. doi: 10.1016/S0140-6736(20)30922-3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 17.Pericàs J.M., Arenas A., Torrallardona-Murphy O., Valero H., Nicolás D. Published evidence on COVID-19 in top-ranked journals: A descriptive study. Eur J Intern Med. 2020;79:120–122. doi: 10.1016/j.ejim.2020.07.005. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 18.Casas-Rojo J.M., Antón-Santos J.M., Millán-Núñez-Cortés J., Lumbreras-Bermejo C., Ramos-Rincón J.M., Roy-Vallejo E. Características clínicas de los pacientes hospitalizados con COVID-19 en España: resultados del Registro SEMI-COVID-19. Rev Clin Esp. 2020;220:480–494. doi: 10.1016/j.rce.2020.07.003. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 19.Ayuntamiento de Alcorcón. Portal Ciudadano [consultado 10 May 2020]. Disponible en: https://portalciudadano.ayto-alcorcon.es/portal/literal.do?opc_id=10000&pes_cod=-2&ent_id=1
- 20.European Centre for Disease Prevention and Control. Case definition and European surveillance for COVID-19, as of 2 March 2020. European Centre for Disease Prevention and Control. [consultado 9 May 2020]. Disponible en: https://www.ecdc.europa.eu/en/case-definition-and-european-surveillance-human-infection-novel-coronavirus-2019-ncov
- 21.Lloyd-Smith J.O. Maximum likelihood estimation of the negative binomial dispersion parameter for highly overdispersed data, with applications to infectious diseases. PloS One. 2007;2:e180. doi: 10.1371/journal.pone.0000180. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 22.Sroka C.J., Nagaraja H.N. Odds ratios from logistic, geometric, Poisson, and negative binomial regression models. BMC Med Res Methodol. 2018;18:112. doi: 10.1186/s12874-018-0568-9. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 23.Boletín Oficial del Estado. Real Decreto 463/2020, de 14 de marzo, por el que se declara el estado de alarma para la gestión de la situación de crisis sanitaria ocasionada por el COVID-19 [consultado 24 May 2020]. Disponible en: https://www.boe.es/eli/es/rd/2020/03/14/463/con
- 24.Regidor E., Astasio P., Calle M.E., Martínez D., Ortega P., Domínguez V. The association between birthplace in different regions of the world and cardiovascular mortality among residents of España. Eur J Epidemiol. 2009;24:503–512. doi: 10.1007/s10654-009-9363-6. [DOI] [PubMed] [Google Scholar]
- 25.Ministerio de Sanidad, Consumo y Bienestar Social. Portal Estadístico del SNS - Encuesta Nacional de Salud de España 2017 [consultado 10 May 2020]. Disponible en: https://www.mscbs.gob.es/estadEstudios/estadisticas/encuestaNacional/encuesta2017.htm
- 26.World Bank Country and Lending Groups – World Bank Data Help Desk [consultado 31 Sep 2020]. Disponible en: https://datahelpdesk.worldbank.org/knowledgebase/articles/906519-world-bank-country-and-lending-grou
- 27.Instituto Nacional de Estadística. (National Statistics Institute). Situación de los inmigrantes y de sus hijos en el mercado laboral [consultado 31 Sep 2020]. Disponible en: https://www.ine.es/dynt3/inebase/index.htm?path=/t22/e308/meto_05/modulo/base_2011/2014/
- 28.Rentsch C.T., Kidwai-Khan F., Tate J.P., Park L.S., King J.T., Skanderson M. Covid-19 by race and ethnicity: a national cohort study of 6 million United States veterans. medRxiv. 2020 doi: 10.1101/2020.05.12.20099135. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 29.Helgesson M., Johansson B., Nordquist T., Vingård E., Svartengren M. Healthy migrant effect in the Swedish context: a register-based, longitudinal cohort study. BMJ Open. 2019;9:e026972. doi: 10.1136/bmjopen-2018-026972. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 30.Cainzos-Achirica M., Vela E., Cleries M., Bilal U., Mauri J., Pueyo M.J. Cardiovascular risk factors and disease among non-European immigrants living in Catalonia. Heart Br Card Soc. 2019;105:1168–1174. doi: 10.1136/heartjnl-2018-314436. [DOI] [PubMed] [Google Scholar]
- 31.Servicio Madrileño de Salud. Consejería de Sanidad de la Comunidad de Madrid. Memoria anual 2018 [consultado 31 Sep 2020]. Disponible en: http://www.madrid.org/bvirtual/BVCM020283.pdf
- 32.Boletín Oficial del Estado. Real Decreto-ley 7/2018, de 27 de julio, sobre el acceso universal al Sistema Nacional de Salud. s. f.
- 33.Velasco M., Castilla V., Guijarro C., Moreno L., Barba R., Losa J.E. Differences in the use of health resources by Spanish and immigrant HIV-infected patients. Enferm Infecc Microbiol Clin. 2012;30:458–462. doi: 10.1016/j.eimc.2012.01.007. [DOI] [PubMed] [Google Scholar]
- 34.Moore J.T. Disparities in incidence of COVID-19 among underrepresented racial/ethnic groups in counties identified as hotspots during June 5-18 2020 — 22 States, February–June 2020. MMWR Morb Mortal Wkly Rep. 2020;69:1122–1126. doi: 10.15585/mmwr.mm6933e1. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 35.Doxey M., Chrzaszcz L., Dominguez A., James R.D. A forgotten danger: burden of influenza mortality among American Indians and Alaska natives, 1999-2016. J Public Health Manag Pract. 2019;25(Suppl. 5):S7–S10. doi: 10.1097/PHH.0000000000001062. [DOI] [PubMed] [Google Scholar]
- 36.Devaux C.A., Rolain J.-M., Raoult D. ACE2 receptor polymorphism: Susceptibility to SARS-CoV-2, hypertension, multi-organ failure, and COVID-19 disease outcome. J Microbiol Immunol Infect. 2020;53:425–435. doi: 10.1016/j.jmii.2020.04.015. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 37.McCoy J., Wambier C.G., Vano-Galvan S., Shapiro J., Sinclair R., Müller Ramos P. Racial variations in COVID-19 deaths may be due to androgen receptor genetic variants associated with prostate cancer and androgenetic alopecia. Are anti-androgens a potential treatment for COVID-19? J Cosmet Dermatol. 2020;19:1542–1543. doi: 10.1111/jocd.13455. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 38.Bunyavanich S., Grant C., Vicencio A. Racial/ethnic variation in nasal gene expression of transmembrane serine protease 2 (TMPRSS2) JAMA. 2020;324:1–2. doi: 10.1001/jama.2020.17386. [DOI] [PMC free article] [PubMed] [Google Scholar]
Associated Data
This section collects any data citations, data availability statements, or supplementary materials included in this article.