Abstract
«Mental disability management within occupational health surveillance».
Introduction:
The management of workers with mental disability is a current topic of great interest. The aim of the article is to report the experience of managing cases of employees with mental disabilities in an Italian university hospital and to describe the preventive measures adopted and the therapeutic programs carried out.
Methods:
A group of 100 workers suffering from psychiatric disorders has been included in a medical surveillance program lasting at least 6 months. The workers were followed up within a protocol that included psychiatric visits, psychotherapeutic interventions, visits by the occupational physician and medico-legal evaluations. Evaluation scales of disease severity and treatment efficacy (CGI) and overall functioning (GAF) were administered at the baseline and after 6 months of follow-up.
Results:
The sample was mainly composed of nurses (44%) and nursing assistants (24%) and the most commonly diagnosed disorders were mood and anxiety disorders. Participation in the medical surveillance program with the implementation of specific therapeutic strategies and organizational interventions resulted in a statistically significant reduction in the severity of the disease and an improvement in overall functioning and made it possible to keep the job and place of work in almost all cases.
Discussion:
The results of this experience allow us to affirm that the integration of skills is a valid tool both for the multidisciplinary diagnostic assessment and for the monitoring and management of workers with mental disability under periodic health surveillance.
Key words: Psychic disability, health surveillance, occupational medicine, mental disorders
Abstract
Introduzione:
La gestione dei lavoratori portatori di disabilità psichica rappresenta un argomento attuale e di grande interesse. L’obiettivo dell’articolo è quello di presentare l’esperienza di gestione dei casi di disabilità psichica presenti all’interno del personale dipendente di una azienda ospedaliero-universitaria italiana e di descrivere gli interventi relativi alle tutele preventive adottate e ai percorsi terapeutici specialistici intrapresi.
Metodi:
Un gruppo di 100 lavoratori affetti da disturbi psichiatrici è stato inserito in un programma di sorveglianza medica della durata di almeno 6 mesi. I lavoratori sono stati seguiti nell’ambito di un protocollo che ha incluso visite psichiatriche, interventi psicoterapici, visite del medico competente e valutazioni medico-legali. Sono state somministrate scale di valutazione della gravità di malattia e dell’efficacia dei trattamenti (CGI) e del funzionamento globale (GAF) al baseline e dopo 6 mesi di follow-up.
Risultati:
Il campione è risultato composto principalmente da infermieri (44%) e da Operatori Socio Sanitari (24%) e i più comuni disturbi diagnosticati sono stati i disturbi dell’umore e d’ansia. La partecipazione al programma di sorveglianza medica con la messa in atto di strategie terapeutiche specialistiche e di interventi organizzativi ha comportato una riduzione statisticamente significativa della gravità di malattia e un miglioramento del funzionamento globale e ha consentito di conservare mansione e sede lavorativa nella quasi totalità dei casi.
Discussione:
I risultati di questa esperienza consentono di affermare che l’integrazione delle competenze costituisce un valido strumento sia per l’inquadramento diagnostico multidisciplinare che per il monitoraggio e la gestione dei lavoratori con disabilità psichica nell’ambito della sorveglianza sanitaria periodica.
Introduzione
Nel quadro generale della situazione occupazionale italiana, la gestione dei lavoratori affetti da disabilità, in particolare se psichica, rappresenta un argomento attuale e di grande interesse. La disabilità psichica è una condizione caratterizzata da problematiche emozionali, cognitive e comportamentali associate a difficoltà di tipo relazionale in grado di compromettere in misura variabile il funzionamento di vita e lavorativo (1, 11, 14, 19). L’eterogeneità delle manifestazioni cliniche della disabilità psichica, e spesso anche l’andamento discontinuo dei sintomi, fanno sì che i criteri necessari per definire le misure di tutela possano essere individuati meno facilmente rispetto alla disabilità fisica. Il collocamento lavorativo dell’individuo affetto da disabilità, normato dalla Legge n. 68/99, prevede un adattamento dell’ambiente di lavoro al lavoratore disabile. Quando si tratta di un lavoratore con disabilità di tipo psichico, non sono sufficienti soluzioni di tipo architettonico e tecnologico, ma è necessario intervenire, con specifiche competenze, anche sugli aspetti relazionali e organizzativi dell’ambiente di lavoro. La valutazione del disabile psichico, in base a quanto previsto nel D.P.C.M. 13/01/2000, deve tenere conto delle capacità utili per lo svolgimento di attività lavorative, fra le quali il sottogruppo delle “attività mentali e relazionali” include per esempio la capacità di svolgere un lavoro di squadra, di fronteggiare il disagio relazionale legato ai ritmi di lavoro, all’ambiente e al tipo di attività svolta (3, 8, 22).
Purtroppo, è noto che nei paesi OCSE il tasso di occupazione medio dei pazienti psichiatrici non supera il 25% (16, 22). L’Italia non si discosta da questo trend e spesso non si riesce ad andare oltre l’offerta di un tirocinio (9, 21). Esiste, infatti, una maggiore propensione ad assumere, fra i disabili, coloro che hanno una patologia di natura fisica e non psichica. Da un punto di vista psico-sociale è altrettanto noto che il lavoro ha un’azione terapeutica e normalizzante sui disabili psichici: può migliorare la condizione di disagio e sofferenza mentale e contribuire a consolidare l’identità sociale e l’autonomia del paziente lavoratore (7).
Come da giurisprudenza (sentenza della Corte Costituzionale n. 354/97) la norma speciale sul collocamento mirato del disabile deve essere coordinata con la norma generale di tutela del lavoratore. Pertanto, il medico competente, nella formulazione del giudizio di idoneità del disabile psichico, deve necessariamente tenere conto della scheda per la definizione delle capacità redatta dalla Commissione per il collocamento mirato. Nel caso del lavoratore con disabilità psichica i sottogruppi delle capacità a cui fare particolare riferimento sono quelli delle “attività mentali e relazionali” e della “informazione” (capacità di comprendere, memorizzare e comunicare informazioni). D’altra parte la valutazione da parte del medico competente non solo della validità del lavoratore (integrità biologica) (3) ma anche della capacità, consente di accertare la presenza dei livelli minimi di funzionamento necessari per l’applicazione delle misure e procedure di tutela della salute e sicurezza.
Nel settore della sanità, la situazione è ancora più complessa perché, oltre ai rischi professionali del lavoratore, esiste la necessità di gestire, al di fuori della formulazione del giudizio di idoneità, il rischio per terzi, rappresentati da una categoria di utenti di particolare vulnerabilità (pazienti).
L’obiettivo di questo articolo è quello di presentare una esperienza di gestione multidisciplinare dei casi di disabilità psichica presenti all’interno del personale dipendente di una grande azienda ospedaliero-universitaria italiana. In particolare, verranno descritte e analizzate le esperienze relative all’integrazione di interventi che riguardano l’inserimento lavorativo, la specificità delle tutele preventive e i percorsi terapeutici specialistici intrapresi.
Metodi
Pazienti
Nel corso della sorveglianza sanitaria periodica di circa 4000 dipendenti dell’Azienda Ospedaliero-Universitaria Pisana presso la U.O. Medicina Preventiva del Lavoro, è stato reclutato nel periodo da gennaio 2015 ad aprile 2018 un gruppo di 100 lavoratori affetti da patologia della sfera psichica (17 M e 83 F, età media 52.90 ± 6.73 anni). Questi lavoratori sono stati progressivamente inseriti in un programma volontario di sorveglianza medica per disturbi mentali, organizzato attraverso una collaborazione tra la U.O. Medicina Preventiva del Lavoro e l’ U.O. Psichiatria. Tutti i pazienti lavoratori reclutati hanno sottoscritto al momento dell’ingresso nel programma di sorveglianza sanitaria il modulo di consenso informato per l’elaborazione dei dati personali e clinici. Il progetto di studio ha ricevuto l’approvazione dello Institutional Review Board della Azienda Ospedaliero-Universitaria Pisana. Sono stati esclusi dal reclutamento i pazienti con comorbidità internistiche in fase di scompenso clinico e i pazienti con manifestazioni psicotiche acute tali da richiedere trattamenti intensivi presso i servizi di salute mentale di competenza territoriale.
Valutazione clinica e tipologie di intervento
L’inquadramento clinico-funzionale è stato effettuato all’interno di un gruppo multidisciplinare costituito da medici del lavoro, psichiatri e psicologi. I pazienti, ad integrazione dei dati provenienti dalla sorveglianza sanitaria, sono stati valutati nell’ambito di un protocollo strutturato come segue:
1) Valutazione del medico competente finalizzata alla formulazione del giudizio di idoneità e, nei casi che lo hanno richiesto, alla verifica della sua applicazione attraverso piani di lavoro (PdL) mirati a garantire l’adeguatezza dell’ambiente di lavoro, in particolare sotto l’aspetto organizzativo-relazionale (4);
2) Valutazione medico-legale per individuare il collocamento al lavoro nel rispetto dei criteri previsti dalle normative di riferimento (8, 12, 13). Il pensionamento anticipato è stato considerato soltanto come misura operativa residua, auspicabile per il lavoratore solo nei casi in cui, non ravvisando possibilità di inserimento e crescita professionale, il lavoro poteva diventare dannoso per il disabile stesso;
3) Visite psichiatriche finalizzate all’inquadramento diagnostico ed al follow-up terapeutico. La diagnosi psichiatrica è stata effettuata in accordo ai criteri del DSM-IV TR (2). Il programma ha previsto una visita psichiatrica iniziale e 1-2 visite mensili durante il follow-up in funzione delle necessità del caso e sulla base del giudizio clinico;
4) Colloqui psicologici finalizzati all’inquadramento delle caratteristiche di personalità, del profilo socio-relazionale e della qualità di vita in ambito occupazionale dei lavoratori e al supporto degli stessi attraverso percorsi di psicoterapia orientati al superamento dei disagi lavorativi e alla gestione dello stress lavoro-correlato. In particolare, sono stati effettuati interventi di supporto psicologico brevi (10 incontri a cadenza settimanale) con l’obiettivo di focalizzare l’attenzione e le risorse del lavoratore sulle esigenze previste dalla mansione. Sono state impiegate tecniche di potenziamento delle skills comunicative, dell’autostima, dell’autoefficacia, delle capacità di pianificazione e risoluzione dei problemi (18).
5) Somministrazione al momento del reclutamento (baseline, T0) e a 6 mesi di follow-up (T1) di scale di valutazione della gravità di malattia e dell’efficacia dei trattamenti (Clinical Global Impressions - CGI) (6) e del funzionamento globale (Global Assessment of Functioning – GAF) (10). La CGI è una scala “universale” che può essere impiegata per tutte le categorie di pazienti psichiatrici. Consiste di 3 item; i primi due (“Gravità di Malattia” e “ Miglioramento Globale”) sono valutati su una scala a 7 punti; il terzo (“Indice di Efficacia”) è una matrice simmetrica (4x4), che prevede perciò 16 possibili risposte in rapporto alla diversa combinazione tra effetti terapeutici ed effetti collaterali. La GAF prevede 10 anchor point (ognuno dei quali è ulteriormente suddiviso in 10 punti), che prendono in considerazione il funzionamento psicosociale e lavorativo del soggetto, collocandolo in un ipotetico continuum che va dalla salute mentale (100) al disturbo psichico gravissimo con rischio di morte (1). Per ogni livello di gravità viene fornita una descrizione di riferimento: punteggi da 81 a 100 indicano, non solo l’assenza di psicopatologia, ma anche la presenza di tratti positivi (ricchezza di interessi e di rapporti sociali, calore, atteggiamento positivo verso la vita); l’intervallo 71-80 indica la presenza marginale di psicopatologia; l’intervallo 1-70 indica la presenza di psicopatologia di varia gravità.
Analisi statistiche
Le analisi statistiche sono state effettuate mediante il software SPSS versione 21.0. Il confronto tra i sottogruppi di pazienti per le variabili quantitative a distribuzione gaussiana è stato effettuato tramite test parametrici. In particolare, è stato utilizzato il test t di Student per campioni dipendenti. Per il confronto delle variabili a distribuzione non gaussiana è stato utilizzato il test non parametrico di Mann-Whitney. Le analisi di correlazione tra variabili continue a distribuzione gaussiana sono state effettuate utilizzando il coefficiente di Pearson; per le variabili continue a distribuzione non Gaussiana è stato usato il coefficiente di Spearman. Un valore di p inferiore o uguale a 0.05 è stato considerate significativo.
Risultati
La gestione del lavoratore con disabilità attraverso l’integrazione delle competenze specialistiche del medico del lavoro e degli specialisti della salute mentale ha consentito di inquadrare 100 casi di disabilità psichica seguiti con un follow-up di almeno 6 mesi. Cinque pazienti hanno accettato la valutazione al baseline, ma non hanno completato il follow-up decidendo di interrompere il programma volontario di sorveglianza. Le mansioni dei lavoratori pazienti reclutati sono illustrate in Tabella 1. Il nostro campione è risultato rappresentato principalmente da infermieri (44%) e da Operatori Socio Sanitari (24%), le due mansioni più rappresentate in ambiente ospedaliero. Tecnici sanitari (12%) e amministrativi insieme ad operatori con compiti tecnici (13%) sono presenti in misura minore, ma coerente con il numero di dipendenti per la categoria. Pochi sono stati i medici (4%) e biologi (3%) che hanno aderito al programma.
Tabella 1.
Distribuzione delle mansioni lavorative nel campione oggetto di studio
Table 1 - Distribution of jobs in the study sample.
| Mansione | N. lavoratori (%) |
| Medico | 4 (4%) |
| Biologo | 3 (3%) |
| Tecnico sanitario | 12 (12%) |
| Infermiere | 44 (44%) |
| OSS | 24 (24%) |
| Amministrativo/Tecnico | 13 (13%) |
I più comuni disturbi diagnosticati sono stati i disturbi dell’umore e d’ansia. La Tabella 2 mostra le diagnosi di asse I del DSM di tutti i soggetti. In particolare, è stata riscontrata una prevalenza del 50% di patologie caratterizzate da instabilità nel profilo timico e socio-relazionale quali i disturbi dello spettro bipolare e del 20% di disturbi depressivi. I disturbi d’ansia, quali disturbo d’ansia generalizzata e disturbo di panico, hanno interessato rispettivamente il 11% e il 26 % del campione. Una delle condizioni che ha rivestito un’importanza sia da un punto di vista clinico che gestionale è stata la presenza di numerosi quadri di comorbidità, ovvero di quadri in cui i soggetti risultano portatori di condizioni multi-sintomatiche riconducibili alla coesistenza di più diagnosi differenti. In particolare, il 19% dei soggetti reclutati si è rivelato portatore di due o più diagnosi psichiatriche.
Tabella 2.
Frequenza delle diagnosi psichiatriche nel campione di studio
Table 2 - Psychiatric diagnosis rate in the study sample.
| Diagnosi | N (%) |
| Disturbi dello spettro bipolare | 50 (50%) |
| Disturbi depressivi | 20 (20%) |
| Disturbi d’ansia - Disturbo d’Ansia Generalizzata - Disturbo di Panico - Disturbo Ossessivo-Compulsivo - Disturbo Post-Traumatico da Stress |
37 (37%) 11 (11%) 26 (26%) 6 (6%) 1 (1%) |
| Disturbi della Condotta Alimentare | 4 (4%) |
| Disturbi dell’Adattamento | 6 (6%) |
| Disturbi da Uso di Alcool/Sostanze | 3 (3%) |
Le strategie di monitoraggio e supporto del lavoratore sono state definite e differenziate tra strategie di tipo clinico e strategie di tipo organizzativo, come specificato in Tabella 3, e, laddove opportuno, sono state messe in atto in combinazione tra loro. Le strategie cliniche adottate, ovvero la farmacoterapia ed il supporto psicologico, sono state proposte con adesione volontaria e nel pieno rispetto della riservatezza deontologica. In particolare, il 90% del campione ha ricevuto trattamento farmacologico e supporto psicologico, il restante 10% esclusivamente supporto psicologico. Le strategie organizzative si sono rese necessarie nei casi (52%) in cui il solo approccio clinico, dopo un periodo adeguato per durata di trattamento farmacologico e/o psicoterapico (almeno 8 settimane), non ha consentito al medico competente di giudicare le condizioni di salute dei lavoratori pienamente compatibili con le attività svolte. Esse hanno previsto per 21 pazienti l’applicazione di un PdL individualizzato con mantenimento della sede lavorativa, per 9 l’applicazione di un PdL, ma con trasferimento ad altra sede lavorativa. A 21 lavoratori è stato offerto un supporto al fine di ottenere il riconoscimento dell’invalidità civile (percentuali di invalidità pari o superiori al 60%). In questi casi, nella predisposizione dei PdL sono state utilizzate le indicazioni delle Commissioni per il collocamento mirato. Laddove non è stato possibile applicare gli interventi soprariportati il lavoratore è stato supportato per la pratica finalizzata al pensionamento anticipato per patologia (un solo caso).
Tabella 3.
Strategie cliniche e organizzative adottate per il monitoraggio e supporto dei lavoratori.
Table 3 - Clinical and organizational strategies adopted for monitoring and supporting workers.
| Strategie cliniche | Farmacoterapia e supporto psicologico (N, %) | 90, 90% |
| Solo supporto psicologico (N, %) | 10, 10% | |
| Strategie organizzative | Stesura PdL e mantenimento nel reparto (N, %) | 21, 21% |
| Stesura PdL e trasferimento di reparto (N, %) | 9, 9% | |
| Pensionamento anticipato (N, %) | 1, 1% | |
| Riconoscimenti invalidità civile e PdL con applicazione delle indicazioni per il collocamento mirato (N, %) | 21, 21% |
Sul piano clinico, il punteggio medio dell’item “Gravità della malattia” della CGI al T0 è stato 3.95 ± 0.74 e al T1 2.39 ± 1.07 (t=19.08, p<0.001). Il punteggio medio della GAF al T0 è stato 56.31 ± 7.11 e al T1 70.48 ± 8.92 (t=-20.06, p<0.001).
Sempre in base al punteggio dell’item “Gravità della malattia” della CGI al T0 n. 28 (28%) lavoratori risultavano lievemente ammalati (punteggio 3), n. 51 (51 %) moderatamente ammalati (punteggio 4), n. 19 (19 %) notevolmente ammalati (punteggio 5) e n. 2 (2 %) gravemente ammalati (punteggio 6). Al T1, invece, n. 25 (26.3 %) lavoratori risultavano in remissione completa (punteggio 1), n. 26 (27.4 %) solo marginalmente ammalati (punteggio 2), n. 26 (27.4 %) lievemente ammalati (punteggio 3) e n. 18 (18.9%) moderatamente ammalati (punteggio 4) (Figura 2).
Figura 2.
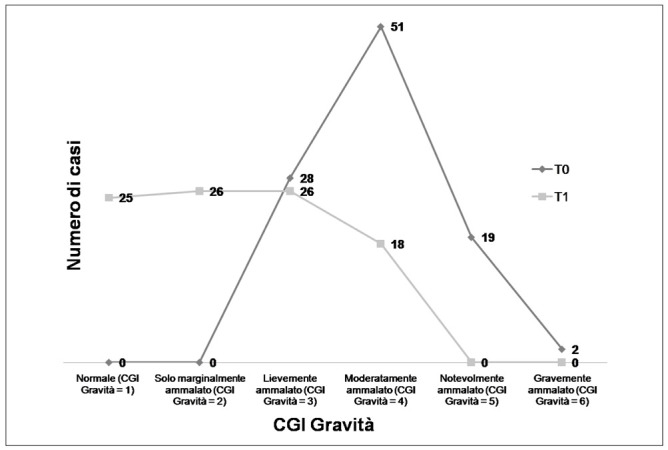
Distribuzione al T0 e al T1 del campione secondo classi di gravità in base al punteggio dell’item CGI Gravità
Figure 2 - Distribution of the sample at T0 and T1 according to severity classes based on the score of the CGI Severity item
Figura 1.

Variazioni dei punteggi delle scale di valutazione (CGI, GAF) dal baseline (T0) al T1 (6 mesi)
Figure 1 - Changes in the scores of the rating scales (CGI, GAF) from the baseline (T0) to T1 (6 months)
Considerando l’item “Miglioramento globale” della CGI, n. 49 (51.6%) lavoratori sono molto migliorati (punteggio 1), n. 22 (23.2%) sono moderatamente migliorati (punteggio 2), n. 16 (16.8%) sono lievemente migliorati (punteggio 3) e n. 8 (8.4%) non hanno mostrato nessun cambiamento (punteggio 4). Sia al T0 che al T1 è stata rilevata una forte correlazione negativa statisticamente significativa tra il punteggio dell’item “Gravità della malattia” della CGI e il punteggio della GAF (T0: r=-0.92, p=0.01; T1: r=-0.90, p=0.01).
Discussione
È esperienza diffusa che nella pratica quotidiana del medico del lavoro il solo giudizio di idoneità raramente possa rappresentare uno strumento di tutela per i lavoratori con disabilità psichica. La gestione dei lavoratori con disabilità psichica da parte del medico del lavoro può rappresentare anche un utile contributo alla valutazione dello stress lavoro-correlato, individuando quella parte della popolazione lavorativa più vulnerabile e con difficoltà di integrazione.
Il campione di lavoratori preso in esame era principalmente costituito da donne con età media di circa 50 anni affette prevalentemente dai cosiddetti “disturbi mentali comuni” (Common Mental Health Conditions – CMHCs) ovvero disturbi dell’umore e d’ansia, frequentemente in comorbidità tra loro. Le caratteristiche della popolazione individuata appaiono in linea con quanto rilevato in studi precedenti dedicati alla diagnosi, al trattamento e alla prevenzione della disabilità da disturbi psichiatrici in campioni di lavoratori (5, 17).
Nella nostra esperienza l’impiego sinergico di strategie cliniche e di strategie organizzative ha consentito di raggiungere per il campione di lavoratori esaminati un miglioramento statisticamente significativo della gravità della malattia e un recupero del funzionamento con importanti ricadute sul reinserimento lavorativo. In particolare, la variazione del punteggio medio dell’item CGI Gravità dal T0 al T1 ha espresso un’attenuazione statisticamente significativa del quadro psicopatologico (da una condizione di gravità moderata a una di gravità lieve). Inoltre, analizzando la distribuzione al T0 e al T1 del campione secondo classi di gravità in base al punteggio dell’item CGI Gravità, è possibile notare come circa la metà del campione al T1 presenti un punteggio CGI Gravità ≤ 2 (assenza/presenza marginale di sintomi) mentre al baseline praticamente nessun lavoratore del campione aveva un punteggio <3 (presenza di sintomi lievi). Parallelamente, il livello di compromissione del funzionamento sociale e lavorativo del campione, misurato dalla GAF, è passato da moderato a lieve/lievissimo. Come atteso, sia al T0 che al T1 è stata riscontrata una correlazione negativa statisticamente significativa tra il livello di funzionamento (punteggio GAF) e la gravità del quadro psicopatologico (punteggio CGI Gravità). Questi dati appaiono in linea con quelli di uno studio precedente che aveva effettuato una sorveglianza sanitaria mirata su un campione di 30 lavoratori affetti da disturbi psichiatrici. I lavoratori avevano ricevuto supporto clinico e organizzativo per un periodo di follow-up medio di circa 9 mesi. Gli interventi avevano consentito una riduzione del punteggio CGI e del numero medio annuo di assenza per malattia (5). Ridurre l’assenza dal lavoro per malattia, a differenza di numerose esperienze in Letteratura (15, 17, 20, 23), non è stato un outcome del presente studio perché i nostri lavoratori non partivano da una condizione di prolungata assenza dal lavoro per malattia, bensì necessitavano di specifiche misure di tutela da esprimere durante la sorveglianza sanitaria. In particolare, lo scopo della nostra esperienza è stato quello di integrare la sorveglianza sanitaria con strategie cliniche e organizzative finalizzate alla tutela della salute del lavoratore e al recupero dell’efficienza lavorativa.
Una ulteriore osservazione che deriva da questo studio è che per circa la metà del campione (48%) il ricorso alle strategie di intervento clinico (trattamento farmacologico e/o psicoterapico) è stato sufficiente al medico competente per applicare adeguate misure di tutela durante la sorveglianza sanitaria, mantenendo il lavoratore nella sua mansione e nella stessa sede lavorativa. Il restante 52% del campione ha richiesto anche l’adozione di strategie organizzative, tra le quali l’applicazione di PdL individualizzati. Anche in questo caso il ricorso alle suddette strategie ha permesso di mantenere mansione e sede lavorativa nella maggior parte del sottogruppo di lavoratori. In definitiva, considerando la totalità dei casi, solo per il 9% del campione è stato necessario cambiare la sede lavorativa e solo in un caso supportare le pratiche per il pensionamento anticipato.
Tuttavia, i risultati descritti devono essere letti tenendo conto di alcune limitazioni intrinseche dello studio. Innanzitutto, è necessario sottolineare che il campione di studio è risultato significativamente eterogeneo sul piano diagnostico e che il disegno del progetto non ha previsto un gruppo di controllo. L’eterogeneità delle diagnosi, ma anche la presenza di un non trascurabile numero di casi con più diagnosi psichiatriche in comorbidità, hanno consentito di effettuare solo valutazioni generali dell’effetto dell’intervento multidisciplinare sulla gravità del quadro clinico e sul funzionamento globale dei lavoratori. Allo stesso tempo, l’eterogeneità diagnostica ha fatto sì che i trattamenti psicofarmacologici così come gli interventi psicoterapici e molte strategie organizzative non siano risultati standardizzabili, ma abbiano richiesto di essere personalizzati ovvero adattati alle diverse tipologie di casi. E’ altresì vero che un tale approccio integrato e multidisciplinare alla gestione dei lavoratori con disabilità psichica non appare agevolmente replicabile nella maggior parte delle realtà lavorative in quanto non possiedono le adeguate risorse specialistiche. D’altra parte sarebbe auspicabile l’esistenza di centri di riferimento multispecialistici a disposizione di una rete territoriale al fine di supportare il medico competente nella corretta gestione di lavoratori con tali disabilità.
I risultati di questa esperienza consentono di affermare che l’integrazione delle competenze costituisce un valido strumento sia per l’inquadramento diagnostico dei soggetti con disabilità psichica nei luoghi di lavoro, sia per il monitoraggio degli stessi all’interno di un percorso multidisciplinare strutturato. Questo tipo di approccio valorizza l’utilizzo di una metodologia innovativa in medicina del lavoro, che non si limita alla tutela del lavoratore con disabilità, ma integra informazioni provenienti da ambiti di competenza molto differenti.
No potential conflict of interest relevant to this article was reported by the authors
Bibliografia
- 1.Adler DA, McLaughlin TJ, Rogers WH, et al. Job performance deficits due to depression. Am J Psychiatry. 2006;163:1569–1576. doi: 10.1176/appi.ajp.163.9.1569. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.American Psychiatric Association (2000) Milano: Masson; 2001. Manuale Diagnostico e Statistico dei Disturbi Mentali, 4a edizione Text-Revision (DSM-IV-TR) [Google Scholar]
- 3.Apostoli P, Cristaudo A, Violante FS. Nuova Editrice Berti; 2017. (a cura di): Linee Guida per la Sorveglianza Sanitaria. [Google Scholar]
- 4.Brilli C, Guglielmi G, Gattini V, et al. La compatibilità dei piani di lavoro: un’esperienza pisana per la gestione dei giudizi di idoneità con limitazione. G Ital Med Lav Ergon. 2017;39(3, Suppl) [Google Scholar]
- 5.Buselli R, Pacciardi B, Gonnelli C, et al. Supporto psichiatrico ai lavoratori della sanità sottoposti a sorveglianza sanitaria periodica. G Ital Med Lav Erg. 2009;31:149–153. [PubMed] [Google Scholar]
- 6.Busner J, Targum SD. The clinical global impressions scale: applying a research tool in clinical practice. Psychiatry (Edgmont) 2007;4:28–37. [PMC free article] [PubMed] [Google Scholar]
- 7.D’Amico ML, Jaffe LE, Gardner JA. Evidence for Interventions to Improve and Maintain Occupational Performance and Participation for People With Serious Mental Illness: A Systematic Review. Am J Occup Ther. 2018;72(5):7205190020p1–7205190020p11. doi: 10.5014/ajot.2018.033332. [DOI] [PubMed] [Google Scholar]
- 8.Decreto del Presidente del Consiglio dei Ministri 13 gennaio 2000. Atto di indirizzo e coordinamento in materia di collocamento obbligatorio dei disabili, a norma dell’art. 1, comma 4, della legge 12 marzo 1999, n. 68. GU Serie Generale n.43 del 22/02/2000 [Google Scholar]
- 9.Istat. La disabilità in Italia: il quadro della statistica ufficiale. Roma, 2009 [Google Scholar]
- 10.Jones SH, Thornicroft G, Coffey M, Dunn G. A brief mental health outcome scale-reliability and validity of the Global Assessment of Functioning (GAF) Br J Psychiatry. 1995;166:654–659. doi: 10.1192/bjp.166.5.654. [DOI] [PubMed] [Google Scholar]
- 11.Kessler RC, Barber C, Birnbaum HG, et al. Depression in the workplace: effects on short-term disability. Health Aff. 1999;18:163–171. doi: 10.1377/hlthaff.18.5.163. [DOI] [PubMed] [Google Scholar]
- 12.Legge n. 104 del 5 febbraio 1992. Legge - quadro per l’assistenza, l’integrazione sociale e i diritti delle persone handicappate. GU Serie Generale n.39 del 17/02/1992, Suppl. Ordinario n. 30 [Google Scholar]
- 13.Legge n. 68 del 12 marzo 1999. Norme per il diritto al lavoro dei disabili. GU Serie Generale n. 68 del 23/03/1999, Suppl. Ordinario n. 57 [Google Scholar]
- 14.Lerner D, Henke RM. What does research tell us about depression, job performance, and work productivity. J Occup Environ Med. 2008;50:401–410. doi: 10.1097/JOM.0b013e31816bae50. [DOI] [PubMed] [Google Scholar]
- 15.Nieuwenhuijsen K, Faber B, Verbeek JH, et al. Interventions to improve return to work in depressed people. Cochrane Database Syst Rev. 2014;12:CD006237. doi: 10.1002/14651858.CD006237.pub4. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 16.Parigi: OCSE/CERI; 2000. Organizzazione per la cooperazione e lo sviluppo economico (OCSE). Special Needs Education: statistics and indicators. [Google Scholar]
- 17.Pomaki G, Franche RL, Murray E, Khushrushahi N, Lampinen TM. Workplace-based work disability prevention interventions for workers with common mental health conditions: a review of the literature. J Occup Rehabil. 2012;22(2):182–195. doi: 10.1007/s10926-011-9338-9. [DOI] [PubMed] [Google Scholar]
- 18.Sledge WH, Lazar SG. Workplace effectiveness and psychotherapy for mental, substance abuse, and subsyndromal conditions. Psychodyn Psychiatry. 2014;42:497–556. doi: 10.1521/pdps.2014.42.3.497. [DOI] [PubMed] [Google Scholar]
- 19.Stewart WF, Ricci JA, Chee E, et al. Lost productive time and cost due to common pain conditions in the US workforce. JAMA. 2003;290:2443–2454. doi: 10.1001/jama.290.18.2443. [DOI] [PubMed] [Google Scholar]
- 20.Trivedi D. Cochrane Review Summary: Interventions to improve return to work in depressed people. Prim Health Care Res Dev. 2018;19:107–109. doi: 10.1017/S1463423617000482. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 21.Ufficio Valutazione Impatto Senato della Repubblica. Disabili psichici e inserimento lavorativo: un percorso di ricerca. Documento di Valutazione N. 5, Luglio 2017 [Google Scholar]
- 22.Ufficio Valutazione Impatto Senato della Repubblica. Focus sul Supported Employment, Luglio 2017 [Google Scholar]
- 23.van Vilsteren M, van Oostrom SH, de Vet HC, et al. Workplace interventions to prevent work disability in workers on sick leave. Cochrane Database Syst Rev. 2015;10:CD006955. doi: 10.1002/14651858.CD006955.pub3. [DOI] [PMC free article] [PubMed] [Google Scholar]


