Abstract
Die uroonkologische Therapie hat eine hohe Priorität trotz der bestehenden Einschränkungen während der COVID-19-Pandemie („coronavirus disease 2019“). Die zeitnahe Durchführung und die Art der Behandlung werden durch organisatorische Veränderungen möglicherweise kompliziert. Zur Dokumentation und Objektivierung der versorgten Patienten können verschiedene Register herangezogen werden. Dazu zählen die aktuellen Daten des Instituts für das Entgeltsystem im Krankenhaus (InEK) sowie die Meldungen bei den Krebsregistern der Bundesländer. Wir geben eine Übersicht zur Registrierung der uroonkologischen Versorgungssituation während der ersten Welle der COVID-19-Pandemie sowie ergänzend zu möglichen Komplikationsraten und -mustern bei operativ behandelten Patienten. Bei der Klinischen Landesregisterstelle des Krebsregisters Baden-Württemberg wurden im Jahr 2020 bisher weniger uroonkologische Neudiagnosen gemeldet. Während der Pandemie nahm in Deutschland die Anzahl der operativ behandelten Nierenzell- und Harnblasenkarzinome ab, während bei radikalen Prostatektomien kein Unterschied im Vergleich zu den Vorjahren erkennbar ist. Eine COVID-19-Erkrankung könnte das Risiko für nicht-urologische Komplikationen nach uroonkologischen Operationen erhöhen, jedoch ist die aktuelle Datenlage noch unzureichend.
Schlüsselwörter: Urologische Onkologie, Versorgungsforschung, Patientenversorgung, Komplikationen, Datenlage
Abstract
Urologic cancer care needs to be prioritized despite multiple health care restrictions during the coronavirus disease 2019 (COVID-19) pandemic. However, therapies and procedures may be delayed and complicated. In Germany, analysis of the multiple cancer registries provides insights into the actual numbers of treated patients. We provide a review on the registration of urologic cancer care during the first wave of the COVID-19 pandemic in Germany and on potential surgical complications of urologic interventions. We found that during the year 2020 there were generally fewer registrations of newly diagnosed patients with major urologic neoplasms in a representative federal database. The number of surgical interventions in patients with renal cell carcinoma and urothelial bladder cancer decreased, whereas equal numbers of radical prostatectomies were performed when compared to the year 2019. COVID-19 may increase non-urological postoperative complications following surgical treatment of urologic malignancies; however, available data are still very limited.
Keywords: Urologic neoplasms, COVID-19, Patient care, Complications, Data
Die COVID-19-Pandemie („coronavirus disease 2019“) stellte die operative Behandlung urologischer Tumorerkrankungen insbesondere während der ersten Welle vor neue Herausforderungen. Zur Dokumentation und Objektivierung der Anzahl tatsächlich versorgter uroonkologischer Patienten und etwaiger erhöhter Komplikationsraten stehen verschiedene Instrumente zur Verfügung. Die Daten der Krankenversicherungen können zu dieser Einschätzung herangezogen werden, während die Krebsregisterdaten der Bundesländer zunächst noch zurückhaltend interpretiert werden sollten. Komplikationsraten und -muster spiegeln sich in der Literatur zwar nur indirekt wider, scheinen einer operativen Therapie bisher jedoch nicht wesentlich im Weg zu stehen.
Die urologische Krankenversorgung in Kliniken und Praxen war aufgrund der COVID-19-Pandemie im Frühjahr des Jahres 2020 in verschiedenen Bereichen eingeschränkt [1, 2]. Aufgrund der spezifischen Erfordernisse an die Versorgung von COVID-19-positiven Patienten musste häufig eine Priorisierung bei der Krankenversorgung erfolgen. Diese betraf insbesondere die operative Versorgung uroonkologischer Patienten. Zudem sind hier möglicherweise erhöhte Komplikationsraten und spezifische -muster zu beachten.
Die Vermeidung von Diagnose- und Therapieverschleppung muss bei Krebserkrankungen hohe Priorität haben
Die Vermeidung einer Diagnose- und Therapieverschleppung muss insbesondere bei Krebserkrankungen oberste Priorität haben. Eine systematische Erfassung der Behandlungszahlen und der Neudiagnosen von Tumoren kann die Versorgungssituation in der Uroonkologie widerspiegeln und potenzielle Neudiagnose- und Fallzahlrückgänge objektivieren. Neben den Daten des Instituts für das Entgeltsystem im Krankenhaus (InEK) können die Meldedaten der Krebsregister der Bundesländer einen Einblick in die Versorgungssituation geben. Aufgrund der Systematik und der Erfordernisse des Meldewesens sind bei der Betrachtung der Krebsregisterdaten einige Besonderheiten zu beachten, die im Folgenden am Beispiel der Klinischen Landesregisterstelle (KLR) des Krebsregisters Baden-Württemberg veranschaulicht werden sollen.
Komplikationsraten und -muster der operativen uroonkologischen Therapie nach abgelaufener COVID-19-Erkrankung werden bisher nicht systematisch erfasst und sind erst im Nachgang durch die Metaanalyse größerer Register erkennbar [3]; die klinische Relevanz für die operative Uroonkologie soll in dieser Übersicht anhand einer nicht-systematischen Literurübersicht dargestellt werden.
Selbstverständnis und Ziele der Krebsregister
Mit der KLR des Krebsregisters verfügt Baden-Württemberg bereits seit 2009 als erstes Bundesland zusätzlich zur epidemiologischen über eine gesetzlich festgelegte flächendeckende klinische Krebsregistrierung. Dabei werden zusätzliche klinische Daten zu Therapie und Verlauf von Krebserkrankungen erfasst. Diese werden zur regionalen und einrichtungsbezogenen Analyse der Versorgungsqualität zur Verfügung gestellt. Die KLR bietet somit die Grundlage zur Umsetzung der im nationalen Krebsplan geforderten Qualitätssicherung und Qualitätsberichterstattung.
Seit Beginn der Meldepflicht 2009 sind inzwischen über 7 Mio. klinische Einzelmeldungen eingegangen. Zentrale Aufgabe der KLR ist es darüber hinaus, die onkologische Qualitätssicherung in Baden-Württemberg mit der Bereitstellung von Daten und Analysen zur regionalen und einrichtungsbezogenen Versorgungsqualität zu unterstützen. Ein weiteres Ziel ist die Etablierung einer flächendeckenden und einrichtungsübergreifenden externen Qualitätssicherung in der onkologischen Behandlung mit Benchmarking zur Optimierung der Versorgungsqualität in der Onkologie. Mit den Einrichtungsvergleichen soll nachhaltig die Behandlungsqualität für den Patienten verbessert werden. Dies entspricht einem Ziel des vom Bundesministerium für Gesundheit initiierten Nationalen Krebsplans, eine „… aussagekräftige onkologische Qualitätsberichterstattung für Leistungserbringer, Entscheidungsträger und Patienten …“ zu etablieren (https://www.bundesgesundheitsministerium.de/themen/praevention/nationaler-krebsplan/handlungsfelder/ziele-des-nationalen-krebsplans.html).
Die KLR soll mit den Leistungserbringern in engem Austausch stehen
Ein wesentliches Anliegen ist es der KLR, mit den Leistungserbringern in engem Austausch zu stehen und diese Daten gemeinsam zu nutzen. Ein solcher Dialog kann dabei auch unabhängig von den durchgeführten Qualitätskonferenzen, die Analysen zu verschiedenen Tumoren in den 5 Regionen Baden-Württembergs vorstellen, erfolgen. Für jede valide Auswertung ist jedoch eine solide Datenbasis notwendig. Die gesetzliche Vorgabe sieht eine Übermittlung der Meldung zu „Diagnose, Therapie und Verlauf“ im Folgequartal des jeweiligen Falldatums vor. Je aktueller und vollständiger die Meldungen dabei sind, desto größer ist der potenzielle Nutzen dieser Daten. Insbesondere zur Darstellung der uroonkologischen Versorgungssituation während der derzeitigen COVID-19-Pandemie spielt die gewünschte Aktualität der Daten eine wesentliche Rolle.
Datenanalyse im Krebsregister Baden-Württemberg
Generell erscheinen im Rahmen der Datenanalysen 3 Aspekte besonders wichtig: 1) Datenvollzähligkeit, 2) Datenvollständigkeit und 3) die Meldedynamik.
Die Datenvollzähligkeit bzw. der Erfassungsgrad wird über das Epidemiologische Krebsregister (EKR) anhand von gemeldeten im Vergleich zu den erwarteten Fällen ermittelt. Die Erwartungswerte ergeben sich hierbei aus den Referenzkrebsregistern anderer Bundesländer.
Für eine „vollständige Erfassung“ ist ein Erfassungsgrad von mindestens 90 % nötig. Exemplarisch sei dies am Erfassungsgrad Harnblasenkarzinom in Baden-Württemberg für das Jahr 2015 erläutert. Der Wert betrug mit Datenstand 2018 ohne Pathologiemeldungen 88 %. Unter Berücksichtigung von Tumoren, die zusätzlich über Pathologiemeldungen (hier gibt es keine entsprechenden Diagnosemeldungen zu den Tumoren) bekannt geworden sind, stieg dieser Wert auf 107 %. Ein Anstieg auf >100 % ist dabei aufgrund der geschätzten Erwartungswerte möglich.
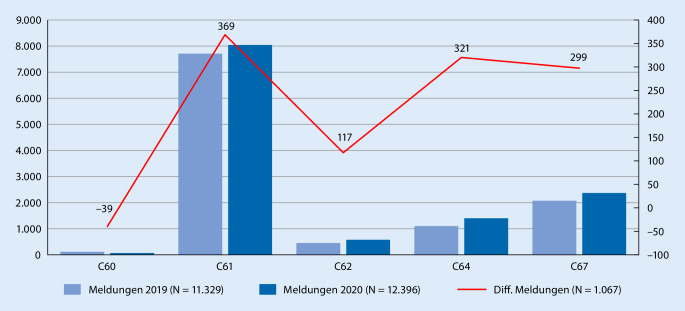
Bezüglich der Datenmeldedynamik und der Interpretation der Krebsregisterdaten ist zu beachten, dass einzelne Meldungen zu Tumoren noch Jahre später eingehen und ein entsprechender Meldeverzug bestehen kann. Abb. 1 stellt die Meldungseingänge unabhängig von der Meldungsart (d. h. nicht nur Erst‑/Neudiagnosen) und des Jahres der Erstdiagnose der Krebserkrankung nach uroonkologischen Tumoren über den Zeitraum 3/2020 bis 10/2020 in den gleichen Monaten des Jahres 2019 dar (Vorjahresvergleich). Der Zeitraum wurde zur repräsentativen Einschätzung der möglichen Auswirkungen auf die „Meldedisziplin“ während der Coronapandemiephase in diesen Monaten gewählt (Datenbankstand vom 22.11.2020). Es kann aus der Grafik abgeleitet werden, dass es keinen Einbruch in der generellen Meldefrequenz der wichtigsten uroonkologischen Entitäten beim Krebsregister Baden-Württemberg gab. Daraus kann jedoch nicht gefolgert werden, dass eine zumindest gleiche Anzahl von Patienten versorgt wurde (s. unten).
Die Gesamtzahl der Meldungen beim Krebsregister spiegelt nicht die tatsächliche aktuelle Versorgungssituation wider
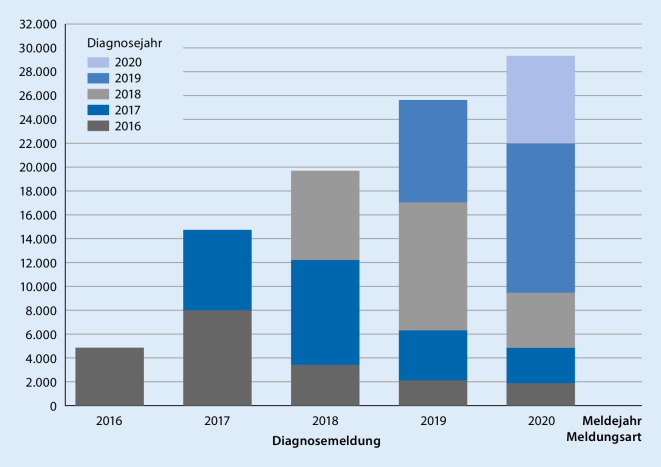
Da jedoch aufgrund eines bekannten Meldeverzugs (spezifische Meldedynamik), der sich über mehrere Jahre erstrecken kann, die Anzahl der Krebsregistermeldungen nicht der Anzahl der tatsächlich in diesem Zeitraum versorgten Patienten entspricht, kann eben nicht weitergehend geschlossen werden, dass es keine Unterversorgung aufgrund der ersten Welle der COVID-19-Pandemie gab (Abb. 2). Vielmehr scheint für einzelne Entitäten, z. B. beim Urothelkarzinom der Harnblase, das Gegenteil der Fall zu sein.
Um die Versorgungssituation zu Beginn der Pandemie zunächst aus leistungstechnischer Sicht möglichst repräsentativ und aktuell näher zu betrachten, bieten sich beispielsweise die vom Institut für das Entgeltsystem im Krankenhaus (InEK GmbH) publizierten Daten gemäß dem öffentlich zur Verfügung gestellten Datenbrowser an.
Während der ersten Welle der COVID-19-Pandemie wurden weniger Patienten mit neu diagnostiziertem Harnblasen- oder Nierenzellkarzinom versorgt
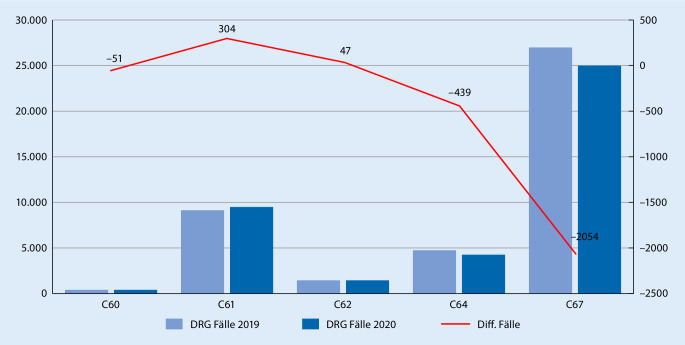
Die Abb. 3 weist DRG-Fälle („diagnosis related groups“) mit den Hauptdiagnosen C60 (Peniskarzinom), C61 (Prostatakarzinom), C62 (Hodenkarzinom), C64 (Nierenzellkarzinom) und C67 (Harnblasenkarzinom) mit dem Vorjahresvergleichszeitraum aus. Betrachtet wurden nur operative DRG-Fälle, die einen Exzisions- und Resektionskode (keine transurethrale Resektion der Prostata (TURP) aufwiesen. Während keine relevanten Unterschiede bei der Zahl der versorgten Patienten mit Penis- Prostata- und Hodenkarzinom im Vergleich zum Jahr 2019 zu verzeichnen sind, wurden deutlich weniger Patienten aufgrund eines Nierenzell- oder Harnblasenkarzinoms operativ versorgt (s. Trend rote Linie; Abb. 3). Patienten mit einem Prostatakarzinom hingegen scheinen trotz der eingeschränkten Behandlungskapazitäten adäquat versorgt worden zu sein. Dies wurde in einer ersten Analyse des Wissenschaftlichen Instituts der AOK (WIdO) zum Rückgang der Krankenhausfallzahlen durch den Coronavirus-Lockdown bei unterschiedlichen planbaren Eingriffen bestätigt [4].
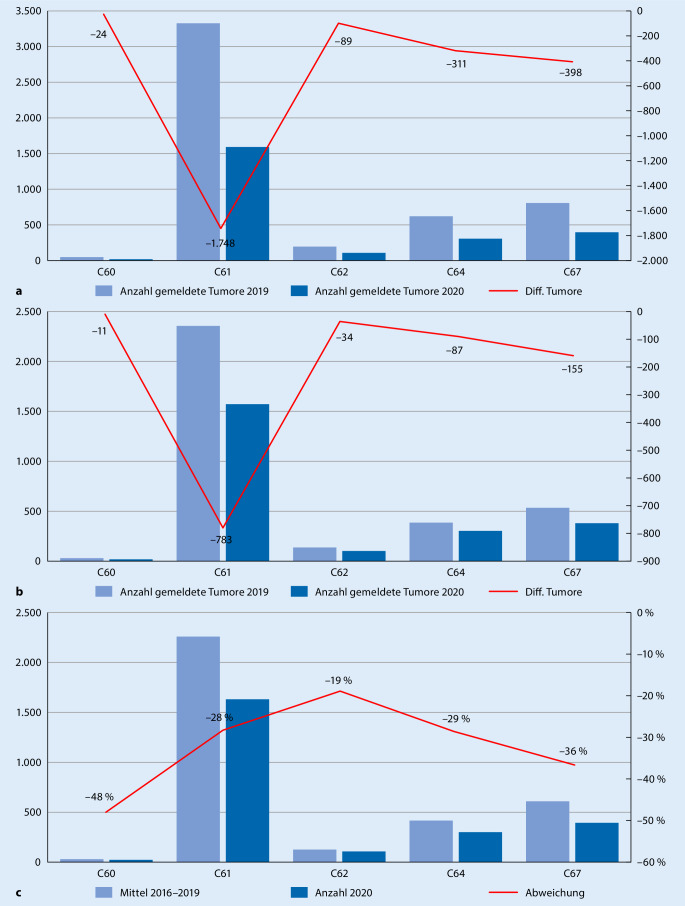
Um aus den Daten des Krebsregisters Baden-Württemberg eine möglichst genaue Einschätzung der uroonkologischen Neudiagnosen und der Versorgungssituation während der COVID-19-Pandemie zu erhalten, wurde die Anzahl der gemeldeten Erstdiagnosen für die Tumoren C60, C61, C62, C64 und C67 im Zeitraum März bis Juni 2020 verglichen mit dem Vorjahr dargestellt (Abb. 4a). Dabei wurde das Meldedatum 01. März 2019–22.11.2020 betrachtet. Um den Effekt des potenziell längeren Meldedatums für die Daten 2019 zu bereinigen und den Vergleich mit dem Jahr 2020 besser abschätzen zu können, wurde in der Folgeanalyse in das Meldedatum für die beiden Jahre jeweils auf März–Oktober des gleichen Meldejahres eingeschränkt (Abb. 4b). Dies geschah unter der Annahme eines gleichartigen Meldeverzugs. Weiterhin wurde auf Basis der gleichen methodischen Grundlage als Vergleichszeitraum die gemittelte Anzahl an Erstdiagnosen für die Jahre 2016 bis 2019 im Zeitraum März bis Juni mit Einschränkung auf die Meldedaten März bis Oktober ausgewiesen (Abb. 4c).
Obwohl dadurch eine teilweise Bereinigung des Meldeverzugs erreicht werden konnte, sind die Daten zum jetzigen Zeitpunkt dennoch zurückhaltend zu interpretieren und müssen in den Folgemonaten und -jahren fortwährend aktualisiert werden, um zu prüfen, ob eine tatsächliche Unterversorgung, die die InEK-Daten für das Nierenzell- und Harnblasenkarzinom zeigen, in Baden-Württemberg bestand.
Therapieverschleppung könnte sich auf die rezidiv- und krankheitsspezifischen Mortalitätsraten auswirken
Sollte sich eine deutlich verzögerte adäquate Therapie oder eine Nicht-Versorgung urologischer Tumoren bestätigen, könnte sich eine Therapieverschleppung auf die rezidiv- und krankheitsspezifischen Mortalitätsraten auswirken.
Eine Studie aus Großbritannien hat in einem epidemiologischen Modell, das anhand der Krebsregister des NHS (National Health Service) und mit Klinikdaten von über 30.000 Patient/innen erstellt wurde, die möglichen Auswirkungen von unterlassenen Früherkennungs- und Standarduntersuchungen auf die krebsspezifischen Mortalitätsraten bei vier großen Tumorentitäten (Mamma-, kolorektales, Bronchial- und Ösophaguskarzinom) evaluiert [5]. Die Autoren prognostizieren, dass aufgrund einer möglicherwiese verzögerten Diagnosestellung jeweils die Streberaten ansteigen würden. Für das kolorektale Karzinom wurden sogar bis zu 17 % mehr Todesfälle in England modelliert. Da die urologischen Tumoren bekanntermaßen ebenfalls hohe Inzidenzraten haben sind ähnliche Szenarien denkbar. Deswegen sollte eine mögliche onkologische Therapieverschleppung durch geeignete Interventionen der Fachgesellschaften gemeinsam mit der Politik unbedingt vermieden werden. Die Deutsche Gesellschaft für Urologie hat aus Sicht der Autoren mit einer frühzeitigen transparenten und klaren Priorisierung von uroonkologischen Eingriffen angemessen auf die Einschränkungen während der ersten Welle reagiert.
Die operative Versorgung uroonkologischer Patienten in der Pandemie: erhöhtes Komplikationsrisiko?
Die COVID-19-Infektion ist eine Erkrankung multipler Organe, wobei ein Schwerpunkt der Respirationstrakt ist und die virale Pneumonie klinisch im Vordergrund steht [6]. Während eine aktive COVID-19-Infektion und eine sich anbahnende COVID-19-Erkrankung mittlerweile durch diverse Screeningmethoden relativ sicher erkannt und ein Zusammentreffen mit einer uroonkologischen Operation damit vermieden werden kann, waren diese Screeningmethoden in der sog. ersten Welle nicht ubiquitär eingerichtet bzw. verfügbar [3]. Daher könnten Patienten während oder unmittelbar nach einer uroonkologischen Operation COVID-19 entwickelt haben [7]. In der zweiten Welle besteht nun erstmals auch bei Patienten nach stattgehabter COVID-19-Infektion eine Indikation zur operativen Versorgung.
Daher stellen sich zwei Fragen: 1) Ist eine operative uroonkologische Therapie ein greifbarer Risikofaktor für einen ungünstigen Verlauf einer folgenden COVID-19-Erkrankung? 2) Ist umgekehrt eine COVID-19-Erkrankung vor einer uroonkologischen Operation ein Risikofaktor für Komplikationen? Es finden sich zu diesen beiden Fragestellungen bisher nur sehr wenige Referenzen in der Literatur [8–16].
Prinzipiell könnte eine Operation eine unmittelbar folgende COVID-19-Erkrankung aggravieren
Prinzipiell könnte eine Operation eine unmittelbar folgende COVID-19-Erkrankung aggravieren. Lei et al. [8] berichten in einer Serie von 34 operierten Patienten während der ersten Welle aus Wuhan, die unmittelbar nach einer Operation COVID-19 entwickelten, eine erhöhte Rate von Intensivpflichtigkeit von etwa 40 % und eine Mortalität von etwa 20 %.
McDermott et al. [9] beschreiben in einer irischen Serie bei 100 operativen urologischen Fällen in 3 % eine COVID-19-Erkrankung mit einem Todesfall. Demgegenüber scheint die Wahrscheinlichkeit der Entwicklung von COVID-19 im Umfeld uroonkologischer Operationen gering gewesen zu sein. Würnschimmel et al. [10] berichten die Erfahrungen der Martini-Klinik während der ersten Welle. Eine Testung erfolgte nur im Falle auffälliger Symptome, die routinemäßig abgefragt wurden; bei über 300 Patienten ergab sich während und unmittelbar nach einer radikalen Prostatektomie keine COVID-19-Erkrankung. Moschovas et al. [11] bestätigen dies in einer Serie aus Florida; hier wurde routinemäßig ein präoperativer Antigentest vorgenommen; bei etwa 150 Patienten während der dortigen „akuten Phase“ der Pandemie findet sich ebenfalls keine COVID-19-Erkrankung im Nachbeobachtungszeitraum. Auch eine französische Arbeit aus der Gruppe von Roupret et al. [12] bestätigt nur sporadische Erkrankungen um einen uroonkologischen Eingriff. Hier muss jedoch bedacht werden, dass die zu dieser Frage bisher verfügbaren Daten aus Regionen mit einer vergleichsweise niedrigeren Inzidenz stammen und in Regionen mit höherer Inzidenz scheinbar weniger Routinefälle gegenüber schwereren Fällen behandelt wurden [3, 13].
Die Arbeit der internationalen COVIDSurg Collaborative deutet auf eine erhöhte Komplikationsrate bei perioperativer COVID-19-Infektion hin. Es wurden die perioperative Mortalität sowie pulmonale Komplikationen von insgesamt 1128 Patienten, die entweder 7 Tage präoperativ bzw. 30 Tage postoperativ an einer COVID-19-Infektion erkrankten, untersucht [13]. Die Studie wurde multizentrisch durchgeführt und erfasste die Ereignisse während der ersten Welle zwischen Januar und März 2020. Bei 74 % der Patienten wurde eine Notfalloperation, bei 25 % eine elektiv geplante Operation durchgeführt. Insgesamt 37 Patienten (3,3 %) erhielten eine urologische Operation, davon waren 13 große, elektive Eingriffe. Es zeigte sich bei allen Subgruppen ein substantiell ungünstigeres postoperatives Outcome. Die 30-Tage-Mortalität war im internationalen Vergleich deutlich erhöht und lag bei 23,8 %. Die Gesamtmortalität bei elektiven Operationen betrug 18,9 % sowie 25,6 % bei Notfalloperationen. Die Mortalität war besonders bei Männern über 70 Jahre, die eine notfallmäßige oder große elektive Operation erhielten, erhöht. Auch bei kleineren elektiven Eingriffen zeigte sich eine überdurchschnittliche Sterblichkeit. Eine explizite Subgruppenanalyse der urologischen Operationen wurde noch nicht publiziert.
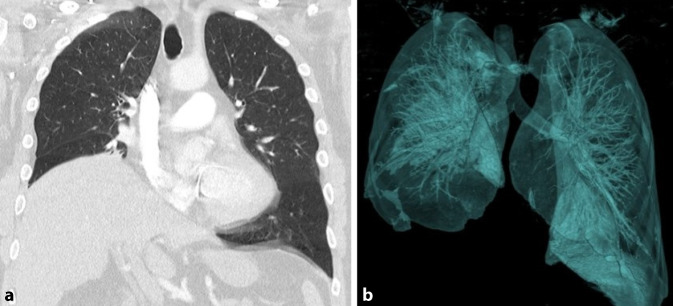
Eigene Erfahrungen mit zwei Einzelfällen zeigten bisher kein erhöhtes operatives Risiko nach COVID-19. Es wurden bisher zwei Post-COVID-19-Patienten einer roboterassistierten uroonkologischen Operation unterzogen. Ein 54-jähriger Patient nach einer intensivpflichtigen COVID-19-Erkrankung, die über mehrere Wochen und bis etwa 4 Monate vor der Operation andauerte, erhielt ohne nennenswerte anästhesiologische oder operative Probleme eine robotische radikale Prostatektomie. Ein weiterer 62-jähriger Patient nach intensivpflichtiger COVID-19-Erkrankung mit residueller und nach etwa 3 Monaten noch persistierender rechtsseitiger Phrenikusparese erhielt ebenfalls ohne greifbare anästhesiologische oder operative Komplikationen eine robotisch assistierte rechtsseitige Nierenteilresektion (Abb. 5).
Postoperatives thromboembolisches Risiko nach stattgehabter COVID-19-Infektion?
Prinzipiell könnte folglich eine abgelaufene COVID-19-Erkrankung ein negativer Faktor für folgende Operationen aufgrund potenzieller kardiopulmonaler Belastungen sein [3]. Dies könnte unter anderem bei robotisch assistierten Eingriffen relevant sein; eine prospektive Regensburger Studie beschreibt bei 50 unselektierten Patienten signifikante hämodynamische Veränderungen, die jedoch ohne erkennbare klinische Relevanz blieben [15]. Bei Post-COVID-19-Patienten könnte dies aufgrund der zusätzlichen Veränderungen anders sein. Es wurde eine hohe Prävalenz okkulter Thromboembolien nach COVID-19 beschrieben [16]. Demgegenüber steht das grundlegende Risiko thromboembolischer Komplikationen, das v. a. bei Eingriffen im kleinen Becken erhöht ist. Entsprechende Daten zu diesem möglichen Risiko stehen jedoch noch aus; bisher ergibt sich in der Literaturrecherche kein klarer Hinweis auf eine klinische Relevanz.
Aufgrund der sehr begrenzten eigenen Erfahrung sind wir aufgefordert, unsere Fälle zu bündeln, um diesbezüglich Evidenz zu schaffen und Patienten, die eine COVID-19-Erkrankung mit potenziellen okkulten Folgen überstanden haben, bestmöglich versorgen zu können.
Fazit für die Praxis
Die COVID-19-Pandemie („coronavirus disease 2019“) stellte die operative Behandlung urologischer Tumorerkrankungen vor neue Herausforderungen.
Die InEk-Daten (Institut für das Entgeltsystem im Krankenhaus) zeigten während der ersten Welle der Pandemie eine Abnahme der operativen Behandlung von Patienten mit einem Nierenzell- und Harnblasenkarzinom, während die Anzahl der radikalen Prostatektomien kaum unterschiedlich zu den Vorjahren war.
Bei der Klinischen Landesregisterstelle des Krebsregisters Baden-Württemberg liegen für das Jahr 2020 bisher weniger Meldungen von uroonkologischen Neudiagnosen vor, jedoch muss aktuell ein potenzieller Meldeverzug berücksichtigt werden.
Eine operative uroonkologische Therapie könnte ein Risikofaktor für einen ungünstigen Verlauf einer folgenden COVID-19-Erkrankung sein; allerdings besteht bisher nur eine unzureichende kontroverse Datenlage.
Eine COVID-19-Erkrankung könnte vor einer uroonkologischen Operation ein Risikofaktor für postoperative pulmonale Komplikationen sein. Limitierte eigene Erfahrungen bestätigen dies bisher jedoch nicht eindeutig.
Einhaltung ethischer Richtlinien
Interessenkonflikt
C. Bolenz, T. Vogel, P. Morakis, R. Mayr, M. Marx und M. Burger geben an, dass kein Interessenkonflikt besteht.
Für diesen Beitrag wurden von den Autoren keine Studien an Menschen oder Tieren durchgeführt. Für die aufgeführten Studien gelten die jeweils dort angegebenen ethischen Richtlinien.
Contributor Information
C. Bolenz, Email: christian.bolenz@uniklinik-ulm.de
M. Burger, Email: mburger@caritasstjosef.de
Literatur
- 1.Oderda M, Roupret M, Marra G, Merseburger A, Oderda G, Falcone M, Ceruti C, Shariat SF, Gontero P. The Impact of COVID-19 Outbreak on Uro-oncological Practice Across Europe: Which Burden of Activity Are We Facing Ahead? Eur Urol. 2020;78(1):124–126. doi: 10.1016/j.eururo.2020.04.036. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Paffenholz A, Peine A, Fischer N, Hellmich M, Pfister D, Heidenreich A, Loosen SH. Impact of the COVID-19 Pandemic on Urologists in Germany. Eur Urol Focus. 2020;6(5):1111–1119. doi: 10.1016/j.euf.2020.06.001. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 3.Jin P, Park H, Jung SK. Challenges in Urology during the COVID-19 Pandemic. Urol Int. 2020;23:1–14. doi: 10.1159/000512880. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 4.Pressemitteilug des WIdO; Berlin, 29. Juni 2020
- 5.Maringe C, Spicer J, Morris M, Purushotham A, Nolte E, Sullivan R, Rachet B, Aggarwal A. The impact of the COVID-19 pandemic on cancer deaths due to delays in diagnosis in England, UK: a national, population-based, modelling study. Lancet Oncol. 2020;21(8):1023–1034. doi: 10.1016/S1470-2045(20)30388-0. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.Klotz T. Coronavirus pandemic and the future of outpatient and inpatient urology? : Subjective opinion from a “hotspot”. Urologe A. 2020;59(5):602–605. doi: 10.1007/s00120-020-01215-8. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 7.Kunz Y, Horninger W, Pinggera GM. What should urologists know about SARS-CoV-2? Risk analysis for urological operations and recommendations for action in clinical routine. Urologe A. 2020;59(11):1361–1370. doi: 10.1007/s00120-020-01264-z. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 8.Lei S, Jiang F, Su W, Chen C, Chen J, Mei W, Zhan LY, Jia Y, Zhang L, Liu D, Xia ZY, Xia Z. Clinical characteristics and outcomes of patients undergoing surgeries during the incubation period of COVID-19 infection. EClinicalMedicine. 2020;21:100331. doi: 10.1016/j.eclinm.2020.100331. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 9.McDermott A, O’Kelly J, de Barra E, Fitzpatrick F, Little DM, Davis NF. Perioperative outcomes of urological surgery in patients with SARS-CoV-2 infection. Eur Urol. 2020;78(1):118–120. doi: 10.1016/j.eururo.2020.05.012. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 10.Würnschimmel C, Maurer T, Knipper S, von Breunig F, Zoellner C, Thederan I, Huland H, Graefen M, Michl U. Martini-Klinik experience of prostate cancer surgery during the early phase of the COVID-19 pandemic. BJU Int. 2020;126(2):252–255. doi: 10.1111/bju.15115. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 11.Moschovas MC, Bhat S, Rogers T, Onol F, Roof S, Sighinolfi MC, Rocco B, Patel V. Managing patients with prostate cancer during COVID-19 pandemic: the experience of a high-volume robotic surgery center. J Endourol. 2020 doi: 10.1089/end.2020.0751. [DOI] [PubMed] [Google Scholar]
- 12.Tabourin T, Sarfati J, Pinar U, Beaud N, Parra J, Vaessen C, Gomez F, Benamran D, Canlorbe G, Belghiti J, Chartier-Kastler E, Cussenot O, Seisen T, Roupret M (2020) Postoperative assessment of nosocomial transmission of COVID-19 after robotic surgical procedures during the pandemic. Urol Oncol S1078–1439(20)30431–2. 10.1016/j.urolonc.2020.09.008 [DOI] [PMC free article] [PubMed]
- 13.Porreca A, Colicchia M, D’Agostino D, Amenta M, Corsaro A, Zaramella S, Zegna L, Gallo F, Schenone M, Bozzini G, Calori A, Pastore AL, Al Salhi Y, Sciorio C, Spirito L, Varca V, Marenghi C, Greco F, Altieri VM, Verze P, Barba C, Antonelli A, Cerruto MA, Falabella R, Di Bello S, Leonardo C, Tufano A, Volpe A, Umari P, Parma P, Nidini M, Pini G, Borghesi M, Terrone C, Cacciamani GE, Sighinolfi MC, Busetto GM, Wennberg AM, Finocchiaro M, Falsaperla M, Oderda M, Ceruti C, Rocco B, Schiavina R, Bianchi L, Mari A, Di Maida F, Dalpiaz O, Celia A, Pirozzi M, Bove P, Iacovelli V, Cafarelli A, Cindolo L, Ferrari G, Gatti L, Pirola G, Annino F, Pucci L, Romagnoli D, Artibani W, Minervini A. Urology in the time of Coronavirus: reduced access to urgent and emergent urological care during the Coronavirus disease 2019 outbreak in Italy. Urol Int. 2020;104(7-8):631–636. doi: 10.1159/000508512. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.COVIDSurg Collaborative Mortality and pulmonary complications in patients undergoing surgery with perioperative SARS-CoV-2 infection: an international cohort study. Lancet. 2020;396(10243):27–38. doi: 10.1016/S0140-6736(20)31182-X. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 15.Pawlik MT, Prasser C, Zeman F, Harth M, Burger M, Denzinger S, Blecha S. Pronounced haemodynamic changes during and after robotic-assisted laparoscopic prostatectomy: a prospective observational study. BMJ Open. 2020;10(10):e038045. doi: 10.1136/bmjopen-2020-038045. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 16.Chen B, Jiang C, Han B, Guan C, Fang G, Yan S, Wang K, Liu L, Conlon CP, Xie R, Song R. High prevalence of occult thrombosis in mild/moderate COVID-19. J Infect Dis. 2020;104:77–82. doi: 10.1016/j.ijid.2020.12.042. [DOI] [PMC free article] [PubMed] [Google Scholar]