Resumo
Fundamentos
A fibrilação atrial é a arritmia persistente mais comum e é o principal fator que leva ao tromboembolismo.
Objetivo
Investigar o valor do diâmetro do átrio esquerdo combinado com o escore CHA2DS2-VASc na predição da trombose atrial esquerda/trombose de apêndice atrial esquerdo na fibrilação atrial não valvar.
Métodos
Trata-se de estudo retrospectivo. 238 pacientes com fibrilação atrial não valvar foram selecionados e divididos em dois grupos: trombose e não trombose. Determinou-se o escore CHA2DS2-VASc. Valores de p<0,05 foram considerados estatisticamente significativos.
Resultados
A análise de regressão logística multivariada revelou que histórico de acidente vascular cerebral/ataque isquêmico transitório, doença vascular, escore CHA2DS2-VASc, DAE, DDFVE e FEVE foram fatores de risco independentes para trombose atrial esquerda/trombose de apêndice atrial esquerdo (p<0,05). A análise da curva ROC ( Receiver Operating Characteristic ) revelou que a área sob a curva para o escore CHA2DS2-VASc na predição de trombose atrial esquerda/trombose de apêndice atrial esquerdo foi de 0,593 quando o escore CHA2DS2-VASc foi ≥3 pontos, e a sensibilidade e especificidade foram 86,5% e 32,6%, respectivamente, enquanto a área sob a curva para o DAE na predição de trombose atrial esquerda/trombose de apêndice atrial esquerdo foi 0,786 quando o DAE foi ≥44,17 mm, e a sensibilidade e especificidade foram 89,6% e 60,9%, respectivamente. Entre os diferentes grupos CHA2DS2-VASc, a taxa de incidência de trombose atrial esquerda/trombose de apêndice atrial esquerdo em pacientes com DAE ≥44,17 mm foi maior do que em pacientes com DAE <44,17 mm (p <0,05).
Conclusão
O escore CHA2DS2-VASc e o DAE estão correlacionados com a trombose atrial esquerda/trombose de apêndice atrial esquerdo na fibrilação atrial não valvar. Para pacientes com escore CHA2DS2-VASc de 0 ou 1, quando o DAE é ≥44,17 mm, o risco de trombose atrial esquerda/trombose de apêndice atrial esquerdo permaneceu alto. (Arq Bras Cardiol. 2020; [online].ahead print, PP.0-0)
Keywords: Fibrilação Atrial Não Valvar, Acidente Vascular Cerebral, Avaliação de Risco, Escore de Propensão, Átrio Esquerdo, Apêndice Atrial, Trombose
Introdução
A fibrilação atrial (FA) é a arritmia persistente mais comum e é o principal fator que leva ao tromboembolismo.1 Nos últimos anos, com o envelhecimento da população na China, a incidência dessa doença aumentou.2 Portanto, essa doença representa uma séria ameaça à vida e à saúde das pessoas. Quando a FA ocorre, o átrio cardíaco não pode se contrair regularmente e efetivamente e o fluxo sanguíneo diminui, o que aumenta muito o risco de trombose atrial esquerda/trombose de apêndice atrial esquerdo,3 e a trombose atrial esquerda/trombose de apêndice atrial esquerdo aumenta ainda mais o risco de episódios de tromboembolismo.4 Portanto, a avaliação científica da trombose atrial esquerda/trombose de apêndice atrial esquerdo é de grande importância para orientar o tratamento e melhorar o prognóstico dos pacientes. O CHA2DS2-VASc é um escore atualmente e amplamente usado para avaliar o risco de acidente vascular cerebral em pacientes com FA não valvar, e desempenha um papel importante na determinação de fatores de alto risco e orientação do tratamento.5 No entanto, o escore depende principalmente do registro do histórico do paciente. Um estudo revelou que 6 o tamanho do átrio esquerdo estava intimamente relacionado à trombose atrial esquerda/trombose de apêndice atrial esquerdo. No entanto, não está claro se o diâmetro do átrio esquerdo combinado com o escore CHA2DS2-VASc pode melhorar os resultados preditivos de trombose atrial esquerda/trombose de apêndice atrial esquerdo. O objetivo deste estudo foi analisar os fatores relacionados à trombose atrial esquerda/trombose de apêndice atrial esquerdo em pacientes com FA não valvar e explorar o valor do diâmetro do átrio esquerdo combinado com o escore CHA2DS2-VASc na predição de trombose atrial esquerda/trombose de apêndice atrial esquerdo, a fim de fornecer referências para a prática clínica.
Dados e métodos
Dados gerais
Trata-se de um estudo retrospectivo. Os dados foram coletados em prontuários médicos. No total, 238 pacientes com FA não valvar, hospitalizados no Zhengzhou Cardiovascular Hospital de fevereiro de 2012 a março de 2017, foram incluídos no estudo. Critérios de inclusão: (1) pacientes diagnosticados por eletrocardiograma (ECG) ou ECG dinâmico; (2) pacientes submetidos à ecocardiografia transesofágica. Critérios de exclusão: (1) pacientes com cardiopatia reumática, FA valvar e FA paroxística; (2) pacientes com infarto agudo do miocárdio e insuficiência cardíaca aguda descompensada em 90 dias e pacientes com histórico de cirurgia cardíaca; (3) pacientes com embolia pulmonar, trombose venosa profunda, histórico de administração de anticoagulantes, como varfarina e rivaroxabana, ou hipolipemiantes, como estatinas; (4) pacientes com tumores malignos, hipertireoidismo e disfunção hepática e renal grave. Esse estudo foi aprovado pelo Comitê de Ética do nosso hospital. Todos os pacientes forneceram consentimento informado assinado.
Método
Aquisição de dados clínicos
Foram coletadas as seguintes informações de todos os pacientes: sexo, idade, curso da FA, tabagismo e alcoolismo, histórico de doença crônica, altura e peso. Calculou-se o índice de massa corporal (IMC). Além disso, glicemia em jejum (GJ), colesterol total (CT), triglicerídeos (TG), colesterol de lipoproteína de baixa densidade (LDL-c), colesterol de lipoproteína de alta densidade (HDL-c), contagem de plaquetas (Plt), ácido úrico sérico (AU) e outros indicadores bioquímicos foram coletados.
Ecocardiografia transtorácica e ecocardiografia transesofágica
Todos os exames foram realizados por um ultrassonografista experiente com o título de Médico Chefe em nosso hospital. Todos os pacientes assinaram o termo de consentimento informado antes do exame. Para realizar o exame, utilizou-se um aparelho diagnóstico de ultrassom Doppler colorido Philips iE33. Realizou-se ecocardiografia transtorácica de rotina, e a frequência da sonda foi de 2,5 MHz. Foram medidos o diâmetro atrial esquerdo (DAE), a dimensão diastólica final do ventrículo esquerdo (DDFVE) e a fração de ejeção do ventrículo esquerdo (FEVE). Posteriormente, administrou-se anestesia faríngea local com lidocaína. A seguir, a sonda foi colocada no esôfago até a localização do coração, e a frequência da sonda foi de 5,0 MHz. As seções do átrio esquerdo e do apêndice atrial esquerdo foram continuamente observadas para determinar se o trombo estava presente no átrio esquerdo/apêndice atrial esquerdo. Esses pacientes foram divididos em dois grupos: grupo trombose e grupo não trombose.
Escore CHA2DS2-VASc
O escore CHA2DS2-VASc foi calculado de acordo com os dados clínicos básicos dos pacientes:7 (1) principais fatores de risco (2 pontos por item): idade ≥75 anos, AVC isquêmico e ataque isquêmico transitório; (2) fatores secundários (1 ponto por item): mulheres, com idades entre 65 e 74 anos, hipertensão, diabetes, doença vascular e insuficiência cardíaca crônica; (3) escore mais baixo de 0 e escore mais alto de 9. Quanto maior o escore, maior a possibilidade de trombose.
Análise estatística
Para o agrupamento de dados e análises estatísticas, utilizou-se o programa estatístico SPSS versão 21.0. Os dados contínuos foram expressos como média±desvio padrão (x±DP) e comparados entre dois grupos usando o teste t de Student não pareado de distribuição normal, e o teste de Kolmogorov-Smirnov (K-S) foi usado para distribuição normal. Os dados categóricos foram expressos em taxas (%) e comparados entre dois grupos usando o teste X2 . Realizou-se a análise de regressão logística multivariada para analisar os fatores relacionados que afetaram a trombose atrial esquerda/trombose de apêndice atrial esquerdo. Utilizou-se a curva ROC para analisar os resultados preditivos do diâmetro atrial esquerdo e do escore CHA2DS2-VASc para trombose atrial esquerda/trombose de apêndice atrial esquerdo. Valores de p<0,05 foram considerados estatisticamente significativos.
Resultados
Trombose atrial esquerda/trombose de apêndice atrial esquerdo
No total, 238 pacientes com FA não valvar foram incluídos neste estudo. Entre esses pacientes, 151 pacientes eram do sexo masculino e 87 do sexo feminino, e a idade desses pacientes variou de 29 a 86, com média de 61,1±12,4 anos. Nesses 238 pacientes, ocorreu trombose atrial esquerda/trombose de apêndice atrial esquerdo em 46 pacientes, e a incidência foi de 19,3%.
Comparação de dados clínicos entre o grupo trombose e o grupo não trombose
Diferenças de sexo, IMC, curso de FA, proporções de pacientes com histórico de tabagismo e consumo de álcool, proporções de pacientes com diabetes e doença cardíaca coronariana, escore CHA2DS2-VASc, GJ, CT, TG, LDL-c, Plt, AU e terapia medicamentosa entre o grupo trombose e o grupo não trombose não foram estatisticamente significativas (p>0,05). No grupo trombose, a proporção de pacientes com idade ≥75, a proporção de pacientes com hipertensão, a proporção de pacientes com insuficiência cardíaca, a proporção de pacientes com histórico de acidente vascular cerebral/ataque isquêmico transitório, a proporção de pacientes com histórico de doença vascular e o escore CHA2DS2-VASc, DAE e DDFVE foram maiores do que aqueles no grupo não trombose, enquanto o HDL-c e FEVE foram menores do que aqueles no grupo não trombose, e todas as diferenças foram estatisticamente significativas (p<0,05, Tabela 1 ).
Tabela 1. – Dados clínicos do grupo trombose e do grupo não trombose.
| Índice | Grupo trombose (n=46) | Grupo não trombose (n=192) | t /χ2 | p |
|---|---|---|---|---|
| Idade (n, %) | ||||
| <65 anos | 18 (39,1) | 112 (58,3) | ||
| 65–74 anos | 15 (32,6) | 62 (32,3) | ||
| ≥75 anos | 13 (28,3) | 18 (9,4) | 12,668 | 0,002 |
| Sexo (M/F) | 32 (69,6) | 119 (62,0) | 0,921 | 0,337 |
| IMC (kg/m2) | 26.82±3,70 | 25.94±3,01 | 1,696 | 0,091 |
| Anos de AF (A) | 4.69±1,69 | 5.10±1,38 | 1,718 | 0,087 |
| Tabagismo (n, %) | 18 (39,1) | 71 (37,0) | 0,921 | 0,337 |
| Alcoolismo (n, %) | 11 (23,9) | 36 (18,8) | 0,624 | 0,429 |
| Hipertensão arterial (n, %) | 32 (69,6) | 91 (47,4) | 7,304 | 0,007 |
| Diabetes mellitus (n, %) | 8 (17,4) | 44 (22,9) | 0,664 | 0,415 |
| Doença coronariana (n, %) | 4 (8,7) | 8 (4,2) | 1,590 | 0,207 |
| Insuficiência cardíaca, (n, %) | 7 (15,2) | 6 (3,1) | 10,508 | 0,001 |
| Acidente vascular cerebral/Ataque isquêmico transitório (n, %) | 17 (37,0) | 11 (5,7) | 101,138 | 0,000 |
| Doença vascular (n, %) | 22 (47,8) | 51 (26,6) | 7,890 | 0,005 |
| GJ (mmol/L) | 5,72±0,86 | 6,13±1,43 | 1,832 | 0,068 |
| CT (mmol/L) | 4,82±0,96 | 4,66±0,98 | 1,036 | 0,301 |
| TG (mmol/L) | 1,84±1,02 | 1,68±0,92 | 1,055 | 0,292 |
| LDL-c (mmol/L) | 3,00±0,54 | 2,96±0,86 | 0,298 | 0,766 |
| HDL-c (mmol/L) | 0,99±0,18 | 1,16±0,31 | 3,458 | 0,001 |
| Plt (×109/L) | 209,08±34,45 | 214,43±41,26 | 0,815 | 0,416 |
| AU (μmol/L) | 333,70±64,68 | 342,74±70,08 | 0,798 | 0,426 |
| Escore CHA2DS2-VASc | 2,26±1,90 | 1,64±1,48 | 2,428 | 0,016 |
| Grupo CHA2DS2-VASc (n, %) | 2,635 | 0,268 | ||
| Escore 0 | 8 (17,4) | 55 (28,6) | ||
| Escore 1 | 14 (30,4) | 56 (29,2) | ||
| Escores ≥2 | 24 (52,2) | 81 (42,2) | ||
| DAE (mm) | 45,81±6,16 | 38,55±5,00 | 6,118 | 0,000 |
| DDFVE (mm) | 51,35±4,38 | 48,53±4,11 | 4,133 | 0,000 |
| FEVE (%) | 57,05±10,50 | 61,84±9,17 | 3,092 | 0,002 |
| Tratamento medicamentoso (n, %) | ||||
| Betabloqueadores | 15 (32,6) | 54 (28,1) | 0,362 | 0,547 |
| IECA/BRA | 21 (45,7) | 75 (39,1) | 0,670 | 0,413 |
MC: índice de massa corporal; GJ: glicemia em jejum; CT: colesterol total; TG: triglicerídeos; LDL-c: colesterol de lipoproteína de baixa densidade; HDL-C: colesterol de lipoproteína de alta densidade; Plt: contagem de plaquetas; AU: ácido úrico sérico; DAE: diâmetro atrial esquerdo; DDFVE: dimensão diastólica final do ventrículo esquerdo; FEVE: fração de ejeção do ventrículo esquerdo; IECA: inibidor da enzima de conversão da angiotensina; BRA: bloqueadores dos receptores de angiotensina.
Fatores relacionados que afetam a trombose atrial esquerda/trombose de apêndice atrial esquerdo
Com a determinação de se a trombose atrial esquerda/trombose de apêndice atrial esquerdo existia como uma variável dependente, e as variáveis com um valor de p<0,10 como variáveis independentes, realizou-se análise de regressão logística multivariada. Os resultados revelaram que o histórico de acidente vascular cerebral/ataque isquêmico transitório, doença vascular, escore CHA2DS2-VASc, DAE, DDFVE e FEVE foram fatores de risco independentes para trombose atrial esquerda/trombose de apêndice atrial esquerdo (p<0,05, Tabela 2 ).
Tabela 2. – Fatores relacionados a trombo em átrio esquerdo ou apêndice atrial esquerdo.
| Índice | B | EP | Wals χ2 | p | OR (CI: 95%) |
|---|---|---|---|---|---|
| AVC/Ataque isquêmico transitório | 3,597 | 1,165 | 9,528 | 0,002 | 36,498 (3,718∼358,322) |
| Doença vascular | 1,280 | 0,574 | 4,979 | 0,026 | 3,597 (1,168∼11,071) |
| HDL-c | 2,574 | 1,021 | 6,354 | 0,012 | 13,124 (1,773∼97,142) |
| Escore CHA2DS2-VASc | -0,441 | 0,171 | 6,610 | 0,010 | 0,644 (0,460∼0,901) |
| DAE | -0,246 | 0,058 | 18,025 | 0,000 | 0,782 (0,698∼0,876) |
| DDFVE | -0,173 | 0,063 | 7,432 | 0,006 | 0,841 (0,743∼0953) |
| FEVE | 0,066 | 0,027 | 5,925 | 0,015 | 1,068 (1,013∼1,126) |
AVC: acidente vascular cerebral; HDL-C: colesterol de lipoproteína de alta densidade; DAE: diâmetro atrial esquerdo; DDFVE: dimensão diastólica final do ventrículo esquerdo; FEVE: fração de ejeção do ventrículo esquerdo
O valor do DAE e do escore CHA2DS2-VASc na predição de trombose atrial esquerda/trombose de apêndice atrial esquerdo
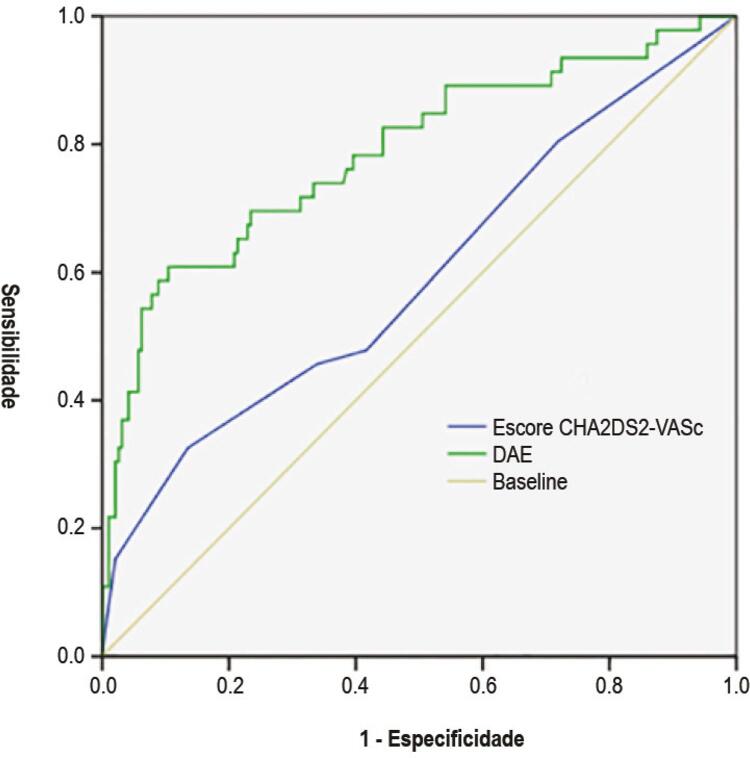
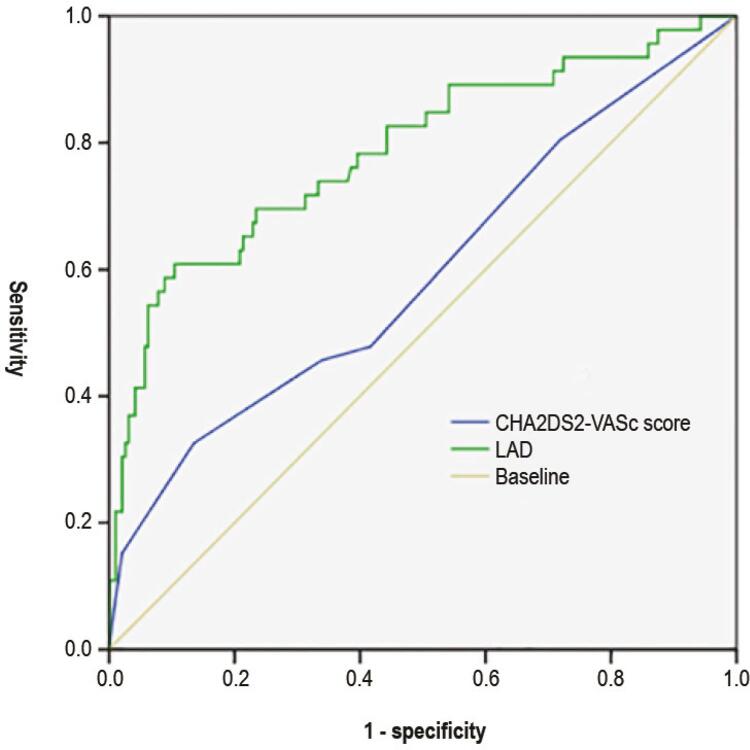
A análise da área sob a curva ROC revelou que quando o escore CHA2DS2-VASc foi usado para predizer a trombose atrial esquerda/trombose de apêndice atrial esquerdo, a área sob a curva foi de 0,593 (IC 95%: 0,495–0.690). Quando o escore CHA2DS2-VASc foi ≥3, a sensibilidade e a especificidade foram de 86,5% e 32,6%, respectivamente. Quando o DAE foi usado para prever trombose atrial esquerda/trombose de apêndice atrial esquerdo, a área sob a curva foi de 0,786 (IC de 95%: 0,704–0,868). Quando o DAE foi ≥44,17 mm, a sensibilidade e a especificidade foram 89,6% e 60,9%, respectivamente ( Figura 1 ).
Figura 1. – A análise da área sob a curva ROC revelou que quando o escore CHA2DS2-VASc foi usado para predizer a trombose atrial esquerda/trombose de apêndice atrial esquerdo, a área sob a curva foi de 0,593 (IC 95%: 0,495–0,690). Quando o escore CHA2DS2-VASc foi ≥3, a sensibilidade e a especificidade foram de 86,5% e 32,6%, respectivamente. Quando o DAE foi usado para predizer a trombose atrial esquerda/trombose de apêndice atrial esquerdo, a área sob a curva foi de 0,786 (IC 95%: 0,704–0,868). Quando o DAE foi >44,17 mm, a sensibilidade e a especificidade foram 89,6% e 60,9%, respectivamente.
Efeito do DAE no risco de trombose atrial esquerda/trombose de apêndice atrial esquerdo em pacientes nos diferentes grupos CHA2DS2-VASc
Nos diferentes grupos CHA2DS2-VASc, a incidência de trombose atrial esquerda/trombose de apêndice atrial esquerdo em pacientes com DAE ≥44,17 mm foi maior do que em pacientes com DAE <44,17 mm, e a diferença foi estatisticamente significativa (p<0,05, Tabela 3 ).
Tabela 3. – Efeito do diâmetro do átrio esquerdo sobre o risco de trombose atrial esquerda/trombose de apêndice atrial esquerdo em pacientes com diferentes grupos de CHA2DS2-VASc (mm).
| Grupo CHA2DS2-VASc | n | Trombo de átrio esquerdo/trombo de apêndice atrial esquerdo (n,%) | OR | χ2 | p | |
|---|---|---|---|---|---|---|
| DAE≥44,17 | DAE<44,17 | |||||
| Escore 0 | 63 | 6/12 (50,0) | 3/51 (5,9) | 8,500 (IC 95%: 1,856∼38.938) | 9,524 | 0,002 |
| Escore 1 | 73 | 11/16 (68,8) | 4/57 (7,0) | 9,797 (IC 95%: 2,747∼34.943) | 15,466 | 0,000 |
| Escore ≥2 | 102 | 11/19 (57,9) | 11/83 (13,3) | 4,368 (IC 95%: 1,651∼11.559) | 9,712 | 0,002 |
Discussão
Como o tipo de arritmia mais comum em Departamentos de Clínica Médica Cardiovascular, a FA é um fator de risco que leva ao tromboembolismo8. Em comparação com a população não FA, o risco de AVC em pacientes com FA aumenta cinco vezes.9 Além disso, um estudo revelou que10 o trombo que causou AVC em pacientes com FA veio principalmente do átrio esquerdo/apêndice atrial esquerdo. A trombose atrial esquerda/trombose de apêndice atrial esquerdo é um fator de risco independente para acidente vascular cerebral em pacientes com FA não valvar.11 Isso pode aumentar significativamente o risco de eventos tromboembólicos e é um indicador direto de terapia anticoagulante em pacientes com FA.12 Portanto, a detecção precoce da trombose atrial esquerda/trombose de apêndice atrial esquerdo ou fatores de alto risco para trombose atrial esquerda/trombose de apêndice atrial esquerdo é de grande importância para orientar o tratamento e melhorar o prognóstico de pacientes com FA. Neste estudo, 238 pacientes com FA, que não receberam anticoagulação e terapia hipolipemiante, foram incluídos. Os resultados da ecocardiografia transesofágica revelaram que a incidência de trombose atrial esquerda/trombose de apêndice atrial esquerdo foi de 19,3%. Essa porcentagem se assemelha aos 18,6% relatados por Shuanglun Xie et al.,13 e aos 20,7% relatados por Weiwei Fu et al.14 Esses resultados revelam que a incidência de trombose atrial esquerda/trombose de apêndice atrial esquerdo é relativamente alta em pacientes com FA sem anticoagulação e terapia hipolipemiante.
O escore CHA2DS2-VASc foi estabelecido otimizando ainda mais o escore CHADS2, que é um método clínico comumente usado para avaliar o risco de acidente vascular cerebral em pacientes com FA atualmente, sendo também usado para orientar o tratamento clínico.15 Um estudo revelou que16 um escore CHA2DS2-VASc ≥2 é um fator de risco independente para trombose atrial esquerda/trombose de apêndice atrial esquerdo em pacientes com FA. O presente estudo revelou que o escore CHA2DS2-VASc foi maior no grupo trombose do que no grupo não trombose. No entanto, a diferença na distribuição dos escores CHA2DS2-VASc entre os dois grupos não foi estatisticamente significativa. A análise univariada e multivariada revelou que o escore CHA2DS2-VASc é um fator de risco independente para trombose atrial esquerda/trombose de apêndice atrial esquerdo. Além disso, esses resultados revelam que o escore CHA2DS2-VASc está correlacionado com a trombose atrial esquerda/trombose de apêndice atrial esquerdo. A análise da área sob a curva ROC revelou uma área sob a curva de 0,593 (IC 95%: 0,495–0.690). Quando o escore CHA2DS2-VASc foi ≥3, a sensibilidade e a especificidade foram de 86,5% e 32,6%, respectivamente. Esses resultados mostraram que, para pacientes com escore CHA2DS2-VASc ≥3, a possibilidade de trombose atrial esquerda/trombose de apêndice atrial esquerdo deve ser altamente alertada. No entanto, este estudo também revelou que quando o escore CHA2DS2-VASc era 0 ou 1, a trombose atrial esquerda/trombose de apêndice atrial esquerdo ainda ocorria em 9 e 15 pacientes, respectivamente. Além disso, esses resultados revelaram que, para pacientes de baixo risco com escore CHA2DS2-VASc de 0 ou 1, ainda havia risco de acidente vascular cerebral. Esses resultados sugeriram que o escore CHA2DS2-VASc tem algumas limitações na predição de trombose atrial esquerda/trombose de apêndice atrial esquerdo.
Um estudo revelou que17 alterações morfológicas no átrio esquerdo e no apêndice atrial esquerdo podem aumentar o risco de tromboembolismo em pacientes com FA. Quando a FA ocorre, quanto maior o átrio cardíaco, mais facilmente se forma a trombose.18 Neste estudo, comparou-se o DAE em pacientes com FA. Os resultados revelaram um DAE maior no grupo trombose do que no grupo não trombose, sendo um fator de risco independente para trombose atrial esquerda/trombose de apêndice atrial esquerdo. A análise da curva ROC revelou que quando o DAE foi usado para predizer a trombose atrial esquerda/trombose de apêndice atrial esquerdo, a área sob a curva foi 0,786 (IC de 95%: 0,704–0,868), e quando o DAE era ≥44,17 mm, a sensibilidade e a especificidade eram 89,6% e 60,9%, respectivamente. Esses resultados revelaram que o tamanho do DAE se correlacionou com a trombose atrial esquerda/trombose de apêndice atrial esquerdo. Portanto, quando o DAE era ≥44,17 mm, apresentava boa sensibilidade e especificidade na predição de trombose atrial esquerda/trombose de apêndice atrial esquerdo. Neste estudo, usamos o DAE como o índice para prever trombose atrial esquerda/trombose de apêndice atrial esquerdo. Recentemente, o volume atrial esquerdo tem sido usado como medida do aumento atrial esquerdo.19 Esse índice pode ser incluído em estudos futuros. Neste estudo, os pacientes foram estratificados de acordo com o escore CHA2DS2-VASc, a fim de analisar o efeito do DAE na trombose atrial esquerda/trombose de apêndice atrial esquerdo. Esses resultados revelaram que, independentemente de o escore CHA2DS2-VASc ser 0, 1 ou ≥2, um DAE ≥44,17 mm aumentou significativamente o risco de trombose atrial esquerda/trombose de apêndice atrial esquerdo. Esses resultados revelaram que uma avaliação adicional do DAE com base no escore CHA2DS2-VASc seria útil para avaliar o risco de trombose atrial esquerda/trombose de apêndice atrial esquerdo e orientar a terapia de anticoagulação.
No entanto, considerando que este é um estudo unicêntrico e com amostra pequena, pode haver algumas deficiências na representatividade da amostra. Portanto, estudos de coorte multicêntricos e com amostras maiores são necessários para esclarecer ainda mais a relação entre o escore CHA2DS2-VASc e o DAE na predição de trombose atrial esquerda/trombose de apêndice atrial esquerdo e orientação da terapia de anticoagulação.
Conclusão
Em resumo, o escore CHA2DS2-VASc e o DAE estão correlacionados à trombose atrial esquerda/trombose de apêndice atrial esquerdo em pacientes com FA não valvar. Para pacientes com escore CHA2DS2-VASc de 0 ou 1, o tamanho do DAE deve ser considerado. Quando o DAE era ≥44,17 mm, o risco de trombose atrial esquerda/trombose de apêndice atrial esquerdo ainda é relativamente alto, sendo necessário conduzir terapias de anticoagulação adicionais.
Vinculação acadêmica
Não há vinculação deste estudo a programas de pós-graduação.
Fontes de financiamento .O presente estudo não contou com fontes de financiamento externas.
Referências
- 1.. Garwood CL, Korkis B, Grande D, Hanni C, Morin A, Moser LR. Anticoagulation bridge therapy in patients with atrial fibrillation: recent updates providing a rebalance of risk and benefit. Pharmacotherapy. 2017;37(6):712-24. [DOI] [PubMed]; Garwood CL, Korkis B, Grande D, Hanni C, Morin A, Moser LR. Anticoagulation bridge therapy in patients with atrial fibrillation: recent updates providing a rebalance of risk and benefit. Pharmacotherapy . 2017;37(6):712–724. doi: 10.1002/phar.1937. [DOI] [PubMed] [Google Scholar]
- 2.. Wan H, Wu S, Wang J, Yang Y, Zhu J, Shao X, et al. Body mass index and the risk of all-cause mortality among patients with nonvalvular atrial fibrillation: a multicenter prospective observational study in China. Eur J Clin Nutr. 2017;71(4):494-9. [DOI] [PubMed]; Wan H, Wu S, Wang J, Yang Y, Zhu J, Shao X, et al. Body mass index and the risk of all-cause mortality among patients with nonvalvular atrial fibrillation: a multicenter prospective observational study in China. Eur J Clin Nutr . 2017;71(4):494–499. doi: 10.1038/ejcn.2016.183. [DOI] [PubMed] [Google Scholar]
- 3.. Wyrembak J, Campbell KB, Steinberg BA, Bahnson TD, Daubert JP, Velazquez EJ, et al. Incidence and predictors of left atrial appendage thrombus in patients treated with nonvitamin K oral anticoagulants versus warfarin before catheter ablation for atrial fibrillation. Am J Cardiol. 2017;119(7):1017-1022. [DOI] [PubMed]; Wyrembak J, Campbell KB, Steinberg BA, Bahnson TD, Daubert JP, Velazquez EJ, et al. Incidence and predictors of left atrial appendage thrombus in patients treated with nonvitamin K oral anticoagulants versus warfarin before catheter ablation for atrial fibrillation. Am J Cardiol . 2017;119(7):1017–1022. doi: 10.1016/j.amjcard.2016.12.008. [DOI] [PubMed] [Google Scholar]
- 4.. Chen YY, Liu Q, Liu L, Shu XR, Su ZZ, Zhang HF et al. Effect of metabolic syndrome on risk stratification for left atrial or left atrial appendage thrombus formation in patients with nonvalvular atrial fibrillation. Chin Med J (Engl). 2016;129(20):2395-2402. [DOI] [PMC free article] [PubMed]; Chen YY, Liu Q, Liu L, Shu XR, Su ZZ, Zhang HF, et al. Effect of metabolic syndrome on risk stratification for left atrial or left atrial appendage thrombus formation in patients with nonvalvular atrial fibrillation. Chin Med J (Engl) . 2016;129(20):2395–2402. doi: 10.4103/0366-6999.191744. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 5.. Zhao LD, Hong J. New research progress of risk evaluation scores of stroke and bleeding in patients with atrial fibrillation. Chin J Integr Tradit West Med Intens Crit Care. 2017;24(2):213-216.; Zhao LD, Hong J. New research progress of risk evaluation scores of stroke and bleeding in patients with atrial fibrillation. Chin J Integr Tradit West Med Intens Crit Care . 2017;24(2):213–216. [Google Scholar]
- 6.. Boyd AC, McKay T, Nasibi S, Richards DA, Thomas L. Left ventricular mass predicts left atrial appendage thrombus in persistent atrial fibrillation. Eur Heart J Cardiovasc Imaging. 2013;14(3):269-75. [DOI] [PubMed]; Boyd AC, McKay T, Nasibi S, Richards DA, Thomas L. Left ventricular mass predicts left atrial appendage thrombus in persistent atrial fibrillation. Eur Heart J Cardiovasc Imaging . 2013;14(3):269–275. doi: 10.1093/ehjci/jes153. [DOI] [PubMed] [Google Scholar]
- 7.. Zhu WG, Xiong QM, Hong K. Meta-analysis of CHADS2 versus CHA2DS2-VASc for predicting stroke and thromboembolism in atrial fibrillation patients independent of anticoagulation. Tex Heart Inst J. 2015;42(1):6-15. [DOI] [PMC free article] [PubMed]; Zhu WG, Xiong QM, Hong K. Meta-analysis of CHADS2 versus CHA2DS2-VASc for predicting stroke and thromboembolism in atrial fibrillation patients independent of anticoagulation. Tex Heart Inst J . 2015;42(1):6–15. doi: 10.14503/THIJ-14-4353. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 8.. Almutairi AR, Zhou L, Gellad WF, Lee JK, Slack MK, Martin JR, et al. Effectiveness and safety of non-vitamin K antagonist oral anticoagulants for atrial ribrillation and venous thromboembolism: A systematic review and meta-analyses. Clin Ther. 2017;39(7):1456-78. [DOI] [PubMed]; Almutairi AR, Zhou L, Gellad WF, Lee JK, Slack MK, Martin JR, et al. Effectiveness and safety of non-vitamin K antagonist oral anticoagulants for atrial ribrillation and venous thromboembolism: A systematic review and meta-analyses. Clin Ther . 2017;39(7):1456–1478. doi: 10.1016/j.clinthera.2017.05.358. [DOI] [PubMed] [Google Scholar]
- 9.. Harel Z, Chertow GM, Shah PS, Harel S, Dorian P, Yan AT, et al. Warfarin and the risk of stroke and bleeding in patients with atrial fibrillation receiving dialysis: a systematic review and meta-analysis. Can J Cardiol. 2017;33(6):737-46. [DOI] [PubMed]; Harel Z, Chertow GM, Shah PS, Harel S, Dorian P, Yan AT, et al. Warfarin and the risk of stroke and bleeding in patients with atrial fibrillation receiving dialysis: a systematic review and meta-analysis. Can J Cardiol . 2017;33(6):737–746. doi: 10.1016/j.cjca.2017.02.004. [DOI] [PubMed] [Google Scholar]
- 10.. Chanda A, Reilly JP. Left atrial appendage occlusion for stroke prevention. Prog Cardiovasc Dis. 2017;59(6):626-35. [DOI] [PubMed]; Chanda A, Reilly JP. Left atrial appendage occlusion for stroke prevention. Prog Cardiovasc Dis . 2017;59(6):626–635. doi: 10.1016/j.pcad.2017.04.003. [DOI] [PubMed] [Google Scholar]
- 11.. Doukky R, Garcia-Sayan E, Patel M, Pant R, Wassouf M, Shah S, et al. Impact of diastolic function parameters on the risk for left atrial appendage thrombus in patients with nonvalvular atrial fibrillation: a prospective stud. J Am Soc Echocardiogr. 2016;29(6):545-553. [DOI] [PubMed]; Doukky R, Garcia-Sayan E, Patel M, Pant R, Wassouf M, Shah S, et al. Impact of diastolic function parameters on the risk for left atrial appendage thrombus in patients with nonvalvular atrial fibrillation: a prospective stud. J Am Soc Echocardiogr . 2016;29(6):545–553. doi: 10.1016/j.echo.2016.01.014. [DOI] [PubMed] [Google Scholar]
- 12.. Lobo R, McCann C, Hussaini A, Meany TB, Kiernan TJ. Left atrial appendage thrombus with resulting stroke post-RF ablation for atrial fibrillation in a patient on dabigatran. Ir Med J. 2014;107(10):329-30. [PubMed]; Lobo R, McCann C, Hussaini A, Meany TB, Kiernan TJ. Left atrial appendage thrombus with resulting stroke post-RF ablation for atrial fibrillation in a patient on dabigatran. Ir Med J . 2014;107(10):329–330. [PubMed] [Google Scholar]
- 13.. Xie SL, Chen YY, Liu Q, Zhang YJ, Shu XR, Su ZZ, et al. Effect of metabolic syndrome on risk stratification of left atrial thrombus formation in patients with nonvalvular atrial fibrillation. Chin J Cardiac Arrhythm. 2015;19(2):87-93. [DOI] [PMC free article] [PubMed]; Xie SL, Chen YY, Liu Q, Zhang YJ, Shu XR, Su ZZ, et al. Effect of metabolic syndrome on risk stratification of left atrial thrombus formation in patients with nonvalvular atrial fibrillation. Chin J Cardiac Arrhythm . 2015;19(2):87–93. doi: 10.4103/0366-6999.191744. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.. Fu WW, Li GD, Wang Z. Relationship between high-density lipoprotein cholesterol and left atrial/left atrial appendage thrombus in non-valvular atrial fibrillation patients. J Tianjin Med Univ. 2015;21(2):498-502.; Fu WW, Li GD, Wang Z. Relationship between high-density lipoprotein cholesterol and left atrial/left atrial appendage thrombus in non-valvular atrial fibrillation patients. J Tianjin Med Univ . 2015;21(2):498–502. [Google Scholar]
- 15.. Doorn S, Debray TPA, Kaasenbrood F, Hoes AW, Rutten FH, Moons KGM, et al. Predictive performance of the CHA2DS2-VASc rule in atrial fibrillation: a systematic review and meta-analysis. J Thromb Haemost. 2017;15(6):1065-77. [DOI] [PubMed]; Doorn S, Debray TPA, Kaasenbrood F, Hoes AW, Rutten FH, Moons KGM, et al. Predictive performance of the CHA2DS2-VASc rule in atrial fibrillation: a systematic review and meta-analysis. J Thromb Haemost . 2017;15(6):1065–1077. doi: 10.1111/jth.13690. [DOI] [PubMed] [Google Scholar]
- 16.. Ma JW, Ma XH, Cui LJ, Li Z. The predictive value of CHADS2 and CHA2DS2-VASc score in left atrial or left atrial appendage thrombus in patients with non-valvular atrial fibrillation. Tianjin Med J. 2015;43:304-8.; Ma JW, Ma XH, Cui LJ, Li Z. The predictive value of CHADS2 and CHA2DS2-VASc score in left atrial or left atrial appendage thrombus in patients with non-valvular atrial fibrillation. Tianjin Med J . 2015;43:304–308. [Google Scholar]
- 17.. Qi SY, Tian Y, Shi L, Wang YJ, Lu XY, Chen RM, et al. Left atrial appendage morphology and thromboembolic risk in patients with atrial fibrillation and CHADS2 score ≤ 1: a case-control study. Chin J Cardiac Arrhythm. 2015;19:94-98.; Qi SY, Tian Y, Shi L, Wang YJ, Lu XY, Chen RM, et al. Left atrial appendage morphology and thromboembolic risk in patients with atrial fibrillation and CHADS2 score ≤ 1: a case-control study. Chin J Cardiac Arrhythm . 2015;19:94–98. [Google Scholar]
- 18.. Taina M, Vanninen R, Hedman M, Jäkälä P, Kärkkäinen S, Tapiola T, et al. Left atrial appendage volume increased in more than half of patients with cryptogenic stroke. PLoS One. 2013;8(11):e79519. [DOI] [PMC free article] [PubMed]; Taina M, Vanninen R, Hedman M, Jäkälä P, Kärkkäinen S, Tapiola T, et al. Left atrial appendage volume increased in more than half of patients with cryptogenic stroke. PLoS One . 2013;8(11):e79519. doi: 10.1371/journal.pone.0079519. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 19.. Arsanjani R, Flint N, Beigel R, Khachatryan T, Shalev A, Shturman A, et al. Comparison of accuracy of left atrial area and volume by two-dimensional trans-thoracic echocardiography versus computed tomography. Am J Cardiol. 2019;123(7):1180-4. [DOI] [PubMed]; Arsanjani R, Flint N, Beigel R, Khachatryan T, Shalev A, Shturman A, et al. Comparison of accuracy of left atrial area and volume by two-dimensional trans-thoracic echocardiography versus computed tomography. Am J Cardiol . 2019;123(7):1180–1184. doi: 10.1016/j.amjcard.2018.12.047. [DOI] [PubMed] [Google Scholar]