Abstract
目的
评估关节镜对颞下颌关节滑膜软骨瘤病(TMJSC)的诊治的临床意义。
方法
本研究回顾性分析2011年7月至2018年12月收治的16例经磁共振检查(MRI)初步诊断为TMJSC的病例,若经关节镜检查明确诊断者,即行开放手术,对确诊病例的术前MRI、关节镜、开放手术情况、术后病理诊断、术后MRI进行分析,并进行临床随访,评价其诊治效果;对其术前、随访的开口度、视觉模拟疼痛评分(VAS)进行差异性t检验。
结果
经关节镜诊断为TMJSC者14例,与术后病理诊断相符,关节镜的诊断正确率100%。术后MRI复查,关节腔病灶基本消失;10例TMJSC患者随访(随访率71.4%)期为6个月~7年8个月,平均随访时间17.6个月,未见复发者,且临床症状均有不同程度改善。术前和随访时,开口度差异性t检验结果为t=7.757、P<0.05;VAS的t检验结果为t=−3.274、P<0.05。
结论
关节镜对TMJSC的术前确诊是必要的,在开放手术中有重要的辅助诊疗的作用。
Keywords: 颞下颌关节, 滑膜软骨瘤病, 关节镜, 开放手术
Abstract
Objective
To evaluate the value of arthroscopy in the diagnosis and treatment of synovial chondromatosis of the temporomandibular joint (TMJSC).
Methods
The cases of 16 patients preliminarily diagnosed with TMJSC by magnetic resonance imaging (MRI) from July 2011 to December 2018 were analyzed retrospectively. If the diagnosis was confirmed by arthroscopy, the opening operation was performed. The preoperative MRI, arthroscopy and opening operation, postoperative pathology and postoperative MRI of confirmed cases were analyzed, and clinical follow-up was performed to evaluate the curative effect of open surgery. The degree of mouth opening and visual analogue scale (VAS) scores for pain pre-operation and during follow-up of the confirmed cases were analyzed by t-test.
Results
Fourteen cases of TMJSC were diagnosed by arthroscopy, consistent with the postoperative pathological diagnosis. Postoperative MRI examination showed that articular cavity lesions basically disappeared. Ten patients with synovial chondromatosis were followed-up (follow-up rate, 71.4%) from 6 months to 7 years and 8 months (average follow-up time, 17.6 months); no recurrence was found, and clinical symptoms improved by varying degrees. Before operation and at follow-up, t-test results of opening degree difference were t=7.757, P<0.05; t-test results of VAS were t=−3.274, P<0.05.
Conclusion
Arthroscopy is essential in the diagnosis and treatment of TMJ synovial chondromatosis.
Keywords: temporomandibular joint, synovial chondromatosis, arthroscopy, opening surgery
滑膜软骨瘤病(synovial chondromatosis,SC)是一类关节滑膜的软骨化生性疾病,病理表现为关节滑膜软骨结节的形成,后脱落至关节间隙内,较常发生于全身的膝、肘等大关节,发生于颞下颌关节等小关节者较少见。临床表现为颞下颌关节区肿疼、开口困难等,影响患者生活质量[1]–[2]。颞下颌关节疾病常规行CT、磁共振成像(magnetic resonance imaging,MRI)检查,目前已有较多文献[2]–[4]对颞下颌关节滑膜软骨瘤病(synovial chondromatosis of temporomandibular joint,TMJSC)的影像学诊断进行总结和分析,可以作为初步诊断该病有效的无创检查方法,但并未有统一标准,并且影像诊断TMJSC仍不能做到完全确诊。关节镜检查因其微创,可全面检查病变部位,明确有无病灶,对TMJSC的诊断有重要意义,是决定是否开放手术的必要手段[5]–[6]。
对TMJSC的治疗,由于其类肿瘤性质,多数学者[5]–[6]主张行手术治疗,对那些位于关节腔内、游离体较小的病变来说,可采用关节镜手术,否则需要行开放手术治疗。
本研究回顾分析经MRI检查后临床初步诊断为TMJSC的患者,经关节镜检查明确诊断后,行关节镜辅助开放手术,观察确诊患者术前MRI、关节镜检查、开放手术情况,术后病理诊断及术后MRI的检查结果,评价分析关节镜对TMJSC诊断和治疗的临床意义。
1. 材料和方法
1.1. 临床资料
收集2011年7月至2018年12月在郑州大学第一附属医院口腔颌面外科收治的16例临床初步诊断为TMJSC患者的资料,所有患者术前均行MRI检查,经术者读片后临床初步诊断为TMJSC。
全部患者于术前行关节镜检查,若明确诊断为TMJSC,则行关节镜辅助开放手术,术后行组织病理检查及MRI复查;若经关节镜检查排除TMJSC,则行其他对应治疗措施。
所有患者已签署知情同意书,且该研究已通过郑州大学第一附属医院伦理委员会同意(伦理号:2019-KY-184)。在纳入研究的16例患者中,男性3例,女性13例,年龄26~63岁,中位数年龄40.5岁。
1.2. 检查、诊断及治疗方法
1.2.1. MRI检查设备和检查序列
采用1.5T超导型MRI 扫描仪(Siemens公司,德国)和小关节专用表面线圈,扫描序列均为快速自选回波序列,层厚3 mm,包括以下平面:1)闭口位的斜矢状面PDT1WI、T2WI及斜冠状面T2WI;2)张口位的斜矢状面T2WI。
1.2.2. 临床诊断依据
临床表现为患侧颞下颌关节疼痛、不适或活动受限,局部检查关节区可能存在不同程度的肿胀。临床诊断主要依靠影像学检查结果,所有病例均行MRI检查,少数病例同时行CT检查,MRI检查显示:上腔有异常的较大量积液,可伴有程度不同的关节囊扩张,且高信号的积液影像中有大小不一的团块或不均质的低中信号影。
1.2.3. 关节镜设备和检查方法
关节镜设备:颞下颌关节镜,病例1~10采用高清主机(Smith & Nephew公司,美国),病例11~16采用超高清主机(Stryker公司,美国);镜头(Smith & Nephew公司,美国)直径1.9 mm、角度30°。
关节镜检查方法:根据术前MRI检查结果明确病变位置,手术时先用关节镜检查患病部位,如果发现关节上腔内有大小不一的、散在的或融合的多个软骨游离体(俗称“关节鼠”)、或同时伴有活跃的滑膜病变(滑膜呈聚集性、丛型、乳头样突起或增生隆起),即可确诊。
1.2.4. 关节镜辅助下行开放手术
手术切口选择在耳缘以及颞部,顺外耳道前方分离,暴露关节囊后,顺关节窝以及关节结节下方1 mm水平切开关节上腔约20 mm,用黏膜剥离子或者挖匙将上腔前后隐窝及内侧隐窝的游离体充分刮除,直至直视下检查已清除彻底;再用关节镜检查病变部位,包括前后隐窝的内侧及内侧隐窝等肉眼不易直视的部位,如发现仍有残留,再用黏膜剥离子或者刮匙尽量予以清除,直至关节镜检查已清理干净。对于滑膜上的病变,也采用刮匙尽量予以刮除,如滑膜破损明显,则去除残留滑膜,最后分层关创。
1.3. 术后随访
所有TMJSC确诊病例均于术后3~5 d时行MRI检查,并于患者再次复查时行随访观察,了解是否有复发情况,关节是否有不适症状,检查患者的开口度,并且拍摄MRI片检查关节的恢复情况。
1.4. 统计学分析
使用SPSS 21.0对经关节镜确诊为TMJSC病例术前和随访时的开口度、视觉模拟疼痛评分(visual analogue scale,VAS)资料进行两样本差异性分析,采用配对t检验,以P<0.05记为差异有统计学意义。
2. 结果
2.1. 患者一般资料
术前MRI检查结果显示病变位置如下:14例均位于关节上腔后上隐窝及前上隐窝,12例同时在内侧隐窝,2例同时在前外侧隐窝。
通过MRI检查临床初步诊断为TMJSC的16例患者资料见表1。
表 1. 16例临床诊断为TMJSC的患者资料.
Tab 1 Data of 16 patients clinical diagnosed as TMJSC
| 病例 | 性别 | 年龄/岁 | 病史 | 体征 | 关节镜诊断 | 治疗方法 | 术后病理诊断 | 随访情况 |
| 1 | 女 | 43 | 疼痛伴关节弹响1年 | 开口度25 mm,VAS=4 | TMJSC | 开放手术;结合关节镜 | TMJSC | 开口度42 mm,VAS=0 |
| 2 | 女 | 52 | 关节疼痛不适1年余 | 开口度37 mm,VAS=3 | TMJSC | 开放手术;结合关节镜 | TMJSC | 开口度49 mm,VAS=0 |
| 3 | 女 | 45 | 疼痛1年伴张口受限2周 | 开口度6 mm,VAS=5 | TMJSC | 开放手术,结合关节镜 | TMJSC | 开口度45 mm,VAS=0 |
| 4 | 女 | 46 | 疼痛伴张口受限1月余 | 开口度30 mm,VAS=7 | TMJSC | 开放手术,结合关节镜 | TMJSC | 无 |
| 5 | 女 | 26 | 关节痛伴咀嚼加重1年 | 开口度40 mm,VAS=5 | TMJSC | 开放手术,结合关节镜 | TMJSC | 无 |
| 6 | 男 | 42 | 关节区肿胀不适2年余 | 开口度37 mm,VAS=6 | TMJSC | 开放手术,结合关节镜 | TMJSC | 开口度42 mm,VAS=0 |
| 7 | 女 | 35 | 右侧TMJ疼痛10月 | 开口度32 mm,VAS=9 | TMJSC | 开放手术,结合关节镜 | TMJSC | 开口度40 mm,VAS=0 |
| 8 | 男 | 63 | 关节疼痛伴张口受限1月 | 开口度32mm,VAS=6 | 慢性滑膜炎 | 关节镜手术,关节腔注射HA | 无 | 无 |
| 9 | 女 | 39 | 张口受限关节弹响1年 | 开口度35 mm,VAS=8 | TMJSC | 开放手术,结合关节镜 | TMJSC | 开口度42 mm,VAS=1 |
| 10 | 女 | 38 | 关节肿痛半年 | 开口度25 mm,VAS=4 | TMJSC | 开放手术,结合关节镜 | TMJSC | 无 |
| 11 | 男 | 51 | 关节肿痛3年 | 开口度32 mm,VAS=6 | TMJSC | 开放手术,结合关节镜 | TMJSC | 无 |
| 12 | 女 | 37 | 双侧后牙咬合无力1月 | 开口度25 mm | 慢性滑膜炎 | 关节镜手术,关节腔注射HA | 无 | 开口度42 mm |
| 13 | 女 | 29 | 关节区肿痛半年 | 开口度30 mm,VAS=5 | TMJSC | 开放手术,结合关节镜 | TMJSC | 开口度40 mm,VAS=2 |
| 14 | 女 | 38 | 关节区肿痛1年 | 开口度40 mm,VAS=4 | TMJSC | 开放手术,结合关节镜 | TMJSC | 开口度42 mm,VAS=0 |
| 15 | 女 | 47 | 咀嚼疼痛2个月 | 开口度37 mm,VAS=5 | TMJSC | 开放手术,结合关节镜 | TMJSC | 开口度34 mm,VAS=2 |
| 16 | 女 | 32 | 张口受限伴疼痛1月 | 开口度32 mm,VAS=7 | TMJSC | 开放手术,结合关节镜 | TMJSC | 开口度38 mm,VAS=0 |
2.2. 关节镜诊断结果
经关节镜再次检查后,其中14例患者被诊断为TMJSC,行关节镜辅助下开放手术,术后病理检查结果与关节镜诊断一致,关节镜正确诊断率为100%。另外2例经关节镜检查后,被诊断为慢性滑膜炎,行关节腔灌洗及透明质酸钠注射治疗;因关节腔内无明显病变组织,故未行病理学检查。
2.3. 随访情况
所有病例术后3~5 d复查MRI结果显示:轻度关节积液。
在14例TMJSC患者中,10例有随访记录,失访4例,随访率71.4%(10/14),随访期为6个月~7年8个月,平均随访时间为17.6个月,其中随访时间7年以上2例、5年以上3例、3年以上8例。所有患者随访期间未见复发,术后随访时关节功能均恢复良好,功能训练后开口度基本恢复正常,关节区疼痛不适症状均有明显改善。这10例患者术前、随访时,开口度的差异有统计学意义(t=7.757,P<0.05),VAS的差异有统计学意义(t=−3.274,P<0.05)。随访时MRI检查结果均显示:关节结构基本正常。
2.4. 典型病例
典型病例的MRI和关节镜影像见图1,开放手术时的关节镜检查影像见图2。
图 1. 典型病例MRI和关节镜影像.
Fig 1 Typical case MRI and arthroscophy
A1、B1、C1分别是病例2、5、8的术前开口位斜矢状位MRI影像,红箭头指示关节上腔的病变。A2、B2、C2分别是病例2、5、8的关节镜检查影像;A2是SC Milgram Ⅱ期,既有结节性滑膜炎(蓝箭头)又有多个软骨游离体(红箭头);B2是SC Milgram Ⅲ期,仅有多个软骨游离体(红箭头);C2是慢性滑膜炎,滑膜充血,伴有炎性纤维组织(红箭头)。A3是病例2术后3年随访时MRI闭口位影像;B3、C3分别是病例5、8术后4 d时MRI闭口位影像。
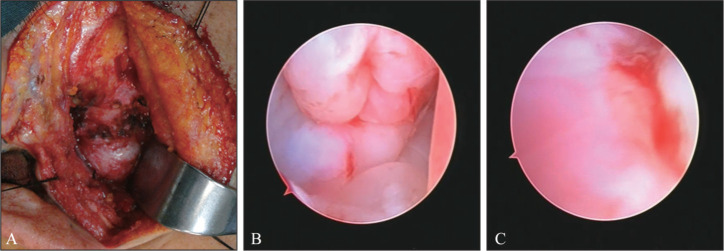
图 2. 开放手术中关节镜检查影像.
Fig 2 Arthroscophy in open operation
A:开放手术暴露关节囊;B:术中关节镜检查,前隐窝仍见较多游离体;C:术中关节镜最后检查,前隐窝无游离体。
3. 讨论
TMJSC在口腔颌面外科中相对较少见,但常影响患者生活质量,其病因和发病机制尚无定论,目前大多数学者[1]认为其病因与创伤、感染等因素有关。1977年Milgram[7]提出的分期至今仍被广泛认可:Ⅰ期,活跃的滑膜内疾病而无游离体的形成;Ⅱ期,过渡性滑膜病变,关节腔中存在广泛增生的骨化游离体,但仍伴随活跃的滑膜增生;Ⅲ期,滑膜病变静止,仅有游离体而无滑膜疾病;这种分期也为临床诊断提供重要的参考依据。TMJSC较少见,约占全身关节的3%,李颖杰等[8]通过对6例TMJSC患者的组织学检查结果观察后发现,TMJSC这种病理发展过程的发生与游离体对营养的需求有关。
MRI常作为颞下颌关节疾病的影像诊断手段,Meng等[2]认为,环状或管状的信号特征是TMJSC的MRI表现。笔者通过观察MRI片发现,该病主要表现为:关节上腔有高信号影像即液性占位,关节囊不同程度扩张,但影像是不均质的,内有大小不一的团块或不规则低中信号影。本研究据此所做的临床初步诊断与最终的病理诊断符合率(阳性预测值)达87.5%(14/16),作为首选无创的检查手段,MRI影像学检查无疑是有效的。但本组病例8、12经关节镜诊断为慢性滑膜炎,与TMJSC病例5在MRI上就不太容易鉴别,容易把关节积液中的纤维误判为游离体,即病例8、12为假阳性病例。Liu等[3]分析了2 109侧颞下颌关节病患者的MRI图像,他们认为MRI可以被推荐为TMJSC的非侵入检查的有效诊断方法,准确度近96.06%,但仍存在假阳性22侧和假阴性41侧,仍不能完全确诊,最终确诊仍要靠关节镜和开放手术。通过关节镜及开放手术,笔者发现本组病例为MilgramⅡ期(7例50%)、Ⅲ期(7例50%),未见Ⅰ期者,与韩方凯等[4]的发现一致,即通过影像检查一般仅能诊断出MilgramⅡ、Ⅲ期病变。因为影像学检查一般容易诊断有游离体的病变,而对没有游离体的Ⅰ期病变不易发现,所以影像检查TMJSC也容易出现假阴性病例,这些病例MRI影像检查时可能仅仅报告为关节囊扩张或不可复性盘前移位等关节内紊乱疾病[3]。
颞下颌关节内窥镜有其独特优势:颞下颌关节位置深在,结构又比较精细,直接开放手术会造成较大损伤,更容易引起面神经损伤等并发症;而内窥镜创伤较小,不易引起相关并发症;视野更广,可以看到开放手术直视下不易看到的关节腔内侧等部位的病变;图像可以放大,从而使病变显示得更精细。本组病例5与病例8、12(慢性滑膜炎)从MRI影像学上不太容易鉴别,但在关节镜下却一目了然:TMJSC一般表现为关节上腔内有十多个至百多个大小不等、呈荧光白色的圆形、椭圆形或条形的软骨游离体(Ⅲ期,如病例5)或伴有活跃的结节性滑膜炎:滑膜增生或未软骨化生的滑膜聚集性丛型的乳头状突起,呈粉红色或富含毛细血管的淡鲜红色(Ⅱ期,如病例2)。因关节镜及开放手术所见的TMJSC病变特征明显,许多学者[5],[9]认为,关节镜或开放手术所见的SC病变与病理检查结果基本符合,一般不需要关节镜下取活检即可确诊。本组病例关节镜下检查亦与术后病理检查结果完全符合。而MRI检查TMJSC最常见的假阳性病例——慢性滑膜炎等,一般不需要开放手术;若此时不进行关节镜的检查诊断,直接开放手术会造成较大的损伤,属过度治疗;如关节镜证实为慢性滑膜炎的,于关节镜术中即可在关节腔内灌洗以及注射透明质酸钠等保守治疗。
虽然SC是一种滑膜软骨化生性病变,并不属于肿瘤,但由于其类似肿瘤学的行为(侵犯破坏关节囊及骨质、关节内多发肿物影响关节功能等),所以大多数学者主张对SC采用手术治疗。而为了彻底清除病变的滑膜组织、关节窝外的游离体,以及侵犯骨质的病变组织,多数学者[6],[10]主张游离体直径较大的、累及关节窝外的及关节下腔的病例需要行开放手术。在开放手术时,先用黏膜剥离子尽力刮除关节上腔的后外侧、内侧及前外侧的游离体,如肉眼可见的游离体和病变滑膜已经清除完毕;再用关节镜检查容易遗漏游离体的上腔内侧及前后隐窝内侧,若发现仍有游离体时,再用黏膜剥离子或刮匙尽力清除,直至关节镜检查已经彻底清除病变。Bai等[6]认为,内侧沟近前、后隐窝处及中份最易有游离体残留。本组病例临床印象与此类似,内侧沟近前、后隐窝及内侧中份都是较常见残留病变的区域。而对游离体直径较小的、关节腔内病变者,单纯采用关节镜手术可以减小损伤,特别是对面神经的损伤,无疑是较开放手术更优的手术方法[11]–[13];但关节镜下摘除瘤体的手术操作难度较大,故在临床上不易实施,Cai等[13]详细介绍了他们实施该术式的操作方法。本组研究由于技术水平和器械的限制,暂未能实施该技术。不管关节镜还是开放手术,Lee等[12]认为TMJSC手术后很少复发,可能与手术改善了颞下颌关节腔的内环境有关。
由于早期手术操作不熟练,特别是由于髁突的阻挡,妨碍了内侧游离体的清除;所以对病例3,笔者将髁突颈部截断以方便清除内侧沟病变;但由于该手术较繁琐,且创伤较大,随着临床操作水平的提高,便放弃了此术式。为了能彻底清除病变,Matsuda等[14]采用实时3D-CT影像进行导航,亦能辅助手术,更准确更彻底地清除所有钙化软骨游离体。另外,对于滑膜增生的病例来说,为了避免术后出现关节黏连,笔者并未直接行滑膜切除术,而是尽可能地彻底刮除病变组织,若刮除后滑膜破碎明显,再切除残余滑膜,采用该方法,经术后随访亦未见复发。
在本研究中,关节镜检查对MRI影像明确了鉴别诊断,并与术后病理检查结果一致,说明其在开放手术前行关节镜检查,对TMJSC的诊断是必要和准确的。而且,关节镜在开放手术中亦具有重要的协助诊断和治疗价值;手术总体效果显著,未见复发。该组病例长期治疗效果尚待更多病例的随访观察。
Funding Statement
[基金项目] 河南省高等学校重点科研项目计划(17A320054)
Supported by: Key Scientific Research Projects of Colleges and Universities of Henan Province (17A320054).
Footnotes
利益冲突声明:作者声明本文无利益冲突。
References
- 1.马 绪臣. 颞下颌关节滑膜软骨瘤病的诊断与治疗[J] 中华口腔医学杂志. 2014;49(7):390–393. [Google Scholar]; Ma XC. Diagnoses and treatment for synovial chondromatosis of temporomandibular joint[J] Chin J Stomatol. 2014;49(7):390–393. [PubMed] [Google Scholar]
- 2.Meng J, Guo C, Yi B, et al. Clinical and radiologic findings of synovial chondromatosis affecting the temporomandibular joint[J] Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2010;109(3):441–448. doi: 10.1016/j.tripleo.2009.09.036. [DOI] [PubMed] [Google Scholar]
- 3.Liu X, Wan S, Shen P, et al. Diagnostic accuracy of synovial chondromatosis of the temporomandibular joint on magnetic resonance imaging[J] PLoS One. 2019;14(1):e0209739. doi: 10.1371/journal.pone.0209739. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 4.韩 方凯, 马 绪臣, 伊 彪, et al. 影像学对滑膜软骨瘤病的诊断价值[J] 现代口腔医学杂志. 2005;19(2):135–138. [Google Scholar]; Han FK, Ma XC, Yi B, et al. Evaluation of imaging diagnosis on synovial chondromatosis of temporomandibular joint[J] J Model Stomatol. 2005;19(2):135–138. [Google Scholar]
- 5.Miyamoto H, Sakashita H, Miyata M, et al. Arthroscopic diagnosis and treatment of temporomandibular joint synovial chondromatosis: report of a case[J] J Oral Maxillofac Surg. 1996;54(5):629–631. doi: 10.1016/s0278-2391(96)90648-5. [DOI] [PubMed] [Google Scholar]
- 6.Bai G, Yang C, Qiu Y, et al. Open surgery assisted with arthroscopy to treat synovial chondromatosis of the temporomandibular joint[J] Int J Oral Maxillofac Surg. 2017;46(2):208–213. doi: 10.1016/j.ijom.2016.09.010. [DOI] [PubMed] [Google Scholar]
- 7.Milgram JW. Synovial osteochondromatosis: a histopathological study of thirty cases[J] J Bone Joint Surg Am. 1977;59(6):792–801. [PubMed] [Google Scholar]
- 8.李 颖杰, 冯 亚平, 邓 末宏, et al. 颞下颌关节滑膜软骨瘤病的病理特征[J] 口腔医学研究. 2017;33(11):1135–1138. [Google Scholar]; Li YJ, Feng YP, Deng MH, et al. Pathologic changes of synovial chondromatosis of temporomandibular joint [J] J Oral Sci Res. 2017;33(11):1135–1138. [Google Scholar]
- 9.Carls FR, von Hochstetter A, Makek M, et al. Diagnostic accuracy of TMJ arthroscopy in correlation to histological findings[J] J Craniomaxillofac Surg. 1995;23(2):75–80. doi: 10.1016/s1010-5182(05)80452-4. [DOI] [PubMed] [Google Scholar]
- 10.Guarda-Nardini L, Piccotti F, Ferronato G, et al. Synovial chondromatosis of the temporomandibular joint: a case description with systematic literature review[J] Int J Oral Maxillofac Surg. 2010;39(8):745–755. doi: 10.1016/j.ijom.2010.03.028. [DOI] [PubMed] [Google Scholar]
- 11.Brabyn PJ, Capote A, Muñoz-Guerra MF, et al. Arthroscopic management of synovial chondromatosis of the temporomandibular joint. Case series and systematic review[J] J Maxillofac Oral Surg. 2018;17(4):401–409. doi: 10.1007/s12663-018-1102-7. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 12.Lee LM, Zhu YM, Zhang DD, et al. Synovial chondromatosis of the temporomandibular joint: a clinical and arthroscopic study of 16 cases[J] J Craniomaxillofac Surg. 2019;47(4):607–610. doi: 10.1016/j.jcms.2019.02.003. [DOI] [PubMed] [Google Scholar]
- 13.Cai XY, Yang C, Chen MJ, et al. Arthroscopic management for synovial chondromatosis of the temporomandibular joint: a retrospective review of 33 cases[J] J Oral Maxillofac Surg. 2012;70(9):2106–2113. doi: 10.1016/j.joms.2011.09.043. [DOI] [PubMed] [Google Scholar]
- 14.Matsuda S, Yoshimura H, Sano K. Application of a real-time 3-dimensional navigation system for treatment of synovial chondromatosis of the temporomandibular joint: a case report[J] Medicine (Baltimore) 2019;98(18):e–15382. doi: 10.1097/MD.0000000000015382. [DOI] [PMC free article] [PubMed] [Google Scholar]