Abstract
Richtig eingesetzt, hilft die moderne Ultraschalldiagnostik dem Nephrologen gerade in Notfallsituationen auf der Station, in der Dialyse und in der Notaufnahme dabei, rasch die richtige Diagnose zu stellen bzw. als diagnostischer Weichensteller zeitsparend die korrekten nächsten diagnostischen und therapeutischen Schritte einzuleiten. Neben der konventionellen B‑Bild‑/Grauwertsonographie und der Dopplersonographie haben neue Ultraschallköpfe mit höherer Ortsauflösung (Hochfrequenzsonographie) und v. a. die Kontrastmittelsonographie die technischen Möglichkeiten deutlich erweitert und helfen Nephrologen und Internisten, insbesondere an den Nieren diagnostisch-klinische Fragestellungen zu beantworten, die bislang nur mittels kontrastverstärkter Computertomographie oder Magnetresonanztomographie geklärt werden konnten. Dies erlaubt dem Nierenarzt im Jahr 2021, die Klinik, die Bildgebung und sein pathophysiologisches Wissen in idealer Weise zeitsparend zum Nutzen des Patienten zusammenführen zu können.
Schlüsselwörter: Niere, Diagnostische Bildgebung, Ableitende Harnwege, Flankenschmerz, Pyelonephritis
Abstract
When used correctly, modern ultrasound diagnostics are helpful for the nephrologist especially in emergency situations on the ward, in dialysis and in the emergency admission to quickly make the correct diagnosis or as a diagnostic gatekeeper to initiate the correct next diagnostic and therapeutic steps in a time-saving manner. In addition to conventional B‑mode/gray scale sonography and Doppler sonography, new ultrasound transducers with higher spatial resolution and above all contrast agent sonography have significantly expanded the technical possibilities and help nephrologists and internists to answer diagnostic and clinical questions. This particularly applies to the kidneys, which up to now could only be clarified by means of contrast-enhanced computed tomography or magnetic resonance imaging. This will allow the nephrologist in 2021 to amalgamate the clinical symptoms, imaging results and pathophysiological knowledge in an ideal, time-saving manner for the benefit of the patient.
Keywords: Kidney, Diagnostic imaging, Urinary tract, Flank pain, Pyelonephritis
Lernziele
Nach Absolvieren dieser Fortbildungseinheit …
sind Sie mit den technischen Modalitäten und den spezifischen Einsatzgebieten moderner Ultraschalldiagnostik vertraut.
haben Sie den nephrologischen Basisuntersuchungsgang repetiert.
kennen Sie die Möglichkeiten und Grenzen der Ultraschalldiagnostik zur Beantwortung von typischen, symptomorientierten, nephrologischen Fragestellungen bei Flankenschmerzen durch entzündliche Nierenerkrankungen.
sind Sie informiert über die praktische Durchführung der Ultraschalldiagnostik bei arterieller Hypertonie.
haben Sie praxisrelevantes Wissen zur Abklärung unklarer Nierenläsionen an der Hand.
Einleitung
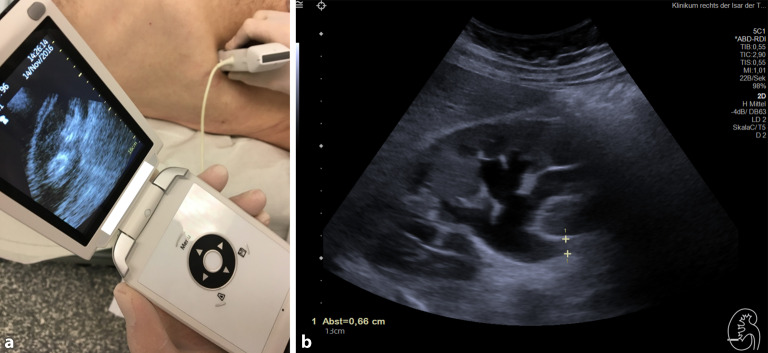
Die klinische Ultraschalldiagnostik ist für den Nephrologen unerlässlich. Gerade beim akuten Nierenversagen ist die sehr zeitnahe Ultraschalldiagnostik zum Ausschluss einer postrenalen Ursache allein schon für den weiteren Weg des Patienten zwischen den verschiedenen Krankenhausabteilungen Pflicht. Da man einen Harnstau weder auskultieren noch palpieren kann, gehört das „Ultraschallsstethoskop“ einfach dazu; ähnlich wie in der Kardiologie, wo immer mehr Kollegen ein Taschenultraschallgerät
Taschenultraschallgerät
als ständigen Begleiter neben dem „regulären“ Stethoskop auf dem Visitenwagen verfügbar haben, um schnell mittels einer „Sonoskopie“ wichtige zusätzliche Informationen zusätzlich zu Anamnese und körperlicher Untersuchung zu erlangen ([1, 2, 3]; Abb. 1). Gerade in Notfallsituationen hilft die Ultraschalldiagnostik nicht nur im nephrologischen, sondern auch im – durch den Nephrologen inkludierten – internistischen Bereich dabei, schnell wichtige Zusatzinformationen zu erhalten, die mitunter therapieentscheidend sein können [4, 5].
Für die differenziertere Betrachtung nephrologischer Krankheitsbilder ist jedoch die Dopplersonographie
Dopplersonographie
unerlässlich, hierzu und insbesondere zur Berechnung von Dopplerindizes sind die einfachen Taschenultraschallgeräte – bedingt durch Einfachheit und Preis – meist nicht geeignet und größere Ultraschallgeräte nötig, wie sie etwa in einem nephrologischen Ultraschalllabor mit geschultem ärztlichen Personal und standardisierten Untersuchungsprotokollen vorgehalten werden [6].
Vor dem Griff zum Schallkopf sollte sich der behandelnde Arzt genau über die klinische Fragestellung klar sein, die er mit Ultraschalldiagnostik beantworten möchte. Je exakter diese gestellt wird, desto hilfreicher wird das Ergebnis der Ultraschalluntersuchung sein. Idealerweise sollten die Anamnese und weitere klinische Parameter (u. a. Vorbildgebung) bereits bei Untersuchungsbeginn bekannt sein, auch um dann die korrekten Ultraschallmodalitäten auswählen zu können, mit denen die spezifische klinische Fragestellung überhaupt erst beantwortet werden kann [7].
Merke
Je genauer die klinische Fragestellung, desto hilfreicher ist das Ergebnis der Ultraschalluntersuchung.
Technische Aspekte der Ultraschalldiagnostik
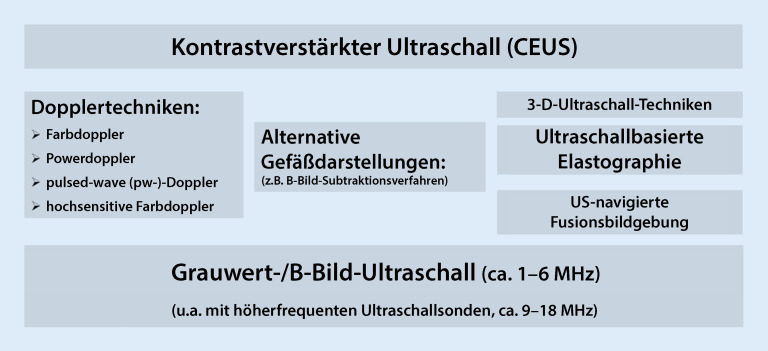
Mit zunehmendem technischen Fortschritt haben sich auch die Möglichkeiten des diagnostischen Ultraschalls rasch weiterentwickelt. Während zu Beginn der 1990er-Jahre die B‑Bild-Sonographie
B‑Bild-Sonographie
der Standard der Ultraschallbildgebung war, ist sie das 2021 zwar immer noch, jedoch zeigen die elektronischen Möglichkeiten der Bildverbesserung die anatomischen Strukturen mit einer deutlich höheren Auflösung als früher. Mitte der 1990er-Jahre kamen dann die Dopplerverfahren dazu, die heutzutage mit weiterentwickelten Farbdopplerverfahren immer sensitiver sogar kleinere Gefäße darstellen können. Im pw(„pulsed wave“)-Doppler
pw-Doppler
lassen sich dann das Doppler-Spektrum der Gefäße ableiten und gängige Dopplerindizes, wie etwa der altersabhängige Resistance-Index
Resistance-Index (RI)
(= RI-Wert = (VmaxSystole − VmaxDiastole) / VmaxSystole), berechnen.
Seit den 2000er-Jahren hielt dann die kontrastverstärkte Sonographie (KM[Kontrastmittel]-Sono; „contrast-enhanced ultrasound“, CEUS
CEUS („contrast-enhanced ultrasound“)
) unter Verwendung von Schwefelhexafluorid(SF‑6)-Gasbläschen an Ultraschallgeräten mit speziellen Modi mit niedriger Ultraschallenergie (niedriger MI[mechanischer Index
Mechanischer Index (MI)
]-Wert) Einzug in die klinische Diagnostik. Erstmals konnte so die Mikroperfusion in den gefäßreichen Nieren in Echtzeit dargestellt werden, auch ohne Belastung durch Jod oder potenziell nephrotoxische KM und auch durch speziell weitergebildete Internisten sowie sogar bettseitig und in Echtzeit am Patienten.
Abb. 2 zeigt eine Übersicht der aktuellen Ultraschallmodalitäten in den sog. High-end-Ultraschallgeräten, also Ultraschallgeräten der leistungsmäßigen Oberklasse in Vollausstattung.
Trotz aller technischen Verbesserungen stellen als patientenseitige Faktoren v. a. eine deutliche Adipositas (Body-Mass-Index
Body-Mass-Index
[BMI] > 35) oder auch starker Meteorismus mitunter Limitationen der Methode dar, die nur mit Übung in der Methode der Sonographie, Umlagern, Atemkommandos und vorsichtigem Druck mit dem Schallkopf (in einfühlsamer Rücksprache mit dem Patienten!) meist sehr erfolgreich überwunden werden können. Der Umgang mit diesen schwierigen Schallbedingungen sollte unter erfahrener Supervision mit standardisierter Befunderhebung und -dokumentation erlernt und geübt werden. Die Ultraschallmethoden können sonst oft nicht adäquat erfolgreich und effektiv eingesetzt werden, was dann lokal zu einem schlechten Ruf der Methode im klinischen Alltag führen kann und eine exzessive Anwendung alternativer bildgebender Verfahren nach sich zieht.
Als Neuerungen der nächsten Jahre sind weitere Verbesserungen der Dopplermethoden aller Hersteller, genauere 3‑D(dreidimensionale)-Darstellung mit technisch neuen Aufnahmeverfahren, verbesserte Auflösung und Eindringtiefe der Ultraschallköpfe sowie die vermehrte Entwicklung von kabelfreien Schallköpfen zu erwarten. Ferner wird gerade auch an einer vereinfachten Übertragung von Ultraschalldaten in klinische Befunde und am Einsatz von künstlicher Intelligenz
Künstliche Intelligenz
, besonders zur Unterstützung bei der Auswertung von Ultraschalldaten, gearbeitet.
Merke
Erst die Verwendung von Dopplerverfahren erlaubt die Beurteilung der Vaskularisation der Nieren, technisch in immer besserer Qualität. Nur die Kontrastmittelsonographie zeigt die Mikroperfusion kleiner Nierengefäße in Echtzeit.
Nephrologische Basisdiagnostik
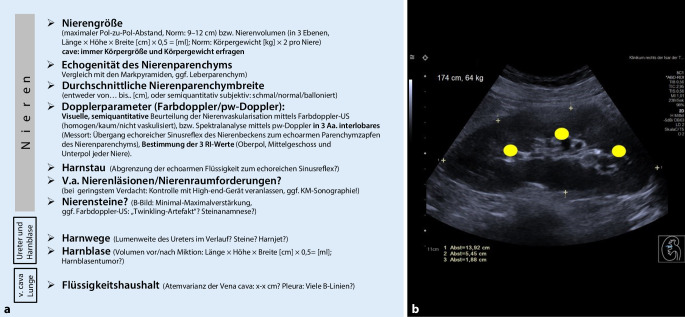
Die Beurteilung der Nieren- und ableitenden Harnwege sollte – unabhängig vom Ausbildungsstand des Untersuchers – stets strukturiert erfolgen und im Anschluss idealerweise unter Registrierung der wichtigsten Bildbefunde mit eventuellen Pathologien standardisiert dokumentiert werden ([8, 9]; siehe Abb. 3).
Grundsätzlich sollte eine immer verfügbare Basissonographie z. B. mit einem einfacheren (Taschen‑)Ultraschallgerät oder einem mobilen Mittelklassegerät in der Notaufnahme, gerade durch dienstjüngere Kollegen, von einer fachärztlichen Sonographie am hochqualitativen Standgerät mit sämtlichen Ultraschallmodalitäten unterschieden werden. Bei Diagnoseproblemen oder bei einer vermuteten Pathologie in der Basissonographie sollte idealerweise zeitnah diese zweite, fach- bzw. oberärztliche Sonographie am technisch hochwertigeren Ultraschallgerät veranlasst werden, um die optimale und korrekte Ultraschalldiagnostik für den Patienten zu gewährleisten [10, 11]. Dies hilft mitunter, überflüssige kontrastverstärkte Großbildgebung zu vermeiden und diese dann gezielter bei Vorliegen tatsächlicher Pathologien einzusetzen.
Bei der Ultraschalluntersuchung ist der Nephrologe nahe am Patienten, daher gilt es, mit allen Sinnen zu schallen und gerade in der Notaufnahme olfaktorische Informationen (Alkohol, Rauch, Urämie) zu beachten sowie zusätzliche Informationen über Schmerzen im Rahmen der Sonopalpation des Patienten aufmerksam zu registrieren („DAWOS[da, woʼs wehtut]-Sonographie“
„DAWOS-Sonographie“
). Weiterhin sind – insbesondere in COVID-19(„coronavirus disease 2019“)-Zeiten – unbedingt die jeweiligen Hygienemaßnahmen
Hygienemaßnahmen
beim entsprechenden Patienten einzuhalten.
Merke
Die Ultraschalluntersuchung von Nieren und ableitenden Harnwegen soll strukturiert erfolgen und dokumentiert werden, dies vermeidet Fehler und sichert die Qualität. Stets Symptome bei der Sonopalpation und Vordiagnosen beachten und die verwendeten Ultraschallmodalitäten danach auswählen!
Symptomorientierte Fragestellungen beim nephrologischen Ultraschall
Anders als beim Screeningultraschall (mit einer meist ungenauen Fragestellung und knapper Untersuchungszeit, resultierend in einer insgesamt oft schlechten Aussagekraft der Methode) wird beim klinischen Ultraschall die Ultraschalldiagnostik gezielt zur Abklärung spezifischer klinischer Fragestellungen eingesetzt. Die Fragestellung wird zum Teil während der Untersuchung präzisiert bzw. erweitert (Konzept der „DAWOS-Sonographie“), und neben dem B‑Bild werden dann – je nach klinischer Frage – die entsprechenden Ultraschallmodalitäten wie Farbdoppler- und KM-Sonographie zur Klärung des Problems gezielt eingesetzt. Wichtig ist es hierbei, die physikalischen Grenzen der Modalitäten zu beachten: Korrekt eingestellter Farbdopplerultraschall (winkelabhängig!) kann meist nur große Nierengefäße, die KM-Sonographie hingegen die Mikroperfusion
Mikroperfusion
darstellen, was bei der Diagnostik von Niereninfarkten oder der Perfusionsanalyse komplizierter Nierenläsionen beachtet werden muss, um nicht falsche Aussagen zu treffen. In der Folge sollen beispielhaft einzelne symptomorientierte Fragestellungen beim nephrologischen Ultraschall erläutert werden.
Ultraschall bei Flankenschmerzen
Zur Differenzialdiagnose des Flankenschmerzes sind unter anderem das Patientenalter, die Anamnese (u. a. Art des Flankenschmerzes: Kolik/Dauerschmerz; ferner: Trauma? Z. n. Nierenpunktion? Bekanntes Nierensteinleiden? Vorhofflimmern?) und die gezielte Labor‑/Urindiagnostik entscheidend.
Aszendierende Harnwegsinfekte
Aszendierende Harnwegsinfekte
können gerade bei jüngeren Frauen und Schwangeren zu Entzündungen im Nierenbecken bis hin zur Ausbildung von Abszessen führen. Die sonographische Diagnostik ist hier – gerade aufgrund fehlender ionisierender Strahlung – die Diagnostik der Wahl, gerade auch für klinisch begleitende Verlaufskontrollen [12]. Bei infektiös-entzündlichen Nierenerkrankungen zeigt sich im Ultraschall ein stadienabhängiges Bild. In der entzündlichen Frühphase einer Pyelonephritis
Pyelonephritis
stellt sich oft ein balloniertes, deutlich verbreitertes Nierenparenchym mit Schmerzen bei der Sonopalpation dar, die Niere imponiert zudem oft vergrößert und präsentiert nicht selten einen feinen Flüssigkeitssaum in der Nierenkapsel („renal sweating“
„Renal sweating“
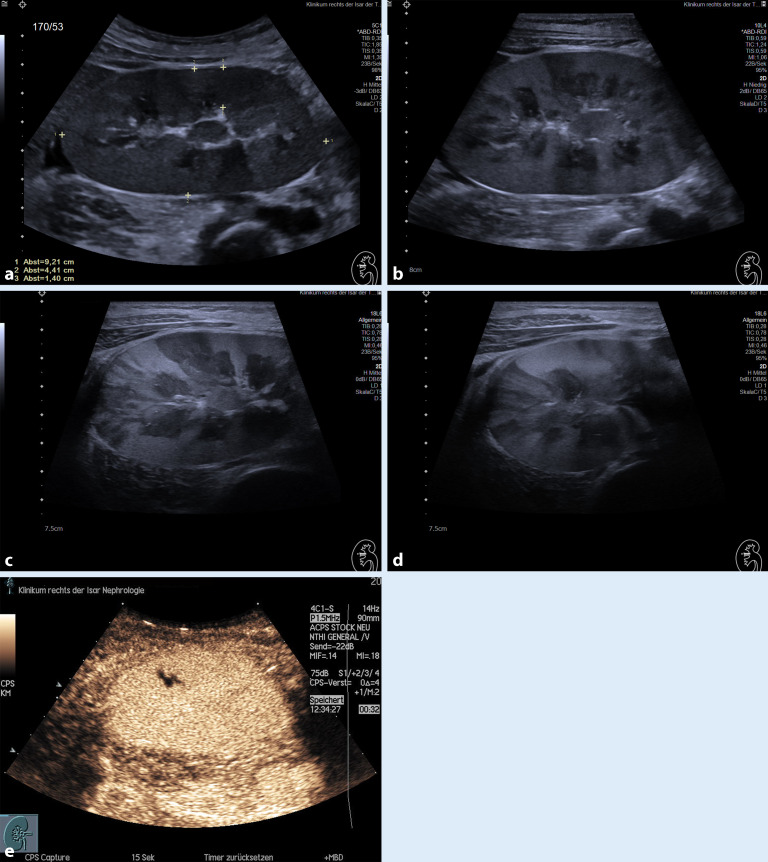
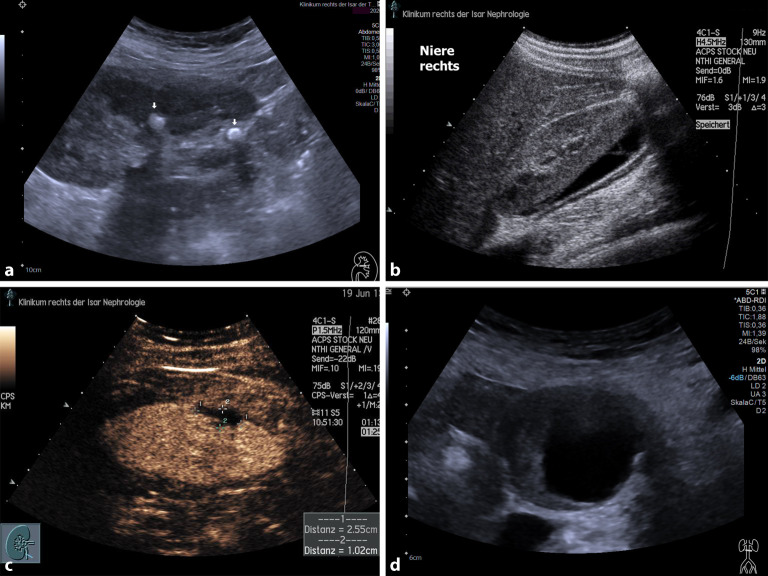
). Im B‑Bild lassen sich oft ein oder mehrere echoärmere Areale im Bereich der Entzündung nachweisen; hier ist insbesondere der Einsatz von höherfrequenten Sonden (Linearsonden > 9 MHz) sinnvoll (Abb. 4).
In der farbkodierten Dopplersonographie zeigen sich in einem größeren, affektierten Kortexbereich meist keine Gefäße. In der KM-Sonographie präsentiert der entzündete Kortexbereich in der Frühphase durch Ödem und mutmaßlich Verschlüsse/Kompression kleiner Gefäße in diesem Bereich eine gering schwächere Anflutung und in der Spätphase ein deutliches Auswaschphänomen, mutmaßlich durch Shunts. Dies kann mitunter die Unterscheidung vom Nierentumor
Nierentumor
schwierig machen, weshalb hier die Klinik entscheidend ist und großzügig eine sonographische Verlaufskontrolle erfolgen sollte, wobei die Veränderungen oft über Wochen persistieren können und bei der Beurteilung unbedingt der Verlauf der Läsion berücksichtigt werden muss.
Sollte sich die Pyelonephritis im weiteren Verlauf zu einer abszedierenden Pyelonephritis weiterentwickeln, ist wiederum die Sonographie mit einem höher auflösenden Linearschallkopf (> 9 MHz) sinnvoll, um „eingeschmolzene“, meist echoleer imponierende Areale im entzündeten Nierenareal und ggf. eine umgebende Kapsel eines Abszesses darzustellen. Entscheidend ist hier zudem oft die kontrastverstärkte Sonographie, da sich hier die avaskulären Anteile eines Nierenabszesses optimal abgrenzen lassen [13, 14]. Die kontrastverstärkte Sonographie eignet sich zudem hervorragend, um Abszessdrainagen
Abszessdrainagen
zu planen und im Anschluss die korrekte Drainagelage zu überprüfen. Abhängig von der Abszessgröße erfolgen eine diagnostische Punktion und ggf. dann die Einlage einer Pigtail-Drainage
Pigtail-Drainage
.
Die Sonographie bei Flankenschmerzen ist ferner hervorragend zur Darstellung von Nierenkonkrementen sowie zur Beurteilung eines konsekutiv vorliegenden Harnstaus durch Verfolgen des Ureters im Verlauf (Abb. 5a), zur Darstellung von Nierentraumata (Abb. 5b) sowie zur Darstellung von Niereninfarkten (Abb. 5c), gerade bei Patienten mit Vorhofflimmern, geeignet. Ferner sollte differenzialdiagnostisch stets ein Aortenaneurysma
Aortenaneurysma
bzw. ein akutes kardiales Geschehen bei entsprechendem Risiko als seltenere, aber mögliche Schmerzursache bedacht werden (Abb. 5d).
Merke
Die Sonographie bei Flankenschmerzen sollte neben Nierensteinen mit begleitender Hydronephrose, traumatischen Ursachen und Infarkten stets auch ein Aortenaneurysma ausschließen.
Ultraschall bei arterieller Hypertonie
Der sonographische Ausschluss einer Nierenarterienstenose
Nierenarterienstenose
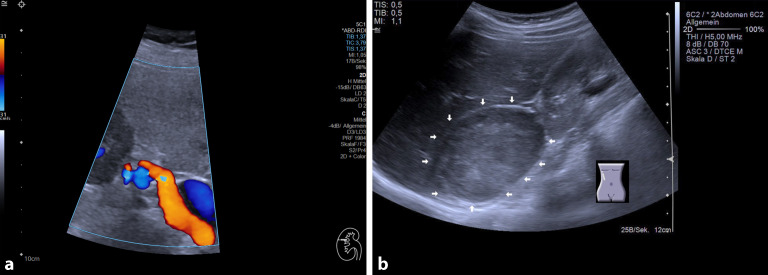
ist trotz der veränderten Studienlage in den letzten Jahren immer noch eine häufige Fragestellung. Idealerweise sollte die Nierenarterienstenosediagnostik nach einem standardisierten Protokoll erfolgen, um auch korrekte Verlaufsbeurteilungen zu ermöglichen [15, 16]. Während die häufigste Art der Nierenarterienstenose, der atherosklerotische Typ, sich gerade bei deutlicher Aortensklerose im Bereich des Abgangs der Nierenarterien aus der Aorta abdominalis darstellen lässt, findet sich die fibromuskuläre Form v. a. im mittleren Drittel des Nierenarterienverlaufs [17]. Zur Nierenarteriendiagnostik ist zunächst eine präzise Basissonographie beider Nieren mit Vermessung der Nierenlängen und der intrarenalen Dopplersonographie mit Bestimmung von (pro Niere) 3 RI-Werten in den Arteriae interlobares notwendig [18]. Manche Nephrologen bevorzugen hier 3 Segmentarterien; wichtig ist es lediglich, den Messort korrekt zu dokumentieren und in beiden Nieren im identischen Gefäßbett (und bei ähnlich schnellem Puls) zu messen, da die RI-Werte nach peripher hin abnehmen [19]. Bei der Nierenarteriendiagnostik müssen beide Nierenarterien im gesamten Verlauf eingesehen und extrarenal die Maximalgeschwindigkeiten zumindest an 3 Orten im Nierenarterienverlauf bestimmt werden. Zeitsparend sind hierbei insbesondere Querschnitte, die eine Beurteilung der gesamten Nierenarterie im Verlauf ermöglichen, wodurch höhere Geschwindigkeiten bereits durch die Artefakte auffallen und dann mittels pw-Doppler vermessen werden können (Abb. 6a). Zudem kann ein stark gewundener Gefäßverlauf bei der fibromuskulären Nierenarterienstenose dargestellt werden. Zur korrekten Bestimmung der Maximalgeschwindigkeiten ist hierbei insbesondere der korrekte Anschallwinkel
Anschallwinkel
des Gefäßes (< 60°) mit einer Winkelkorrektur entlang des Gefäßverlaufs wichtig. Die Abgänge der Nierenarterien aus der Aorta abdominalis müssen abgeleitet werden. Zur Darstellung der Nierenarterienabgänge wird in der Regel der Oberbauchquerschnitt oder ein nach medial gekippter Längsschnitt von rechts lateral („Peel-banana-Schnitt“
„Peel-banana-Schnitt“
) verwendet, bei dem sich die beiden Nierenarterienabgänge ähnlich Bananenschalen darstellen lassen. Bei höhergradigen Nierenarterienstenosen kann zudem die Verwendung eines Sektorschallkopfes
Sektorschallkopf
(Herzechoschallkopf) sinnvoll sein, da sich mittels cw(„continous wave“)-Doppler
cw(„continous wave“)-Doppler
auch höhere Geschwindigkeiten erfassen lassen.
Standardmäßig sollte auch die Aorta abdominalis bezüglich der winkelkorrigierten Maximalgeschwindigkeit im Bereich der Nierenarterienabgänge und auch bezüglich eventueller akzessorischer Nierenarterien, die sich in der Regel parallel zu den Nierenarterienabgängen, kranial oder kaudal und meist ventral gelegen, darstellen lassen (von zentral und von peripher aus suchen!), mitbeurteilt werden. Auch das Vorliegen und die Ausprägung einer Aortensklerose
Aortensklerose
und evtl. vorhandene Aortenplaques
Aortenplaque
sollten notiert werden.
Die direkten duplexsonographischen Kriterien für eine Nierenarterienstenose werden erfüllt bei Maximalgeschwindigkeiten von mehr als 200 cm/s, wobei höhergradige Nierenarterienstenosen oft Geschwindigkeiten jenseits von 400 cm/s aufweisen.
Die indirekten Kriterien für das Vorliegen einer Nierenarterienstenose sind Abweichungen der mittleren RI-Werte aus 3 intrarenalen Messungen von rechter und linker Niere um mehr als 0,05. Die niedrigeren RI-Werte weisen dabei durch einen sägezahnartigen „Parvus-et-tardus-Fluss“
„Parvus-et-tardus-Fluss“
auf die Seite der stenosierten Nierenarterie hin. Vorsicht ist jedoch bei beidseitigen Nierenarterienstenosen geboten. Zudem ist unbedingt auf die reproduzierbare Ableitung der intrarenalen RI-Werte zu achten, wofür der korrekte seitengleiche Messort und die Ableitung eines technisch brauchbaren Dopplerspektrums im pw-Doppler die Voraussetzung darstellen [6, 20].
Gerade bei jüngeren Patienten mit plötzlich aufgetretenen, krisenhaften Blutdruckentgleisungen sollten zudem die Nebennieren auf das Vorliegen eines Tumors hin untersucht werden. Phäochromozytome
Phäochromozytome
sind bei Diagnosestellung oft größer als 3 cm und können sonographisch meist einfach als große Nebennierentumoren diagnostiziert werden ([21, 22]; Abb. 6b).
Merke
Die Sonographie bei arterieller Hypertonie beinhaltet eine sorgfätige Dopplersonographie des gesamten Nierenarterienverlaufs unter besonderer Berücksichtigung der Nierenarterienabgänge. Nach vergrößerten Nebennieren suchen, sie fallen auf!
Ultraschall bei unklaren Nierenläsionen
Bei unklaren Nierenläsionen umfasst die Differenzialdiagnose in der Regel Zysten, selten entzündliche Läsionen/Abszesse und Tumoren. Blande Zysten
Blande Zysten
sind häufig (altersabhängig bei ≤ 30 % der Bevölkerung) und erfüllen die Kriterien „rund/oval“, „echoleer“ und „dorsale Schallüberhöhung“ distal der Zyste. Sollten Artefakte die Beurteilung erschweren, kann versucht werden, mit einem Linearschallkopf das Ultraschallbild zu verbessern, da sich die Läsionen hiermit meist sehr gut darstellen lassen, sofern es die Eindringtiefe zulässt. Grundsätzlich sollte zudem über jeder potenziellen Zyste die Farbdopplersonographie angewandt werden, um so Aneurysmata erkennen zu können, gerade bei Z. n. Nierenpunktion oder Z. n. Nierenoperationen [7, 23].
Wenn die klassischen Zystenkriterien nicht erfüllt werden, muss die Läsion weiter diagnostisch abgeklärt werden. Dies gilt insbesondere bei den sekundären, neu aufgetretenen Nierenzysten im Rahmen von chronischen Nephropathien
Chronische Nephropathien
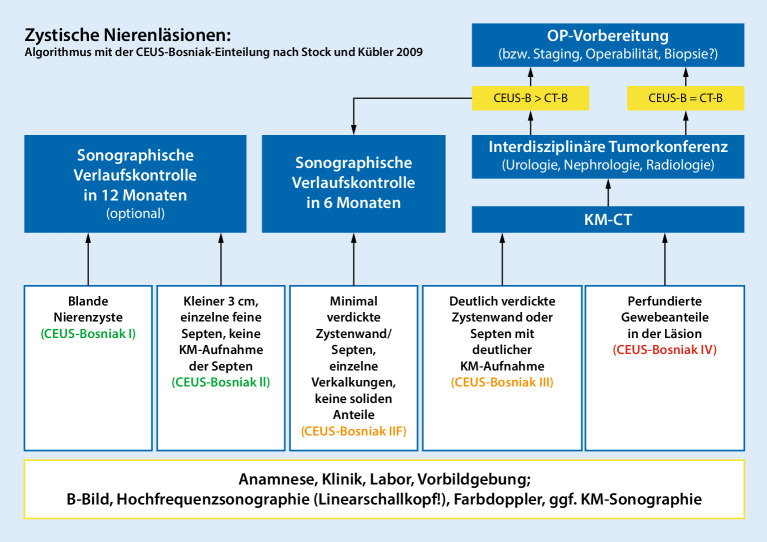
. Zur Differenzierung dieser komplizierten Nierenzysten eignet sich in besonderem Maße die KM-Sonographie. Hier werden die Läsionen nach der Applikation von Ultraschall-KM gemäß der CEUS-Bosniak-Klassifikation
CEUS-Bosniak-Klassifikation
eingeteilt, die dabei hilft, harmlose Zysten (CEUS-Bosniak I bis II) bzw. eher harmlosere (CEUS-Bosniak-IIF) sicher als solche zu identifizieren und die potenziell suspekten Befunde (CEUS-Bosniak III und IV), meist nach einer KM-basierten Computertomographie(CT)- oder Magnetresonanztomographie(MRT)-Untersuchung, in einem Nierentumorboard interdisziplinär zu diskutieren ([24]; Abb. 7).
Die selteneren entzündlichen Nierenläsionen nehmen hier eine Sonderrolle ein; sie fallen jedoch meist durch eine typische Klinik mit Fieber und Flankenschmerzen auf, sodass die Sonographie hier oft nur das bestätigende Bild zum klinischen Verdacht liefert.
Nierentumoren werden dank einer deutlichen Zunahme der CT-, MRT- und Ultraschalluntersuchungen oft deutlich früher und mit kleineren Größen diagnostiziert als in der Vergangenheit. Bei sonographischer Erstdiagnose können kleine, stark echoreiche Nierenläsionen, die mindestens die Echogenität des Sinusreflexes (Nierenbeckenreflex
Nierenbeckenreflex
) aufweisen, mit einer Größe bis maximal 1 cm Durchmesser beschrieben und sonographisch nach etwa 6 Monaten verlaufskontrolliert werden, da es sich hierbei meist um harmlose Angiomyolipome
Angiomyolipome
handelt. Alle Nierenläsionen mit einer Größe von mehr als 1 cm sollten hingegen zeitnah einer KM-CT/MRT-Untersuchung (v. a. zur Messung des intraläsionalen Fettgehalts!) und bei Verfügbarkeit einer KM-Sonographie zugeführt sowie im Anschluss interdisziplinär mit Urologie und Radiologie in einem Nierentumorboard diskutiert werden [23].
Merke
Blande Nierenzysten sind häufig, komplizierte Nierenzysten können nierenschonend mit der CEUS-Bosniak-Klassifikation weiter abgeklärt werden. Alle Nierenläsionen mit einer Größe von mehr als 1 cm sollten mittels KM-CT/KM-MRT untersucht und interdisziplinär in einem Tumorboard besprochen werden.
Fazit für die Praxis
Klinische Ultraschalldiagnostik ist bei allem technischen Fortschritt nur bei einer exakten, patientenadaptierten Fragestellung wirklich effektiv und hilfreich.
Taschenultraschallgeräte können einzelne, kurze klinische Fragestellungen zeitsparend beantworten, bei Unklarheiten oder bei Nierentumorverdacht bedarf es jedoch zeitnah einer zweiten, meist fachärztlichen Sonographiediagnostik am High-end-Gerät.
Die winkelabhängigen Dopplerverfahren stellen nur größere Gefäße dar, die Mikroperfusion in Echtzeit kann aktuell nur mittels kontrastverstärkter Ultraschalldiagnostik visualisiert werden.
Ein strukturierter und gut dokumentierter Basisuntersuchungsgang hilft dabei, möglichst wenig relevante Pathologien zu übersehen, und schafft zudem vergleichbare Ultraschallbefunde. Spezialfragestellungen können dann mit komplexeren Ultraschallmodalitäten wie der Kontrastmittel(KM)-Sonographie in erfahrener Hand weiter abgeklärt werden.
Bei entzündlichen Nierenerkrankungen sind die klinischen Angaben und die Verwendung eines höherfrequenten Linearschallkopfes zusätzlich zum Konvexschallkopf empfehlenswert.
Große Niereninfarkte können in der farbkodierten Dopplersonographie vermutet werden, kleinere Niereninfarkte sind oft nur mit der KM-Sonographie darstellbar.
Die sonographische Abklärung bei V. a. sekundäre arterielle Hypertonie erfordert die Darstellung des Nierenarterienverlaufs inkl. des Aortenabgangs. Auf vergrößerte Nebennieren achten!
Zystische Nierenläsionen können mit der KM-Ultraschall-basierten CEUS(„contrast-enhanced ultrasound“)-Bosniak-Klassifikation eingeteilt werden. Nierentumoren größer als ein Zentimeter erfordern immer eine Computertomographie- oder Magnetresonanztomographiediagnostik zur Bestimmung des intratumoralen Fettgehalts und die Vorstellung in einem interdisziplinären Nierentumorboard.
CME-Fragebogen
Welche Aussage zur Planung einer nephrologischen Ultraschalluntersuchung ist richtig?
Ultraschall kann jeder. Einfach Schallkopf in die Hand nehmen und einmal schauen, was man so sieht. Wichtige Pathologien fallen einem dann schon auf.
Die exakte Kenntnis von Anamnese, Labor und Vorbildgebung ermöglicht es, eine ärztliche Verdachtsdiagnose mit Ultraschalldiagnostik zu bestätigen oder zu widerlegen.
Jegliche nephrologische Basisultraschalluntersuchung muss stets von einem Facharzt durchgeführt werden.
Mit einem Taschenultraschallgerät können auch kleine Niereninfarkte zeitsparend und exakt dargestellt werden.
Aus Hygienegesichtspunkten sollte man während der Untersuchung mit dem Patienten auf keinen Fall mündlich kommunizieren und ihn nach seinen Beschwerden fragen.
Welche Ultraschalltechnik ist besonders bei der Darstellung kleinerer Niereninfarkte hilfreich?
Kontrastmittelsonographie
A‑Mode-Sonographie
Farbdopplersonographie
B‑Mode-Sonographie
Schnelle Atemmanöver der Patienten
Welchen Vorteil bieten Linearschallköpfe im Vergleich zu den meistens eingesetzten Konvexschallköpfen in der Sonographie der Nieren am ehesten?
Bessere Eindringtiefe
Höhere MHz-Bereiche
Einfachere Hygiene
Bessere Patientenverträglichkeit
Gebogene Schallkopfauflagefläche
Zur nephrologischen Basissonographie gehört auch die Beurteilung des Flüssigkeitshaushalts. Welcher Befund spricht am ehesten für eine Hyperhydratation?
Harnstau 2. Grades
Längsschnitt der Nieren > 9 cm
Niedriger Resistance-Index
Vermehrte B‑Linien der Pleura
Schmale V. cava mit Atemkollaps
Eine 37-jährige Patientin stellt sich in der Notaufnahme mit Flankenschmerz (rechts) vor. Vorerkrankungen oder Trauma sind nicht bekannt. In der Sonographie zeigt sich die rechte Niere balloniert mit einem kleinen Flüssigkeitssaum. Was ist die wahrscheinlichste Diagnose?
Niereninfarkt
Nephrokalzinose
Z. n. Nierenbiopsie
Uretersteine
Pyelonephritis
Ein 67-jähriger Patient stellt sich mit plötzlich aufgetretenen Flankenschmerzen (rechts) in der Notaufnahme vor. Eine chronische Niereninsuffizienz bei Diabetes mellitus und eine arterielle Hypertonie sind bekannt. Sie werden gebeten, die Nieren sonographisch zu untersuchen. Welche potenziell lebensbedrohliche Diagnose sollte bedacht und sonographisch mitevaluiert werden?
Lungenarterienembolie
Akute Hepatitis
Divertikulitis
Aortenaneurysma
Milzruptur
Mit welcher Vorerkrankung geht ein besonders hohes Risiko für bilaterale Niereninfarkte einher?
Vorhofflimmern
Chronisch-obstruktive Lungenerkrankung (COPD)
Chronisch-myeloische Leukämie
Gastroenteritis mit Shiga-Toxin-produzierenden E. coli
M. Fabry
Die Sonographie ist eine wichtige Modalität bei der Diagnose einer Nierenarterienstenose. Ab welcher Geschwindigkeit sind formal die direkten duplexsonographischen Kriterien für eine Nierenarterienstenose erfüllt?
> 50 cm/s
> 100 cm/s
> 150 cm/s
> 200 cm/s
> 250 cm/s
Gerade bei jüngeren Patientinnen kann es zu einer fibromuskulären Nierenarterienstenose kommen. In welchem Bereich der Nierenarterien (NA) kommt diese meistens vor?
Am aortalen Abgang
Im 1. Drittel
Im 2. Drittel
Im 3. Drittel
Direkt intrarenal distal
Bei einem 56-jährigen, ansonsten nierengesunden Patienten ohne internistische Vorerkrankungen und mit leerer Familienanamnese wird bei einer sonographischen Routineuntersuchung erstmals eine Nierenzyste (Durchmesser: 0,5 cm) festgestellt. Diese ist rund, echoleer und zeigt eine dorsale Schallüberhöhung. Wie sollte nun vorgegangen werden?
Keine weitere Diagnostik notwendig
Sonographische Verlaufskontrolle in 3 Monaten
Zeitnahe Kontrastmittelsonographie
Zeitnahe Computertomographie- oder Magnetresonanztomographiediagnostik
Zeitnahe Zystoskopie
Einhaltung ethischer Richtlinien
Interessenkonflikt
Gemäß den Richtlinien des Springer Medizin Verlags werden Autoren und Wissenschaftliche Leitung im Rahmen der Manuskripterstellung und Manuskriptfreigabe aufgefordert, eine vollständige Erklärung zu ihren finanziellen und nichtfinanziellen Interessen abzugeben.
Autoren
K. F. Stock: A. Finanzielle Interessen: Forschungsförderung zur persönlichen Verfügung: Deutsche Forschungsgemeinschaft (Projekt Großgeräte der Länder) für den Bereich „Nephrologischer Ultraschall“ der Abteilung für Nephrologie im Klinikum rechts der Isar der Technischen Universität München. – Fahrtkosten- und Spesenerstattungen sowie teilweise Honorare für Referententätigkeiten bei Ultraschallkursen und Ultraschallseminaren: Samsung Medical Systems, Toshiba Medical Systems, Siemens Healthineers, Bracco Medical Imaging, Deutsche Gesellschaft für Innere Medizin, Deutsche Gesellschaft für Urologie, Deutsche Gesellschaft für Nephrologie. – B. Nichtfinanzielle Interessen: Oberarzt, Nephrologischer Ultraschall, Abteilung für Nephrologie, Klinikum rechts der Isar, Technische Universität München.
Wissenschaftliche Leitung
Die vollständige Erklärung zum Interessenkonflikt der Wissenschaftlichen Leitung finden Sie am Kurs der zertifizierten Fortbildung auf www.springermedizin.de/cme.
Der Verlag
erklärt, dass für die Publikation dieser CME-Fortbildung keine Sponsorengelder an den Verlag fließen.
Für diesen Beitrag wurden von den Autoren keine Studien an Menschen oder Tieren durchgeführt. Für die aufgeführten Studien gelten die jeweils dort angegebenen ethischen Richtlinien.
Literatur
- 1.Biais M, et al. Evaluation of a new pocket echoscopic device for focused cardiac ultrasonography in an emergency setting. Crit Care. 2012;16(3):R82. doi: 10.1186/cc11340. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Thapa A. Need of integrating sonoscopy in undergraduate medical education in developing countries. J Nepal Health Res Counc. 2020;18(3):556–559. doi: 10.33314/jnhrc.v18i3.2689. [DOI] [PubMed] [Google Scholar]
- 3.Stock KF, et al. Comparison of a pocket-size ultrasound device with a premium ultrasound machine: diagnostic value and time required in bedside ultrasound examination. Abdom Imaging. 2015;40(7):2861–2866. doi: 10.1007/s00261-015-0406-z. [DOI] [PubMed] [Google Scholar]
- 4.Andersen GN, et al. Diagnostic influence of routine point-of-care pocket-size ultrasound examinations performed by medical residents. J Ultrasound Med. 2015;34(4):627–636. doi: 10.7863/ultra.34.4.627. [DOI] [PubMed] [Google Scholar]
- 5.Nielsen MB, et al. The use of Handheld ultrasound devices—an EFSUMB position paper. Ultraschall Med. 2019;40(1):e1. doi: 10.1055/a-0881-5251. [DOI] [PubMed] [Google Scholar]
- 6.Krumme B. Renal Doppler sonography-update in clinical nephrology. Nephron Clin Pract. 2006;103(2):c24–8. doi: 10.1159/000090605. [DOI] [PubMed] [Google Scholar]
- 7.Stock K. Kontrastmittelsonografie bei schwierigen zystischen Nierenläsionen. Uro-News. 2021;25:32–35. doi: 10.1007/s00092-020-4476-z. [DOI] [Google Scholar]
- 8.Stock K. Nephrologische Ultraschalldiagnostik. Nephrologe. 2018;13:236–243. doi: 10.1007/s11560-018-0258-y. [DOI] [Google Scholar]
- 9.Radermacher J. Sonographie der Nieren und Nierengefäße. Internist. 2003;44(10):1283–1300. doi: 10.1007/s00108-003-1073-7. [DOI] [PubMed] [Google Scholar]
- 10.Pfandzelter R, et al. Technical quality assurance in diagnostic ultrasound in outpatient care in Germany. Ultraschall Med. 2012;33(6):574–580. doi: 10.1055/s-0032-1313079. [DOI] [PubMed] [Google Scholar]
- 11.Seitz K. Quality assurance for ultrasound diagnostics in Germany—a never-ending story. Ultraschall Med. 2012;33(6):517–519. doi: 10.1055/s-0032-1330301. [DOI] [PubMed] [Google Scholar]
- 12.Vourganti S, et al. Ultrasonographic evaluation of renal infections. Radiol Clin North Am. 2006;44(6):763–775. doi: 10.1016/j.rcl.2006.10.001. [DOI] [PubMed] [Google Scholar]
- 13.Fontanilla T, et al. Acute complicated pyelonephritis: contrast-enhanced ultrasound. Abdom Imaging. 2012;37(4):639–646. doi: 10.1007/s00261-011-9781-2. [DOI] [PubMed] [Google Scholar]
- 14.Sidhu PS, et al. The EFSUMB guidelines and recommendations for the clinical practice of contrast-enhanced ultrasound (CEUS) in non-hepatic applications: update 2017 (long version) Ultraschall Med. 2018;39(2):e2–e44. doi: 10.1055/a-0586-1107. [DOI] [PubMed] [Google Scholar]
- 15.Stock K. Ultrasound diagnostics of renal blood vessels and transplant kidney. Radiologe. 2009;49(11):1040–1047. doi: 10.1007/s00117-009-1873-4. [DOI] [PubMed] [Google Scholar]
- 16.Boutari C, et al. Renovascular hypertension: novel insights. Curr Hypertens Rev. 2020;16(1):24–29. doi: 10.2174/1573402115666190416153321. [DOI] [PubMed] [Google Scholar]
- 17.Safian RD, Textor SC. Renal-artery stenosis. N Engl J Med. 2001;344(6):431–442. doi: 10.1056/NEJM200102083440607. [DOI] [PubMed] [Google Scholar]
- 18.Zeller T, et al. Color duplex ultrasound imaging of renal arteries and detection of hemodynamically relevant renal artery stenoses. Ultraschall Med. 2001;22(3):116–121. doi: 10.1055/s-2001-15287. [DOI] [PubMed] [Google Scholar]
- 19.Radermacher J, et al. Use of Doppler ultrasonography to predict the outcome of therapy for renal-artery stenosis. N Engl J Med. 2001;344(6):410–417. doi: 10.1056/NEJM200102083440603. [DOI] [PubMed] [Google Scholar]
- 20.Boddi M. Renal ultrasound (and doppler Sonography) in hypertension: an update. Adv Exp Med Biol. 2017;956:191–208. doi: 10.1007/5584_2016_170. [DOI] [PubMed] [Google Scholar]
- 21.Stock KFV, Baumann M, Feußner H, Abeck D. Blickdiagnose: Kaffeebraune Flecken und Blutdruckkrise. Bayer Ärztebl. 2014;5:221. [Google Scholar]
- 22.Jenssen C, Dietrich CF. Ultrasound and endoscopic ultrasound of the adrenal glands. Ultraschall Med. 2010;31(3):228–247. doi: 10.1055/s-0029-1245449. [DOI] [PubMed] [Google Scholar]
- 23.Stock KF, et al. Innovative Ultraschalldiagnostik bei Nierentumoren. Urologe. 2019;58(12):1418–1428. doi: 10.1007/s00120-019-01066-y. [DOI] [PubMed] [Google Scholar]
- 24.Cantisani V et al (2020) EFSUMB 2020 proposal for a contrast-enhanced ultrasound-adapted Bosniak cyst categorization—position statement. Ultraschall Med. 10.1055/a-1300-1727 [DOI] [PubMed]