Abstract
目的
观察关节镜辅助下取自体腓骨长肌腱外侧半经髌骨单隧道单束单股重建内侧髌股韧带(medial patellofemoral ligament,MPFL),结合外侧半胫骨结节内移术治疗复发性髌骨脱位的临床疗效。
方法
回顾分析 2014 年 9 月—2018 年 9 月收治的 24 例(24 膝)胫骨结节-股骨滑车沟间距(tibial tuberosity-trochlear groove distance,TT-TG)值>15 mm 的复发性髌骨脱位患者临床资料。其中男 7 例,女 17 例;年龄 16~35 岁,平均 25.8 岁。病程 15~46 个月,平均 26.7 个月。患者均有患膝关节外伤史,患侧膝关节恐惧试验阳性。关节镜辅助下,取自体腓骨长肌腱外侧半经髌骨单隧道单束单股重建 MPFL,同时结合外侧半胫骨结节内移术治疗。手术前后采用 Kujala 评分评价髌股关节功能,采用 Lysholm 评分评价膝关节功能;采用 CT、MRI 测量并比较髌股适合角(congruence angle,CA)、髌骨倾斜角(patellar tilt angle,PTA)及外侧髌骨移位值(lateral patella displacement,LPD)变化情况,评价髌骨稳定性。
结果
术后患者切口均Ⅰ期愈合,无感染及神经血管损伤等并发症发生。2 例分别于术后 4、7 d 出现下肢深静脉血栓形成,经对症处理后血栓消失。24 例患者均获随访,随访时间 12~14 个月,平均 12.9 个月。随访期间患侧膝关节均未再发生髌骨脱位;末次随访时患者恐惧试验均为阴性。末次随访时,患者膝关节 TT-TG 值、CA、PTA、LPD 均较术前显著改善(P<0.05)。术后 1 个月和末次随访时患者髌股关节 Kujala 评分及膝关节 Lysholm 评分均优于术前,且末次随访时上述评分优于术后 1 个月,差异均有统计学意义(P<0.05)。根据 Lysholm 评分,末次随访时患者患膝关节功能获优 13 例、良 10 例、可 1 例,优良率 95.8%。
结论
关节镜辅助下取自体腓骨长肌腱外侧半经髌骨单隧道单束单股重建 MPFL,结合外侧半胫骨结节内移治疗复发性髌骨脱位,具有创伤小、疗效可靠等优点,是一种有效手术方式。
Keywords: 复发性髌骨脱位, 腓骨长肌腱, 内侧髌股韧带, 外侧半胫骨结节内移术, 关节镜
Abstract
Objective
To observe the effectiveness of arthroscopic reconstruction of medial patellofemoral ligament (MPFL) with a single bundle of autogenous half peroneal longus tendon, and medial displacement of lateral hemitibial tuberosity for the treatment of recurrent dislocation of patella.
Methods
Retrospectively analyse the clinical data of 24 patients (24 knees) with recurrent patellar dislocation with tibial tuberosity-trochlear groove distance (TT-TG) values more than 15 mm who were admitted between September 2014 and September 2018. Of which 7 were male and 17 were female; aged 16-35 years old with an average of 25.8 years. The disease duration ranged from 15 to 46 months, with an average of 26.7 months. All patients had a history of knee trauma, and a positive result of apprehension test on the affected knee. All patients underwent the surgery of arthroscopic reconstruction of MPFL with a single bundle of autogenous half peroneal longus tendon, and medial displacement of lateral hemitibial tuberosity. Before and after operation, Kujala score was used to evaluate patellofemoral joint function, Lysholm score was used to evaluate knee joint function; CT and MRI were used to measure and compare the changes of congruence angle (CA), patellar tilt angle (PTA), and lateral patella displacement (LPD) in order to evaluate patella stability.
Results
All incisions healed by first intention, and no infection or neurovascular injury occurred. Deep vein thrombosis of the lower extremities occurred in 2 cases at 4 and 7 days after operation respectively, and the thrombosis disappeared after symptomatic treatment. All the 24 patients were followed up 12-14 months (mean, 12.9 months). During follow-up, no patellar dislocation reoccurred in the affected knee. At last follow-up, the apprehension test was negative in every patients. The TT-TG, CA, PTA, and LPD were significantly improved when compared with those before operation (P<0.05). The Kujala score and Lysholm score at 1 month and last follow-up were significantly better than those before operation, and the above scores at last follow-up were significantly better than those at 1 month after operation (P<0.05). According to Lysholm score, the patients’ knee joint functions were excellent in 13 cases, good in 10 cases, and fair in 1 case, and the excellent and good rate was 95.8%.
Conclusion
Arthroscopic reconstruction of MPFL with a single bundle of autogenous half peroneal longus tendon combined with medial displacement of lateral hemitibial tuberosity has the advantages of minimal invision and reliable effectiveness. It can be used as one of the effective surgical methods for the treatment of recurrent dislocation of patella.
Keywords: Recurrent dislocation of patella, peroneal longus tendon, medial patellofemoral ligament, medial displacement of lateral hemitibial tuberosity, arthroscopy
复发性髌骨脱位是一种由多种原因造成髌股关节不稳定的疾病,患者膝关节屈伸时髌骨易发生脱位或半脱位,尤以向外侧脱位多见。若未得到及时正确治疗,患侧膝关节会表现为不稳及疼痛,反复脱位会使髌股关节严重受损,发展为以髌股关节软骨退变为主的髌股关节炎[1]。对于复发性髌骨脱位的治疗,目前主流观点认为应采取多术式联合方案,以纠正髌股关节解剖及力学结构异常,恢复关节稳定性。内侧髌股韧带(medial patellofemoral ligament,MPFL)是稳定髌股关节的重要结构,是限制髌骨外移的一级应力结构。关节镜辅助下重建 MPFL 已成为恢复髌股关节稳定性最成熟、有效的手段。对于复发性髌骨脱位,尤其是下肢伸膝力线不佳的患者,其膝关节 Q 角多增大,存在促使髌骨外侧脱位的潜在应力,因此需要进行髌韧带及胫骨结节内移[2]。文献报道,当反映髌骨外移趋势的胫骨结节-股骨滑车间距(tibial tuberosity-trochlear groove distance,TT-TG)值过大时,需进行胫骨结节移位[3]。2014 年 9 月—2018 年 9 月,我们采用关节镜辅助下取自体腓骨长肌腱外侧半经髌骨单隧道单束单股重建 MPFL,结合外侧半胫骨结节内移术治疗复发性髌骨脱位患者,中期疗效满意。报告如下。
1. 临床资料
1.1. 患者选择标准
纳入标准:① 符合复发性髌骨脱位诊断标准及手术适应证[4];② 年龄≥16 岁,TT-TG 值>15 mm,髌骨高度指数(Caton-Deschamps 指数)为 0.6~1.3;③ 接受单束单股自体腓骨长肌腱外侧半经髌骨单隧道重建 MPFL,结合外侧半胫骨结节内移手术治疗。排除标准:① 合并前交叉韧带、后交叉韧带、半月板等其他膝关节结构损伤需手术治疗者;② 合并膝关节附近其他部位骨折、神经血管损伤者;③ 有同侧膝关节手术史者;④ 有其他可能影响手术或难以对安全性做出准确评价的慢性系统性疾病者;⑤ 随访时间不足 12 个月,或术前及随访资料不全者。2014 年 9 月—2018 年 9 月共 24 例(24 膝)患者符合选择标准纳入研究。
1.2. 一般资料
本组男 7 例,女 17 例;年龄 16~35 岁,平均 25.8 岁。左膝 13 例,右膝 11 例。病程 15~46 个月,平均 26.7 个月。所有患者均有膝关节外伤史,患侧膝关节恐惧试验阳性。术前 CT 检查示患膝 TT-TG 值为 15.2~26.0 mm,平均 17.92 mm。股骨滑车沟角(sulcus angle,SA)为 124.3°~149.5°,平均 134.52°。患侧 Q 角(股四头肌纵轴与髌韧带纵轴间夹角)为 8.3°~16.6°,平均 12.39°。X 线片检测示 Caton-Deschamps 指数为 0.85~1.21,平均 1.06。
1.3. 手术方法
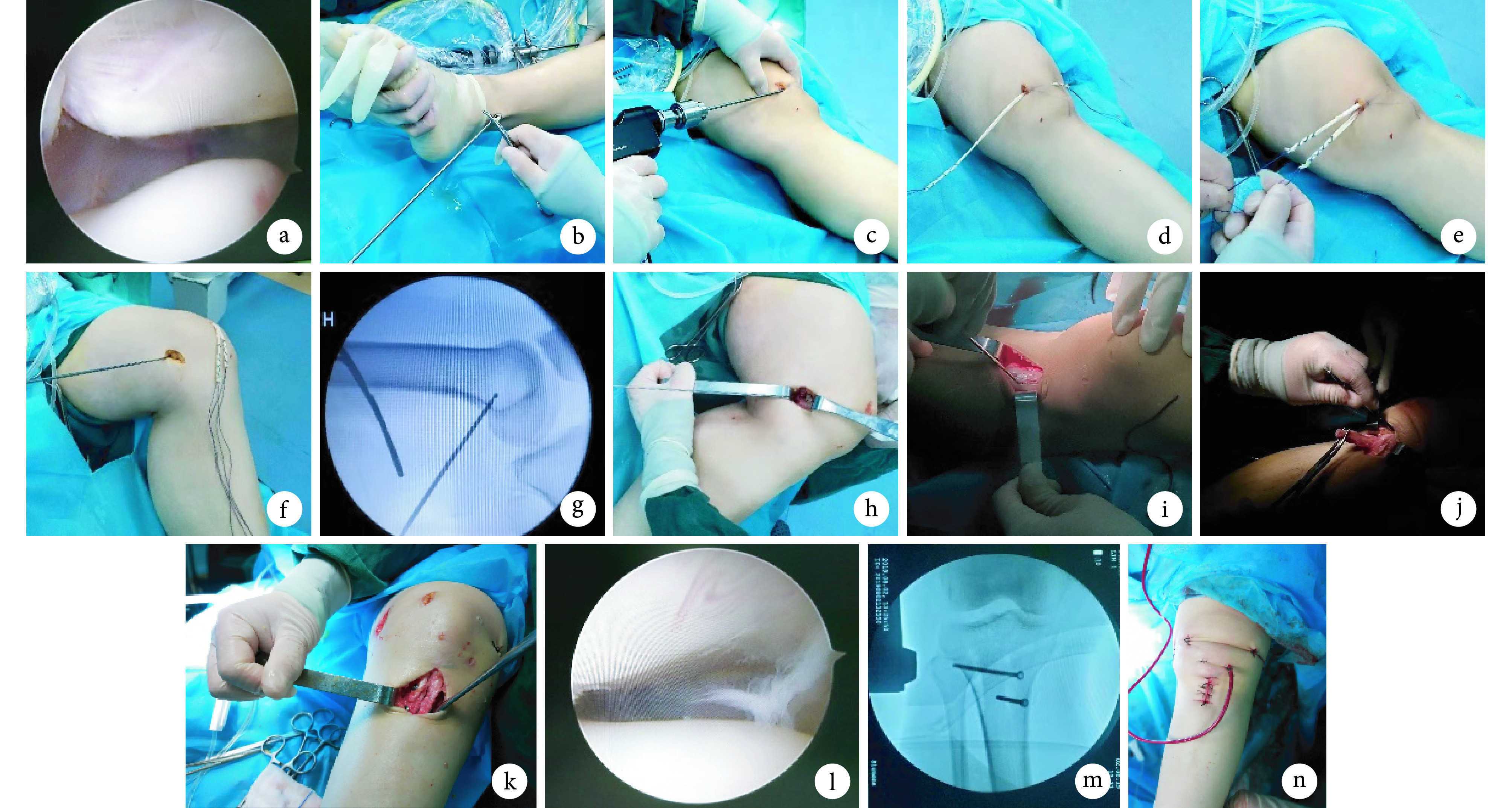
采用持续硬膜外麻醉(21 例)或静脉吸入复合麻醉(3 例),患者取仰卧位。① 关节镜探查:取膝关节前外下、前内下小切口行关节镜探查,明确髌股关节稳定性、软骨损伤、髌骨外倾等情况;同时排除半月板及前、后交叉韧带损伤以及股骨髁、胫骨平台软骨退变,探查完毕后关闭关节镜。② 移植物准备:取外踝部小切口,利用取腱器取出腓骨长肌腱外侧半,清理肌肉组织后,用不可吸收缝合线缝合肌腱两端约 2 cm,留置牵引线后预张备用。③ 髌骨隧道制备:取内侧髌旁入路,沿患膝关节前内侧作长约 4 cm 切口,显露髌骨内侧缘,同时避免切开关节囊;检查 MPFL 情况,同时再次屈伸膝关节,确认髌骨轨迹外移或整个髌骨向外侧移位。使用克氏针引导 7 mm 空心钻头,于髌骨上极内侧面中上 1/3 交界处由髌骨内缘向髌骨前面中部斜行钻取骨隧道。将移植物穿过髌骨隧道,近端贯穿股四头肌远端拉出,两游离端出髌骨内侧缘。④ 股骨隧道制备:使用“Schottle”定位法在股骨收肌结节与股骨内上髁连线中点处标记固定点[5],垂直钻入克氏针穿过外侧皮肤,C 臂 X 线机于正侧位透视,位置准确后取直径 6 mm 空心钻头沿克氏针自内向外钻取约 30 mm 股骨隧道。⑤ 移植物引入骨隧道及固定:将移植肌腱两游离端合并植入股骨隧道,从外侧拉紧,屈曲关节检查髌股关节对应关系恢复后,在膝关节屈曲 30° 位用 7 mm×23 mm 可吸收挤压螺钉固定。⑥ 外侧半髌韧带及胫骨结节内移固定:清理胫骨结节内侧切口,刮除胫骨结节内侧部分骨膜和骨质,形成一骨槽,然后用骨凿凿取胫骨结节外侧半,连带附着其上的半髌韧带从内侧半髌韧带下方内移至胫骨结节内侧半内侧骨槽内,保持髌韧带适度紧张,取 2 枚骨皮质螺钉固定。被动屈伸膝关节,观察髌骨轨迹是否正常,胫骨结节外侧缺损面不予以处理。⑦ 关节镜探查髌股关节对应关系及活动状态,明确髌股关节稳定性恢复后,冲洗、置管、缝合、包扎。见图 1。
图 1.
Schematic diagram of the surgical procedure
手术步骤
a. 关节镜探查脱位髌骨-滑车关节面;b. 取腓骨长肌腱外侧半待用;c. 从髌骨内侧斜行钻取骨隧道;d. 将移植物穿过骨隧道;e. 外侧端通过股四头肌远端拉回内侧;f. 定位股骨隧道;g. 透视下确定股骨隧道位置;h. 从外侧拉紧移植肌腱游离端并用可吸收挤压螺钉固定;i. 使用克氏针配合骨凿凿下胫骨结节外侧半;j. 将凿下的胫骨结节外侧半连同附着其上的髌韧带,从附着在胫骨结节内侧半的髌韧带下方拉至胫骨结节内侧半内侧;k. 使用螺钉或克氏针将内移的胫骨结节外侧半固定在原胫骨结节内侧的骨槽中;l. 关节镜下髌股关节面对应好;m. 透视螺钉位置良好;n. 关闭切口,留置引流管
a. Arthroscopic exploration of the patella-tackle joint surface; b. Taking the half peroneus longus tendon; c. Drilling obliquely of the bone tunnel from the inside of the patella; d. Passing the graft through the bone tunnel; e. The lateral end was pulled back to the medial side through the distal end of the quadriceps; f. Drilling of the femoral tunnel; g. Determining the position of the femoral tunnel under arthroscopy; h. Tightening the free end of the transplanted tendon from the outside and fixing it with absorbable squeeze nails; i. Using the Kirschner wire and osteotome to chisel the lateral half of the tibial tubercle; j. Pulling the chiseled tibial tuberosity from below the medial patellar tendon to the inside of the tibial tuberosity; k. Using screws or Kirschner wire to fix the medial tibial tuberosity in the bone groove inside the tibial tuberosity; l. The patella femoral surface corresponding well under the microscope; m. Good position of screw under arthroscopy; n. Closing the incision and putting in the drainage tube
1.4. 术后处理及疗效评价指标
术后佩戴盘式膝关节保护支具,留置负压引流 48 h,弹力绷带加压包扎、冷敷。术后 48 h 后指导患者开始股四头肌功能锻炼。术后 7 d 起可在支具保护下拄拐下地活动;术后 2 周可下地部分负重活动;术后 4 周可正常负重活动。术后 1~4 周患膝关节屈曲活动度<90°,同时避免屈膝上下楼梯;术后 4~8 周可佩戴支具在 90°~120° 之内屈伸膝关节;术后 8 周起可正常屈膝活动。
术前、术后 1 个月及末次随访时,采用 Kujala 评分评价髌股关节功能,采用 Lysholm 评分评价膝关节功能。术前及末次随访时于 CT 或 MRI 上测量 TT-TG 值、髌股适合角(congruence angle,CA)、髌骨倾斜角(patellar tilt angle,PTA)及外侧髌骨移位值(lateral patella displacement,LPD),比较髌骨位置及稳定性情况。
1.5. 统计学方法
采用 SPSS17.0 统计软件进行分析。数据以均数±标准差表示,手术前后多时间点间比较采用重复测量方差分析,两两比较采用 SNK 检验;手术前后两时间点间比较采用配对 t 检验;检验水准 α=0.05。
2. 结果
术后患者切口均Ⅰ期愈合,无感染及神经血管损伤等发生。2 例患者分别于术后 4、7 d 发生下肢深静脉血栓形成,经对症处理后血栓消失。24 例患者均获随访,随访时间 12~14 个月,平均 12.9 个月。随访期间患侧膝关节均未再次发生髌骨脱位;末次随访时患者恐惧试验均为阴性。末次随访时,患者患膝关节 TT-TG 值、CA、PTA、LPD 均较术前改善,差异有统计学意义(P<0.05)。见表 1。
表 1.
Comparison of imaging indexes of patients before and after operation (n=24,
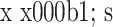 )
)
手术前后患者各影像学指标比较(n=24,
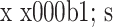 )
)
| 时间
Time |
TT-TG(mm) | CA(°) | PTA(°) | LPD(mm) |
| 术前
Preoperative |
17.90±2.90 | 32.92±4.97 | 26.20±4.20 | 13.98±1.98 |
| 末次随访
Last follow-up |
9.80±2.70 | 10.19±3.89 | 7.58±1.53 | 3.88±1.03 |
| 统计值
Statistic |
t=28.647
P=0.000 |
t=15.619
P=0.000 |
t=20.273
P=0.000 |
t=21.425
P=0.000 |
术前、术后 1 个月及末次随访时髌股关节 Kujala 评分经 K-S 检验,各时间点数据服从正态分布(P>0.05);经 Mauchly’s 球形假设检验,因变量的方差协方差矩阵相等(W=0.823,P=0.117);经重复测量方差分析,手术前后各时间点 Kujala 评分差异有统计学意义(F=75.633,P=0.000);经 SNK 检验,各时间点两两比较差异均有统计学意义(P<0.05)。见表 2。
表 2.
Comparison of Kujala score of patellofemoral joint and Lysholm score of knee joint before and after operation (n=24,
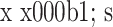 )
)
手术前后患者髌股关节 Kujala 评分及膝关节 Lysholm 评分比较(n=24,
 )
)
| 时间
Time |
Kujala 评分
Kujala score |
Lysholm 评分
Lysholm score |
|
*与术前比较P<0.05,#与术后 1 个月比较P<0.05
*Compared with preoperative value, P<0.05;#compared with postoperative value at 1 month, P<0.05 | ||
| 术前
Preoperative |
62.3±6.6# | 49.5±4.4# |
| 术后 1 个月
Postoperative at 1 month |
70.1±9.5* | 63.8±5.6* |
| 末次随访
Last follow-up |
90.1±4.9#* | 89.4±7.3#* |
| 统计值
Statistic |
F=75.633
P=0.000 |
F=262.882
P=0.000 |
术前、术后 1 个月及末次随访时膝关节 Lysholm 评分经 K-S 检验,各时间点数据服从正态分布(P>0.05);经 Mauchly’s 球形假设检验,因变量的方差协方差矩阵不相等(W=0.751,P=0.043),通过 Huynh-Feldt 方法校正ε=0.851;经重复测量方差分析,手术前后各时间点 Lysholm 评分差异有统计学意义(F=262.882,P=0.000);经 SNK 检验,各时间点两两比较差异均有统计学意义(P<0.05)。根据 Lysholm 评分,膝关节功能获优 13 例、良 10 例、可 1 例,优良率 95.8%。见图 2。
图 2.
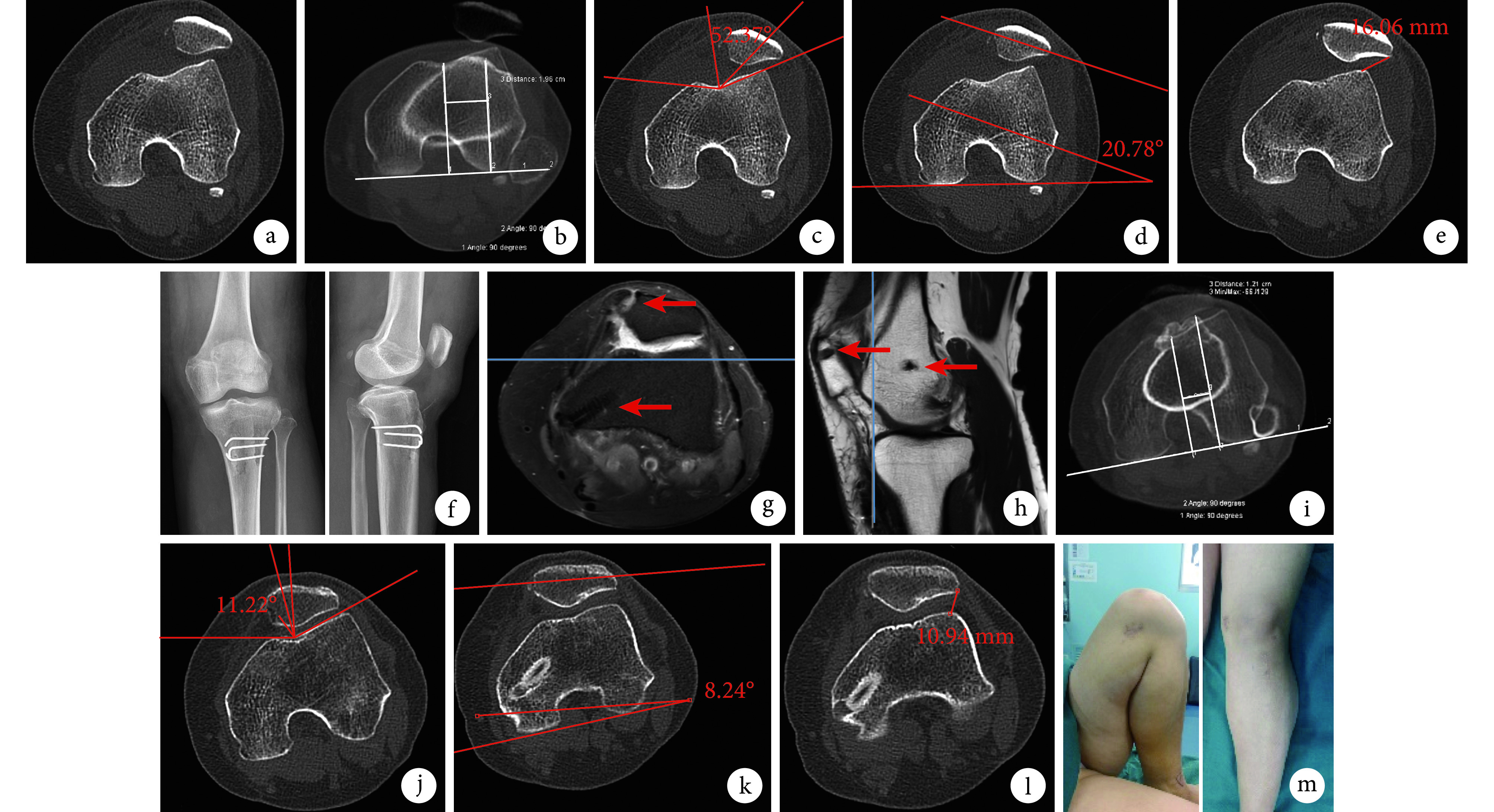
A 35-year-old female patient with recurrent dislocation of patella on the left knee
患者,女,35 岁,左膝关节复发性髌骨脱位
a. 术前 CT 示左膝髌骨脱位可能;b. 术前 CT 测量 TT-TG 值为 19.6 mm;c~e. 术前 CT 测量 CA 为 52.37°、PTA 为 20.78°、LPD 为 16.06 mm;f. 术后 5 d 膝关节正侧位 X 线片示克氏针及内移骨块在位;g、h. 术后 5 d MRI 可见髌骨斜行隧道(箭头)及内侧股骨隧道(箭头);i. 术后 12 个月 CT 测量 TT-TG 值为 12.1 mm;j~l. 术后 12 个月 CT 测量 CA 为 11.22°、PTA 为 8.24°、LPD 为 10.94 mm;m. 术后 12 个月取出内固定物前皮肤切口及患膝关节活动度良好
a. Preoperative CT showed a dislocation of the patella of the left knee; b. Preoperative CT measurement showed that TT-TG was 19.6 mm; c-e. Preoperative CT measurement showed that CA, PTA, and LPD were 52.37°, 20.78°, and 16.06 mm, respectively; f. Anteroposterior and lateral X-ray films at 5 day after operation showed that the Kirschner wire and bone were in place; g, h. MRI at 5 days after operation showed oblique patellar tunnel (arrow) and medial femoral tunnel (arrow); i. The TT-TG measured by CT at 12 months after operation was 12.1 mm; j-l. CT measurement showed that CA, PTA, and LPD at 12 months after operation were 11.22°, 8.24°, and 10.94 mm, respectively; m. The skin incision and the range of motion of the knee joint were good before the removal of internal fixator at 12 months after operation
3. 讨论
复发性髌骨脱位主要表现为伸膝时髌骨脱离滑车,向外侧半脱位甚至脱位;常在膝关节的骨性结构发育异常基础上,由于膝关节外伤等原因诱发。临床研究表明,首次髌骨向外侧脱位几乎都会造成 MPFL 断裂,如果损伤后未经过正确处理,MPFL 可遗留愈合不良甚至松弛,造成髌骨在无明显外力下再次或多次脱位[6]。研究发现,长期髌骨脱位会导致髌股关节软骨面磨损退变,继而导致膝关节功能障碍[7]。因此,对于复发性髌骨脱位必须及时进行手术。
目前针对复发性髌骨脱位的手术方式较多,均以恢复髌股关节力学稳定性、改善患膝关节功能、避免并发症的发生为目的[3]。MPFL 在膝关节屈曲 0°~30° 范围内提供了 60% 左右的静态稳定力,是防止髌骨向外侧脱位的主要结构,对稳定髌骨有着决定性作用[8-9]。Nomura[10]的研究发现,在复发性髌骨脱位的患者中 MPFL 损伤率极高,是患者髌股关节不稳定的主要因素。因此,目前对于复发性髌骨脱位患者,首选以 MPFL 重建为基础的髌骨稳定手术治疗[11]。对于 MPFL 重建,存在单束及双束重建理念,各有优缺点。临床结果表明,双束重建比单束重建具有更强的力学强度,但远期功能随访结果并无差异[12]。而且双束重建存在以下缺陷:① 如在髌骨内侧锚钉固定肌腱,金属内固定物可能导致术后疼痛及功能受限,且增加患者医疗费用[13];② 如采用双隧道穿入肌腱固定外侧,需在髌骨侧制备双隧道,研究表明其会增大术后髌骨骨折发生风险[14];③ 如采用经改良的半骨隧道配合编织缝线导入技术[15],可部分解决髌骨骨缺损问题,但仍存在缝线松动、断裂,以及因缝线牵拉剪力造成肌腱缝合处松弛,甚至撕扯的风险,存在术后髌骨不稳定的隐患[16]。本研究采用于髌骨上极内侧面中上处制备出髌骨表面中部的隧道,并穿入移植物固定,既可避免上述缺陷,又可获得可靠的 MPFL 重建结果。
对于复发性髌骨脱位的患者,往往存在 Q 角增大,仅进行髌骨 MPFL 重建并不能矫正髌骨外侧脱位倾向,往往需要进行胫骨结节内移术进行矫正。目前国外文献的标准是当 TT-TG 值>20 mm 时,可考虑胫骨结节内移术[17]。但临床研究表明,中国复发性髌骨脱位患者的 TT-TG 值较欧洲人更小,依据以上解剖特点,临床实践中将国人胫骨结节内移的手术指征设定为 TT-TG 值>15 mm,目标是将 TT-TG 值矫正至 5~10 mm[18]。临床经典的胫骨结节内移术以 Fulkerson 方案为代表,该方案是将胫骨结节整体截骨,保留远端骨膜移位并螺钉或克氏针固定。该截骨术存在截骨部位不愈合、延迟愈合、不能进行早期膝关节大范围屈曲活动等缺陷,术后功能恢复时间较长[19]。本研究改进胫骨结节内移术,仅将胫骨结节外侧半截骨分离后,连带附着其上的髌韧带外侧半在髌韧带内侧半下方通过,于胫骨结节内侧半内侧骨床复位固定。改进手术方式的优点是截骨未破坏内侧半胫骨结节,患者术后可早期进行膝关节全范围屈伸活动。
手术注意事项:① 为达到 MPFL 等长类解剖重建,髌骨隧道需位于髌骨内侧缘的中上 1/3 交界处,股骨隧道需位于股骨内上髁与收肌腱止点之间的“Schottle”点,必要时可在 C 臂 X 线机透视下确定。② 髌骨骨道导针于髌骨内侧缘偏后进入,斜向前外由髌骨表面中部穿出皮外,然后再沿导针钻取 4.5 mm 髌骨半骨道;空心钻钻取骨道时,需在关节镜监视下进行,避免损伤髌骨软骨面。③ 股骨隧道导针由“Schottle”点进入,指向前外近侧,于股骨髁上出皮肤,避免由股骨滑车关节面钻出。④ 移植物通过髌骨半骨道折回内侧后,须由膝关节内侧支持结构的关节囊层及内侧支持带层通过,勿进入关节内。⑤ 移植物通过股骨隧道收紧后,需在膝关节反复屈伸,在屈膝 30° 位关节镜下明确髌股关节对合良好的情况下,植入可吸收挤压螺钉固定;注意螺钉尾必须进入骨道,以免留出太长或脱落造成软组织刺激。⑥ 胫骨结节外侧半截骨时,注意保持骨块的完整性,长度 3 cm。将胫骨结节外侧半骨块连带附着其上的外侧半髌韧带,由内侧半髌韧带下方穿过,移动至胫骨结节内侧半内侧已刮除骨膜的骨床上,使用螺钉固定。注意将内侧面胫骨骨床的皮质骨去除,显露松质骨。⑦ 髌骨在重建 MPFL 的牵拉作用下有内翻、内旋趋势,因此外侧软组织松解需慎重;如果有进行外侧支持带松解必要,可以使用粗注射器针头经皮进行 Pie-crusting 多点多排松解。
与 MPFL 移植物髌骨侧锚钉缝合固定相比,本手术方案移植物穿骨道固定,可避免金属固定物脱落风险,同时减轻患者经济负担。斜行骨道与传统横穿髌骨全骨道相比,骨质缺损较少,可降低术后髌骨骨折风险;本术式仅外侧半胫骨结节内移,内侧半胫骨结节保留,可使患者术后尽早下地开始功能康复锻炼。本手术方案亦存在缺陷,首先是对高位髌骨纠正有限;过大的半胫骨结节移位距离可能导致髌股关节压力过大,引起术后膝关节疼痛。同时本术式削弱了髌韧带的力学强度,对于肌肉欠发达或长期运动不足肌肉萎缩的患者以及运动强度较大的职业运动患者,应严格把握适应证,合理锻炼康复,避免髌韧带断裂等情况的发生。
总之,关节镜辅助下取自体腓骨长肌腱外侧半经髌骨单隧道单束单股重建 MPFL,结合外侧半胫骨结节内移治疗复发性髌骨脱位,具有创伤小、疗效可靠等优点,可作为治疗复发性髌骨脱位的有效手术方式之一。然而受限于样本量和观察时间,尚需进一步行大样本对照研究来验证本术式的远期疗效;此外,本术式在生物力学等方面亦需进一步探讨。
作者贡献:王啸、韩旭参与研究设计及实施,数据采集及分析,起草文章;王培召、于进洋参与数据采集及分析;袁彦浩、谭红略参与研究设计,对文章的知识性内容作批评性审阅。
利益冲突:所有作者声明,在课题研究和文章撰写过程中不存在利益冲突。
References
- 1.赵金忠, 何耀华, 王建华 关节镜下髌骨支持带调整术联合 Fulkerson 截骨治疗复发性髌骨脱位. 中华骨科杂志. 2005;25(6):326–331. doi: 10.3760/j.issn:0253-2352.2005.06.002. [DOI] [Google Scholar]
- 2.马超, 林杨景, 熊然, 等 内侧髌股韧带重建术联合胫骨结节截骨术治疗伴高位髌骨复发性髌骨脱位的临床疗效. 中华创伤杂志. 2017;33(10):911–917. doi: 10.3760/cma.j.issn.1001-8050.2017.10.010. [DOI] [Google Scholar]
- 3.张辉, 冯华, 刘心, 等 成人习惯性髌骨脱位的分型与治疗. 中华骨科杂志. 2018;38(5):272–279. doi: 10.3760/cma.j.issn.0253-2352.2018.05.003. [DOI] [Google Scholar]
- 4.Canale ST, Beaty JH. 坎贝尔骨科手术学. 北京: 人民军医出版社, 2013: 2095-2100.
- 5.Schöttle PB, Schmeling A, Rosenstiel N, et al Radiographic landmarks for femoral tunnel placement in medial patellofemoral ligament reconstruction. Am J Sports Med. 2007;35(5):801–804. doi: 10.1177/0363546506296415. [DOI] [PubMed] [Google Scholar]
- 6.王瑞强 重建内侧髌股韧带的并发症研究进展. 中国矫形外科杂志. 2013;21(10):997–1000. [Google Scholar]
- 7.Fulkerson JP, Shea KP Disorders of patellofemoral alignment. J Bone Joint Surg (Am) 1990;72(9):1424–1429. doi: 10.2106/00004623-199072090-00027. [DOI] [PubMed] [Google Scholar]
- 8.Desio SM, Burks RT, Bachus KN Soft tissue restraints to lateral patellar translation in the human knee. Am J Sports Med. 1998;26(1):59–65. doi: 10.1177/03635465980260012701. [DOI] [PubMed] [Google Scholar]
- 9.张磊, 李智尧, 刘劲松, 等 内侧髌骨股骨韧带的概念及临床意义. 中国骨伤. 2010;23(3):189–193. [Google Scholar]
- 10.Nomura E Classification of lesions of the medial patello-femoral ligament in patellar dislocation. Int Orthop. 1999;23(5):260–263. doi: 10.1007/s002640050366. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 11.Fisher B, Nyland J, Brand E, et al Medial patellofemoral ligament reconstruction for recurrent patellar dislocation: a systematic review including rehabilitation and return-to-sports efficacy. Arthroscopy. 2010;26(10):1384–1394. doi: 10.1016/j.arthro.2010.04.005. [DOI] [PubMed] [Google Scholar]
- 12.Wang Q, Huang W, Cai D, et al Biomechanical comparison of single- and double-bundle medial patellofemoral ligament reconstruction. J Orthop Surg Res. 2017;12(1):29. doi: 10.1186/s13018-017-0530-2. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 13.Shah JN, Howard JS, Flanigan DC, et al A systematic review of complications and failures associated with medial patellofemoral ligament reconstruction for recurrent patellar dislocation. Am J Sports Med. 2012;40(8):1916–1923. doi: 10.1177/0363546512442330. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.Hinterwimmer S, Imhoff AB, Minzlaff P, et al Anatomical two-bundle medial patellofemoral ligament reconstruction with hardware-free patellar graft fixation: technical note and preliminary results. Knee Surg Sports Traumatol Arthrosc. 2013;21(9):2147–2154. doi: 10.1007/s00167-013-2498-8. [DOI] [PubMed] [Google Scholar]
- 15.Zhou JW, Wang CH, Ji G, et al A minimally invasive medial patellofemoral ligament arthroscopic reconstruction. Eur J Orthop Surg Traumatol. 2014;24(2):225–230. doi: 10.1007/s00590-012-1162-1. [DOI] [PubMed] [Google Scholar]
- 16.牛竞辉. 髌骨双半隧道固定技术重建内侧髌股韧带治疗复发性髌骨脱位: 技术报告与中期随访. 石家庄: 河北医科大学, 2018.
- 17.Mihalko WM, Boachie-Adjei Y, Spang JT, et al Controversies and techniques in the surgical management of patellofemoral arthritis. Instr Course Lect. 2008;57:365–380. [PubMed] [Google Scholar]
- 18.赵金忠. 膝关节重建外科学. 2 版. 郑州: 河南科学技术出版社, 2015: 224.
- 19.Eager MR, Bader DA, Kelly JD 4th, et al Delayed fracture of the tibia following anteromedialization osteotomy of the tibial tubercle: a report of 5 cases. Am J Sports Med. 2004;32(4):1041–1048. doi: 10.1177/0363546503258702. [DOI] [PubMed] [Google Scholar]


