Abstract
Spondylodiscitis is an uncommon but serious complication after spine surgeries, and its main etiologic agent is Staphylococcus aureus . Fungal infections are rare and mostly caused by Candida albicans . We report the clinical case of a 69-year-old male patient who underwent a L2-S1 arthrodesis for degenerative scoliosis correction. He presented an infection 2.5 months after the procedure, a spondylodiscitis at L5-S1 levels, caused by Candida parapsilosis . The treatment consisted of surgical material removal, tricortical iliac graft placement in an anterior approach (L5-S1), lumbopelvic fixation (from T10 to the pelvis) in a posterior approach, and drug treatment with anidulafungin and fluconazole. This last medication was administered for 12 months, with good clinical outcomes.
Keywords: fungal infections, spondylodiscitis, Candida parapsilosis
Introduction
Infections after spinal surgeries are infrequent but potentially serious. This is especially true when implants are involved, since they can perpetuate the infectious process and result in chronic spondylodiscitis. 1 In these cases, the main etiologic agent is Staphylococcus aureus , but other bacteria, including Streptococcus spp. and gram-negative bacilli, can cause infection, in addition to other organisms, such as Mycobacterium tuberculosis and, more rarely, fungi. 2 Candida albicans is the most frequent fungi in these cases, affecting mainly immunosuppressed and alcoholic subjects. 2
We report the case of a healthy 69-year-old patient who developed an infection after a lumbosacral spine arthrodesis. Candida parapsilosis was isolated at the L5-S1 level, which had an interbody fusion device with a polyether ether ketone (PEEK) structure.
Case Report
A healthy 69-year-old male patient was unsuccessfully clinically treated for low back pain for > 6 months and underwent surgery in October 2018 for L4-L5 and L5-S1 neural decompression and disc herniation removal. The patient had partial improvement but symptoms progressively recurred, with no signs of infection.
Due to the persistence of symptoms and degenerative spinal disease, in addition to the need for neural decompression expansion, a broad laminectomy was performed at the L4-L5 and L5-S1 levels. This procedure corrected the scoliotic deformity, using PEEK interbody devices, bone grafting at L3-L4, L4-L5 and L5-S1 levels, and bilateral fixation with pedicle screws between L2 and S1 in January 2019.
Two and a half months after surgery, the patient reported progressively increased low back pain, irradiating mainly to the right leg, and febrile episodes. The patient was hospitalized, and a magnetic resonance imaging (MRI) ( Figure 1 ) revealed signs of spondylodiscitis at L5-S1, and a collection (abscess) within the vertebral canal compressing the dural sac.
Fig. 1.

Left sagittal and right axial T2-weighted magnetic resonance images showing an abscess posterior to the L5 vertebral body.
Based on the clinical picture and MRI findings, a surgery was performed for neural decompression with implants maintenance and infectious collection drainage. The specimens were sent for microbiological analysis, revealing C. parapsilosis .
Specific treatment was started, with intravenous administration of antifungal drugs, anidulafungin and fluconazole, and a good clinical response. After 20 days, the patient reported pain recurrence and worsening general clinical condition. A computed tomography (CT) scan ( Figure 2 ) and a follow-up MRI ( Figure 3 ) showed an increased collection in the L5-S1 disc space and signs of S1 screws loosening, mainly on the right side.
Fig. 2.

Left sagittal and right axial computed tomography scans showing signs of S1 pedicle screws loosening, mainly on the right side.
Fig. 3.

Sagittal T2-weighted magnetic resonance image showing hypersignal at the L5-S1 disc space referring to the local fluid collection.
Thus, 1.5 month after surgical cleaning, which revealed the organism, a new surgery was performed, with an initial posterior approach to remove the L5-S1 screws, extending fixation to the pelvis with iliac screws and removing the graft from the iliac crest by an anterior approach.
Next, the patient was placed in the supine position and a retroperitoneal approach was performed to remove the L5-S1 interbody device (TLIF), which was loose, with no signs of consolidation. Extensive surgical cleaning, debridement, and collection of material for culture were followed by placement of a tricortical iliac graft under pressure.
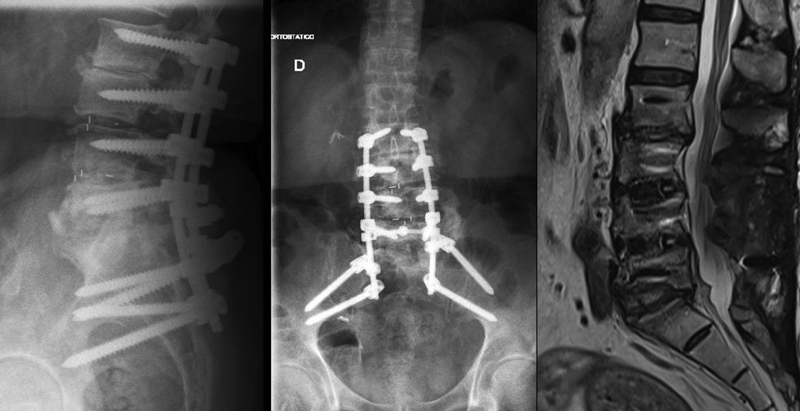
The material collected during surgery confirmed the presence of C. parapsilosis . After surgery, the patient was treated clinically with fluconazole for 12 months, with no complications and gradual improvement. Follow-up tests (lumbosacral spine x-rays) showed signs of lumbosacral arthrodesis consolidation ( Figure 4 ).
Fig. 4.

Lateral (left) and front (center) spine radiographs showing signs of arthrodesis (L2-S1 fusion) and sagittal T2-weighted magnetic resonance image (right) showing signs of infection resolution.
Discussion
Spinal fungal infections occur mainly in subjects with some degree of immunodeficiency, which can be caused by excessive use of alcohol or drugs, malnutrition or wasting conditions. 1 2 3 4 Colombo reports that most cases of systemic infection by Candida spp. are endogenous, resulting from the translocation of the organism through the gastrointestinal tract, which is richly colonized by Candida spp. in up to 70% of the normal population. 4 Such translocation may occur after major surgeries due to ileus and antibiotic therapy.
In addition, contamination may be exogenous, through the hands of health professionals, in patients with central vascular catheters or receiving contaminated prostheses or parenterally administered contaminated solutions. 4
In the case reported here, the patient complained of fever, increased lower back pain, and decreased strength in the lower limbs, all signs related to the formation of a collection (abscess) within the vertebral canal. These signs were reported by Cho et al., 1 who emphasized that up to 20% of the patients may present worsened neurological condition.
As for specific treatment, there are few reports of an infectious process associated with some type of implant. According to Colombo et al., 4 C. parapsilosis proliferates in glucose solutions with a great capacity for biofilm production, justifying the lack of an adequate clinical response only with specific medications and surgical cleaning, with no implant removal.
Blecher et al. 3 reported a case of a chronic alcoholic patient who developed a C. parapsilosis infection after receiving an eXtreme Lateral Interbody Fusion (XLIF) type implant (also in PEEK) through a minimally invasive (anterolateral) approach at the L3-L4 level with previous L4-S1 arthrodesis.
Richauld et al., 5 in a series of 28 patients with Candida spondylodiscitis, noted that the prolonged use (> 6 months) of antifungal medication led to fewer deaths and neurological complications and that the initial administration of combined medications provided better outcomes, with fewer sequelae.
Spondylodiscitis caused by C. parapsilosis is a serious complication of spine surgery, and it must be diagnosed and treated early through a surgical approach for abscess drainage. In addition, a specimen must be collected for organism identification to determine the appropriate drug therapy, which must start with two drugs and use of fluconazole for > 6 months.
Conflito de interesses Os autores declaram não haver conflito de interesses.
Trabalho desenvolvido no Hospital Israelita Albert Einstein, São Paulo, SP, Brasil.
Study developed at Hospital Israelita Albert Einstein, São Paulo, SP, Brazil.
Suporte Financeiro
Não houve suporte financeiro de fontes públicas, comerciais, ou sem fins lucrativos.
Financial Support
There was no financial support from public, commercial, or non-profit sources.
Referências
- 1.Cho K, Lee S H, Kim E S, Eoh W. Candida parapsilosis spondylodiscitis after lumbar discectomy. J Korean Neurosurg Soc. 2010;47(04):295–297. doi: 10.3340/jkns.2010.47.4.295. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Kulcheski A L, Graells X S, Benato M L, Santoro P G, Sebben A L. Espondilodiscite fúngica por Candida albicans: um caso atípico e revisão da literatura. Rev Bras Ortop. 2015;50(06):239–242. doi: 10.1016/j.rboe.2015.10.005. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 3.Blecher R, Yilmaz E, Moisi M, Oskouian R J, Chapman J. Extreme Lateral Interbody Fusion Complicated by Fungal Osteomyelitis: Case Report and Quick Review of the Literature. Cureus. 2018;10(05):e2719. doi: 10.7759/cureus.2719. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 4.Colombo A L, Guimarães T. [Epidemiology of hematogenous infections due to Candida spp] Rev Soc Bras Med Trop. 2003;36(05):599–607. doi: 10.1590/s0037-86822003000500010. [DOI] [PubMed] [Google Scholar]
- 5.Richaud C, De Lastours V, Panhard X, Petrover D, Bruno F, Lefort A. Candida vertebral osteomyelitis (CVO) 28 cases from a 10-year retrospective study in France. Medicine (Baltimore) 2017;96(31):e7525. doi: 10.1097/MD.0000000000007525. [DOI] [PMC free article] [PubMed] [Google Scholar]